На какой день цикла делают узи матки
Содержание:
У мужчин
Данное обследование позволяет диагностировать многие специфические мужские заболевания. Ультразвуковой способ диагностики не причиняет никакого вреда и боли. Процедура позволяет качественно увидеть органы мошонки и простату. Точность же диагноза при таком обследовании приближается к 100 процентам.
Показания
Показания для проведения ультразвукового обследования мужских гениталий такие.
- Воспалительные заболевания яичек.
- Воспалительные заболевания придатка яичка.
- Варикоз вен семенного канатика.
- Подозрение на опухоль яичек.
- Травмы гениталий.
- При диагностике причин бесплодия.
- Невоспалительные заболевания гениталий.
- Некротические заболевания мошонки.
- Подозрение на перекрут семенного канатика и яичка.
Такое обследование делается и мальчикам. Показания для проведения такого исследования – это задержка развития, ожирение или недостаточность массы тела, гигантизм, карликовость. Необходимо делать такое обследование и при пороках сердца.
Как проводится обследование
Такое обследование проводится безболезненно. Пациент находится в лежачем положении. Кожа на мошонке смазывается гелем. Далее он водит с помощью этого датчика по коже мошонки для визуализации того или иного органа. Гель наносится на кожу немного подогретым. Его подогревают, чтобы яички не втянулись в паховые каналы и их можно было хорошо рассмотреть.
Если имеется очень сильная болезненность, то применяется анестезия. Врач обследует каждое яичко отдельно. Если поражен только один орган, то обследования начинается с здоровой железы.
Что видно на обследовании
В норме яички у мужчин визуализируются как круглые объекты, которые имеют гладкую поверхность. Структура таких образования обозначается как мелкозернистая. У мальчиков эхогенность яичек низкая. Однако к началу полового созревания яички становятся такими же, как у взрослых мужчин.
При наступлении половой зрелости у мальчиков, а также у всех здоровых мужчин определяется средостение. Это объект с высокой эхогенной структурой. Врач использует средостение в качестве ориентира для того, чтобы провести такую процедуру наиболее точно.
На эхографии также виден и придаток. Он визуализируется в виде булавы. Однако не у всех здоровых мужчин можно определить границы таких объектов. Совершенно не визуализируется придаток у мальчиков. У них белковая оболочка видна в виде тонкого гиперэхогенного образования.
Какие патологии можно обнаружить на таком обследовании
На сонографической диагностике гениталий у мужчин можно обнаружить следующие болезни и патологические состояния.
Крипторхизм (односторонний или двусторонний).
Уменьшение яичек относительно возрастных показателей.
Опухоли яичек. При опухоли половые железы визуализируются как объекты с измененной структурой. Ультразвук позволяет визуализировать совсем небольшие образования, а это значительно повышает шансы пациента на успешное выздоровление.
Конкременты в яичках (чаще всего это кальцинаты).
Кисты яичек. Они видны как образования, наполненные жидкостью. Яичко увеличивается в свои размерах, иногда очень сильно.
Орхит. Болезнь возникает при инфекционном процессе. Несмотря на наличие отека и увеличение яичка в размерах, его структура, как правило, сохраняется, что позволяет отличить воспаление от других заболеваний.
Абсцесс (он виден как округлое образование, с однородной плотностью).
Водянка (в таком случае между оболочками тестикул визуализируется накопление большого количества жидкости).
Варикоз семенного канатика.
Травмы
При этом врач обращает внимание на наличие в органах разрывов, крови в тканях тестикула и в мошонке. В таком случае ультразвуковое обследование гениталий проводится с использованием местного обезболивания, так как болевой синдром иногда может вовсе сделать диагностику невозможной.
В протокол обследования врач обязательно заносит всю информацию о состоянии половых органов мужчины. Он выдается на руки пациенту через несколько часов. При необходимости протокол передается лечащему врачу, а полученные изображения записываются на цифровой носитель информации или же передаются с помощью всемирной сети.
Итак, УЗИ женских половых органов проводится с целью точного и оперативного обнаружения разных гинекологических патологий (особенно трудно диагностируемых, имеющих скудные симптомы и проч.). Обследование не причиняет боли и дискомфорта женщинам.
Методы проведения цервикометрии
Визуализировать шейку матки можно тремя способами:
- Трансабдоминально. Ультразвуковое исследование проводится через переднюю брюшную стенку. Пациентке нужно обнажить низ живота, чтобы врач получил доступ к месту расположения шеечного канала. На кожу наносят специальный гель, который улучшает визуализацию внутренних органов. Далее врач водит датчиком по животу, слегка надавливая на ткани. Это самый простой способ проведения УЗИ, однако он наименее информативен. Связано это с глубоким залеганием цервикального канала.
- Трансвагинально. Для исследования используется датчик, который вводится во влагалище. Он имеет удлиненную форму и небольшой диаметр. Женщина не ощущает боли. Возможен лишь легкий дискомфорт. Поскольку ультразвуковой датчик располагается близко к шейке, достигается четкая визуализация тканей. Это самый информативный способ цервикометрии.
- Трансректально. Датчик вводится через задний проход в просвет прямой кишки. Этот метод применяется реже, в связи с дискомфортом для пациентки. Методика рекомендована для обследования молодых девушек, которые еще не ведут половую жизнь.
Способ проведения процедуры определяется врачом индивидуально. На выбор влияет возраст пациентки, состояние половой системы и предполагаемый диагноз. Время проведения цервикометрии не более 20-30 минут.
Показания к назначению
Рассмотрим, при каких жалобах и патологических состояниях показано гинекологическое УЗИ:
- Пороки развития влагалища и матки (двурогая, инфантильная или седловидная матка, атрезия влагалища, удвоение органа и т. д.).
- Патологические изменения в эндометрии (полипоз, эндометриоз, его атрофия).
- Кистозные новообразования яичников, подозрение на онкологию.
- Синдром поликистозных яичников.
- Женское бесплодие.
- Воспалительные заболевания внутренних женских половых органов (эндометрит или эндоцервицит, пио- и гидросальпинкс, аднексит).
- Новообразования различного генеза в малом тазу, а именно опухоли мочевого пузыря, матки, толстой кишки.
- Выраженные болевые ощущения до или во время менструаций, какие-либо нарушения в самом менструальном цикле (длительные задержки, опсо- или олигоменорея и т. д.).
- Прием оральных контрацептивов, установление внутриматочной спирали, мастопатия.
- Установление беременности и ее срока, наблюдение за развитием плода, состоянием плаценты и матки.
- Исключение внематочной беременности.
Чтобы узнать, когда лучше делать гинекологическое УЗИ, вы должны ознакомиться со списком заболеваний, выявляемых с помощью ультразвука. К этим заболеваниям относятся:
- кисты и опухоли яичников;
- опухоли матки;
- врожденные отклонения в структуре и строении половых органов;
- воспалительные процессы;
- маточные кровотечения;
- подозрения на внематочную беременность;
- эндометриоз.
Ни трансвагинальное, ни трансабдоминальное УЗИ не имеют четко выраженных противопоказаний. Исключением являются только гинекологические операции, после которых не рекомендуется проведение трансвагинального обследования из-за риска нанесения физических повреждений. Однако для УЗИ малого таза гинекологического существуют некоторые ограничения по срокам проведения.
https://youtube.com/watch?v=7x_wVCMH_bE
К примеру, его не рекомендуется проводить позже 5-6 дня от начала менструального цикла. Это связано с естественным утолщением и разрастанием эндометрия, который осложняет диагностику и скрывает возможные патологии (за разросшимся эндометрием врач может не увидеть мелких новообразований и входов в маточные трубы).
Противопоказания к УЗИ
Рассмотрим, при каких жалобах и патологических состояниях показано гинекологическое УЗИ:
- Пороки развития влагалища и матки (двурогая, инфантильная или седловидная матка, атрезия влагалища, удвоение органа и т. д.).
- Патологические изменения в эндометрии (полипоз, эндометриоз, его атрофия).
- Кистозные новообразования яичников, подозрение на онкологию.
- Синдром поликистозных яичников.
- Женское бесплодие.
- Воспалительные заболевания внутренних женских половых органов (эндометрит или эндоцервицит, пио- и гидросальпинкс, аднексит).
- Новообразования различного генеза в малом тазу, а именно опухоли мочевого пузыря, матки, толстой кишки.
- Выраженные болевые ощущения до или во время менструаций, какие-либо нарушения в самом менструальном цикле (длительные задержки, опсо- или олигоменорея и т. д.).
- Прием оральных контрацептивов, установление внутриматочной спирали, мастопатия.
- Установление беременности и ее срока, наблюдение за развитием плода, состоянием плаценты и матки.
- Исключение внематочной беременности.
Весь подготовительный этап будет зависеть от того, какое обследование было назначено врачом. Как правило, данная процедура выполняется в первой фазе менструального цикла с 5 по 10 день с начала критических дней. Как отмечалось выше, перед проведением трансвагинального обследования необходимо опустошить мочевой пузырь. Для осуществления УЗИ понадобится принести чистую пеленку и презерватив.
Гинекологическое абдоминальное УЗИ призывает женщину к наиболее ответственной подготовке. Пациентка за час до УЗИ должна выпить около литра воды для того, чтобы наполнить мочевой пузырь. После этого врач сможет дать оценку состоянию внутренних органов. Помимо этого, не рекомендуется употреблять пищевые продукты, которые способствуют вздутию живота. В случае необходимости врач может потребовать сделать очистительную клизму.
Существуют определенные показания к проведению УЗИ женских органов:
- ежегодные обследования с целью профилактики;
- сбой менструального цикла;
- болезненные ощущения в нижней части живота;
- присутствие влагалищных выделений;
- установление патологии яичников и матки;
- в случае подозрения на возникновение опухолевого образования;
- для определения причины бесплодия;
- в случае воспаления женских органов и др.
К ультразвуковому исследованию нет противопоказаний. Методика незаменима в тех случаях, когда из-за болезни и тяжёлого состояния пациентки нельзя выполнять любые другие диагностические обследования.
Врач акушер-гинеколог, к.м.н. Жуманова Екатерина Николаевна.
В ходе исследования половой системы женщин диагностике подлежит матка, фаллопиевы трубы, яичники. Кроме того, обследованию подвергается мочевой пузырь и прямая кишка. Посредством УЗИ определяется наличие возможной беременности.
Как правило, направление для прохождения УЗИ выдается в случае:
- нарушения или сбоя менструального цикла;
- наличия изменений в менструальных выделениях;
- повышения болезненных ощущений в результате менструаций;
- подозрения на дисфункцию яичников, появление новообразований, эндометриоза, процессов воспалительного характера;
- появления нехарактерных выделений с одномоментным возникновением в нижней области живота;
- отслеживания имеющихся аномалий половых внутренних органов;
- выявления первопричин бесплодия;
- диагностирования мочекаменной болезни;
- назначения методов оральной контрацепции;
- проблем с мочеиспусканием;
- после хирургического вмешательства гинекологического характера;
- профилактики и предупреждения возникновения заболеваний.
В большинстве случаев УЗИ используется не только для диагностики имеющихся заболеваний гинекологической направленности, но и для наблюдения протекания беременности, а также отслеживания эффективности проводимого лечения и результатов от его проведения.
УЗИ матки
Основные параметры при исследовании матки
| Параметр | Нормальное значение | Особые указания |
| Положение тела матки | Тело матки направлено кпереди и вверх | Тело матки формирует угол с шейкой матки, который может приближаться к прямому. В норме матка может несколько отклоняться влево или вправо, что не является патологией. |
| Длина тела матки | 60 – 80 мм | Размер тела матки может значительно отличаться у различных женщин в зависимости от конституции, генетических данных, количества беременностей и родов. |
| Переднезадний размер тела матки | 35 – 45 мм | |
| Контур эндометрия | Четкий и гладкий | После месячных может не определяться. |
| Толщина эндометрия после окончания месячных | 1 – 2 мм | Эндометрий отслаивается и выделяется вместе с менструальной кровью. |
| Толщина эндометрия перед месячными | 16 – 22 мм | Наблюдается рост и развитие эндометрия в течение всего менструального цикла, со средним утолщением на 2 – 6 мм за 7 дней. |
| Длина шейки матки | 20 – 45 мм | Канал шейки матки при ультразвуковом исследовании не определяется (его диаметр меньше разрешающей способности большинства аппаратов УЗИ). |
| Толщина шейки матки | Менее 30 мм (до 45 мм при отклонении тела матки кзади) |
Наиболее частыми причинами бесплодия, выявляемыми при ультразвуковом исследовании, являются следующие патологии матки:
- Полипы эндометрия. Полипы эндометрия развиваются как множественные доброкачественные опухоли на ножке, которые состоят из разросшегося эндометрия. В большинстве случаев они бессимптомны или сопровождаются маточными кровотечениями, инфекциями, болью и бесплодием. На УЗИ они лучше всего видны в первой половине менструального цикла или во второй половине после предварительного введения контрастного вещества в полость матки. Выявляются как гиперэхогенные (светлые) структуры в полости матки.
- Внутриматочные спайки. Спайки в полости матки развиваются в результате повреждения базального слоя эндометрия и представляют собой плотные фиброзные тяжи, ограничивающие полость матки. Характеризуются отсутствием менструального цикла или скудными менструальными выделениями. Лучше всего визуализируются во время месячных (если таковые есть), когда отслаивающийся эндометрий окутывает их и, тем самым, как бы контрастирует. На УЗИ выявляются как гиперэхогенные перемычки между стенками матки.
- Эндометриоз. Эндометриоз, как писалось выше, является патологической ситуацией, при которой участки эндометрия оказываются вне внутренней полости матки. Чаще всего наблюдается прорастание эндометрия в мышечный слой матки. Проявляется недуг тазовыми болями, нарушенным менструальным циклом и обильными выделениями во время месячных. При ультразвуковом исследовании выявляется увеличенная в размере матка, которая, однако, может быть и нормальных размеров. Мышечный слой матки приобретает аспект «швейцарского сыра» с множественными гипоэхогенными (темными) зонами, а также со следами кровотечений и тромбов. Иногда вся стенка матки становится менее плотной с редкими крупными кистами.
- Гиперплазия эндометрия. Гиперплазия (разрастание) слизистой оболочки матки может возникнуть в результате избыточной стимуляции женским половым гормоном эстрогеном. При этом наблюдается увеличение эндометрия в толщине.
- Злокачественная опухоль эндометрия. Злокачественная опухоль эндометрия (карцинома эндометрия) является тяжелой онкологической патологией, которая встречается в основном в постменопаузальном периоде, но может развиться и в репродуктивном возрасте. На УЗИ выявляются гиперэхогенные массы в полости матки, утолщение эндометрия, свободная жидкость в полости матки и малого таза, иногда разрушение слизистого и подслизистого слоя.
- Лейомиома (миома матки). Лейомиома является наиболее распространенной доброкачественной опухолью матки, которая встречается почти у четверти женщин детородного возраста. Представляет собой чрезмерно разросшуюся гладкомышечную ткань, которая может прорастать в полость матки, в стенку матки или в полость малого таза. При ультразвуковом исследовании выявляется увеличение матки в размерах, изменение контура матки. Может быть выявлено образование, акустическая плотность которого зависит от содержания мышечных и соединительно-тканных волокон.
- Аномалии структуры и формы матки. При некоторых врожденных патологиях в матке могут выявляться дополнительные полости, перегородки и прочие аномальные образования. Иногда матка может полностью отсутствовать или быть недоразвитой. Все это довольно легко выявляется при ультразвуковом исследовании.
полипы матки, лейомиома и пр.
Список казино с бонусами
Специально для наших читателей мы собрали рейтинг топ10 лучших бонусов от онлайн казино. В список вошли только надежные и лицензионные заведения, которые подтвердили честность и прозрачность работы в течение длительного времени деятельности.
Используя любой азартный клуб из списка, гемблеры могут не переживать о безопасности игрового процесса. Все клубы используют лицензионные игровые автоматы с высоким уровнем отдачи, проходят независимые аудиты. При этом приятные бонусные предложения позволят значительно увеличить заработок от азартных развлечений.
Все награды зачисляются на бонусный счет, а значит их нельзя вывести. Бонусы используются для игры в слоты и другие виды азартных развлечений. Пользователь должен выполнить условия отыгрыша средств, после чего деньги переводятся на реальный баланс.
Нормальная эхографическая картина
Расшифровка УЗИ органов малого таза у женщин начинается с измерения размеров матки. Длина, определяемая как расстояние от дна матки до внутреннего зева шейки, должна составлять 5–8 см. Средняя длина у здоровых нерожавших женщин, должна находиться в пределах 6,0–7,1 см. У женщин, родивших одного ребенка, наблюдается незначительное увеличение тела матки, более выраженное после нескольких родов.
Переднее-задний размер (толщина) матки в норме должен находиться в пределах 3–4 см, а поперечный размер (ширина) – 4,5–6,0 см. По прошествии нескольких лет после угасания репродуктивной функции, допустимо уменьшение размеров матки до 4–5 см
Немаловажным фактором, принимаемым во внимание, при оценке состояния женских репродуктивных органов, является положение матки
В норме, она находится в центральной части малого таза, отклоняясь к передней брюшной стенке. Такое положение в протоколе обследования обозначают термином «антефлексио». Термином «ретрофлексио» обозначают физиологическое нарушение положения тела матки, вызванное ее отклонением назад, то есть «загибом», а «латерофлексио» означает смещение матки относительно центральной оси тела.
Важно! При оценке положения матки следует учитывать, что наполненный мочевой пузырь вызывает некоторое отклонение от ее нормального положения. На УЗ-снимке: матка на 19 день менструального цикла
Длина тела матки (цифра 1) составляет 57,6 мм, ширина (цифра 2) – 42,9 мм, ширина полости матки (цифра 3) – 7,1 мм
На УЗ-снимке: матка на 19 день менструального цикла. Длина тела матки (цифра 1) составляет 57,6 мм, ширина (цифра 2) – 42,9 мм, ширина полости матки (цифра 3) – 7,1 мм
Шейка матки на эхограмме определяется как 2–3-сантиметровое образование, цилиндрической формы, с неотличимой от матки эхогенностью. Ширина цервикального канала должна находиться в пределах 3–4 мм. Яичники при ультразвуковом исследовании выглядят как овальные образования, расположенные по обеим сторонам от матки. Длина яичников в норме должна составлять 2,7–3,7 см, ширина 2,1–2,9 см, а переднее-задний размер – 1,7–2,1 см.
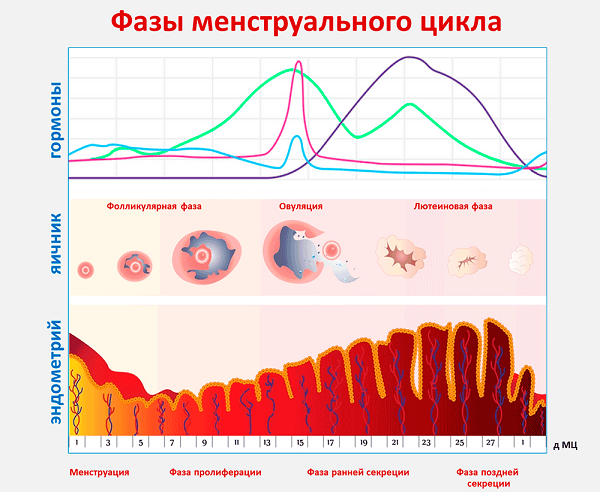
Вообще, величина яичников может варьироваться в довольно широких пределах, поскольку во время роста фолликулов происходит увеличение яичника. После выделения доминантного фолликула, определяющегося в первой фазе цикла в виде небольшого образования (0,5–1,3 см), продолжающего активно расти, до 12–14 дня менструального цикла, остальные вновь уменьшаются, и яичник приобретает нормальные размеры.
Ко дню овуляции, фолликул может достигать в размере 1,5–2,9 см и хорошо определяться на УЗИ. При визуальной оценке, размер одного яичника не должен превышать половины ширины тела матки. Маточные трубы в норме на УЗИ не определяются. Сразу после овуляции, начинается формирование желтого тела, временной гормонопродуцирующей железы, основное предназначение которой, обеспечение имплантации эмбриона и сохранение беременности.
Желтое тело представляется небольшим образованием с неоднородными толстыми стенками и жидкостным содержимым. Запись в протоколе ультразвукового обследования «киста желтого тела» оценивается исходя из сроков проведения диагностики, так как обнаружение кисты после овуляции, свидетельствует о нормальной работе репродуктивной системы, а до овуляции – о патологическом образовании.
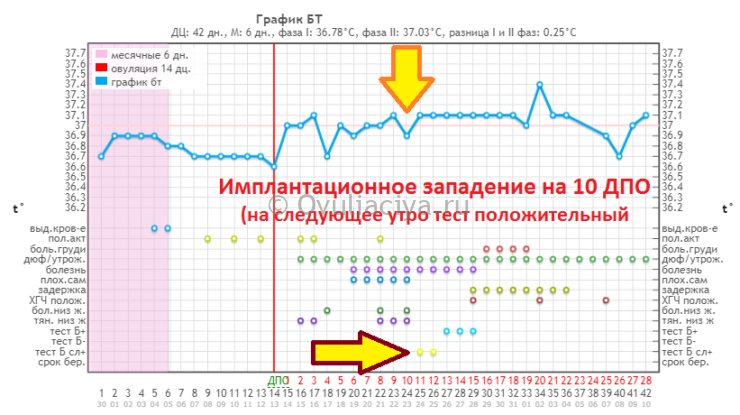
Эндометриальный слой в полости матки в первые дни менструального цикла определяется как неоднородная структура различной толщины (от 0,3 до 0,8 см). К моменту окончания менструального кровотечения (4–5 день цикла), толщина эндометриального слоя составляет всего 0,2–0,4 см и на эхограмме практически не видна. В раннюю фазу пролиферации (6–7 день цикла) можно заметить незначительное утолщение эндометрия до 0,6–0,9 см, с одновременным снижением эхогенности.
В те же сроки хорошо определяется его слоистость в виде появления тонкого эхонегативного контура толщиной 1 мм. К 10 дню толщина эндометриального слоя составляет около 1 см. В секреторную фазу (15–27 день цикла), а также в период менструального кровотечения, происходит значительное утолщение эндометрия (иногда до 1,5 см), отмечающееся на эхограмме в виде утолщенной отражающей поверхности внутренней полости матки.
Важно! Обнаружение желтого тела и утолщенного эндометрия в начале менструального цикла, при отсутствии плодного яйца в полости матки, может служить косвенным признаком внематочной беременности. На УЗ-снимке: матка на 25 день менструального цикла
Толщина эндометриального слоя составляет 1,0 см
На УЗ-снимке: матка на 25 день менструального цикла. Толщина эндометриального слоя составляет 1,0 см
Расшифровка результатов
Расшифровка результатов включает в себя:
- расположение, структуру и размеры шейки матки;
- структуру яичников;
- места выхода маточных труб;
- размер и количество созревших и вышедших фолликул;
- количество свободной жидкости в брюшной полости.
Общепринятые нормы по основным показателям исследования следующие:
- Матка. Длина — 65-75 мм, ширина — 55-65 мм, диаметр — 39-43 мм.
- Эндометрий. Толщина зависит от фазы цикла: 1 неделя — 3-8 мм, 2 — 7-16 мм, 3 — 10-18. Перед началом месячных достигает 20 мм.
- Яичники. Длина — 20-25 мм, ширина – 12-15 мм, толщина 9-12 мм, объём — 1, 5-4 кубометра.
Маточные трубы в нормальном состоянии не видны, они просматриваются только при внематочной беременности либо присутствии воспалительных заболеваний. Увеличенная матка при отсутствии беременности свидетельствует о пузырном заносе.
Неправильная форма и нечёткие контуры матки обозначают присутствие онкологических процессов. Большое количество кальцинатов с уплотнением 2 и более мм говорит о воспалении придатков. На развитие рака указывает утолщение стенок шейки матки и/или маточных труб.
По одному вагинальному исследованию точный диагноз не ставится. УЗИ проводится для осмотра общего состояния органов. При наличии нарушений в их работе назначается дополнительная узкопрофильная диагностика.
Показания к проведению гинекологического УЗИ
- Нарушение менструального цикла – ультразвуковое исследование назначают при редких, слишком частых, обильных, скудных, болезненных менструациях, а также отсутствии месячных у женщины детородного периода.
- Кровянистые выделения в период между месячными – «мазня», появление жидкости, напоминающей «мясные помои», контактные кровотечения, возникающие после полового контакта или подъема тяжестей. При таких симптомах нужно как можно быстрее обратиться в клинику, поскольку они часто возникают при раке тела и шейки матки.
- Задержка менструации в любом возрасте. Аменорея может быть вызвана беременностью (физиологическая) или заболеванием (патологическая). Обследование покажет, что зародыш успешно имплантировался и находится в матке, или выявит болезнь, которую нужно лечить.
- Гнойные, обильные слизистые, неприятно пахнущие выделения из половых путей. Такая ситуация возникает при воспалении органов половой сферы, выявляемом во время УЗ-диагностики.
- Боль внизу и боковых отделах живота, пояснице. В этом случае нужно сделать УЗИ, поскольку велика вероятность наличия воспалительных процессов.
- Состояние после родов, абортов и выкидышей. Ультразвуковую диагностику желательно пройти даже при отличном самочувствии, чтобы убедиться, что в матке не осталось частей плодного яйца, а в малом тазу не развились воспалительные процессы.
- Обследование перед беременностью, в том числе перед ЭКО. УЗ-диагностика определит состояние матки и выявит болезни, которые могут помешать имплантации эмбриона и вынашиванию ребёнка.
- Контроль положения внутриматочной спирали. Иногда контрацептив может сдвинуться, что приведет к нежелательной беременности, или начинает внедряться в ткани.
- Обнаруженные воспалительные процессы мочеполовой сферы. Инфекция мочевого пузыря и уретры может переходить на матку, вызывая эндометрит.
- Боли перед месячными и появление коричневато-бурых выделений. Это признаки эндометриоза – заболевания, при котором в органах образуются кисты, наполненные кровью.
- Бесплодие – первичное, когда женщина никогда не беременела, и вторичное, при котором у пациентки когда-то наблюдались беременности.
- Перенесенные вмешательства на половых органах. УЗ-диагностику делают для выявления эффективности проведенного лечения.
Общее описание
Гинекологическое УЗИ — это метод ультразвуковой диагностики, применяющийся для оценки состояния половых органов, околоматочного пространства и связок, поддерживающих матку. Гинекологическое УЗИ в настоящее время считают ведущим методом исследования в гинекологии.
Виды гинекологического УЗИ:
- трансабдоминальное (через переднюю брюшную стенку) — обычный метод;
- трансвагинальное — исследование половых органов внутренним датчиком, который вводится во влагалище;
- трансректальное — исследование половых органов внутренним датчиком, который вводится в прямую кишку (это единственный способ диагностики женских заболеваний у девственниц).
Показания для проведения гинекологического УЗИ:
- нарушения менструального цикла;
- боли непонятного происхождения внизу живота;
- выделения из влагалища;
- для выявления патологии яичников и матки;
- подозрение на опухолевидное образование полости малого таза (миома, рак матки, рак мочевого пузыря);
- для установления причины бесплодия;
- воспалительные заболевания половых органов (сальпингоофарит, эндометрит, параметрит, вульвовагинит);
- воспалительные заболевания мочевыделительной системы (пиелонефрит, мочекаменная болезнь, цистит);
- для оценки положения внутриматочной спирали;
- динамическое наблюдение за состоянием яичников и матки время проведения ЭКО;
- беременность и контроль в скрининговые сроки;
- для выявления осложнений беременности;
- хирургическое вмешательство на матке, трубах или яичниках, мочевом пузыре.
Какие заболевания можно диагностировать с помощью гинекологического УЗИ?
- беременность — маточную, трубную, брюшнополостную;
- аномалии развития матки и придатков (двурогая, седловидная, «инфантильная» матка, удвоение маточных труб);
- воспаление матки и придатков (слизистая матки неоднородно утолщена);
- эндометриоз;
- гидро-, гемо- и пиосальпинкс;
- осложнения после родов и абортов;
- диагностика опухолей органов малого таза;
- полипы эндометрия (полип выглядит как объемное образование, происходящее из эндометрия);
- миома матки, ее стадия, состояние миоматозных узлов, влияние их на проходимость матки (в толще мышечной оболочки часто обнаруживают миоматозные узлы, которые могут быть одиночными и множественными);
- кисты яичников (имеют характерный вид);
- трубная непроходимость (в полости пораженной трубы обнаруживаются спайки, или перетяжки);
- перекрут ножки кисты яичника;
- пельвиоперитонит (патологическая жидкость в малом тазе).