Методы и способы лечения панкреатита
Содержание:
- Воспаление поджелудочной железы
- Диагностика
- Внезапная и необъяснимая потеря веса
- Диета при панкреатите поджелудочной железы
- Симптомы панкреатита
- Как лечить панкреатит поджелудочной железы
- Народные методы лечения заболеваний поджелудочной железы
- Проявления заболевания
- Как проявляется?
- Что делать при приступе?
- Диагностика заболеваний поджелудочной железы
- Как восстановить поджелудочную народными средствами?
Воспаление поджелудочной железы
Острый панкреатит
Внезапно проявляющееся у человека воспаление поджелудочной железы называют острым панкреатитом. Основными причинами такого недуга чаще всего является злоупотребление алкогольными напитками, болезни двенадцатиперстной кишки и желчного пузыря. В связи с указанными причинами нарушается процесс оттока секрета в протоки поджелудочной железы. Следовательно, в протоках повышается давление. Ферменты поджелудочной железы, которые отличаются высокой активностью, всасываются в ткань поджелудочной железы. Таким образом, происходит своеобразный процесс «самопереваривания» клеток. Очень быстро развивается сильное воспаление поджелудочной железы.
При остром панкреатите часто проявляются диффузные изменения поджелудочной железы. В тканях происходят кровоизлияния, отеки вплоть до возникновения некроза поджелудочной железы. Заболевание практически всегда начинается остро, его главным отличающим признаком является боль в обоих подреберьях, под ложечкой, иногда боль бывает опоясывающей.
Проявления боли очень сильные, и снять такие приступы сложно. Кроме того, приступы сопровождает частая рвота и постоянная тошнота. Общее состояние организма также очень плохое: артериальное давление понижено, пульс учащен. В данном случае в обязательном порядке необходима неотложная помощь. Как правило, пациента госпитализируют.
Хронический панкреатит
Иногда острая форма заболевания переходит в хронический панкреатит.
При хронической форме воспаления поджелудочной железы отмечается длительное течение недуга. Начальные этапы болезни могут выражаться отеками и кровоизлияниями. Далее, при развитии болезни, ткань железы становится меньшей в объеме, и ее замещает соединительная ткань. Причинами развития хронического панкреатита является злоупотребление алкоголем, наличие желчнокаменной болезни, язвенная болезнь и другие недуги двенадцатиперстной кишки. У больных атеросклерозом ввиду нарушений кровообращения в поджелудочной железе также может развиваться хронический панкреатит.
Расположение поджелудочной железы в организме
В начале болезни у человека периоды обострения возникают время от времени, их основной симптом – сильная боль, как при остром панкреатите. Лекарственные препараты снимают боль не всегда. В процессе развития заболевания уменьшается объем ткани железы, и проявляются признаки, которые обусловливает снижение количества ферментов поджелудочной железы. Пища плохо переваривается, у больного постоянно урчит в животе, аппетит снижается, возможны как поносы, так и запоры. Возможно также уменьшение выработки гормонов поджелудочной железы, вследствие чего может значительно повыситься уровень сахара в крови.
Диагностировать хронический панкреатит достаточно сложно, ведь большинство признаков болезни напоминают симптомы целого ряда заболеваний ЖКТ. Самые точные данные о заболевании поджелудочной железы можно получить в процессе исследования путем УЗИ, компьютерной томографии и рентгена протоков поджелудочной железы.
При лечении хронического панкреатита важно проявить достаточное терпение, придерживаться диеты и выполнять все рекомендации специалистов
Диагностика
Для того чтобы определить какая причина возникновения болезненных ощущений в поджелудочной железе, необходимо пройти обследование.
- Инструментальные обследования. Например, УЗИ, рентген, магнитно-резонансная томограмма брюшной полости.
- Биохимический анализ крови.
Врач также должен выслушать жалобы пациента на состояние здоровья.
Необходимая помощь при сильных болях
- Вызвать «Скорую помощь».
- Лечь на спину и на живот под левое ребро положить грелку с холодной водой.
- Нельзя ничего кушать.
- Выпить стакан щелочной воды.
- До приезда врача не принимать обезболивающие препараты.
- При сильных приступах боли, встать на колени и локти прижать к животу. Поза эмбриона позволяет облегчить состояние.
Внезапная и необъяснимая потеря веса
Неспособность производить или выделять достаточные ферменты поджелудочной железы приводит к неправильному усвоению и поглощению продуктов, это то, что приводит к потере веса. Поскольку поджелудочная железа при заболевании производит меньше ферментов, которые отвечают за разрушение пищи, которую вы едите, вы можете наблюдать значительную потерю веса, недоедание и даже диарею. При панкреатите пациенты также склонны избегать употребления пищи, потому что это болезненно и тошнотворно. Прием пищи также может привести к рвоте. Такую быструю потерю веса нельзя воспринимать легкомысленно.
Диета при панкреатите поджелудочной железы
Диета при панкреатите играет одну из самых важных ролей в лечении. Диета №5 разработана в двух вариантах – один из них применяется во время обострений заболевания, а второй предназначен для периодов ремиссии. Примерное меню диеты при панкреатите поджелудочной железы выглядит так:
- хлеб пшеничный первого и второго сорта – подсушенный или вчерашней выпечки, сухари;
- супы из овощей, кроме белокочанной капусты. Овсяная, манная, гречневая каши, вермишель. Разрешены овощные пюре, протертые овощи, но без овощного отвара;
- мясо сортов с минимальным содержанием жира – курица, телятина, говядина, индейка. Рекомендуется в отварном, протертом виде. Можно есть при панкреатите котлеты, фрикадельки, рулеты без жира;
- нежирные сорта рыбы (судак, щука, сиг, треска). Рыбу можно употреблять в паровом, протертом и отварном видах;разрешен некислый обезжиренный творог в цельном виде, в форме творожной пасты или пудингов;
- запрещены следующие виды овощей: белокочанная и красная капуста, редиска, репа, щавель, лук, брюква, редька;разрешены остальные виды овощей в вареном виде или приготовленные на пару;
- разрешены каши из риса, овсяной и гречневой круп, домашняя лапша, макароны, приготовленные на пару или вареные;
- спелые и некислые яблоки, сухофрукты в виде компотов и просто запеченные;
- молочные, сладкие соусы, фруктово-ягодные;
- запрещены пряности;
- некрепкий чай с минимальным содержанием сахара, отвар из шиповника полусладкий;
- несоленое сливочное масло в небольшом количестве.
Диета при панкреатите исключает жирное, жареное, острое и другие тяжелые для переваривания и требующие большого количества ферментов продукты. Питание при панкреатите должно быть сдержанным, не включать слишком сладкие, кислые, соленые продукты.
Симптомы панкреатита
Как проявляется панкреатит? Основными симптомами панкреатита являются – сильные боли и признаки интоксикации организма. Однако, следует различать симптомы острого панкреатита и хронической формы данного заболевания, основное отличие которых заключается в болях и течении. Рассмотрим их более подробно.
Симптомы острого и хронического панкреатита
Боль при остром панкреатите. Тупая или режущая, интенсивная, на постоянной основе, боль. Локализация болевых ощущений – в левом или правом подреберье (в зависимости от участка воспаления органа), под ложечкой, или же опоясывающего характера (при полном воспалении железы). Боль также может отдавать в лопатку, грудь, спину. Обострение боли при панкреатите происходит при употреблении алкоголя, острой, жирной, жаренной и другой пищи, увеличивающей секрецию сока поджелудочной железы. При неоказании первой медицинской помощи, у больного может произойти развитие болевого шока, он может потерять сознание. При болевом шоке возможна даже смерть пациента.
Боль при хроническом панкреатите. Приступообразная боль при хроническом панкреатите может сопровождать человека на протяжении нескольких лет, и даже десятилетий, особенно усиливаясь, минут через 15-20 после приема пищи – острого, жаренного, жирного, копчености, алкоголь, и даже кофе с шоколадом. При одновременном употреблении подобных блюд, боль неимоверно усиливается. Длительность боли может быть от 1 часа до нескольких суток. Локализация, как и при острой форме болезни. Интенсивность боли снижается при наклонах и приседаниях.
Изменение окраса кожного покрова и других частей тела. Кожа лица при панкреатите бледнеет, а со временем приобретает серо-землянистый оттенок. В области поясницы и пупка, кожа часто приобретает синюшный оттенок, как будто мраморный. В паховой области кожа окрашивается в сине-зеленый оттенок. Изменение оттенков кожи объясняется нарушениями в кровотоке при воспалении поджелудочной железы, при котором кровь способна проникнуть под кожу.
Пожелтение кожи и склер. Данные изменения могут свидетельствовать о наличии склерозирующей формы панкреатита, которая обычно развивается при сдавливании увеличенной железой части общего желчного протока. Иногда желтизна кожи, например при хронической форме болезни проходит, однако белки глаз остаются желтоватого оттенка.
Среди основных симптомов острого панкреатита также можно выделить:
- Икота;
- Тошнота, иногда с рвотой (рвота обычно начинается с частиц пищи, далее содержит желчь);
- Вздутие живота (метеоризм), отрыжка;
- Изжога;
- Повышенная и высокая температура тела;
- Повышенная потливость с липким потом;
- Пониженное или повышенное артериальное давление, тахикардия;
- Сухость в ротовой полости, а на языке появляется налет желтоватого оттенка;
- Диарея или запор, часто с частицами не переваренной пищи;
- Затвердение мышц живота, а также их пребывание в постоянном напряжении;
- Одышка (диспноэ);
- Возможна стремительная потеря веса.
В случае вышеперечисленных симптомов и резкой невыносимой боли срочно вызывайте «скорую помощь», т.к. каждая минута может усложнить состояние больного!
Что еще происходит при хроническом панкреатите?
При хроническом панкреатите, в отличие от острой формы, начинают происходить деструктивные изменения в тканях поджелудочной железы. К сожалению, даже при купировании воспалительного процесса, данные изменения ПЖЖ требуют от пациента и далее соблюдать диету, а также различные профилактические меры, для недопущения возвращения острой фазы течения панкреатита.
Также, при структурных изменениях поджелудочной железы, нарушаются некоторые функции данного органа, например – нарушается выработка гормона инсулина, который отвечает за переработку углеводов. При его недостаточности, в крови повышается уровень глюкозы, что со временем может привести к развитию сахарного диабета.
Очень важно, чтобы больной, при острых приступах панкреатита, обратился к лечащему врачу, чтобы не допустить перехода острой формы данной болезни в хроническую. Важно! Часто, хронический панкреатит протекает бессимптомно, или с минимальными признаками
Важно! Часто, хронический панкреатит протекает бессимптомно, или с минимальными признаками
- Абсцесс железы;
- Хронический болевой синдром, периодически усиливающийся настолько, что человек может потерять сознание;
- Панкреонекроз (омертвление тканей поджелудочной железы);
- Образование ложной и настоящей кисты;
- Панкреатогенный асцит;
- Легочные осложнения в виде дыхательной недостаточности;
- Почечная недостаточность;
- Сахарный диабет;
- Стремительная потеря веса;
- Рак поджелудочной железы;
- Гипоксия;
- Перитонит;
- Летальный исход.
Как лечить панкреатит поджелудочной железы
Три правила при лечении данной патологии – покой, холод и голод:
- покой замедляет кровообращение и снижает приток крови к больному органу;
- холодные компрессы на область подреберья понижают температуру воспаления и выраженность болевого синдрома;
- голодание в течение 1-6 дней приостанавливает выработку ферментов, вызывающих воспаление.
Дополнительно назначают консервативное лечение с использованием медикаментов, физиотерапии и фитотерапии.
Медикаментозное лечение:
- спазмолитики и НПВС для устранения спазмов ЖКТ и воспаленной поджелудочной железы;
- антибиотики – при активном инфекционном процессе;
- антисекреторные препараты – для подавления внешней (ферментной) и внутренней (гормональной) секреции;
- панкреатические ферменты – для поддержания здорового пищеварения в период лечения, а также при значительном перерождении тканей железы;
- инсулиновые препараты – при повреждении зон выработки гормона.
Физиотерапию подключают к лечению после снятия острой фазы воспаления. Наиболее действенные методики:
- электрофорез с обезболивающими и противовоспалительными препаратами повышает интенсивность их действия, лучше снимает боль и воспаление;
- ультразвук используют как обезболивающее при опоясывающем болевом синдроме;
- диадинамические токи – воздействие низкочастотными импульсами улучшает кровоснабжение, усиливает тканевой обмен, обезболивает;
- лазерное и УФ-облучение крови снимают воспаление, улучшают микроциркуляцию жидких сред и регенерацию тканей;
- переменное магнитное поле успешно помогает ликвидировать отек и воспаление.
Фитотерапию используют в качестве сопроводительного лечения – для усиления действия медикаментозных препаратов и устранения возможных «побочек». В этих целях используют растения с противовоспалительным, детоксикационным, спазмолитическим, успокаивающим действием. К ним относят ромашку, календулу, зверобой, полынь, одуванчик, лопух, золотой ус, пустырник, бессмертник, барбарис, тмин и ряд других трав, которые используют как поодиночке, так и в составе комплексных сборов.
В тяжелых случаях, когда консервативные методы лечения не помогают, прибегают к хирургическому удалению органа или его части с последующим назначением заместительной ферментной терапии на постоянной основе. Показания: полный распад органа, наличие кист, некрозов, опухолей, абсцессов, свищей, стойкой закупорки протоков камнями.
После снятия острого воспаления назначают специальное диетическое питание. При хроническом панкреатите или в случае хирургического лечения железы оно должно быть пожизненным.
Народные методы лечения заболеваний поджелудочной железы
Это народное средство обещает избавление от панкреатита:
- Зелень петрушки – 300 г;
- Чеснок – 300 г;
- Неочищенный лимон – 1 шт.
Измельчить в мясорубке и настаивать в течение недели в холодильнике. Принимайте эту смесь перед едой по половине столовой ложки.
Очень простой рецепт поможет восстановить функциональность поджелудочной железы и будет эффективным профилактическим средством. Нужно залить зелень или семена укропа кипятком, через час профильтровать и принимать понемногу в течение дня.
Гулявник. Эта трава может считаться незаменимым средством при болезнях поджелудочной железы. Если панкреатит сопровождается расстройством желудка, нужно запарить ее кипятком и принимать по нескольку глотков.
При интенсивных приступах боли гулявник поможет облегчить состояние. Принимают такой же настой каждый час небольшими порциями. В этом случае гулявник станет «скорой помощью».
В профилактических целях, чтобы избегать обострений болезни и не допускать ее развития, очень хороши молодые листья гулявника – в сыром виде и в вареном, если добавлять эту зелень в супы.
Бессмертник. Обладает противовоспалительными, желчегонными, спазмолитическими, ранозаживляющими и антибактериальными свойствами.
В результате регулярного приема бессмертника значительно улучшается состав желчи, нормализуются показатели холестерина и билирубина. Эти свойства делают бессмертник эффективным средством при болезнях печени, холецистите, гепатите.
Существуют аптечные препараты из бессмертника, но вполне возможно приготовить лекарство и в домашних условиях. Несколько ложек сухих цветков бессмертника нужно залить кипящей водой и подогревать на водяной бане полчаса. Затем охладить и пить перед каждым приемом пищи небольшими порциями. Курс продолжать не менее двух недель, потом нужно прерваться на неделю.
С осторожностью необходимо применять бессмертник при повышенной кислотности желудка. Неумеренное употребление препаратов бессмертника может привести к застою желчи в печени
Золотой ус. Высокоэффективное средство при болезнях поджелудочной железы. Два листка растения измельчить и залить тремя-четырьмя стаканами кипящей воды и варить на тихом огне 15 минут.
Настаивать 12 часов в тепле. Когда отвар готов, он прекрасно сохраняет целебные свойства при обычной комнатной температуре, не закисая
При приеме золотого уса нужно соблюдать осторожность, не допуская передозировки. Обычная доза 50 мл за полчаса перед едой
Цикорий.При хроническом панкреатите рекомендуется постоянно употреблять напиток из цикория. Лучше приготовить его самостоятельно, что совсем несложно. Растение – корни, листья и стебли – измельчить, высушить и употреблять ежедневно.
Чайную ложку цикория залейте кипятком (200 мг), оставьте ненадолго и прокипятите на небольшом огне минут 10. Полученный отвар разделите на 4 порции и принимайте перед едой.
Цикорий в сочетании с коровяком и желтым бессмертником помогает значительно облегчить состояние больного, а во многих случаях излечивает панкреатит. Сбор этих трав в равных частях (столовая ложка) нужно настоять на водке (500 мл) в течение трех дней.
Принимать настой следует по 10 капель, растворив их в половине стакана воды, каждый раз, когда собираетесь принимать пищу, но не чаще четырех раз в сутки. Есть свидетельства, что после регулярного приема этого несложного лекарства проблемы с поджелудочной железой больше не беспокоят.
При всей эффективности приведенных рецептов, главным в восстановлении работы поджелудочной железы остается правильный режим питания, рацион, отказ от алкоголя и курения.
Эволюционным процессом определен оптимальный для системы пищеварения режим приема пиши, благоприятный и для поджелудочной железы: 4-5 раз в день приблизительно равными по объему частями. Рацион не должен содержать избытка животных жиров, перегружающих поджелудочную железу. Пищу следует разнообразить и, как минимум, 2 раза в день есть теплые блюда.
Не курите и не злоупотребляйте спиртным. Курение и алкоголь убивают клетки поджелудочной железы, которая, к сожалению, не регенерирует, как печень.
Проявления заболевания
Начальная фаза воспалительного процесса всегда характеризуется специфическими признаками со стороны поджелудочной железы в виде симптомов острого воспаления, а также резким ухудшением общего состояния пациента за счет развития синдрома интоксикации и нарушения углеводного обмена. Развивается целый комплекс проявлений, какой практически идентичен как при манифестации панкреатита, так и при обострении хронически текущей формы. В последнем случае, однако, интенсивность некоторых симптомов может быть снижена.
В целом, все признаки воспаления поджелудочной железы у взрослых складываются в следующую клиническую картину:
- интенсивный болевой синдром с локализацией в верхней зоне живота, который может также ощущаться в левом и правом подреберье (по типу опоясывания), в области сердца, за грудиной. При воспалении головки поджелудочной железы боль сильнее под желудком и в правом подреберье, а при воспалении хвоста поджелудочной железы она интенсивнее в зоне левого подреберья. Чем тяжелее деструкция паренхимы органа и больше тонус протоков, тем болевой синдром сильнее. Но с началом некроза боль, как правило, уменьшается и больше уже не соответствует тяжести патологии.
- чтобы уменьшить боль, пациенты стремятся все время менять положение тела, но безрезультатно;
- тошнота и мучительная неоднократная рвота, с примесями слизи, желчи, иногда крови;
- кожные покровы бледные, синюшные, влажные, что связано с падением артериального давления. Если к воспалению в ПЖ присоединяется закупорка желчных протоков камнем (при желчнокаменной болезни), то появляется желтушный оттенок кожи и слизистых оболочек;
- повышение температуры тела, учащение числа сердечных сокращений, резкая слабость – признаки интоксикационного синдрома. Высокая температура (более 39 градусов), не реагирующая на жаропонижающие препараты, часто сопровождает деструктивную и некротическую форму панкреатита;
- иногда отмечается метеоризм (вздутие живота);
- в тяжелейших случаях, когда воспалилась поджелудочная железа с быстрым развитием деструкции или на фоне других патологий, присоединяются системные реакции организма (дыхательная, сердечная, печеночная, почечная недостаточность).
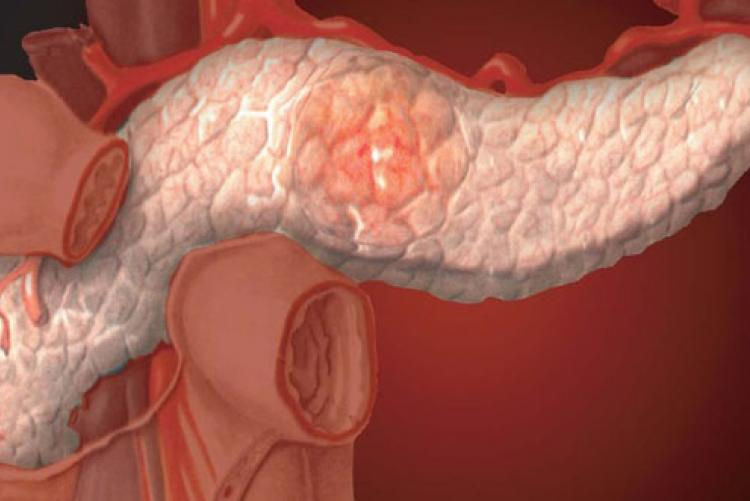 Воспалительный процесс протекает с образованием очагов аутолиза и некроза
Воспалительный процесс протекает с образованием очагов аутолиза и некроза
Если воспалилась поджелудочная железа, то требуется экстренная госпитализация больного, иначе существует огромная вероятность развития опасных для жизни последствий. К острому панкреатиту может присоединиться перитонит, флегмоны и абсцессы брюшной полости, некроз соседних органов, что значительно увеличивает возможность печального исхода.
При хроническом панкреатите негативные процессы в ПЖ не останавливаются даже в периоды ремиссий. Постепенно участки аутолиза, некроза и деструкции заменяются соединительной тканью, которая выполняет лишь структурную функцию, но не вырабатывает ни ферменты, ни гормоны. Поэтому состояние пациента продолжает ухудшаться, в том числе и в результате развития ряда осложнений. К ним можно отнести формирование сахарного диабета, механической желтухи, печеночно-почечной недостаточности.
 Для диагностики панкреатита обязательно исследуется кровь
Для диагностики панкреатита обязательно исследуется кровь
Поэтому, если воспалилась поджелудочная железа впервые или уже при диагностированном хроническом панкреатите, пациенту требуется срочная специализированная помощь. Не следует делать никаких самовольных шагов в лечении болевого синдрома, иначе можно нанести огромный вред
Важно срочно обратиться к специалисту в стационар, где будет проведена грамотная дифференциальная диагностика патологии
Как проявляется?
Основной симптом острого панкреатита — сильнейшая боль в верхней части живота (подложечная область, правое или левое подреберье), как правило, опоясывающего характера. Боли не снимаются спазмолитиками (но-шпа) и анальгетиками. Часто отмечается рвота, нарушение стула, слабость, головокружение. В биохимическом анализе крови при панкреатите уровень альфа-амилазы повышен в 10-тки раз. Основные признаки панкреатита на УЗИ (ультразвуковом исследовании) поджелудочной железы – изменение формы и неровность краев, может быть наличие кист.
При хроническом панкреатите больного, в первую очередь, беспокоят боли. Они локализуются в «подложечной» области, нередко распространяясь в левое и правое подреберье и отдавая в спину. Часто боль бывает опоясывающей, она усиливается, если лечь на спину, и ослабевает, если сесть и чуть наклониться вперед. Боли возникают или усиливаются через 40-60 минут после еды (особенно после обильной, жирной, жареной, острой пищи). «Отголоски» боли могут дойти до области сердца, имитируя стенокардию.
Другие неприятные признаки панкреатита — поносы. Стул становится кашицеобразным, при этом может содержать частички непереваренной пищи. Количество кала сильно увеличивается. Он имеет неприятный запах, серый оттенок, жирный вид, тяжело смывается со стенок унитаза. Могут появиться отрыжка, тошнота, эпизодическая рвота, метеоризм. Человек теряет аппетит и быстро худеет.
Что делать при приступе?
Так как болевой приступ может возникнуть в любой момент, каждый больной должен знать, что ему необходимо делать, если воспалилась поджелудочная железа. Ведь если он сможет оказать себе первую помощь, у него появятся все шансы предотвратить возникновение серьезных последствий.
Говоря о том, как снять воспаление поджелудочной железы, следует в первую очередь отметить, что лечебные мероприятия должны происходить только под врачебным контролем. Поэтому при появлении первичных признаков приступа необходимо немедленно вызывать бригаду скорой помощи.
А до приезда врачей можно выполнить следующие действия, которые помогут облегчить состояние больного:
- человека нужно усадить на диван или кресло, наклонив его туловище вперед (если открылась рвота, можно подставить какую-нибудь емкость);
- сделать внутримышечную инъекцию Но-шпы – она поможет устранить спазм в протоках поджелудочной и улучшить отток ее содержимого, тем самым уменьшив воспалительный процесс и выраженность болевого синдрома.
 При возникновении острого приступа боли при панкреатите больного нужно срочно госпитализировать
При возникновении острого приступа боли при панкреатите больного нужно срочно госпитализировать
Более никаких мероприятий до приезда скорой помощи выполнять нельзя, так как любое неверное действие может привести к ухудшению состояния больного. Как только врачи окажутся на месте, они, как правило, забирают больного в поликлинику, где далее занимаются его лечением.
Лечение при воспалении поджелудочной железы и возникновении острого болевого синдрома у мужчин и женщин предполагает под собой следующие мероприятия:
- внутримышечное или внутривенное введение спазмолитических препаратов;
- применение анальгетиков (в данном случае часто используются наркотические обезболивающие типа Морфия и Трамадола, которые вводятся внутривенно).
Более подробно о лекарствах, которые используют для лечения панкреатита, можно почитать здесь.
При таких заболеваниях, как обостренный хронический и острый панкреатит, требуется обязательное соблюдение голодной диеты. В этот период употреблять какую-либо пищу вообще нельзя. Разрешается только в небольшом количестве пить воду. Если у больного отмечается сильная рвота, повышение температуры и признаки развития некротических процессов, назначается антибактериальные и противорвотные препараты.
Как только приступ удастся купировать, общая терапия дополняется ферментными средствами и антацидами. Эти препараты обеспечивают нормализацию пищеварительных процессов в организме, улучшение усвоения питательных веществ и способствуют восстановлению перистальтики кишечника.
 Лечение панкреатита должно происходить под строгим врачебным контролем. Самостоятельные действия в периоды острого воспаления могут привести к серьезным последствиям
Лечение панкреатита должно происходить под строгим врачебным контролем. Самостоятельные действия в периоды острого воспаления могут привести к серьезным последствиям
В этот же момент больному разрешается первый раз поесть. Причем не обычную пищу, а диетическую, которая не оказывает сильной нагрузки на поджелудочную железу. И говоря о том, что можно есть при воспалении поджелудочной железы, то следует отметить, что первые несколько дней допускается употреблять только:
- картофельное жидко пюре, приготовленное на воде, без соли и масла;
- кисели;
- травяные чаи;
- отвар шиповника;
- нежирные кисломолочные продукты;
- каши на воде без масла, соли и сахара.
Если после введения первичного рациона состояние пациента остается стабильным, то спустя несколько дней ему можно кушать рыбные и мясные блюда. Только в этом случае они обязательно должны готовиться на пару и тщательно измельчаться. При этом допускается употребление только диетических сортов мяса и рыбы.
Также постепенно в рацион больного вводятся фрукты и овощи, но не в свежем виде, а в отварном или пропаренном. С них обязательно должна очищаться кожура, а перед употреблением их нужно измельчать до пюреобразного состояния.
Если состояние больного остается стабильным на протяжении 7-14 дней после приступа, его выписывают, назначая ему прием ферментных препаратов и при необходимости антациды (они снижают кислотность желудка), которые ему нужно будет принимать на протяжении нескольких месяцев.
 После выписки необходимо строго следовать всем рекомендациям врача, так как только так можно будет предотвратить рецидив болезни и появления на ее фоне осложнений
После выписки необходимо строго следовать всем рекомендациям врача, так как только так можно будет предотвратить рецидив болезни и появления на ее фоне осложнений
Диагностика заболеваний поджелудочной железы
Чтобы понять, почему болит поджелудочная железа, при обследовании врач выслушает все ваши жалобы, соберет анамнез, осмотрит вас, назначит необходимые инструментальные и лабораторные обследования. Чаще всего больные жалуются на сильную боль в животе, которая локализуется в зависимости от пораженной части поджелудочной железы. Боль с правой стороны над пупком и под ребрами, говорит о нарушении работы головки органа. Болезненность в эпигастральной области значит, что поражено тело железы, с левой стороны под ребрами — хвост. Если боли «разлитые» или опоясывающие в верхней половине живота, скорее всего, поражен весь орган. Боли появляются после приема пищи, отдают в левую стороны грудной клетки (в лопатку и спину).
Врач обязательно должен обратить внимание на ваш внешний вид, цвет слизистых оболочек и кожи. Специалист знает, как проверить поджелудочную железу, чтобы отличить боли, вызванные поражением поджелудочной железы, от спровоцированных заболеваниями поперечной ободочной кишки
Доктор может использовать следующий прием: сначала он проведет пальпацию больного в положении на спине, затем повернет его на левый бок и повторит процедуру. Если боли связаны с дисфункцией поджелудочной железы, во второй раз они будут менее интенсивными. При болезнях поперечной ободочной кишки боли не ослабнут.
В случае если врач решит провести какие-либо лабораторные исследования, скорее всего, его будут интересовать уровень панкреатических ферментов эластазы, фосфолипазы А, дезоксирибонуклеазы, a-амилазы, липазы, трипсина в сыворотке крови. Другие способы диагностики — определение уровня панкреатических ферментов в крови с использованием стимуляторов секреции, исследование мочи на а-амилазу, химотрипсина и трипсина в кале, ПАБК-тест, проба Лунда.
Наиболее доступный метод, получивший распространение, — определение уровня а-амилазы в моче и крови. С той же целью — выявление внешнесекреторной недостаточности поджелудочной железы — применяют ПАБК (РАВА)-тест. Менее распространенным методом определения внешнесекреторной недостаточности является определение количества жиров в кале. Цель анализа — сравнить количество жиров, выделившихся с калом, с их количеством, поступившим в организм больного. При этом в течение 3 дней больной придерживается определенной диеты. 
Для исследования возможных нарушений углеводного обмена назначают исследование количества глюкозы в крови больного и толерантность к ней. Для определения заболеваний пользуются также иммунологическими и инструментальными методами исследования.
Из рентгенографических методов чаще всего назначают обзорную рентгенографию поджелудочной железы как наиболее простой и доступный метод. С ее помощью, основываясь на изображении тени, можно определить, увеличена поджелудочная железа или нет. Изменение размера отчетливо видно на компьютерной томографии и ангиографии.
Важное место среди методов диагностики заболеваний поджелудочной железы занимает ультразвуковое исследование. При помощи ультразвуковой сканограммы специалист может дать точный ответ на вопрос о локализации, форме, размере, характере контуров, толщине, структуре железы, состоянии органов и тканей, которые ее окружают
Если эхогенность повышена, то это может свидетельствовать о заболевании.
Как восстановить поджелудочную народными средствами?
Для лечения панкреатита часто назначают не только лекарственные препараты из аптеки, но и народные средства. Как ни странно, некоторые из них не менее эффективны, чем ферменты, или поглотители.
Как восстановить поджелудочную народными средствами:
- Необходимо приобрести сухой корень лопуха и заварить три ложки сырья 1000 мл кипящей воды. Лучше всего проводить манипуляции в термосе, чтобы средство хорошо заварилось. Закупорьте плотно крышкой, и выдержите около 3 часов. После этого поставьте на огонь и потомите еще 7 минут. Принимать необходимо по 100 мл трижды в день. Лучше всего пить отвар перед приемом пищи. Это великолепная замена спазмолитикам, и нестероидным противовоспалительным средствам.
- Гречневая крупа с кефиром. Это своеобразная разновидность диеты, которая помогает снять нагрузку с поджелудочной железы. Если ощущаете, что обострение поджелудочной железы не за горами, или вы накануне съели много жирной пищи, самое время воспользоваться этим рецептом. 150 г сухой крупы промойте водой и смешайте с 500 мл кефира. Лучше всего манипуляцию проводить перед сном. За ночь масса хорошенько набухнет.
- Утром необходимо съесть половину из того, что вы приготовили, вместо завтрака, а вечером вторую часть. Помните, что в обед есть ничего нельзя. В течение дня разрешен чай без сахара. Последний прием пищи из гречки и кефира должен быть за 3 часа до отхода ко сну. Лучше всего сидеть на такой диете на протяжении 10 дней. Это поможет похудеть, оздоровить поджелудочную железу.
- Прополис. Лучше всего приобретать подобное средство в фермерских магазинах. Необходимо настойку, в количестве 20 капель, растворить в 200 мл коровьего молока. Лучше всего, если оно будет обезжиренным. Принимают средство трижды в день, до приема пищи. Можно также использовать прополис и разжевывать его.
- Ягоды барбариса. Необходимо 100 г сырья залить 1000 мл крепкого алкогольного напитка. Лучше всего, если это будет чистый спирт или водка. Стоит закрыть крышкой и держать в темном месте, подальше от солнечных лучей, на протяжении 14 дней. Принимать такую настойку необходимо по 15 мл 2 раза в день, за 40 минут до приема пищи. Курс лечения составляет 2 недели.

Пилюли
Ниже можно ознакомиться с отзывами пациентов, которые столкнулись с болезнями поджелудочной железы.
Лучшее лекарство для поджелудочной железы, отзывы:

Пилюли
Полезно будет прочитать следующие статьи на нашем сайте:
- Лучшие рецепты напитков для похудения
- Как приготовить домашний диетический майонез?
- Самая простая диета для ленивых
- Диета 6 каш: меню на неделю
- Особенности грейпфрутовой диеты
При заболеваниях поджелудочной железы назначают не один единственный препарат, а применяют комплексную терапию, которая направлена на усиление оттока ферментов, а также снятие спазма.