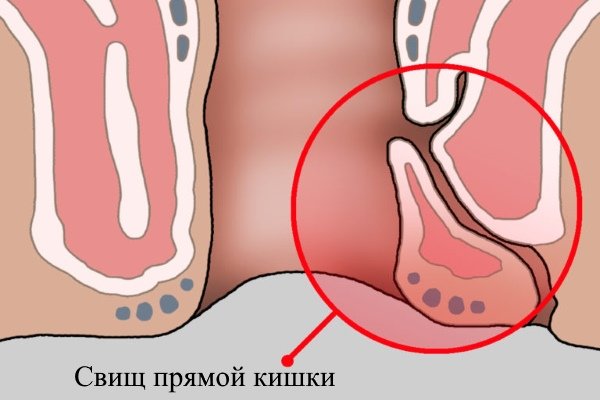
Выпадение прямой кишки
Содержание:
Лечение
Как и чем лечить выпадение прямой кишки, зависит от многих факторов, таких как возраст пациента, тяжесть заболевания, присутствие других проблем с тазовыми органами.
Сразу следует отметить, что не существует никаких лекарственных средств, которые могли бы вылечить это заболевание у взрослых. Все лечение сводится к мероприятиям, проводимым в домашних условиях, и хирургической операции.
В домашних условиях для лечения частичного выпадения прямой кишки взрослым пациентам рекомендуют:
- Вправлять выпавшую стенку кишки обратно, если это позволил доктор.
- Избегать запоров. Для этого следует пить много жидкости, есть фрукты, овощи и другие продукты, которые содержат большое количество клетчатки. Этих изменений в рационе часто оказывается достаточно, чтобы улучшить или устранить выпадение слизистой оболочки прямой кишки. Подробнее о правилах питания для профилактики запора →
- Делать специальную гимнастику. При выпадении прямой кишки нужно регулярно выполнять упражнения Кегеля, которые помогают усиливать мышцы промежности.
- Не напрягаться при дефекации. Если нужно облегчить выхождение стула, нужно использовать смягчители кала.

Взрослым с полным выпадением прямой кишки или с частичным пролапсом, который не улучшился при исполнении советов по лечению в домашних условиях, необходимо проведение хирургического вмешательства.
Существует несколько видов операций, выбор из которых осуществляет врач с учетом пола пациента, функционирования кишечника, перенесенных ранее хирургических вмешательств, тяжести других заболеваний, степени выпадения, риска осложнений.
Все эти операции можно разделить на два типа, основываясь на хирургическом доступе:
- Абдоминальные операции (хирургический доступ через брюшную полость). Как правило, во время этих вмешательств проводится фиксация прямой кишки или резекция ее части с последующей фиксацией. Они проводятся в большинстве случаев под общей анестезией. Иногда фиксацию прямой кишки делают лапароскопическим методом – через несколько небольших отверстий в стенке живота.
- Ректальные (промежностные) операции. Эти хирургические вмешательства чаще проводятся у пожилых людей и пациентов с серьезными сопутствующими заболеваниями. При таких операциях разрез в стенке брюшной полости не делают, резекцию и фиксацию прямой кишки проводят через анальное отверстие.
Как лечить синдром раздраженного кишечника у детей: симптомы, лечение, диета – МЕДСИ
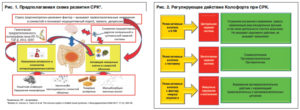
Синдром раздраженного кишечника (СРК) – общее название функциональных расстройств желудочно-кишечного тракта, не вызванных органной патологией. Встречается у взрослых и детей, на планете болеют порядка 30% людей.
Характеристика недуга
Под СРК подразумевают нарушения пищеварения в толстой кишке, связанные с этим изменения перистальтики и эвакуации переработанной пищи. Заболевание часто носит хронический характер, но протекает доброкачественно, легко поддается коррекции с помощью диеты и здорового образа жизни.
Причины возникновения
- Нарушения микрофлоры кишечника (баланса бактерий): ранний перевод ребенка на искусственное вскармливание, антибактериальная терапия
- Особенности нервной системы (вегетососудистая дистония, частые стрессы)
- Нарушения режима питания, распорядка (перекусы, переедания, гиподинамия, недостаточный сон)
- Несбалансированная диета (нехватка пищевых волокон, клетчатки)
- Генетическая предрасположенность
- Эндокринные болезни
- Инфекции (различные колиты), паразиты
Таким образом, лечение синдрома раздраженного кишечника у детей будет направлено против причины, его вызвавшей.
Симптомы и признаки
- Спазмы гладкой мускулатуры кишечника с болью внизу живота (справа или слева), дискомфорт при надавливании на живот; ночью (во сне) боли исчезают
- Тимпанит (барабанный звук) над областями скопления газов
- Боли в подреберной области справа, отдающие в лопатку и шею
- Диспептический синдром (тошнота, отрыжка, скорое насыщение)
- Слизь в кале
Лечение синдрома раздраженного кишечника у ребенка обязательно будет включать симптоматическую терапию.
Осложнения и последствия
Если при наличии синдрома раздраженного кишечника у ребенка лечение не было доведено до конца, болезнь становится хронической. В более взрослом возрасте могут появиться такие осложнения, как:
- Геморрой, трещины прямой кишки
- Кишечная непроходимость
- Нарушения всасывания (авитаминоз, анемия, расстройство метаболизма)
- Заболевания верхних отделов желудочно-кишечного тракта (дуодениты, гастриты)
Диагностика и анализы
Учитывая схожесть СРК с другими заболеваниями желудочно-кишечного тракта и возможность осложнений, рекомендуется провести обследование ребенка, которое будет включать:
- Исследование кала (бактериальное) на дисбактериоз и копрограмму (состав кала)
- Общий клинический анализ мочи и крови
- Биохимический анализ крови (на белок, ферменты, электролиты)
- Абдоминальное УЗИ (печень, желчный пузырь, селезенка и поджелудочная железа)
- ФГДС (осмотр желудка и двенадцатиперстной кишки)
- Колоноскопия (осмотр толстого кишечника с помощью эндоскопа)
Прогноз
Течение болезни и прогноз благоприятные: своевременное медицинское вмешательство и последующее наблюдение у детского гастроэнтеролога поможет избежать последствий во взрослом возрасте – как правило, при соблюдении врачебных рекомендаций, симптомы СРК исчезают после полового созревания.
Меры профилактики
Чтобы не допустить функциональных нарушений пищеварения у детей, особенно склонных к заболеванию СРК, нужно:
- Как можно дольше сохранять грудное вскармливание, а позднее – внимательно следить за рационом
- Соблюдать режим сна
- Обеспечить необходимое время для прогулки
- Создать спокойную доброжелательную атмосферу в семье
- Серьезно относиться к инфекционным и паразитарным заболеваниям, соблюдать личную гигиену, вовремя обращаться к докторам
Преимущества процедуры в МЕДСИ
- Чуткие доктора: прием ведут опытные гастроэнтерологи педиатрического профиля
- Наличие современной аппаратуры: детская эндоскопия (ФГДС, колоноскопия), в т. ч.
эндоскопия во сне с записью на диск или флэш
- Детские диагносты
- Собственная лаборатория, которая выполняет широкий спектр клинических, биохимических, бактериологических исследований
- Для записи на прием звоните по телефону 8 (495) 7-800-500 (работает круглосуточно)
- Возможность посещения специалиста после получения результатов в одном и том же месте, скидки на повторный прием
Причины
Точные первопричины выпадения дистальной части прямой кишки на сегодняшний день медицине неизвестны. Но многочисленные исследования проблемы позволили обнаружить несколько триггеров – факторов, под влиянием которых и развивается болезнь. У большинства детей выпадает кишка при одновременном совпадении сразу нескольких триггеров.
- Возрастные анатомические особенности – у малышей, например, в 1 или 2 года, прямая кишка располагается почти вертикально. Если ребенок тужится, то на нижнюю часть кишки приходится более высокое давление, чем у детей старше 4-5 лет при аналогичных действиях. Мышцы таза у детей более слабые, чем у взрослых. Это становится причиной выпадения, если повышается внутрибрюшное давление.
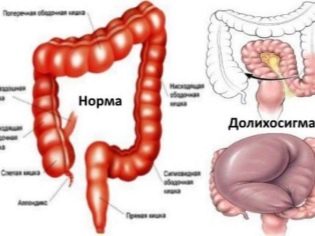
- Болезни толстого кишечника – долихосигма (удлинение сигмовидного отдела кишки, сопровождающееся нарушением дефекации и моторики) может быть причиной выпадения. Также доказана связь выпадения с мегадолихосигмой (более выраженной формой удлинения сигмовидной кишки).
- Нарушения функций кишечника – склонность к запорам или жидкому стулу, воспаление кишечника, кишечные инфекции и истощение, неправильное питание – все это может не только нарушить процессы освобождения кишки от кала, но и стать причиной ее выпадения.
- Дисбактериоз и нарушение работы нервной системы – при этом нарушается координация мышечных сокращений кишечника, что приводит к запорам, эпизодической диарее и в итоге к выпадению.
- Родительские ошибки при высаживании ребенка на горшок – если малыш очень долгое время проводит на горшке и мама и папа не контролируют время, которое малыш проводит на этом гигиеническом приспособлении, вероятность выпадения дистальной части прямой кишки с выворотом наружу повышается.

Что делать будущим мамам
Нередко данное явление встречается у женщин в интересном положении, а также у тех, кто уже рожал детей. При беременности возникает сильная нагрузка на таз, матку и органы малого таза в целом. Кровоснабжение при этом сильно нарушается. Прямая кишка сильно разбухает и теряет свою упругость, потому любое напряжение может привести к данному явлению.
При чрезмерном напряжении, которое возникает при родах, наблюдается выпячивание области нижней части ЖКТ. Огромное значение играет возраст женщины. Чем она старше, тем больше вероятность возникновения подобных последствий.
Чтобы предотвратить выпадение, женщина должна как можно меньше находиться в сидячем положении, прогуливаться на свежем воздухе, делать лечебную физкультуру.
Для расслабления рекомендуется лечь, если конечно обстановка позволяет. Не нужно носить тесные вещи, так как они не будут давать кровоснабжению свободно циркулировать и вызовут застойные процессы.
Фото выпадения прямой кишки
Как лечить выпадение прямой кишки у беременных, знает только грамотный специалист. Если ваш лечащий врач одобряет подобную тактику терапии, тогда вы можете смело ее применять.
Чаще всего лечение недуга носит симптоматический характер, что предполагает соблюдение специальной диеты, выполнение гимнастических упражнений. Довольно эффективны свечи при выпадении прямой кишки. Если есть показания для вмешательства, оно переносится до того момента, пока женщина не перестанет кормить малыша грудью.
Чтобы не навредить существующему выпячиванию при беременности или ГВ, прибегают к следующим действиям:
- После каждого акта дефекации необходимо подмывать задний проход.
- Вытираться нужно только мягкой бумагой или влажными салфетками.
- Не стоит поднимать большие тяжести.
- Делать специальные упражнения рекомендовано несколько раз ежедневно.
- Исключить запоры при беременности и напряженность при опорожнении можно с помощью специальных рекомендаций, которые дает врач.
- Рекомендуется наладить свой рацион питания, кушать грубоволокнистую пищу.
- Если геморрой обострился, не стоит посещать бассейны и сауны.
Лечение ректального пролапса
В зависимости от степени и тяжести заболевания лечение выпадения прямой кишки осуществляется либо консервативной терапией, либо методом оперативного вмешательства.
При компенсированной и субкомпенсированной стадии болезни ректальный пролапс устраняется при помощи медикаментозных лекарственных средств, направленных на нормализацию акта дефекации и усиление мышечных стенок прямой кишки. В основном, это лекарственные формы слабительного (Дюфалак, Прелаксан, Сенаде), противомикробного, противовоспалительного и антидиарейного действия (Смекта, Ларемид, Имодиум), а также препараты, устраняющие основной провоцирующий фактор.
Смекта – противодиарейный препарат с адсорбирующим действием
Кроме того, дополнить комплексное лечение поможет народная медицина.
В терапевтическую схему лечения также входит оздоровительная программа по укреплению мышц тазового дна. Разработан целый комплекс лечебно-профилактических упражнений при выпадении прямой кишки, которые при регулярном выполнении значительно усилят мышечный тонус кишечного тракта.
Особое значение в комплексной терапии ректального пролапса играет правильное питание.
Хирургическое лечение выпадения прямой кишки
Клиницисты отмечают, что эффект комплексного терапевтического воздействия на кишечный тракт должен быть достигнут в течение 1,5-2 лет, при условии отсутствия осложняющих факторов и конструктивных изменений в анатомическом строении. В случае невыполнения этих условий, назначают хирургическое лечение ректального пролапса.
В зависимости от характера нарушений кишечного тракта и изменения в строении прямой кишки, подбирается наиболее эффективный способ хирургического воздействия:
- Пластическая коррекция тазового дна со сшиванием леваторов.
- Резекция прямой кишки.
- Внутрибрюшное оперативное вмешательство в область дистального отдела кишечника.
- Фиксация прямой кишки тефлоновой сеткой по методу Рипштейна.
Все эти радикальные меры оперативной коррекции проводятся по исключительным медицинским показаниям.
Однако, в большинстве случаев проводятся малоинвазивные операции при выпадении прямой кишки. Среди щадящих методов оперативного лечения, наиболее актуальной и эффективной формой хирургического вмешательства является лапароскопия прямой кишки, которая не требует длительной реабилитации.
Лечебное питание при выпадении прямой кишки
Правильно выбранная диета при ректальном пролапсе – это залог успешного выздоровления
Приоритетными являются продукты питания с высоким содержанием растительной клетчатки и грубых волокон.
Больному следует обратить внимание на следующие продукты и постоянно их употреблять в ежедневном рационе:
- Свежие овощи – тыква, морковь, белокочанная капуста, брокколи, горошек, любые виды зелени (укроп, петрушка, кинза, салат и т. д.).
- Свежие фрукты – клубника, персики, груша, банан, яблоко, абрикос и прочие.
- Грецкий орех, миндаль.
- Крупы – гречневая, кукурузная, овсяные хлопья, отруби.
Лечебный эффект при ежедневном употреблении этих продуктов наступает уже после 1-2 недель применения, при условии дополнения терапевтического лечения. Который назначит консультирующий врач.
Источник растительной клетчатки
Лечение выпадения прямой кишки в домашних условиях
Народные средства лечения ректального пролапса помогут избавиться от основной болевой симптоматики заболевания. Однако проблема выпадения прямой кишки все же решается на уровне официальной медицины.
Среди наиболее эффективных и действенных рецептов народной медицины можно выделить следующее лечение:
- Травяная ванна. Для осуществления лечебной процедуры понадобятся следующие ингредиенты, взятые по 1 ст. л.: спорыш, шалфей и лабазник. Сухие растительные компоненты смешиваются между собой и настаиваются в литре кипятка. После остывания до температуры комфорта можно проводить сидячие ванночки. Курс лечения определяется лечащим врачом.
- Водно-паровые ванночки с настоем ромашки. Из расчета одна чайная ложка на стакан кипятка, можно приготовить целебное домашнее средство. Отвар выливается в подходящую ёмкость, чтобы было удобно доставить пар к анальному отверстию.
- Для внутреннего употребления очень эффективно использовать лекарственный настой с манжетки обыкновенной. На одну чайную ложку сухого лекарственного продукта берется 500 мл кипяченой воды. Настаивается лекарство 1,5-2 часа, после чего принимается 3 раза в день по 100 мл.
При появлении рецидивов следует прекратить лечение и обратиться за помощью к врачу.
Виды полипов толстой кишки
По своему гистологическому строению полипы делятся на:
Аденоматозные. Это доброкачественные опухоли, но было доказано, что они могут подвергаться злокачественной трансформации в колоректальный рак. Риск злокачественного аденоматозного полипа >2 см в диаметре составляет 10-50%
Процесс роста полипа и образования рака занимает примерно 10–12 лет, поэтому важно обследовать пациентов старше 40 лет, чтобы как можно раньше диагностировать и удалить полипы, что снижает риск развития рака.
Гиперпластические. Чаще развиваются в прямой кишке или в ответ на воспалительные, метаболические и ишемические изменения эпителия кишечника
Часто полипы этого типа возникают в области новообразованных кишечных анастомозов после процедур резекции. Риск злокачественной трансформации не такой высокий, как в случае аденоматозных полипов, однако большие и множественные гиперпластические полипы следует удалять.
Гамароматические. Обычно развиваются при генетически обусловленных синдромах.
Псевдополипы. Возникают в результате разрушения слизистой оболочки болезненным процессом (чаще всего в случае язвенного колита) при сохранении участков нормальной слизистой оболочки.
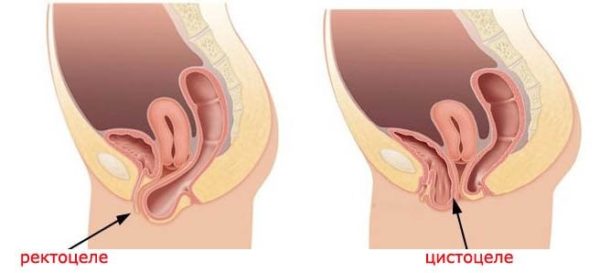
Распространенность патологии – статистика
Специалистам трудно точно определить, как часто встречаются такие патологии, поскольку маленькие ректоцеле часто не вызывают каких–либо симптомов. Распространенность патологии варьирует, она встречается по одним источникам – у 20%, по другим – у 80% взрослых женщин.
В целом, ректоцеле чаще всего наблюдается у пожилых женщин, у которых были множественные вагинальные роды. Например, недавно ученые провели исследование на эту тему в Соединенных Штатах. Они обследовали 125 женщин с ректоцеле. Результаты показали, что типичная пациентка – это женщина в возрасте 60 лет, в менопаузе, родившая естественным путем два или три ребенка.
Диагностика
Проводится опрос пациента, во время которого врач выявляет особенности недержания:
- Дневное или ночное.
- Связь с физическими нагрузками.
- Степень недержания – самопроизвольное отхождение кала, газов, жидкого стула.
Для установления диагноза проводится осмотр пациента. Врач выявляет состояние сфинктера, его функциональность, плотность смыкания, наличие рубцов, повреждений, разрывов, наружных геморроидальных узлов.
Для уточнения состояния мускулатуры, запирающей анальное отверстие, осуществляется ощупывание (пальпация) перианальной области (зоны вокруг заднего прохода) и пальцевое обследование прямой кишки. Это дает возможность определить распространенность процесса. Проктолог проверяет эластичность сфинктера, его сохранность, состояние мышц, формирующих тазовое дно. Оценивается степень сжатия сфинктера, характер сокращений и полнота закрытия заднепроходного отверстия.
Назначается аноскопия или ректороманоскопия – обследование ануса или прямой кишки с помощью специальных приборов – аноскопа и ректоскопа. Во время диагностики врач оценивает состояние этой части кишечника, определяет наличие повреждений, внутренних геморроидальных узлов, трещин, полипов, опухолевых поражений.
Диагностические мероприятия
Обнаружить данную патологию для родителей не составляет труда, если они ответственно относятся к здоровью ребенка. В большинстве случаев именно родственники обращаются к врачу с подозрением на развитие ректального пролапса. Но несмотря на то что болезнь можно диагностировать самостоятельно, предпринимать попыток самолечения не рекомендуется.
Заключительное слово всегда остается за специалистом. Дело в том, что первые признаки выпадения прямой кишки неосведомленному в медицине человеку можно спутать с другой патологией. Кроме того, совместно с ректальным пролапсом у ребенка могут быть и другие проблемы, к примеру, полипы в прямой кишке.
При некоторых заболеваниях может потребоваться дополнительная ректальная диагностика. Она производится способом пальпации или с помощью применения специального медицинского оборудования.
Методы лечения ректального пролапса у детей
В отличие от взрослых пациентов, у детей патологический процесс в большинстве случаев можно устранить с помощью консервативного лечения. Это еще одна немаловажная причина, почему нужно обращаться к врачу, пока болезнь еще находится не в запущенной форме.
В зависимости от сложности ситуации, после диагностики доктор назначает способ лечения. Существует 3 вида методики избавления от ректального пролапса:
- консервативная терапия;
- склерозирующая методика;
- хирургическое лечение.
Консервативные методы в первую очередь подразумевают устранение проблемы, которая вызывает выпадение прямой кишки. Основной упор делается на правильном питании и нормализации характера стула.
Употребляемые ребенком продукты должны легко перевариваться и снабжать организм всеми необходимыми для нормального развития питательными веществами. Если причину запоров не удается устранить таким способом, ребенку назначают специальные препараты. Они способствуют нормальному процессу переваривания пищи и делают каловые массы менее твердыми, что упрощает дефекацию.
После нормализации стула тазовая мускулатура постепенно начнет восстанавливаться. В этот период не рекомендуется, чтобы ребенок опорожнял кишечник в привычном месте, то есть на унитазе или горшке. От их использования следует отказаться. Испражняться можно будет только в положении стоя или лежа на боку.
При наличии воспалительных процессов или формировании на слизистой микротрещин дополнительно прописываются ректальные свечи. Они обладают антибактериальным и противовоспалительным действием, что поможет избежать осложнения заболевания.
На начальном этапе кишка может выпадать, поэтому родителям нужно строго следить за этим, чтобы сразу вернуть выпавший орган на прежнее место.
Склерозирование подразумевает введение в околопрямокишечную клетчатку специального препарата. После инъекции наблюдается отечность тканей с последующим развитием некроза в клеточных элементах. По завершении искусственно созданного воспалительного процесса начинается второй этап развитие соединительной ткани. В проблемной области начинает образовываться рубцовая ткань. Она станет надежным фиксатором и не даст прямой кишке выйти наружу в будущем. Для успешного лечения может потребоваться несколько процедур.
Некоторые специалисты скептически относятся к такому методу решения проблемы ректального пролапса. Объясняется это тем, что в процессе терапии могут возникать другие осложнения. Иногда частые инъекции склерозирующего препарата оказывают такое побочное явление, как некроз стенки прямой кишки.
Хирургическая методика лечения базируется на:
- подшивании слизистой;
- пластике тазового дна и поддерживающих связок.
Иногда пациенту может быть показано комбинирование обеих хирургических методик. Лечение ректального пролапса, как правило, всегда имеет положительный прогноз при условии соблюдения всех рекомендаций врача. После успешно завершенной терапии родители должны всячески стараться предотвратить новое появление провокаторов патологии.
Часто маленький ребенок после дефекации начинает плакать и жаловаться на боль в анусе. При его осмотре родители обнаруживают небольшое выпячивание в области заднего прохода. Эта красноватая шишка говорит о том, что у малыша выпадение прямой кишки или ректальный пролапс. Давайте разберемся, отчего это происходит и как вылечить эту болезнь.
Клиническая картина
Рис. 1. Четыре формы выпадения прямой кишки: 1 — выпадение слизистой оболочки (в отличие от выпадения внутренних геморроидальных узлов, выпавший участок имеет форму розетки без четкого деления на узлы); 2 — выпадение заднего прохода (изолированное выпадение промежностного отдела прямой кишки); 3 — выпадение прямой кишки (верхний отдел прямой кишки внедряется в фиксированный нижний отдел и выходит за пределы заднего прохода); 4 — выпадение прямой кишки и заднего прохода (вся прямая кишка вместе с промежностным отделом вывернута наружу). Вверху справа — схематическое изображение выпадения прямой кишки в разрезе.
Соответственно степени выраженности патологоанатомических изменений различают 4 формы заболевания (рис. 1: 1, 2, 3, 4): выпадение слизистой оболочки заднего прохода, выпадение заднего прохода (prolapsus ani), выпадение прямой кишки при невыпадающем заднем проходе (собственно prolapsus recti), выпадение заднего прохода и прямой кишки (prolapsus ani et recti). Выпадение слизистой оболочки заднего прохода, возникающее чаще у детей, реже у взрослых при длительно существующем геморрое, проявляется выпячиванием из анального отверстия венчика слизистой оболочки ярко-красного цвета. Длина выпадающего участка невелика (от 1 до 3—4 см); при пальпации он представляется мягким, тонкостенным. Выпавшая слизистая оболочка обычно вправляется самостоятельно, реже больной прибегает к ручному ее вправлению. При сохраненном тонусе сфинктера может наблюдаться ущемление выпавшего участка кишки, сопровождающееся его резким отеком и значительными болями.
В дальнейшем происходит расслабление сфинктера, что ведет к недержанию газов и кала, а затем к развитию второй формы заболевания — выпадению всех слоев стенки анального отдела кишки. Выпадающая часть имеет вид усеченного конуса длиной не больше 4—5 см; слизистая оболочка ее переходит в кожу заднего прохода. Эта форма либо остается стойкой, либо прогрессирует за счет выпадения вышележащих отделов кишки, и заболевание переходит в третью форму.
Третья форма — собственно prolapsus recti,— по мнению ряда авторов, связана гл. обр. с избыточной подвижностью прямой кишки при достаточном еще тонусе сфинктера. Выпадающий конусовидный или цилиндрический участок обычно длиннее, чем при prolapsus ani, слизистая оболочка его переходит в слизистую оболочку невыпавшего анального отдела, между кишкой и задним проходом остается щель глубиной до 4 см. Эта форма не стабильна, в дальнейшем почти всегда выпадает и задний проход.
Четвертая форма — prolapsus ani et recti — развивается, как правило, вторично. Для этой формы характерны: значительная, не менее 15 см, длина выпавшего участка и непосредственный переход его слизистой оболочки в кожу. Выпавшая часть имеет конфигурацию рога, а иногда шаровидна. Последнее обычно указывает на внедрение в пролабированные ткани нижнего отдела дугласова пространства с его содержимым — кишечными петлями, яичниками и др. В этих особо тяжелых случаях говорят о грыже прямой кишки (rectocele) или же о промежностно-прямокишечной грыже (Н. И. Напалков, 1907). Выпавшая неущемленная кишка имеет эластическую мясистую консистенцию, слизистая оболочка складчатая, розового цвета.
Вправление выпавшей кишки может наступать самостоятельно при расслаблении, глубоком вдохе и втягивании живота, горизонтальном или коленно-локтевом положении больного. Многие больные вынуждены прибегать к ручному вправлению. Пальцевое исследование часто выявляет значительное расслабление сфинктера. В целях объективной оценки степени атонии сфинктера были предложены различные виды сфинктероманометров.
По степени выраженности функциональных нарушений различают четыре стадии (степени) В. п. к. В I стадии кишка выпадает лишь при дефекации, вправляется самостоятельно, сфинктер сохраняет обычный тонус или расслаблен весьма незначительно. II стадия характеризуется выпадением кишки при различных физических напряжениях, значительным снижением тонуса сфинктера, недержанием газов, а иногда и кала, необходимостью ручного вправления кишки.
При III стадии выпадение кишки наступает при самом незначительном напряжении брюшного пресса, сопровождается постоянным недержанием кала и газов. При IV стадии вправленная кишка тотчас выпадает вновь при вставании больного, а иногда и в горизонтальном положении.