Заболевания органов пищеварения — причины, симптомы, диагностика, лечение и профилактика
Содержание:
- Какие средства могут помочь восстановить работу кишечника?
- Болезни слизистой желудка
- Симптомы онкологии желудка
- Что такое язва желудка?
- Чем чреваты проблемы с пищеварительной системой
- Причины, вызывающие патологии желудка
- Болезни пищеварительного тракта у малышей
- Симптомы наиболее распространённых кишечных заболеваний
- Диагностика заболеваний желудочно-кишечного тракта
- Симптомы и признаки заболевания кишечника
- Причины
- Общие симптомы нарушений в работе желудка
- Эзофагиты
- Методы обследования
Какие средства могут помочь восстановить работу кишечника?
Некоторые средства, например, слабительные или противодиарейные, способны справляться с конкретными симптомами. Можно остановить понос или избавиться от запора, но для полноценного решения проблемы нужно применять препараты, нормализующие работу кишечника в целом, например, Дюспаталин 135 мг. Препарат разработан для лечения комплекса симптомов раздраженного кишечника. Он не только снимает спазм и боль в животе, но и воздействует на саму причину проблемы.
Дюспаталин 135 мг уже через 15 минут7 начинает действовать, снимая боль и спазм.
Дюспаталин 135 мг при курсовом приеме от 28 дней10 нормализует работу кишечника, устраняя весь комплекс симптомов: нарушения стула (диарея или запор), метеоризм (газообразование, вздутие, урчание)8.
Дюспаталин 135 мг имеет высокий профиль безопасности, его применение не вызывает системных побочных эффектов8*
Эффект препарата сохраняется до 6 месяцев9, что особенно важно при длительном лечении раздраженного кишечника с его волнообразным течением.. С Дюспаталин ваш кишечник невозмутим
С Дюспаталин ваш кишечник невозмутим.
RUS237737 от 24.03.2020
Соавтор статей, редактор -Шимбарецкий Георгий Алексеевич.
Болезни слизистой желудка
Три самые распространенные патологии – это:
- Гастрит, то есть воспаление слизистой оболочки. Проявляется болями и тяжестью в желудке. Как правило, вызван действием болезнетворных бактерий и сбоями в функционировании иммунной системы. Развивается в острой и хронической форме. В последнем случае возможна длительная ремиссия, но нарушение диеты и стрессы приводят к обострению гастрита. При этом кислотность может быть как повышенной, так и пониженной – от этого фактора зависит стратегия лечения.
- Язвенная болезнь. Протекает в хронической форме. При этом кислотность желудка повышена, это и становится причиной образования язв на стенках слизистой. Кроме того, в определенное время года, обычно весной и осенью, риск обострений этой болезни выше. Одни из основных симптомов – боль и тяжесть в желудке. При тяжелой форме открывается кровотечение. К развитию язвы (а она диагностируется у каждого 15-го жителя планеты) приводят различные факторы. Но в большинстве случаев исследования показывают, что это результат плохо пролеченных обострений гастрита, когда пациент не соблюдает рекомендации врача.
- Пневматоз. Это явление, которое связано с формированием в толще стенок желудка полостей, в которые попадают газы. Но иногда патология захватывает и кишечник. Причины развития – грыжи, повышенное внутрибрюшное давление. Но существует и неврологический пневматоз. Люди, страдающие неврастенией, непроизвольно заглатывают много воздуха, что и приводит к такой патологии.
При гастрите и язве назначают препараты, снижающие кислотность, – антациды. Кроме того, необходимо соблюдать специальную диету. При пневматозе из рациона убирают все продукты, дающие повышенное газообразование. Для патологии характерна тяжесть в желудке, но если она сопровождается болями, то принимают спазмолитики. Разумеется, все препараты должны быть прописаны врачом.
Симптомы онкологии желудка
Риск раковых новообразований на слизистой желудка повышается при наличии гастрита и язвы. Но иногда опухоли вырастают и без предварительной деформации стенок органа. Если раковый процесс развивается самостоятельно, длительное время он никак себя не проявляет, что значительно затрудняет диагностику и может сделать лечение бесполезным из-за перехода болезни в 3-4 стадию.
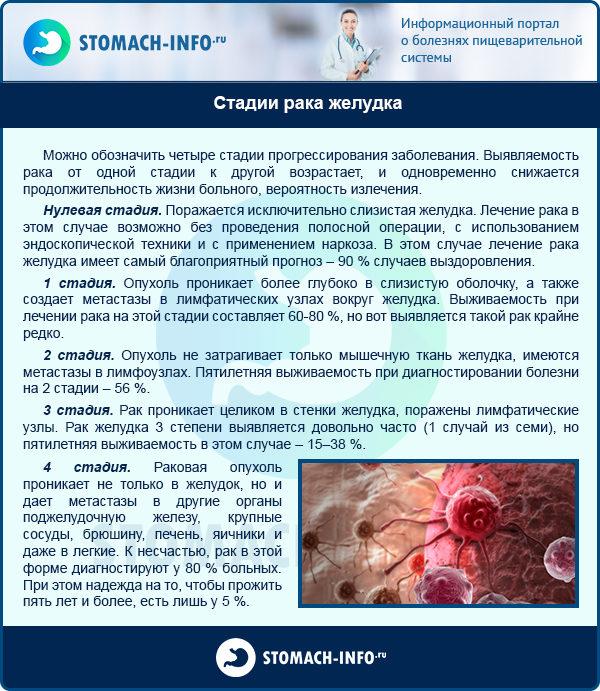
Постепенно у больного начинаются такие признаки нарушения в работе желудка:
- постоянная слабость, которая не проходит после полноценного отдыха;
- быстрая потеря массы тела при нормальном питании;
- значительное ухудшение аппетита;
- болезненные ощущения различной интенсивности, могут затихать и вновь возобновляться;
- сильное чувство тяжести после небольшого количества еды;
- тухлая отрыжка, выходящая часто и с большим количеством воздуха;
- может увеличиваться живот, появляются проблемы с поджелудочной, почками и печенью;
- при большом росте опухоли ее можно пальпировать, обычно это становится возможным на 3-4 стадии болезни.
Что такое язва желудка?
Язва желудка (язвенная болезнь желудка) – хроническое заболевание, при котором в слизистых оболочках желудка, из-за различных патологических процессов образуется язва.
Основная причина язвы желудка кроется в нарушении баланса, между защитными механизмами желудка и различными агрессивными факторами. Чтобы немножко разобраться в данном заболевании, давайте рассмотрим, как происходит развитие язвенной болезни желудка.
Развитие язвы желудка
Итак, если сильно не вникать во все тонкости данного процесса, то можно вывести следующую простую «формулу» развития язвенной болезни…
Внутренние стенки желудка, как и многие другие органы, имеют слизистое покрытие, которое вырабатывается самим органом. Эта слизистая оболочка хранит орган от патологического воздействия на него различной микрофлоры, желудочного сока, повреждения грубыми продуктами питания и т.д. Если выработанной слизи, в последствии каких-либо факторов (например – стрессы) недостаточно, в желудке образуется «слабое место», в котором при повреждении, со временем образуется язва. Чтобы было еще проще, рассмотрим пример на бактерии Helicobacter pylori (Хеликобактер пилори).
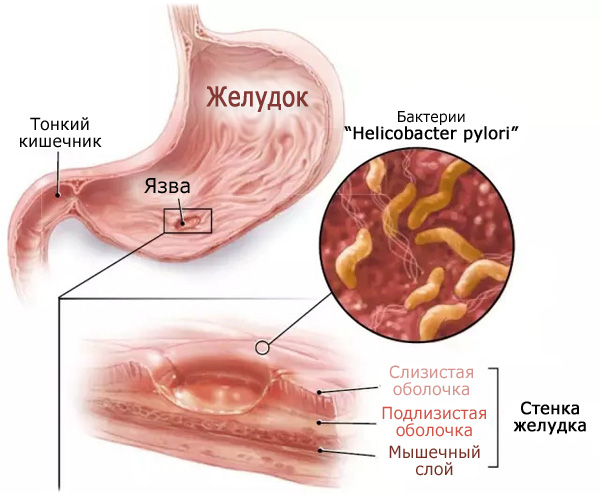
При попадании Helicobacter pylori в желудок, она находит уязвимое место в слизистой оболочке данного органа, и благодаря своим жгутикам, она прикрепляется к данному месту. Далее, бактерия начинает активно размножаться и вырабатывать уреазу, которая повышает в месте колонизации количества аммиака, повышается кислотность (pH). Эти процессы ускоряют замедление выработку желудком защитной слизи. Далее, бактерия H. Pylori начинает вырабатывать такие вещества, как — муциназа, липаза и протеаза. Эти вещества буквально растворяют слизь и съедают слизистую оболочку желудка. На этом месте происходит химический ожог и воспалительный процесс, которые и приводят к образованию язвы желудка.
 1) Helicobacter pylori проникает через слой слизи в желудке хозяина и прикрепляется к эпителиальным клеткам; 2) бактерии катализируют превращение мочевины в аммиак, нейтрализуя кислотную среду желудка; 3) размножаются, мигрируют и образуют инфекционный центр; 4) в результате разрушения слизистой, воспаления и смерти клеток эпителия образуются изъязвления желудка.
1) Helicobacter pylori проникает через слой слизи в желудке хозяина и прикрепляется к эпителиальным клеткам; 2) бактерии катализируют превращение мочевины в аммиак, нейтрализуя кислотную среду желудка; 3) размножаются, мигрируют и образуют инфекционный центр; 4) в результате разрушения слизистой, воспаления и смерти клеток эпителия образуются изъязвления желудка.
Тут также следует обратить внимание, что в случае отсутствия лечения язвенной болезни желудка, со временем воспалительный процесс переходит непосредственно на клетки эпителия самого желудка, что вызывает различные осложнения язвенной болезни, например – перфорацию стенки желудка, кровотечения. Язвенная болезнь неприятна тем образом, что ее «носитель» в течение годов ощущает то сильные боли, то практически отсутствие каких-либо признаков данной болезни, в то время, как патологические процессы в желудке продолжают развиваться
Наиболее часто, обострение язвы происходит весенне-осенний период
Язвенная болезнь неприятна тем образом, что ее «носитель» в течение годов ощущает то сильные боли, то практически отсутствие каких-либо признаков данной болезни, в то время, как патологические процессы в желудке продолжают развиваться. Наиболее часто, обострение язвы происходит весенне-осенний период.
Статистика
По статистике, чаще всего, язвенная болезнь встречается у мужчин, возрастом от 20 до 50 (в 70%) лет, старше 50 лет (у 20%), но в последнее время прослеживается тенденция к увеличению количества женщин с данным заболеванием. Статисты также отмечают, что общее количество людей в мире, у которых присутствует язва желудка, составляет – до 14%.
Язва двенадцатиперстной кишки более популярное заболевание, нежели язва желудка. При этом, поражение желудка или кишки происходит чаще одной язвой, реже двумя.
На развитие язвенной болезни также часто жалуются лица, которые в силу каких-либо обстоятельств не употребляют в достаточном количестве жидкой пищи – супы, борщи и др. блюда, а питаются, так сказать, всухомятку.
Чем чреваты проблемы с пищеварительной системой
Любые сбои в работе этих органов в итоге будут негативно влиять на здоровье в целом. Часто заболеваниями ЖКТ бывают вызваны такие явления, как:
- Снижение иммунитета, поскольку органы, отвечающие за защитную функцию, недополучают полезные вещества.
- Ухудшение состояния кожи, ногтей и волос. На коже возникает раздражение, волосы и ногти становятся ломкими.
- Боли в мышцах и онемение конечностей – на все это тоже влияют заболевания ЖКТ.
- Нарушение метаболизма и, как следствие, проблема лишнего веса или, наоборот, его недостатка.
- Развитие аллергических реакций.
- Дисфункция органов репродуктивной системы, дальнейшие трудности с зачатием и вынашиванием беременности.
- Осложнения со стороны сердечно-сосудистой системы, включая повышенный риск инфаркта.
- Болезни эндокринной системы – щитовидной железы, надпочечников, гипофиза.
- Заболевания ротовой полости, в том числе стоматит и глоссит, также развиваются при заболеваниях ЖКТ.
- Кожные болезни – нейродермит и экзема.
- В тяжелых случаях – летальный исход из-за прогрессирования болезней ЖКТ и связанных с ними патологий.
Интересно, что у мужчин заболевания ЖКТ встречаются чаще, чем у женщин. И представители сильного пола чаще болеют в тяжелой форме, количество летальных исходов в этой группе тоже выше.
Причины, вызывающие патологии желудка
Согласно медицинской статистике, с каждым днём растёт количество пациентов, обращающихся в больницы с жалобами на болезни ЖКТ. Желудочные недуги поражают людей самого разного возраста, начиная от детей школьного возраста и заканчивая пенсионерами. В группу риска входят те, кто игнорирует принципы правильного рационального питания, много нервничает, изнуряет себя диетами, курит.

Болезни, поражающие желудок, негативно сказываются на всём организме
Факторов, провоцирующих возникновение желудочных патологий, масса. Среди них можно выделить несколько основных причин, становящихся виновниками заболеваний органов тракта пищеварения.
Таблица 1. Почему возникают болезни желудка?
| Основные причины | Составляющие |
|---|---|
| Проблемы с питанием | 1. Злоупотребление фастфудом, вредной пищей (чипсы, сладости, снэки). 2. Регулярное потребление продуктов низкого качества. 3. Перекусы на бегу, еда всухомятку. 4. Отсутствие баланса калорий, жиров, углеводов и белков в течение суток. 5. Переедание и, напротив, скудный рацион. 6. Регулярное потребление слишком горячей или холодной пищи. |
| Вредные привычки | Алкоголизм, никотинозависимость, наркомания |
| Нарушения психики | 1. Стрессовые ситуации. 2. Нервная работа. 3. Большой груз ответственности. 4. Болезни нервной системы. 5. Булимия, анорексия. 6. Психические травмы. |
| Внутренние заболевания | Недуги, поражающие органы, соседствующие с желудком (печень, поджелудочная железа и подобное) |
| Острые болезни | 1. Отравления. 2. Инфекционные недуги. 3. Бактериальные нарушения. |
| Паразитарные поражения | Гельминтозы |
| Проблемы с иммунитетом, микрофлорой | Нарушения баланса в организме |

Неверно выбранное питание влечёт проблемы с желудком в любом возрасте
Болезни пищеварительного тракта у малышей
- плохой экологии;
- несбалансированного питания;
- наследственной предрасположенности;
- наличия вредных привычек у матери.
Огромный вред маленькому организму наносят кондитерская и мучная продукция с большим содержанием консервантов и красителей. Повышается вероятность развития аллергических реакций, нервозов.
По статистическим данным, кишечные заболевания диагностируются у детей в возрасте 5-6 и 9-11 лет.
Выделяют несколько патологических состояний в виде:
- запора или поноса;
- гастритов в хронической или острой форме;
- гастроэнтеритов;
- дуоденита хронического типа;
- энтероколита;
- язвенного поражения желудка или кишечника;
- холецистита;
- панкреатита;
- поражений желчевыводящих путей;
- гепатитов в острой и хронической форме.
Важную роль в проявлении заболеваний играет недостаточная способность детского организма реагировать на инфекции, так как детский организм очень слаб. На формировании иммунитета сказывается правильное кормление в первые месяцы жизни малыша.
Лучше всего кормить младенцев грудным молоком. Груднички, находящиеся на искусственном кормлении, чаще страдают различными инфекциями. Причиной расстройств считается нерегулярное кормление или перекармливание, ранее введение прикорма, несоблюдение гигиенических мероприятий.
В отдельную категорию включают кишечные заболевания острого характера в виде дизентерии, сальмонеллеза. К главным признакам относят диспепсические нарушения, обезвоживание организма, интоксикацию. Такое состояние опасны для жизни ребенка и требует срочной госпитализации детей в стационар.
Лечение назначает только врач-гастроэнтеролог исходя из возраста пациента и тяжести болезни.
Симптомы наиболее распространённых кишечных заболеваний
Самыми часто встречающимися симптомами при проблемах с кишечником имеют воспалительный характер. Имеют две формы заболеваний – острую и хроническую.
Язвенный колит
Язвенный колит. Характеризуется как хроническое заболевания толстого кишечника, при его возникновении поражается слизистая оболочка.
Начало патологии происходит в нижнем отделе толстой кишки, постепенно воспалительный процесс подымается выше и поражает полностью весь толстый кишечник.
Причины данного заболевания не установлены. В узких кругах, специалисты относят эту патологию к наследственной, которая происходит, в результате генетического сбоя, когда слизистая кишечника начинает разлагаться, на этом фоне и происходит воспаление. Но это предположения, точных данных нет.
Диагностику язвенного колита проводят инструментально, в основе колоноскопии. Наличие на слизистой оболочке эрозивных структур и выявленной симптоматике – прямое подтверждение заболевания. Для полной диагностики назначается рентген с принятием контрастного вещества (бария).
Лечат язвенный колит специальными диетами. Больной подвергается гормональной и общей терапии.
Болезнь Крона
Болезнь Крона, проявляет себя как язвенный колит, но имеет некоторые отличия. Поражение происходит не частично, а поражается полностью весь ЖКТ.
При воспалительном процессе страдают различные участки слепой, прямой, подвздошной кишки. Заболевание квалифицируется как хроническое, протекает долго, ремиссии чередуются с обострениями.
Симптомы, указывающие на болезнь:
- периодические и постоянные боли в области живота;
- понос;
- резкая потеря веса;
- высокая температура.
Процесс дефекации болезненный, появляются трещины в анальном проходе, в фекалиях можно обнаружить кровяные следы и много слизи. Появляются суставные боли и кожные поражения (сыпь). При долгой продолжительности болезни, возможны серьезные осложнения: кишечная непроходимость, образование свищей и абсцессы.
Энтерит
Энтерит – воспалительное заболевание всех отделов тонкой кишки с поражением некоторых частей желудочно кишечного тракта (гастроэнтерит, энтероколит). Имеет формы заболеваний – острую и хроническую.
Острый энтерит возникает при пищевых отравлениях, но может возникнуть и при инфекционных заболеваниях (холера, кишечный грипп, брюшной тиф), при частом употреблении очень острой и грубой пищи, алкоголя.
Первые симптомы болезни тонкого кишечника проявляются в виде диареи, режущими болями вокруг пупочной области, сопровождающиеся рвотой.
Болезнь протекает быстро при повышенной температуре тела, повышенная потливостью и слабостью. Если заболевание имеет продолжительный характер, на фоне гастрита, приобретает хроническую форму.
Хронический энтерит
Хронический энтерит проявляет себя болями в районе пупка, постоянным чувством тошноты, шумом и вздутием живота. Считается болезнью тонкого кишечника.
Тяжёлой формой заболевания считается частота стула более двадцати раз за сутки.
В фекальной массе видны пузырьки и небольшие частицы целой пищи. Идет резкая потеря массы тела, появляется общая слабость, недомогание.
Колит
Поражение толстого кишечника воспалением слизистой оболочки. Протекает как в самостоятельной форме, так и с затрагиваем частей тонкого кишечника или желудка (энтероколит). Причина острого колита – пищевое отравление и протекает оно в острой форме. Иногда имеет инфекционное происхождение. Симптомы схожи с энтеритом.
Хронический колит (неинфекционный), имеет последствия после осложненного гастрита и энтерита. Проявляет себя и после гастрономических изысков, в следствии длительной интоксикации. Симптомы: ноющие боли по всему периметру живота, запор или понос.
Заболевшие страдают потерей аппетита, вялостью, слабостью, нервными расстройствами, метеоризмом, общее недомогание. У женщин проявляется – аменорея (отсутствие менструации, в течении нескольких циклов), у мужчин импотенция.
Неспецифический язвенный колит, отличается своей природой от хронического колита и классифицируется, как самостоятельное заболевание. Природа заболевания до конца не изучена, возможно она возникает на генном уровне. Язвенный колит поражает прямую кишку.
При длительном протекании болезни воспаление переходит на толстый кишечник. Симптомы при проблемах кишечника: кровотечение, резкая боль в левой стороне живота, диарея сменяется запором.
— Язва желудка.
Диагностика заболеваний желудочно-кишечного тракта
Диагностику можно разделить на две большие группы: физикальную и инструментальную. Каждый метод имеет ряд своих преимуществ и применяется в зависимости от заболевания, с которым пациент пришел на прием. Стоит кратко рассмотреть каждый из них.
Физикальное обследование
Различают четыре метода физикального осмотра пациентов:
- Визуальный осмотр. Врач смотрит, есть ли признаки расстройств ЖКТ: общая худоба, бледность и шершавость кожных покровов. Далее проходит осмотр языка, который при патологиях может быть белым или коричневым. Затем смотрят величину и форму живота, сверяют с показателями нормы, после чего приступают к прослушиванию дыхательных движений брюшной стенки. Если они отсутствуют, то это говорит о патологии.
- Пальпация живота. При поверхностной пальпации специалист выявляет напряжение мышц и локализацию болезненности. Также с помощью этого метода можно выявить увеличение одного из органов. К глубокой пальпации врач прибегает, если при первичном осмотре появились настораживающие симптомы.
- Перкуссия. Метод применяется на практике реже и позволяет определить свободную и осумкованную жидкость в брюшной полости.
- Аускультация. Данный метод рекомендуется проводить до глубокой пальпации. Пациент лежит на спине, врач слушает отдельные точки над желудком. При показателях нормы перистальтика умеренная, слышатся ритмичные шумы.
Инструментальное обследование
Как только физикальное обследование заканчивается, врач делает выводы и на их основании прописывает дальнейшее лечение. Если выявлены какие-либо патологии, есть смысл обратиться к инструментальным способам, которые помогут поставить точный диагноз:
- Гастроскопия. Желудок больного осматривают специальным гибким инструментом — эндоскопом. Чаще всего обследование назначают или накануне операции, или при значительной потере веса. Если у больного имеются симптомы заболеваний ЖКТ, ему нужно обязательно пройти гастроскопию.
- Рентгеноскопия. При реализации данного метода нужный орган фиксируется на экране рентгенологического оборудования. Процедура необходима для того, чтобы определить состояние слизистых оболочек и возможные нарушения их функционирования. Назначают при потере веса, частых отрыжках, изжогах и крови в кале.
- Эхография. Метод, который менее эффективен, чем гастроскопия. С его помощью невозможно увидеть всю патологию, сделать биопсию и проследить за изменениями. К нему прибегают лишь в том случае, если другие методы обследования вызывают дискомфорт (например, у детей). Врач прописывает данную процедуру для подтверждения уже имеющегося диагноза.
Симптомы и признаки заболевания кишечника
Есть множество причин, по которым могут возникнуть заболевания кишечника, симптомы и признаки болезни помогают обнаружить возбудителя и определить патологию. Некоторые из них имеют весьма общий характер, они свидетельствуют только о самом факте наличия болезни, боль внизу живота, к примеру, не позволит выяснить природу недуга.
Определить факт заболевания можно и по нарушению основных функций рассматриваемой части пищеварительного тракта – пища не переваривается, возникает диарея, каловые массы выделяются со слизью.
Нарушение двигательных функций, самым распространенным следствием этого проявления является запор. Это также симптом заболевания кишечника, он может появиться, если мышцы в кишечной стенке не осуществляют перемещение каловых масс.
При продолжительном голодании в кишечнике не остается содержимого, из-за чего перистальтика может сократиться, или прекратиться полностью. Пища, попадающая в кишечник, задевает специальные рецепторы, что стимулирует перистальтику. В случае заболевания она ускоряется, или замедляется.
В норме происходит 1-2 дефекации в сутки, а кал оформленный, при нарушении функции кишечника стул становится жидким и частым, или же возникают запоры.
Функциональные болезни кишечника:
- Синдром раздраженного кишечника;
- Запор — невозможность перемещения каловых масс;
- Диарея — разжижение фекальных масс;
- Метеоризм – выделение газов;
- Абдоминальные боли – постоянные болевые ощущения в области живота.
Избыточная перистальтика может наблюдаться из-за нервных потрясений, волнение и страх способны ускорить перистальтику, в результате чего начинается понос, – болезненное состояние, выражающееся коликами в животе, и разжиженным стулом, он также может дополнить симптомы болезни кишечника, его может спровоцировать неправильное питание.
Продукты питания с грубой структурой (растительного происхождения) с множеством неперевариваемых остатков, жирная или непривычная организму пищу может вызвать жидкий стул.
Понос в иногда проявляется как защитно-приспособительная реакция, организм таким образом избавляется от вредных для него продуктов. Многие слабительные основываются на ревене и касторовом масле, такие вещества организм зачастую и пытается «сбросить».
Хронические заболевания кишечника:
- Синдром раздраженного кишечника;
- Неспецифический язвенный, или не связанный с инфекцией колит;
- Дивертикулярное заболевание;
- Хронический ишемический колит.
В большинстве случаев понос является следствием воспаления слизистой оболочки кишечника, параллельно замедляется поглощение воды и питающих организм веществ, поэтому поступающая в эту часть пищеварительного тракта пища не затвердевает. Такое также может происходить при застое крови в венах.
Зараженные зоны выделяют экссудат, еще сильнее разжижающий пищу в кишечнике. Заражение и воспалительные процессы могут вызываться микроорганизмами, которые либо являлись частью микрофлоры, либо попали в организм из внешних источников.
Кишечная микрофлора состоит, в основном, из бродильных бактерий, которые потребляют углеводы и провоцируют процесс брожения, и гнилостных микроорганизмов, обеспечивающих разложение белков, провоцируя гниения.
При колите появляется гнилостный понос. Правильно оценив ключевые признаки заболевания кишечника, опытный врач сумеет даже по характеру поноса определить, какая из его частей поражена.
Инфекционные заболевания кишечника могут возникать из-за:
- Вирусов – энтеровирус, ротавирус;
- Бактерий – возбудители брюшного тифа, холеры, сальмонеллеза;
- Токсинов, выделяемых вредоносными микроорганизмами, такая разновидность болезни называется ботулизм.
Размножаясь в организме, микроорганизмы попадают наружу и заражают других людей через рвоту и фекальные массы, реже возбудители выделяются с мочой. Большая часть микроорганизмов, способных заразить нижнюю часть пищеварительного тракта, крайне живучи и устойчивы, они могут выжить на воде, в земле, и на предметах, используемых в быту.
В морозные температуры они уходят в цисты, поэтому возбудители вполне могут выживать в условиях суровой зимы. В воде, фарше из мяса, и в молоке микроорганизмы размножаются особенно быстро.
В организм они попадают через рот, когда человек принимает зараженную воду и пищу, дизентерией, к примеру, можно заразиться, выпив некипяченое молоко, а сальмонеллезом можно заразиться через мясо кур, и некачественную мясную продукцию.
Причины
Болезни пищеварительной системы определяют очень многие специфические факторы. Однако врачи выделяют ряд причин, характерных для большинства недугов данного типа. Их подразделяют на внешние и внутренние.
Решающую роль в данном случае играют внешние причины. Прежде всего, таковыми является воздействие на организм некачественной пищи, жидкостей, медикаментозных препаратов.
Заболевания пищеварительной системы могут стать последствием несбалансированного рациона питания, в котором отмечается избыток или недостаток поступления в организм жиров, белков, углеводов. Иногда болезни этих органов проявляются и вследствие продолжительного нерегулярного питания, слишком частого включения в рацион соленых, очень острых, горячих блюд, негативно влияющих на состояние пищеварительной системы. Наличие консервантов в тех продуктах, которые человек употребляет в пищу каждый день, могут спровоцировать симптомы заболеваний ЖКТ. Именно поэтому профилактика данного типа болезней у детей и взрослых предусматривает минимальное количество таких продуктов в рационе. А при малейших же проявлениях симптомов заболеваний пищеварительной системы список нежелательных продуктов увеличивается.
Негативное влияние оказывают и некоторые жидкости. Недуги органов пищеварения провоцируют, прежде всего, алкогольные напитки и суррогаты таковых, газировка и другие напитки, содержащие большое количество красителей и консервантов.
Кроме того, внешними причинами является воздействие микроорганизмов и червей, попадание которых в организм чаще всего происходит при употреблении зараженной пищи. Под действием вирусных и бактериальных инфекций в организме развиваются специфические и неспецифические болезни. В то же время черви (ленточные черви, круглые черви, сосальщики) паразитируют в организме, ухудшая его общее состояние.
Провоцирующим фактором является табакокурение, а также регулярные стрессовые ситуации и переживания.
Внутренними причинами заболеваний органов пищеварительной системы являются генетические факторы, пороки внутриутробного развития, развитие в организме аутоиммунных процессов.
Как правило, одно заболевание пищеварительной системы развивается вследствие воздействия несколько разных причин. Одну конкретную причину можно определить только при инфекционных болезнях и при заражении паразитами.
Общие симптомы нарушений в работе желудка
Существует несколько заболеваний первого отдела ЖКТ. Они имеют свои симптомы и признаки. Но существует ряд характерных примет, которые встречаются при всех нарушениях в работе желудка. Специалисты условно делят эти признаки на три группы.
Болевой синдром. Он локализуется в подложечной области. Дискомфорт может носить режущий, ноющий, острый и нарастающий характер
Определение типа боли важно для постановки точного диагноза. При этом врач учитывает, появилось нарушение после еды, до приема пищи, после физической нагрузки или иной активности.
Неприятные ощущения в области органа
Чаще всего больных мучает тяжесть в эпигастральной области, которая возникает во время приема пищи или сразу после этого. При этом качество и количество еды не играет существенной роли. При онкологиях и атрофическом гастрите тяжесть в области живота может появиться даже от выпитого стакана воды.
Диспепсические нарушения. К таким симптомам относятся такие проблемы, как частая отрыжка, тошнота, рвота и проблемы с дефекацией. При заболеваниях желудка больного редко мучает понос, чаще он страдает из-за запора. Это связано с медленным перевариванием пищи и ее недостаточным продвижением дальше по ЖКТ.

Отрыжка может носить разный характер и оставлять кислый, горький или тухлый привкус
Также при проблемах в желудке больной может столкнуться со следующими нарушениями:
- быстрая потеря или набор массы тела, при этом аппетит может оставаться прежним и не меняется физическая активность пациента;
- нередко у больного возникает изжога, особенно при наличии слабости желудочных сфинктеров, когда кислота постоянно выходит за пределы желудка;
- возникает сильная жажда, чаще всего мучает пациента в утреннее и вечернее время;
- из-за постоянных поносов и запора могут наблюдаться кровотечения из ректальной области, иногда обостряется или появляется геморрой;
- частые нарушения стула могут приводить к дисбактериозу кишечника, когда полезная микрофлора полностью вытесняется болезнетворной;
- из ротовой полости постоянно идет неприятный запах, не помогают самые хорошие пасты и жевательные резинки, при этом все зубы у пациента могут быть целы;
- кожа становится сухой, на слизистых рта могут появляться трещинки и стоматит, особенно при частых забрасываниях содержимого желудка и рвоте;
- кал меняет свой цвет от нормального к светлому, темному, зеленому, может сильно пениться и покрываться слизью;
- может появляться отвращение к определенным продуктам;
- при частой рвоте, плохом переваривании пищи, из-за недостатка витаминов может разрушаться зубная эмаль;
- общее состояние отличается слабостью, сонливостью, раздражительностью, апатией и подавленностью.
Врач поможет обнаружить и вылечить причину болей в желудке
Эзофагиты
Эзофагит – это часто встречающееся заболевание воспалительной природы, при котором возникает поражение слизистой оболочки пищевода. Стоит отметить, что в клинической практике эта патология достаточно редко встречается изолированно, гораздо чаще протекая на фоне иных болезней пищеварительной системы. Среди причин возникновения эзофагита наиболее распространенными считаются неправильное питание, злоупотребление алкоголем.
Существует классификация болезни по морфологическим признакам:
- катаральный;
- геморрагический;
- эрозивный эксфолиативный;
- флегмозный;
- некротический;
- псевдомембранозный;
- отечный.
Эзофагит диагностируется на основании имеющейся у больного клинической картины и результатов ряда лабораторных анализов и инструментальных исследований.
Лечение патологии преимущественно консервативное и проводится при помощи антацидных препаратов и средств, нормализующих кислотность желудка. Хирургической коррекции требуют тяжелые формы эзофагита, при которых существует угроза озлокачествления патологического процесса и развития очень серьезных осложнений.
Методы обследования
Обнаружение болезней желудка на начальной стадии существенно увеличивает шансы на излечение, а также сокращает срок терапии. Даже если человек не приемлет профилактических обследований, то при появлении первых симптомов желудочных недугов нужно обязательно посетить гастроэнтеролога.
Обследоваться у гастроэнтеролога рекомендуется не реже раза в пару лет
Помимо классических анализов крови, мочи и кала, могут потребоваться аппаратные методы диагностики, бояться которых совершенно не нужно. Рассмотрим самые популярные варианты обследования желудка, которые помогут врачу составить полную картинку здоровья или, напротив, нездоровья человека.Таблица 3. Как диагностировать болезни желудка?
| Название метода | Противопоказания | Как проходит |
|---|---|---|
| УЗИ | Не имеет | Пациент лежит на кушетке, на область живота наносится специальный гель, по которому врач катает ролик – датчик УЗИ, чтобы получить на экране изображение. |
| Рентгеноскопия | Непроходимость кишечника, беременность, аллергия на компоненты, нарушения целостности стенок желудка. | Перед процедурой пациент выпивает суспензию с контрастным веществом, затем переходит под рентгеновские лучи. Выпитая суспензия точно «обрисовывает» стенки желудка, позволяя увидеть всё патологии. |
| ЭГДС или гастроскопия | Инсульт, нарушения психики, сердечного ритма, дыхательная недостаточность, гипертонические кризы. | Пациент ложится на кушетку, через ротовую полость по пищеводу вводят гибкий тонкий шнур с камерой на конце, с помощью которого врач выводит на экран детальное изображение. |