Узи малого таза
Содержание:
Нормальная эхографическая картина
Расшифровка УЗИ органов малого таза у женщин начинается с измерения размеров матки. Длина, определяемая как расстояние от дна матки до внутреннего зева шейки, должна составлять 5–8 см. Средняя длина у здоровых нерожавших женщин, должна находиться в пределах 6,0–7,1 см. У женщин, родивших одного ребенка, наблюдается незначительное увеличение тела матки, более выраженное после нескольких родов.
Переднее-задний размер (толщина) матки в норме должен находиться в пределах 3–4 см, а поперечный размер (ширина) – 4,5–6,0 см. По прошествии нескольких лет после угасания репродуктивной функции, допустимо уменьшение размеров матки до 4–5 см
Немаловажным фактором, принимаемым во внимание, при оценке состояния женских репродуктивных органов, является положение матки
В норме, она находится в центральной части малого таза, отклоняясь к передней брюшной стенке. Такое положение в протоколе обследования обозначают термином «антефлексио». Термином «ретрофлексио» обозначают физиологическое нарушение положения тела матки, вызванное ее отклонением назад, то есть «загибом», а «латерофлексио» означает смещение матки относительно центральной оси тела.
Важно! При оценке положения матки следует учитывать, что наполненный мочевой пузырь вызывает некоторое отклонение от ее нормального положения. На УЗ-снимке: матка на 19 день менструального цикла
Длина тела матки (цифра 1) составляет 57,6 мм, ширина (цифра 2) – 42,9 мм, ширина полости матки (цифра 3) – 7,1 мм
На УЗ-снимке: матка на 19 день менструального цикла. Длина тела матки (цифра 1) составляет 57,6 мм, ширина (цифра 2) – 42,9 мм, ширина полости матки (цифра 3) – 7,1 мм
Шейка матки на эхограмме определяется как 2–3-сантиметровое образование, цилиндрической формы, с неотличимой от матки эхогенностью. Ширина цервикального канала должна находиться в пределах 3–4 мм. Яичники при ультразвуковом исследовании выглядят как овальные образования, расположенные по обеим сторонам от матки. Длина яичников в норме должна составлять 2,7–3,7 см, ширина 2,1–2,9 см, а переднее-задний размер – 1,7–2,1 см.
Вообще, величина яичников может варьироваться в довольно широких пределах, поскольку во время роста фолликулов происходит увеличение яичника. После выделения доминантного фолликула, определяющегося в первой фазе цикла в виде небольшого образования (0,5–1,3 см), продолжающего активно расти, до 12–14 дня менструального цикла, остальные вновь уменьшаются, и яичник приобретает нормальные размеры.
Ко дню овуляции, фолликул может достигать в размере 1,5–2,9 см и хорошо определяться на УЗИ. При визуальной оценке, размер одного яичника не должен превышать половины ширины тела матки. Маточные трубы в норме на УЗИ не определяются. Сразу после овуляции, начинается формирование желтого тела, временной гормонопродуцирующей железы, основное предназначение которой, обеспечение имплантации эмбриона и сохранение беременности.
Желтое тело представляется небольшим образованием с неоднородными толстыми стенками и жидкостным содержимым. Запись в протоколе ультразвукового обследования «киста желтого тела» оценивается исходя из сроков проведения диагностики, так как обнаружение кисты после овуляции, свидетельствует о нормальной работе репродуктивной системы, а до овуляции – о патологическом образовании.
Эндометриальный слой в полости матки в первые дни менструального цикла определяется как неоднородная структура различной толщины (от 0,3 до 0,8 см). К моменту окончания менструального кровотечения (4–5 день цикла), толщина эндометриального слоя составляет всего 0,2–0,4 см и на эхограмме практически не видна. В раннюю фазу пролиферации (6–7 день цикла) можно заметить незначительное утолщение эндометрия до 0,6–0,9 см, с одновременным снижением эхогенности.
В те же сроки хорошо определяется его слоистость в виде появления тонкого эхонегативного контура толщиной 1 мм. К 10 дню толщина эндометриального слоя составляет около 1 см. В секреторную фазу (15–27 день цикла), а также в период менструального кровотечения, происходит значительное утолщение эндометрия (иногда до 1,5 см), отмечающееся на эхограмме в виде утолщенной отражающей поверхности внутренней полости матки.
Важно! Обнаружение желтого тела и утолщенного эндометрия в начале менструального цикла, при отсутствии плодного яйца в полости матки, может служить косвенным признаком внематочной беременности. На УЗ-снимке: матка на 25 день менструального цикла
Толщина эндометриального слоя составляет 1,0 см
На УЗ-снимке: матка на 25 день менструального цикла. Толщина эндометриального слоя составляет 1,0 см
Незадолго до менструации: что покажет обследование и кому оно необходимо?
Что может показать диагностика, которая производится после овуляции? Этот срок наименее часто выбирается для обследования. Чаще УЗИ перед менструацией оказывается необходимым для женщин с подозрением на эндометриоз, беременность или тем, кто планирует зачатие.
В норме вторая часть цикла характеризуется увеличением размеров матки и утолщением ее внутреннего слоя – эндометрия. Также приобретает больший объем один из яичников (за счет образования в нем желтого тела).
Патологии, которые обнаружит сонолог, могут быть следующими:
- лютеиновая киста (чрезмерно большое желтое тело);
- эндометриома (киста, принимающая большие размеры непосредственно перед менструацией);
- гиперплазия эндометрия (чрезмерное его нарастание в полости детородного органа);
- эндометриоз (очаги эндометрия в не характерных для него местах).
Перед месячными специалист может усмотреть беременность или предположить ее. Но это оказывается возможным только при помощи современной аппаратуры. Старые приборы ультразвуковой диагностики покажут присутствие плодного яйца в матке только после задержки.
Что показывает УЗИ малого таза
При диагностике врач оценивает ряд важных параметров: положение, структуру и размеры матки и ее шейки, размер и расположение яичников, наличие доминантного фолликула, посторонних образований в матке или придатках, размер мочевого пузыря и его положение, наличие конкрементов. В заключении врач пишет выявленные показатели и их соответствие нормам, также могут быть приложены сделанные фотоснимки органов.
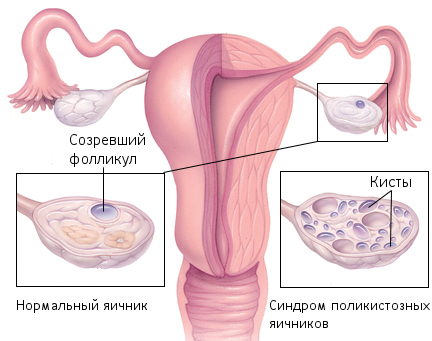
Различного рода отклонения на УЗИ от нормы (см. фото ниже) говорят о наличии тех или иных гинекологических заболеваний. Так, выявление утолщений стенок шейки матки или маточных труб указывает на риск рака. Видные на снимках овальные или круглые образования могут оказаться кистами или фибромами. Уменьшение размеров матки и одновременное увеличение яичников свидетельствует о поликистозе. Очаговое снижение эхогенности могут указывать на миому или эндометриоз. Окончательный диагноз ставит лечащий врач гинеколог.
К слову, даже хорошее УЗИ малого таза покажет беременность не ранее 3-5 дня задержки менструации, до этого срока плодное яйцо можно не увидеть. Это важный момент для пациенток, планирующих делать медикаментозное прерывание беременности на ранних сроках.
Результаты диагностики могут быть предоставлены как в виде фотоснимков экрана, так и в виде видеозаписи всего процесса на диск или флеш-карту. К этому должна прилагаться и расшифровка УЗИ — протокол диагностики.
Что может показать УЗИ малого таза у женщин (фото)
| Берем. 11 нед | Киста яичника | Миома матки |
| Полипы в матке | Плод на 22 неделе | Эндометриоз матки |
| Кистома яичника | Гиперплазия матки | Спайки малого таза |
По мнению медиков, эхография в современной медицине — не только один из самых безопасных, но и один из самых достоверных методов диагностики: точность результатов исследований стремится к 100%. При определении фибром яичников этот показатель составляет 90%, а при выявлении кист — до 98%. Теперь понятно, почему для диагностики органов малого таза женщинам гинекологи назначают сделать именно УЗИ. С его помощью проводится эхо графическая визуализация яичников и фаллопиевых труб, матки, мочевого пузыря, прямой кишки, а также выявляет беременность на самом раннем сроке. Чего точно не покажет УЗИ малого таза — девственница девушка или нет.
Стоимость услуг
Сколько стоит сделать УЗИ малого таза у женщин
| Процедура | Цена, ₽ |
|---|---|
| Вагинальное УЗИ | 3 000 |
| Абдоминальное УЗИ | 2 500 |
| Фолликулометрия | 1 500 |
| УЗИ проходимости труб | 9 000 |
Где сделать УЗИ малого таза
Сделать УЗИ органов малого таза в Москве можно в бесплатных поликлиниках и женских консультациях или в раонных диагностических центрах. Следует учитывать, что в первом варианте есть вероятность иметь не совсем точные результаты из-за устаревшей аппаратуры, во втором — попасть на УЗИ только по предварительной записи и то через несколько недель.
Обратившись в нашу клинику на Кутузовском проспекте, рядом с метро «Кутузовская», женщина может записаться и сделать платное УЗИ малого таза на аппаратуре экспертного уровня у опытных, хороших специалистов без нервов и очередей. Диагностика проводится с использованием вагинального и/или трансабдоминального датчиков, а также цветного допплера, 3Д/4Д, на ультразвуковом сканере последнего поколения.
Получить фотоснимки с заключением можно сразу после окончания процедуры. По желанию — запись видео исследования органов малого таза на флеш-карту (предоставляется пациенткой).
Адрес УЗИ малого таза
Услуга оказывается по предварительной записи, в любой день, т.е. пройти ультразвук органов малого таза можно и в выходные дни (субботу и воскресенье). Предлагаем записаться на исследование по контактным телефонам или через интернет на сайте. Посмотреть расположение клиники можно на карте внизу страницы.
УЗИ малого таза рядом с метро:
|
• Кутузовская, • Студенческая, • Парк Победы, • Выставочная, |
• Международная, • Деловой центр, • Киевская. |
|
Поблизости остановки общественного транспорта: Студгородок — 190 м Метро Кутузовская — 210 м Экспоцентр — 1,1 км |
Ближайшие станции МЦК (МКЖД): • Кутузовская (5 мин. пешком), • Деловой центр (17 мин. пешком). |
Возможности УЗИ
Информативность УЗИ органов малого таза у женщин напрямую зависит от способа выполнения исследования и физиологических процессов, протекающих в организме женщины на момент исследования. Основной задачей УЗ-диагностики, является выявление патологических отклонений в состоянии исследуемых структур, а также уточнение характера отклонений, обнаруженных во время врачебного осмотра.
Анализ, полученной видеоинформации, осуществляется исходя из оценки размеров органов (матки, шейки матки, яичников), их внутренней структуры, характера контуров (ровные, деформированные и четкие, нечеткие), соответствия плотности тканей нормальным параметрам эхогенности. Определенные сложности в диагностике воспалительных заболеваний органов малого таза (ОМТ) возникают при проведении трансабдоминального УЗИ (ТАУЗИ).
В определенной мере, это связано с тем, что наполненный мочевой пузырь, через который выполняется сканирование, несколько искажает акустические параметры тканей, лежащих позади него. В связи с этим выявить признаки воспаления удается менее чем в половине случаев. Применение трансвагинального УЗИ (ТВУЗИ), позволило существенно повысить качество диагностики и избежать недостатков свойственных ТАУЗИ.
Если исследование, выполненное через брюшную стенку неинформативно у полных женщин или у женщин, перенесших оперативное вмешательство на органах малого таза (в этом случае проведению осмотра препятствует спаечный процесс), то на качество визуализации органов с помощью ТВУЗИ, все вышеперечисленные отклонения, не оказывают существенного влияния.
Немаловажную роль при исследовании ОМТ играет доплерография. Изучение скорости, направления и интенсивности кровотока в сосудах и венах, позволяет широко применять метод в акушерской практике, для оценки полноценности кровоснабжения плода, а также в дифференциальной диагностике опухолевых образований матки и яичников.
Важно! Несмотря на высокую информативность, трансвагинальное УЗИ имеет очень ограниченный обзор, поэтому информация, полученная с помощью ТВУЗИ, считается неполной, если не проводилось трансабдоминальное исследование. Органы малого таза у женщин, визуализируемые при ультразвуковой диагностике
 Органы малого таза у женщин, визуализируемые при ультразвуковой диагностике
Органы малого таза у женщин, визуализируемые при ультразвуковой диагностике
УЗИ матки
Основные параметры при исследовании матки
| Параметр | Нормальное значение | Особые указания |
| Положение тела матки | Тело матки направлено кпереди и вверх | Тело матки формирует угол с шейкой матки, который может приближаться к прямому. В норме матка может несколько отклоняться влево или вправо, что не является патологией. |
| Длина тела матки | 60 – 80 мм | Размер тела матки может значительно отличаться у различных женщин в зависимости от конституции, генетических данных, количества беременностей и родов. |
| Переднезадний размер тела матки | 35 – 45 мм | |
| Контур эндометрия | Четкий и гладкий | После месячных может не определяться. |
| Толщина эндометрия после окончания месячных | 1 – 2 мм | Эндометрий отслаивается и выделяется вместе с менструальной кровью. |
| Толщина эндометрия перед месячными | 16 – 22 мм | Наблюдается рост и развитие эндометрия в течение всего менструального цикла, со средним утолщением на 2 – 6 мм за 7 дней. |
| Длина шейки матки | 20 – 45 мм | Канал шейки матки при ультразвуковом исследовании не определяется (его диаметр меньше разрешающей способности большинства аппаратов УЗИ). |
| Толщина шейки матки | Менее 30 мм (до 45 мм при отклонении тела матки кзади) |
Наиболее частыми причинами бесплодия, выявляемыми при ультразвуковом исследовании, являются следующие патологии матки:
- Полипы эндометрия. Полипы эндометрия развиваются как множественные доброкачественные опухоли на ножке, которые состоят из разросшегося эндометрия. В большинстве случаев они бессимптомны или сопровождаются маточными кровотечениями, инфекциями, болью и бесплодием. На УЗИ они лучше всего видны в первой половине менструального цикла или во второй половине после предварительного введения контрастного вещества в полость матки. Выявляются как гиперэхогенные (светлые) структуры в полости матки.
- Внутриматочные спайки. Спайки в полости матки развиваются в результате повреждения базального слоя эндометрия и представляют собой плотные фиброзные тяжи, ограничивающие полость матки. Характеризуются отсутствием менструального цикла или скудными менструальными выделениями. Лучше всего визуализируются во время месячных (если таковые есть), когда отслаивающийся эндометрий окутывает их и, тем самым, как бы контрастирует. На УЗИ выявляются как гиперэхогенные перемычки между стенками матки.
- Эндометриоз. Эндометриоз, как писалось выше, является патологической ситуацией, при которой участки эндометрия оказываются вне внутренней полости матки. Чаще всего наблюдается прорастание эндометрия в мышечный слой матки. Проявляется недуг тазовыми болями, нарушенным менструальным циклом и обильными выделениями во время месячных. При ультразвуковом исследовании выявляется увеличенная в размере матка, которая, однако, может быть и нормальных размеров. Мышечный слой матки приобретает аспект «швейцарского сыра» с множественными гипоэхогенными (темными) зонами, а также со следами кровотечений и тромбов. Иногда вся стенка матки становится менее плотной с редкими крупными кистами.
- Гиперплазия эндометрия. Гиперплазия (разрастание) слизистой оболочки матки может возникнуть в результате избыточной стимуляции женским половым гормоном эстрогеном. При этом наблюдается увеличение эндометрия в толщине.
- Злокачественная опухоль эндометрия. Злокачественная опухоль эндометрия (карцинома эндометрия) является тяжелой онкологической патологией, которая встречается в основном в постменопаузальном периоде, но может развиться и в репродуктивном возрасте. На УЗИ выявляются гиперэхогенные массы в полости матки, утолщение эндометрия, свободная жидкость в полости матки и малого таза, иногда разрушение слизистого и подслизистого слоя.
- Лейомиома (миома матки). Лейомиома является наиболее распространенной доброкачественной опухолью матки, которая встречается почти у четверти женщин детородного возраста. Представляет собой чрезмерно разросшуюся гладкомышечную ткань, которая может прорастать в полость матки, в стенку матки или в полость малого таза. При ультразвуковом исследовании выявляется увеличение матки в размерах, изменение контура матки. Может быть выявлено образование, акустическая плотность которого зависит от содержания мышечных и соединительно-тканных волокон.
- Аномалии структуры и формы матки. При некоторых врожденных патологиях в матке могут выявляться дополнительные полости, перегородки и прочие аномальные образования. Иногда матка может полностью отсутствовать или быть недоразвитой. Все это довольно легко выявляется при ультразвуковом исследовании.
полипы матки, лейомиома и пр.
Как проходит процедура исследования
В современных условиях эта процедура происходит с максимальным комфортом для всех пациентов. Однако методика их проведения отличается в зависимости от пола. Небольшая боль может быть в случае, если датчик затрагивает болезненное место. Иногда неприятные ощущения появляются в момент введения датчика в прямой кишечник.
Если же проводится биопсия (например, предстательной железы), то у пациента появляются дополнительные неприятные ощущения, связанные с введением в орган тонкой иглы. Однако такие ощущения минимальны, так как врач вводит иглу в место, где количество нервных окончаний минимально.
Проведение процедуры у женщин
У женщин врач проводит обследование трансабдоминально, трансвагинально или трансректально.
При трансабдоминальном исследовании пациентка ложится на кушетку, которая может свободно изменять угол наклона и прочие параметры. На кожу наносится специальный безвредный гель (для более плотного прикосновения датчика с кожей).
Мочевой пузырь при этом должен быть наполнен. Специалист водит датчиком по участкам кожи пациентки, прижимая его к коже. Так он может более подробно рассмотреть исследуемый орган.
Данный вид обследования удобен тем, что он не инвазивен, т.е. при обследовании датчик не проникает в естественные среды организма
Трансвагинальное исследование состоит в том, что врач вводит ультразвуковый датчик в вагину. На датчик надевается кондом, на который наносится гель. Положение пациентки при этом такое же, как и на обыкновенном осмотре врача-гинеколога.
При трансвагинальном методе не требуется наполненный мочевой пузырь, а также информативность процедуры гораздо выше, чем при трансабдоминальном виде обследования
Ректальное исследование состоит в том, что УЗ-датчик вводится в прямую кишку. Такой вид процедуры назначают девушкам. Пациентка лежит в положении на боку, с согнутыми в коленях ногами.
Особенности процедуры у мужчин
Врач выбирает один из указанных ниже способов проведения УЗИ малого таза.Трансабдоминальное исследование органов малого таза происходит с помощью обыкновенного датчика, излучающего УЗ-волны. Он перемещается по брюшной стенке (мочевой пузырь при этом должен быть наполненным).
Таким образом, специалист может увидеть состояние всех исследуемых органов, толщина и структура их стенок и прочие параметры. Такая же диагностика проводится и после мочеиспускания (в ходе такого обследования врач определяет и количество оставшейся урины).
Ректальное обследование проводится с помощью специально сконструированного датчика, который вводится в анальное отверстие. Это исследование делается в тех случаях, когда пациент не может длительное время удерживать мочу в пузыре (это бывает во время воспаления органа, а также при недержании мочи).
Таким образом можно обнаружить патологии, не визуализирующиеся обычным трансабдоминальным обследованием. Врач хорошо видит камни, абсцессы, кисты и другие посторонние объекты. Иногда в ходе трансректального обследования проводится биопсия простаты (эта процедура проводится обязательно под контролем ультразвука).
Этот вид обследования сочетает в себе высокую информативность и доступность, а также позволяет диагностировать большинство возможных патологий
Допплеровское исследование – это дополнительная уточняющая диагностика. Она дает возможность увидеть причины нарушения кровообращения в органах малого таза, обнаружить другие поражения сосудов.
Расшифровка результатов
Расшифровка результатов проводится сразу во время сканирования. Полученные данные сравниваются с нормальными значениями.
| Орган | Норма |
| Матка | Находится почти в центре тазовой области, ближе к ее передней стенке. На продольных срезах – грушевидной формы, на поперечных – овальной. Эхогенность органа средняя, структура – однородная с небольшими включениями.
Размеры органа (в мм) 40-59, его толщина – 38, ширина от 46 до 62, шейка – 20-35. Значения меняются в зависимости от «прихода» менструации. Перед ней показатели самые большие. |
| Яичники | Овальные, средней эхогенности, однородной структуры, с множественными точечными включениями без эха. У половозрелых женщин средние размеры органов – 30*25*15 мм, но это значение может варьироваться в зависимости от возраста. Доминантный фолликул определяется только на 8-12 день цикла, а к овуляции он становится 18-24 мм и хорошо просматривается. |
| Влагалище | Соединяется с маткой. Имеет трубчатую структуру, плохую эхогенность, маленький диаметр. На поперечных срезах видно резко уплощенный овоид. В середине влагалища есть четкая эхогенная граница – место соприкосновения стенок органа. В норме они толщиной от 3 до 4 мм. |
| Эндометрий | Структура и толщина его меняются в течение всего цикла:
1. В первые два дня месячных эндометрий толщиной 0,5-0,9 см, по структуре неоднородный, с низкой эхогенностью, повышенной звукопроводимости. Однако четких слоев нет. 2. На 3-4 день эхогенность повышается, толщина уменьшается – 0,3-0,5 см. 3. На 5-7 сутки слизистый слой утолщается до 0,6-0,9 см. При этом снижается эхогенность, появляется небольшой ободок примерно 0,1 см, повышается звукопроизводимость. 4. На 8-10 день уже видна четкая структура. Усиливается эхоплотность, середина эндометрия толщиной примерно 0,1 см. До двух недель картина примерно схожа с последними значениями. Потом эндометрий постепенно утолщается и перед менструацией достигает максимальных показателей. Поэтому УЗИ и показано в 1-ю половину цикла. |
Для исследования фолликула обычно применяется трансвагинальное УЗИ, в начале цикла. Потом обследование назначается повторно через несколько дней. Во время УЗИ могут быть обнаружены:
- Маточная миома (доброкачественное разрастание). УЗИ позволяет визуализировать даже небольшое образование в 1 см.
- Эндометриоз, когда слизистый слой разрастается за пределы матки.
- Аденомиоз (эндометрий появляется в мышечном слое).
- Отклонения в развитии матки (двурогость, седловидность, удвоенность и т.д.).
- Полипы (точечное разрастание слизистой).
- Рак матки либо ее внутренней оболочки.
- Киста яичников (доброкачественное образование с жидкостью).
- Поликистоз.
- Сальпингит (воспаление фаллопиевых труб).
- Опухоли.
Так как сканируются органы в области малого таза, то одновременно проверяется, нет ли абсцессов, состояние мочеполовой системы, толстый кишечник. Обследуется мочевой пузырь и почки, в т. ч. и на наличие песка и камней. День обследования выбирается в зависимости от целей исследования, сроки устанавливает врач.
УЗИ относится к самым востребованным методам диагностики. Стоимость его – самая низкая в сравнении с другими способами. Чаще всего обследование назначается в первой половине цикла, когда эндометрий еще не успел разрастись. Однако в ряде случаев УЗИ необходимо после 10-15 дней по завершении менструации.