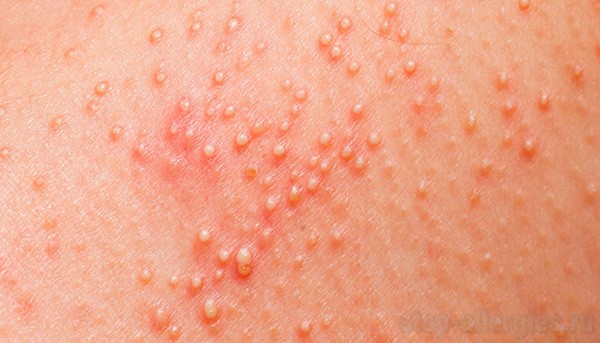
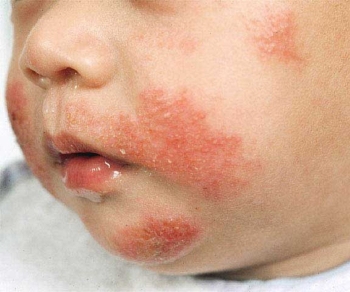
Пищевая аллергия
Содержание:
- Причины и признаки аллергии
- Этиология
- Виды аллергических проявлений
- Диагностика
- Лечение аллергического дерматита у взрослых
- Диагностика
- Что такое дерматит, и как он проявляется?
- Виды аллергического насморка
- Сезонная аллергия
- Когда же идти к неврологу
- Причины аллергии
- Общие сведения об аллергии
- Что такое аллергены
Причины и признаки аллергии
Очень часто аллергическое заболевания сопровождается кашлем
Основной причиной любой аллергической реакции является реакция иммунитета. Как правило, иммунитет реагирует на опасные для организма раздражители, но при аллергии возникает реакция на безобидные вещи, например, продукты питания, пыльцу или пыль. Кашель является признаком респираторной аллергии. Как только раздражитель попадает в дыхательные пути, возникает кашлевой рефлекс.
Лекарство от аллергического кашля должен подбирать врач. Перед началом лечения необходимо точно определить, на что у человека аллергия. Проявления аллергической реакции индивидуальны, но при респираторной аллергии чаще всего возникает кашель, ринит, отек век.
Определить достоверно причины аллергии трудно. Чаще всего к ним относят:
- Частый прием антибиотиков. Согласно исследованиям, частый прием антибактериальных препаратов в детском и младенческом возрасте повышает вероятность развития аллергии в дальнейшем, особенно респираторных ее проявлений. Это связано с нарушением функций иммунной системы под воздействием антибиотиков.
- Переход на ненатуральные продукты. Большинство продуктов содержат различные химические вещества, красители, ароматизаторы, вкусовые добавки, консерванты, которые не только увеличивают риск развития аллергии, но и сами являются сильными аллергенами.
- Чрезмерная гигиена. Это лишь одна из теорий появления аллергии. Она связана с тем, что человек все больше стремится к чистоте и прекращает контакт с различными антигенами, что провоцирует неадекватную реакцию иммунной системы. Проводились исследования, согласно которым в семьях, где есть домашние животные, у маленьких детей гораздо реже возникали аллергические реакции. Однако дети, выросшие в идеальной чистоте, больше склонны к респираторной аллергии.
- При респираторной аллергии стенки сосудов бронхов отекают, по этой причине возникает одышка, появляется спазм мышц легких, провоцирующий кашель. Вызывать аллергический кашель могут продукты питания, пыльца растений, пыль, химические испарения, шерсть животных, перья птиц, плесень, сигаретный дым, а также яды насекомых.
Аллергия может быть как врожденной, так и приобретенной. С течением жизни появляются новые виды аллергических реакций, причины возникновения которых определить трудно.
Отличительные признаки аллергического кашля
Аллергический кашель появляется внезапно, обычно от сухой и приступообразный
При первых проявлениях респираторная аллергия напоминает вирусную инфекцию. Чем раньше будет определена аллергия, тем проще будет снять приступ кашля и предотвратить его следующее появление. Это необходимо для верного определения аллергена.
Люди, которые сталкиваются с аллергией впервые, не всегда могут отличить ее от ОРЗ или других заболеваний. Отличительными признаками аллергического кашля являются:
- При ОРВИ бывает повышенная температура, а также боль в горле и другие характерные признаки. Аллергический кашель может появляться отдельно, без других симптомов или вместе с ринитом. Аллергический и вирусный ринит тоже отличаются. При аллергии человек часто и много чихает, у него обильно выделяется водянистая слизь из носа.
- Аллергический кашель длится долго. В некоторых случаях он проходит при устранении контакта, но не всегда можно убрать аллерген. Например, при аллергии на пыльцу, кашель останется на протяжении всего периода цветения. Инфекционный кашель редко длится больше 3 недель.
- В отличие от вирусного кашля аллергический нередко сопровождается кожным зудом и сыпью.
- Аллергический кашель может быть нерегулярным. Если это не аллергия на пыльцу, которая в летнее время постоянно летает в воздухе, то кашель может проявляться только во время непосредственного контакта. Например, после использования духов, посещения магазина бытовой химии.
- Обычно аллергический кашель выматывающий, сухой. Мокрота в этом случае не отделяется. Однако затяжной кашель может становиться влажным, но в мокроте не должно быть примесей гноя.
Часто люди понимают, что аллергический кашель не связан с простудой, когда он принимает затяжной характер и не поддается лечению. Неправильное лечение и активный прием антибиотиков в этом случае может только навредить организму.
Это не инфекция, но он может приводить к различным неприятным последствиям. Запускать аллергию нельзя. При отсутствии лечения кашель может перейти в одышку, бронхиальную астму или дыхательную недостаточность. При аллергическом кашле возникает отек слизистых оболочек, что особенно опасно для маленьких детей, которые могут задохнуться. Лечить аллергический кашель самостоятельно не рекомендуется. Это лучше доверить специалисту.
Этиология
Эта статья в основном относится к гиперчувствительности, опосредованной иммуноглобулинами Е (антителами Е, IgE). Для получения информации о других типах гиперчувствительности или аллергических реакций см. Гиперчувствительность.
К аллергии относятся иммунные реакции (реакции гиперчувствительности I типа), при которых в организме человека вырабатываются антитела (иммуноглобулины Е) для специфических белков. Когда эти вещества приводят к гиперчувствительности организма, они называются аллергенами. Следует отличать аллергию от аутоиммунных реакций: аутоиммунный процесс возникает тогда, когда обычные ткани организма оказываются изменены под действием каких-либо повреждающих факторов таким образом, что в белках этих тканей появляются и открываются антигенные детерминанты и происходит повышение чувствительности к приобретённым аутоантигенам.
Первый тип гиперчувствительности характеризуется чрезмерной активацией тучных клеток (мастоцитов) и базофилов иммуноглобулинами Е (IgE), переходящей в общий воспалительный ответ, который может привести к различным симптомам: от доброкачественных (насморк, зуд) до опасных для жизни (анафилактический шок, отёк Квинке).
Аллергия — часто встречающаяся болезнь. Многочисленные данные свидетельствуют о существовании наследственной предрасположенности к аллергии. Так, родители, страдающие аллергией, подвержены большему риску иметь ребёнка с той же патологией, чем здоровые пары. Однако строгого соответствия гиперчувствительности по отношению к определённым аллергенам между родителями и детьми не наблюдается.
Виды аллергических проявлений
Кроме кашля аллергия может сопровождается следующими проявлениями:
- Кожные аллергические реакции:
- отек Квинке – это отек появляющийся на различных частях тела в связи с воздействием аллергена;
- зуд кожи;
- сыпь;
- крапивница;
- атопический дерматит;
- Аллергический ринит:
- щекотание в носу;
- зуд во рту и носу;
- жидкие, водянистые выделения из носа;
- чиханье приступами;
- заложенность носа со снижением обоняния;
- Аллергический конъюнктивит:
- слезотечение;
- зуд в глазах;
- покраснение и отечность глаз;
- выделения из глаз не гнойные, а только слезы;
- жжение в глазах;
- ощущение песка в глазах;
- в редких случаях светобоязнь;
- Бронхиальная астма — приступы кашля и удушья;
- Аллергические ларингиты и фарингиты:
- осиплость голоса;
- жжение и чувство кома в горле;
- Пищевая аллергия — сопровождается, как правило, рвотой, диареей, энтероколитом, энтеритом.
Аллергические реакции также делят на:
- Анафилактические — сопровождаются выбросом гистамина, и как писалось выше, спазмами и отеками. Такие реакции, как правило, протекают достаточно быстро – от нескольких минут. К ним относятся аллергический кашель, бронхиальная астма, анафилактический шок, а также практически все виды аллергии малышей и др;
- Цитолитические — когда разрушаются клетки организма в результате неправильных действий иммунной системы. Например, гемолитическая болезнь новорождённых;
- Иммунокомплексный – действия иммунной системы повреждают стенки кровеносных сосудов и вызывают в них воспаление. Например, красная системная волчанка, аллергический конъюнктивит;
- Поздняя гиперсенсибилизация – в ней принимают участие немного другие механизмы иммунитета (специальные клетки лимфоциты). Развивается через сутки и более после воздействия аллергена. Например, дерматит, астма.
Диагностика
симптомыдиагнозДля определения причины аллергии проводят следующие лабораторные анализы:
- анализ крови. Этот анализ крови проводится для определения содержания эозинофилов, белых кровяных клеток, и концентрации иммуноглобулина Е. Если результаты анализов показывают, что содержание эозинофилов превышает норму, это признак того, что организм пытается бороться с инородными захватчиками, например, аллергенами. Наличие иммуноглобулина Е, ответственного за развитие аллергических реакций, подтверждает наличие аллергии. Этот метод имеет низкую диагностическую значимость.
- мазок со слизистой оболочки полости носа. Образец слизи, полученной из носа, проверяется на содержание эозинофилов.
- радиоаллергосорбентный тест (RAST-test). В сыворотке крови измеряют уровень иммуноглобулина Е радиоиммунологическим методом и определяют аллерген, вызвавший у пациента аллергическую реакцию. Если результаты анализов показывают высокое количество иммуноглобулинов Е, вступивших в реакцию с определенным аллергеном, вероятно, что у человека аллергия на тот аллерген.
- кожное тестирование (аллергопробы). Если из истории болезни пациента непонятно, что является причиной аллергии, то могут сделать кожную скарификационную пробу. Раствор, содержащий аллерген, который предположительно вызвал аллергию, вводится в кожу, чтобы определить, проявляется ли гиперчувствительность иммунной системы к иммуноглобулину Е. Если у человека есть аллергия, спустя 15-20 минут на месте скарификации появится маленький волдырь и покраснения вокруг него. Этот анализ дает лучшие результаты при тестировании на ингаляционные аллергии, аллергии на укусы насекомых и лекарства. Он также может помочь определить наличие пищевой аллергии.
Эти тесты не совсем надежны:компьютерная томографияэндоскопия
Лечение аллергического дерматита у взрослых
Чем лечить аллергический контактный дерматит у взрослых? Прежде всего, необходимо отметить, что лечение аллергического дерматита в большинстве случаев проводится амбулаторно и лишь при обширных поражениях — в дерматологическом стационаре. В основе терапии АКД — прекращение и недопущение в дальнейшем контакта организма со специфическим аллергеном, вызвавшим заболевание.
При выраженном отеке и мокнутии, что зачастую встречается в острой стадии, показано орошение термальной водой, влажно-высыхающие повязки, примочки. При локализованном АКД (критерий— поражение кожи до 20%) основным методом лечения является местная терапия, первой линией которой являются глюкокортикостероды (ГКС) — средние/сильные топические (ТГКС).
При этом, сильные ТГКС назначаются лишь в исключительных случаях, например, при отсутствии эффекта от применения слабых/среднетопических средств. Из лекарственных форм могут использоваться практически все: лосьон, мазь, спрей или крем, которые наносят на пораженные участки кожи 1–2 раза в сутки тонким слоем на протяжении 10-15 дней. Ниже приведена характеристика проникающей способности ТГКС в зависимости от их лекарственной формы.
Как правило, назначаются: Флутиказона пропионат, Клобетазола пропионат, Триамцинолона ацетонид, Момедерм, Бетаметазона валерат, Мометазона фуроат. Их действие базируется на подавлении процесса синтеза медиаторов воспаления, что способствует быстрому восстановлению проницаемости стенок сосудов, уменьшению экссудации, их сужению, купированию раздражения нервных рецепторов. В тяжелых случаях заболевания (если аллергическая сыпь распространенна на площади более 20% кожного покрова с образованием множества пузырей или при распространенном процессе, рекомендуется системный прием глюкокортикостероидных препаратов перорально (Преднизолон в течение 7–10 дней 1 раз в день в дозе 60 мг) с дальнейшим постепенным снижением дозировки до полной его отмены.
При хроническом часто рецидивирующем течении назначаются системные антигистаминные препараты (Цетиризин, Лоратадин, Дифинилгидрамин, Хифенадин, Клемастин и др.), стабилизаторы мембран тучных клеток (Кетотифен), гипосенсибилизирующие препараты (Кальция глюконат) и дезинфицирующие средства. В случаях присоединения бактериальной инфекции и ее распространения на обширную поверхность тела, могут назначаться антибиотики системного действия: Кларитромицин, Азитромицин, Рокситромицин, Эритромицин. При устойчивости к ГКС и длительном, торпидном течении заболевания возможно применение препаратов второй линии — иммуносупрессоров (Азатиоприн, Циклоспорин) или фототерапии («Псорален плюс UVA», PUVA – терапия).
Несколько слов об альтернативных способах лечения, в частности — лечении народными средствами. Необходимо отметить, что лечение аллергического дерматита народными средствами не может приниматься за основу терапии. Использование отдельных средств народной медицины можно рассматривать исключительно в качестве дополнительного средства. Например, для уменьшения симптоматики дерматита и зуда могут использоваться примочки, компрессы, ванночки, ванны из отвара ромашки, череды, коры дуба, листьев березы и березовых почек.
Хорошим подсушивающим действием обладает мазь из белой глины, смешанной с порошкообразным цинком в равных пропорциях и добавлением детской присыпки и оливкового масла. Важен также и правильный уход за кожей, для чего рекомендуется использовать физиогель и крем для чувствительной и сухой кожи.
Доктора
специализация: Дерматолог / Аллерголог / Педиатр
Красников Тимофей Алексеевич
3 отзываЗаписаться
Подобрать врача и записаться на прием
Лекарства
Метилпреднизолона ацепонат
Мометазона Фуроат
Преднизолон
Цетиризин
Лоратадин
Клемастин
Кетотифен
Кларитромицин
Азитромицин
Азатиоприн
Циклоспорин
Кальция глюконат
- Клобетазол пропионат.
- Бетаметазона валерианат.
- Метилпреднизолона ацепонат.
- Мометазона фуроат.
- Бетаметазона дипропионат.
- Флуоцинолона ацетонид.
- Триамцинолона ацетонид.
- Алклометазона дипропионат.
- Преднизолон.
- Гидрокортизона ацетат.
- Цетиризин.
- Лоратадин.
- Дифенгидрамин.
- Хифенадин.
- Клемастин.
- Кетотифен.
- Кларитромицин.
- Азитромицин.
- Рокситромицин.
- Азатиоприн.
- Циклоспорин.
- Кальция глюконат.
Диагностика
Существует несколько методов диагностики аллергии.
Скарификационные пробы
Кожные пробы
Наиболее простым методом диагностики и мониторинга гиперчувствительности I типа является кожное аллергологическое тестирование (пробы с накалыванием, скарификационные пробы). Небольшое количество предполагаемого аллергена или его экстракта (пыльца, трава, экстракт орехов и т. д.) вводятся интрадермально (в толщу кожи) в пределах зон внутренней поверхности предплечья или спины, специально размеченных фломастером или ручкой (чернила или краска должны быть внимательно подобраны, так как и они могут быть причиной аллергических реакций). Аллергены вводятся посредством интрадермальной инъекции или в небольшие царапины, нанесённые на кожу пациента острым предметом. Если пациент чувствителен по отношению к исследуемому аллергену, то воспалительная реакция развивается в течение 30 минут. Этот ответ может варьировать от лёгкого покраснения кожи на месте введения аллергена до появления выраженной крапивницы у чувствительных пациентов.
Осложнения кожных проб
Благодаря простоте и экономичности метода, кожные тесты — наиболее приемлемые методы диагностики гиперчувствительности. Тем не менее, они не лишены неблагоприятных последствий. Довольно редко у некоторых пациентов может возникнуть состояние гиперчувствительности замедленного типа (ГЗТ), развивающееся спустя 6 часов после введения аллергена и которое может продлиться до 24 часов. Этот феномен может вызвать долговременные повреждения тканей кожи на месте введения аллергена.
Помимо этого, введение нового аллергена может вызвать чувствительность организма по отношению к этому аллергену и развитие новой аллергии у чувствительных пациентов.
Иногда специфический аллерген невозможно выделить из-за отсутствия кожной реакции при кожной пробе, что, однако, не означает отсутствия гиперчувствительности у данного пациента.
Другой метод диагностики состояния гиперчувствительности I типа — это определение числа специфических для проверяемого аллергена IgE, содержащихся в сыворотке пациента при помощи колориметрического или радиометрического иммунологического анализа. Число специфических IgE для определённого аллергена также может быть определено при помощи (RAST). Как и кожные тесты, проверки проводятся на ограниченном перечне аллергенных веществ, входящих в тестовые наборы. Таким образом, сначала определяют общую возможную группу аллергенов, а затем сдают анализы на конкретный микст (например, «Травы»).
Что такое дерматит, и как он проявляется?
Дерматит переводится как «воспаление кожи». Однако это название не совсем верное. Обычно под воспалением понимается инфекционный процесс, вызванный болезнетворными микроорганизмами – вирусами, бактериями, грибами. При атопическом дерматите механизм патологических изменений совершенно иной. Покраснения, высыпания, шелушение, трещины, зуд появляются на коже из-за изменения гормонального фона организма.
ЧИТАЕМ ТАКЖЕ: в связи с чем может возникнуть шелушение и покраснение кожи у ребенка?
Под воздействием триггера-провокатора запускается цепная реакция, в которую включаются клетки, ответственные за поддержание иммунитета – фагоциты. Одновременно ЦНС отдает сигнал на выброс в организм повышенных доз гормона – гистамина. Именно он является причиной проявления видимых реакций:
- покраснений;
- зуда;
- шелушения.
Под воздействием гистамина происходит высвобождение жидкости из тучных клеток, составляющих основу подкожной клетчатки. В наиболее насыщенных этими клетками участках появляются отеки. Такая реакция свойственна крапивнице. Дерматит, в отличие от крапивницы — хроническое заболевание, длящееся продолжительное время. Кожа, постоянно находящаяся в стрессовом состоянии, начинает изменяться.
На месте покраснения образуются трещины. Верхний слой дермы высыхает и шелушится, вызывая сильный зуд. Расчесывая очаги дерматита, ребенок заносит в микротрещины патогенные микроорганизмы, которые активно размножаются и вызывают вторичное инфекционное воспаление, требующее лечения антибиотиками. Дети, больные атопическим дерматитом, находятся в группе риска развития бронхиальной астмы.
Виды аллергического насморка
Как уже упоминалось, стандартная классификация аллергического ринита разделяет его на три вида: профессиональный, сезонный и круглогодичный.
Большая часть пациентов страдает именно сезонной разновидностью. Именно поэтому весна считается самым тяжелым временем года для аллергиков — пока все наслаждаются теплыми деньками, обилием свежей зелени и красотой цветущих кустарников, они страдают от того, что их заболевание переходит в серьезную форму. Это значит, что каждый выход на улицу становится потенциально опасным не только для здоровья, но и для жизни: высокая концентрация пыльцы в воздухе может стать причиной даже анафилактического шока, приводящему к развитию отека и удушью. При наличии в анамнезе сезонной аллергии, стоит обращаться к ЛОР-врачу при первых же симптомах насморка — вероятнее остального это не обычная простуда, а форма аллергического ринита, которая нуждается в особом лечении.
Профессиональный. Это самая “обидная” форма насморка. В этом случае симптомы аллергического ринита проявляются на какую-то причину, связанную конкретно с профессиональными обязанностями и/или с условиями работы. Например, у врачей часто выявляют аллергию на латекс (постоянное ношение латексных перчаток). У агрономов нередко развиваются симптомы аллергии на удобрения (в основном химикаты, которые используют для подкормки растений). У сотрудников зоосферы причина заболевания — шерсть и выделения животных, в контакте с которыми они находятся постоянно. Бороться с таким аллергическим ринитом крайне сложно, если сохранить сферу своей работы. Но нужно понимать, что пока аллерген взаимодействует с пациентом регулярно, излечения не будет — возможна лишь сдерживающая терапия и постоянный прием антигистаминных препаратов.
Сезонный. Эта форма насморка проявляется чаще всего в весенне-летний период. То есть в данном случае в качестве аллергена выступает пыльца цветущих растений: тополя, ольхи, сирени, лилий и т.д. Как только цветение заканчивается, пациент сразу чувствует облегчение. Кстати, тополиный пух — это лишь следствие, а не сама причина. На пушинках оседает пыльца растений, которая и является аллергеном. А тополиный пух просто доносит его до “адресата”. Причиной сезонной аллергии может быть и температура: например, у многих проявляется реакция на холод (начинается дерматит на лице, чешется нос, развивается насморк). Поэтому и зимой можно заработать сезонную форму аллергического ринита.
Круглогодичный. Самая распространенная и обширная форма аллергического ринита. В отличие от сезонной формы, насморк присутствует почти постоянно, так как аллерген всегда “под рукой”. Чаще всего причины ринитов круглогодичной формы это: пыль, продукты питания, домашние животные, курение (в том числе и пассивное), бытовые химические средства, парфюмерия. Самой распространенной причиной являются домашние питомцы — большинство их владельцев даже не догадываются об этом, потому что симптоматика выражена слабо и заключается в периодическом чихании и небольшой заложенности носа. Если наблюдается тенденция к тому, что вне стен дома (на прогулке, в офисе) симптоматика отсутствует, значит причина круглогодичного насморка кроется именно в “домашнем уюте”.
Сезонная аллергия
Аллергия на пыльцу, на цветение
поллинозуПричиныРастениями, которые выступают провокатором поллиноза в среднерусской полосе, являются:
- сорняки – полынь, амброзия, лебеда;
- деревья – береза, ольха, тополь, ива, липа;
- лекарственные травы – ромашка, одуванчик, подорожник;
- луговые травы – клевер, люцерна;
- злаковые культуры – рожь, пшеница, овес.
СезонностьПиковыми периодами обострения аллергии на пыльцу являются:
- Весна (апрель, май). Весной обостряется аллергия у людей, которые неадекватно реагируют на пыльцу деревьев (березы, тополя, ольхи).
- Лето (все 3 месяца). Для лета характерно острое проявление поллиноза у тех, кто восприимчив к пыльце злаковых и луговых трав. В июне увеличивается концентрация тополиного пуха, что провоцирует аллергию у тех, кто отличается чувствительностью к нему. Реакция на тополиный пух (если она не вызвана пыльцой, которую пух переносит) является менее выраженной, чем аллергия на пыльцу.
- Осень (сентябрь, октябрь). Осенью в воздухе преобладает пыльца сорных трав и лекарственных растений, что вызывает ухудшение состояния тех, кто страдает повышенной чувствительностью к пыльце этих культур.
СимптомыОсобенностипрезервативовПерекрестные реакции могут быть следующими:
- сорняки – растительное масло и семена подсолнечника, напитки на травах, специи (кориандр, корица);
- луговые травы – напитки на дрожжах (квас, пиво), крупы, мучные изделия;
- деревья – березовый сок, плоды садовых деревьев с косточками;
- лекарственные травы (в частности, одуванчик) – бананы, дыня, арбуз;
- злаковые культуры – крупы, щавель.
Когда же идти к неврологу
- Частые, сильные и продолжительные (пульсирующие) головные боли (напомним, что приступы мигрени могут длиться от нескольких часов до нескольких дней);
- Нейропатическую боль (боль, возникающая при повреждении нервов в результате травмы или болезни). Как известно, диабет может вызвать повреждение нервов такого типа. Боль может быть острой, стреляющей или жгучей. Такой симптом характерен и для постинсультного периода. Необходимо учитывать, что нейропатическая боль не купируется обычными анальгетиками;
- Мышечную слабость;
- Спутанность сознания или прогрессирующие проблемы с памятью;
- Головокружение;
- Потерю координации (в т.ч. затруднения при ходьбе, шарканье ногами, тремор, подергивания конечностей);
- Частичный или полный паралич;
- Сенсорные изменения, влияющие на осязание, зрение, запах или вкус;
- Судороги.
- какова интенсивность, длительность и частота появления какого-либо симптома;
- есть ли определенные факторы (триггеры), влияющие на частоту обострений симптомов;
- последовательность появления симптомов.
Причины аллергии
Развитию аллергии способствует сочетанное действие генетических факторов и факторов окружающей среды.
Считается, что гены оказывают определенное влияние, поскольку для людей с аллергией характерны общие специфические мутации; кроме того, наблюдается семейная предрасположенность к аллергии.
Факторы окружающей среды также повышают риск развития аллергий. Эти факторы риска включают следующее:
- повторный контакт с чужеродными веществами (аллергенами);
- пищевой рацион;
- загрязняющие вещества (такие как табачный дым и выхлопные газы).
С другой стороны, контакт с различными бактериями и вирусами в детском возрасте может укрепить иммунную систему, помочь иммунной системе научиться отвечать на аллергены безвредным образом и, тем самым, способствовать предотвращению развития аллергии. Окружающая обстановка, ограничивающая контакты ребенка с бактериями и вирусами, что обычно считается благоприятным фактором, может повысить вероятность развития аллергии. Контакты с микроорганизмами ограничены в семьях с меньшим числом детей, живущих в более чистых помещениях и рано начинающих применение антибиотиков.
Микроорганизмы живут в пищеварительном тракте, в дыхательных путях и на коже, но их состав зависит от человека. Наличие тех или иных микроорганизмов, по-видимому, влияет на появление и развитие аллергии.
Аллергены, чаще всего провоцирующие аллергические реакции, включают:
- экскременты клещей домашней пыли;
- перхоть животных;
- пыльцу (деревьев, трав и сорняков);
- плесневые грибки.
Домашние пылевые клещи обитают в пыли, которая накапливается в коврах, постельных принадлежностях, мягкой мебели и мягких игрушках.
Общие сведения об аллергии
Аллергия – это повышенная чувствительность организма к какому-либо раздражителю. Такими провоцирующими веществами могут быть и те, которые находятся внутри организма человека, и те, с которыми имеется контакт. Организм людей, склонных к аллергии, абсолютно безопасные/привычные вещества воспринимает как опасные, чужеродные и начинает вырабатывать против них антитела. Причем, к каждому раздражающему веществу вырабатывается «индивидуальный» аллерген – то есть, аллергия на пыльцу тюльпана, шерсть животных и/или молоко может проявляться по-разному.
Как такового лечения аллергии до сих пор не существует. Современная медицина постоянно проводит различные исследования и ищет пути решения данной проблемы, но ощутимых результатов пока нет. Что можно сделать в данный момент:
- путем лабораторного обследования выявить аллерген;
- принимать лекарственные препараты, которые способны избавить от симптомов рассматриваемого заболевания;
- максимально ограничить контакт с выявленным аллергеном.
Что такое аллергены
Аллергены – вещества, вызывающие реакцию организма. Они бывают:
- Ауто или эндоаллергены – образуются в организме человека под влиянием изменений метаболизма, заболеваний, либо в результате употребления каких-то веществ, меняющих обмен веществ.
- Экзогенные или внешние – те самые отходы химизированного сельского хозяйства, токсины, пыль, соли тяжелых металлов, чужеродные белки в пище, и летучие эфирные масла.
Самые «популярные» аллергены – это белки. Определенные пептидные цепочки вызывают реакцию иммунной системы человека при попадании в организм. Они обусловливают то, что отдельные люди не могут есть рыбу, другие – молочные продукты, сою, яйца, или определенные виды мяса птицы.
Аллергены могут попадать в организм:
- Через поры кожи.
- Из пищеварительной системы.
- Посредством дыхания – попадают на слизистые носа, всасываются в кровь.
- При неправильной обработке ран или введении медицинских препаратов.