Как правильно сдавать кровь на гормоны: рекомендации врачей и факторы, влияющие на результаты исследований
Содержание:
- Какие анализы сдавать
- Как правильно сдать кровь на гормоны?
- Какие гормоны сдают при менструации
- Когда и зачем они назначаются?
- Тиреотропный гормон (ТТГ) при гипотериозе и гипертиреозе
- Анализ на уровень лютеинизирующего гормона
- Правила, которые необходимо соблюдать перед сдачей на гормоны
- Анализ крови на гормоны у мужчин
- Пролактин
- Когда назначается анализ крови на гормоны?
- Дегидроэпиандростерон сульфат ДГА-S (ДГЭА-С)
Какие анализы сдавать
Перечень исследований определяет гинеколог в зависимости от характера патологического процесса и предполагаемого заболевания. При подозрении на бесплодие нередко требуется сдать анализы на гормоны для уточнения уровня не только стероидов, но и гормонов щитовидки, влияющих на весь организм и репродуктивную систему.
Виды и функции половых гормонов:
- прогестерон. Второе название гормон беременности. Отвечает за уровень фертильности, обеспечивает имплантацию эмбриона и правильное течение беременности. Гормон желтого тела подавляет активность окситоцина, предупреждает сокращения матки для сохранения плода,
- фолликулостимулирующий гормон. Важный регулятор контролирует правильный рост яйцеклетки. Дефицит ФСГ отрицательно сказывается на функциональности яичников и наступлении овуляции,
- тестостерон. Мужской половой гормон в малой концентрации нужен женщинам для хорошего состояния кожи, костей, ногтей, мышц. Андроген обеспечивает сексуальное влечение, способность к зачатию. Дефицит тестостерона негативно отражается на созревании фолликулов в яичниках,
- лютеинизирующий гормон. Изучение уровня ЛГ позволяет понять, наступила овуляции или нет. Нарушение секреции гормона признак неправильного функционирования эндокринной системы, опухолевого процесса в гипофизе,
- эстрогены. Группа гормонов, наиболее активная фракция эстрадиол. Функции: контролирует своевременное формирование половых признаков по женскому типу, укрепляет стенки сосудов, предупреждает развитие остеопороза, сохраняет оптимальную толщину эндометрия. Эстрадиол влияет на водно-солевой баланс, понижает уровень вредного холестерина, стабилизирует концентрацию других гормонов на протяжении цикла.
Важные нюансы:
при задержке очередной менструации, возможном развитии беременности нужно сдать кровь на бета-ХГЧ. Превышение концентрации хорионического гонадотропина более чем в 2 раза по сравнению с нормой для небеременных женщин указывает на успешное зачатие, если показатели в норме (не более, то через несколько дней появится менструация),
при планировании беременности нужно сдать кровь не только на ЛГ, ХГЧ, ФСГ, тестостерон, прогестерон, эстрогены, но и определить резус-фактор и группу крови у будущих родителей. Обязательны анализы на сифилис, СПИД, кровь на ПЦР для выявления скрытых инфекций
Важно сдать TORCH-комплекс. Также нужен анализ мочи, исследование состава крови, определение значений гемоглобина, СОЭ и лейкоцитов.
Проблемы с зачатием, менструальным циклом, либидо, стабильностью веса, иммунитетом, общим самочувствием нередко появляются при дефиците или избытке гормонов щитовидки: тироксина и трийодтиронина. При нарушении синтеза Т3 и Т4 изменяется уровень тиреотропного гормона гипофиза (ТТГ), что нарушает физиологические процессы в организме, в том числе, органах половой системы.
Какая норма сахара в крови у женщин после 50 лет? Ответ прочтите по этому адресу.
На странице https://fr-dc.ru/vnutrennaja-sekretsija/polovye/razryv-yaichnika.html ознакомьтесь с информацией о первых признаках разрыва кисты яичника у женщин, а также о методах лечения патологии.
Как правильно сдать кровь на гормоны?
13.12.201115:43
Стало уже хорошим тоном проверять свой гормональный фон ещё до того как начались какие-либо проблемы со здоровьем. Ниже я расскажу о правилах сдачи анализов, для простоты поиска, «разделим» гормональный фон по системам.1. Гормоны щитовидной железы, паращитовидных желез. Это — ТТГ, Т4 свободный и общий, Т3 свободный и общий, антитела к ТПО, антитела к ТГ , антитела к рТТГ, некоторые другие — кальцитонин, паратгормон. Сдавать их нужно натощак (то есть «голодный желудок»), или через 4-5 часов после приёма пищи. Таблетки (такие как L-тироксин, Эутирокс, Тирозол, Мерказолил и др.) принимают после сдачи анализа. Если вы переболели или болеете ОРВИ, ОРЗ — анализ лучше сдать через 4-5 недель после выздоровления. Связи с менструальным циклом у этих анализов нет. 2.Половые гормоны(для женщин). Это ЛГ, ФСГ , эстрадиол, прогестерон, пролактин, тестостерон (свободный и общий), ДГА-S, 17- ОН- прогестерон, андростендион, дегидротестостерон. Желательно сдавать натощак, для пролактина — за 2 суток воздержаться от выраженной физической нагрузки, застолий со спиртным, секса. Сдавать после снижения температуры, утром через 1-2 часа после пробуждения(желательно не позднее). Учитывается и приём лекарств, не только гормональных(поэтому представьте список принимаемых вами лекарств врачу, а не обрисовывайте их приблизительный вид словами — «ну, эти белые, мелкие, в синенькой коробочке, вообщем, я не помню как они называются») ФСГ, ЛГ , ЭСТРАДИОЛ, ТЕСТОСТЕРОН, ДГА-S, 17-ОН- ПРОГЕСТЕРОН, АНДРОСТЕНДИОН, ПРОЛАКТИН — сдаются на 2-5 день от начала менструального кровотечения(это 1 фаза цикла) при 28 дневном цикле, при цикле более 28 дней — 5-7 сутки, в том числе после вызванного прогестероном кровотечения, на 2-3 сутки при цикле в 23-21 день. ПРОГЕСТЕРОН, иногда ПРОЛАКТИН сдают на 21-22 день 28 дневного цикла(2 фаза), или высчитывают на 6-8 день после овуляции (если проводился тест на овуляцию). ДЕГИДРОТЕСТОСТЕРОН сдается в любой день цикла. Для мужчин условия сдачи те же (гормоны немного другие ) 3. Гормоны надпочечников. (Это — кортизол, ренин, альдостерон, метанефрин, норметанефрин, адреналин, норадреналин, и др.). Сдают натощак, желательно между 8-9 часами утра(суточный пик секреции — более относится к кортизолу!).Перед сдачей ренина, альдостерона, метанефринов и др. за 2 недели отменяют приём некоторых групп лекарств: Верошпирона, и -АПФ (эналаприл), В-блокаторов(Эгилок), Аспирина и некоторых других. 4. Гормоны гипофиза (главной эндокринной железы). Это: АКТГ, СТГ (гормон роста). Про ФСГ, ЛГ,пролактин, я уже рассказала. АКТГ сдаётся как кортизол, натощак, 8-9 утра, иногда в 13.00 (и/или 20.00)- по назначению врача. СТГ (эго аналог ИФР1) натощак, в любое время. 5. Гормон инсулин сдаётся натощак, как правило, вместе с сахаром крови. Иногда вместе с пробой на «толерантнсть к глюкозе» (тогда 2 раза — натощак и через 2 часа после «сахарного сиропа»).6. К сдаче суточной мочи на аналоги мужских гормонов (17-КС и 17-ОКС) сейчас не прибегают, очень низка достоверность этих анализов. А вот суточную мочу на кортизол сдают часто! Для этого мочу собирают сутки с 8.00 одного дня до 8.00 другого дня (записывают весь! объём собранной мочи), перебалтывают её и 150-200 мл приносят в лабораторию, вместе с записью об выделенном объёме. Некоторые лаборатории просят принести всю мочу, надо уточнять этот вопрос заранее!Тоже касается суточной мочиа) на кальций и фосфор,б)метанефриныв)ванилилминдальную кислоту (для них нужно взять в лаборатории специальный консервант! для сбора мочи). При сборе суточной мочи из рациона исключают — свёклу, морковь, бананы, репу, цитрусовые, препараты кальция. В эндокринологии используют так же гормональные пробы, но о них отдельной темой.
Просмотров:494899
Какие гормоны сдают при менструации
Менструацию нельзя считать противопоказанием к сдаче анализов. Но женщина должна предупреждать лечащего врача о том, что у нее начались месячные. Это необходимо для того, чтобы с максимальной точностью расшифровать результаты анализов. Первые несколько дней менструального цикла считают лучшим временем для сдачи крови на уровень женских гормонов. В этот период происходит поочередное увеличение их концентрации.
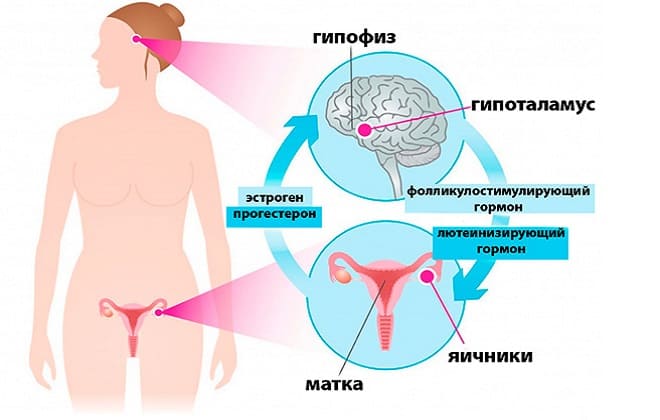
О состоянии репродуктивной системы и наличии гинекологических заболеваний врач судит по максимальным показателям гормонального фона. Когда концентрация достигает наивысших границ, то легко определить превышение уровня этих веществ или, наоборот, их недостаток. Во время менструации сдают анализы на гормоны гипофиза.
Пролактин
Повышение уровня пролактина в первой фазе цикла может стать причиной расстройства половой функции. Свое основное влияние вещество оказывает на молочные железы, стимулируя их рост, повышает выработку грудного молока и снижает выработку половых гормонов. В норме превышение показателей пролактина может наблюдаться в период сна, после физических нагрузок, при беременности (начиная с 5 недели и до родов) и при лактации. Врач может порекомендовать сдать кровь на определение пролактина во второй фазе цикла. Это необходимо для диагностики некоторых нарушений гормонального фона.
Фолликулостимулирующий гормон принимает участие в нормализации функции половых желез. Оказывает непосредственное воздействие на яичники. Благодаря ФСГ происходит развитие фолликулов, повышается синтез эстрогенов, созревают яйцеклетки. При снижении его уровня нарушается репродуктивная функция женщины.
На синтез ФСГ влияет уровень эстрогенов. Чем выше их секреция, тем ниже концентрация фолликулостимулирующего гормона. И наоборот, снижение синтеза эстрогенов влечет за собой повышение уровня ФСГ. Кроме этого, показатели зависят от следующих факторов:
- фаза менструального цикла;
- возраст и гормональная активность (в период менопаузы уровень ФСГ повышается в 10 раз);
- беременность (резкое снижение);
- физические нагрузки;
- частые стрессовые ситуации;
- голодание;
- злоупотребление алкоголем и никотином;
- общая интоксикация организма химическими веществами или лекарственными средствами.
Лютеинизирующий гормон тоже оказывает влияние на яичники, стимулируя овуляцию, преобразовывает фолликулы в желтое тело и принимает участие в синтезе прогестерона. Увеличение концентрации ЛГ наблюдается при овуляции, а также во второй фазе менструального цикла. На уровень ЛГ влияет гормональная активность женщины. В репродуктивном возрасте показатели достигают максимума в период овуляции, а к концу первой фазы менструального цикла снижаются до минимума.
При беременности синтез ЛГ уменьшается, а в период менопаузы повышается. Колебания концентрации ЛГ могут быть спровоцированы стрессовыми ситуациями, интоксикацией, злоупотреблением никотином и спиртными напитками.
Когда и зачем они назначаются?
Гормональный фон и функционирование всего организма имеют прямую взаимосвязь. Гормональный дисбаланс способен спровоцировать серьезные патологические состояния. Направление на проверку гормонов чаще всего женщинам дают гинекологи и эндокринологи. Такое обследование уместно при следующих патологиях и состояниях:
- Анализы на гормоны при планировании беременности. Они покажут общее состояние женского организма, а также возможность к зачатию и нормальному вынашиванию будущего ребенка. Анализы при планировании беременности обязательно включают в себя проверку на: эстрадиол, прогестерон, ФСГ, ЛГ, тестостерон, пролактин, гормоны щитовидной железы, ДГАЭС и АМГ.
- При климаксе. После 45 лет при наличии жалоб гинеколог может отправить женщину сдавать анализы на гормоны. Чтобы понять, имеет ли место наступление менопаузы, достаточно определить: ФСГ, ЛГ и эстрадиол. С возрастом у женщин наблюдается изменение концентрации этих биологически активных веществ. Анализы на женские гормоны при климаксе позволяют подобрать адекватную заместительную терапию и оценить общую необходимость в приеме гормональных препаратов.
- При дисфункции репродуктивной системы. При наличии патологий подобного плана пациентке назначают целую группу анализов, определяющих женский гормональный профиль: ФСГ, ЛГ, пролактин, эстрадиол, ТТГ, ДГАЭС, кортизол, прогестерон. Перечисленные биологически активные вещества оптимально показывают состояние репродуктивных механизмов, поэтому считаются самыми важными при диагностике женского бесплодия.
- При депрессивных состояниях и резких перепадах настроения. Количество половых гормонов, гормонов щитовидной железы и эндорфинов непосредственно влияет на эмоциональное состояние человека. С учетом этого, при наличии у пациентки депрессивного настроения, грамотный специалист в обязательном порядке назначит ей анализ на ТТГ, свободный Т3 и Т4, кортизол.
- При выпадении волос. Если в организме женщины избыток «мужских» гормонов группы андрогенов, то вполне может испортиться структура ее волос. А также они станут ломкими и будут усиленно выпадать. Кроме того, женщина может начать отмечать у себя снижение полового влечения, гирсутизм (избыточный рост волос на лице и теле по мужскому типу), изменения в голосе. В таком случае женщина нуждается в оценке андрогенной функции.
- При нарушениях роста. Нарушение соматотропной функции гипофиза может вызывать отставание в физическом развитии, задержку роста, мышечную слабость или остеопороз. Если девочка или девушка заметно отстает в росте, то ей будет рекомендована лабораторная оценка соматотропина (СТГ).
- При прыщах. Проблемы с кожными покровами характерны для подростков пубертатного периода и женщин в ПМС (это вариант нормы). Но если прыщи появляются перманентно, не проходят к 25–30 годам и их появление не связано с менструальным циклом, то пациентка нуждается в обследовании. В подобных случаях уместен анализ на ТТГ и репродуктивную панель.
- При диабете. Это заболевание напрямую связанно с гормональными нарушениями. Прежде всего диабет развивается на фоне дефицита инсулина, который вырабатывает поджелудочная железа. Пациенток с подозрением на сахарный диабет отправляют на лабораторную оценку функции щитовидной железы, а также проводят тест на гликозилированный гемоглобин.
- При нарушениях в работе ЖКТ. Деятельность пищеварительного тракта также регулируется разнообразными гормонами. При нарушениях в работе ЖКТ гастроэнтеролог может отправить пациентку на исследование основного гормона этой области — гастрина. Главная его функция заключается в стимуляции выделения соляной кислоты париетальными клетками дна желудка.
- При ожирении или отсутствии аппетита. Быстрый набор или потеря веса также могут быть спровоцированы гормональными нарушениями. Массу тела и энергетический обмен регулирует лептин. Он всегда входит в комплекс исследований проблем повышения или снижения веса. В отдельных случаях может понадобиться исследование кортизола и адреналина.
Неравнодушные к своему здоровью люди осознают, как сильно гормональный фон влияет на общее самочувствие и настроение. Однако пытаться самостоятельно регулировать свое гормональное состояния довольно опасно. Лучшим решением будет обращение к профильному специалисту. Он сможет объективно оценить состояние, назначит необходимые анализы, а по их результатам подберет адекватное лечение.
Большой перечень гормональных исследований сразу назначается в редких случаях. Как правило, достаточно 1-3 показателей, которые отвечают за функционирование определенного органа. При желании пациент может сдать анализы и без рекомендации специалиста.
Тиреотропный гормон (ТТГ) при гипотериозе и гипертиреозе
Гипертиреоз – это состояние, при котором щитовидная железа гиперактивна и вырабатывает избыток гормонов щитовидной железы Т3 и Т4. Из-за того, что эти гормоны участвуют во многих процессах организма, то подобное нарушение в работе щитовидной железы может привести к развитию большого разнообразия симптомов.
Причины гипертиреоза
Наиболее частой причиной гипертиреоза является базедова болезнь, а также аутоиммунное поражение железы, когда антитела начинают действовать подобно воздействию ТТГ, что приводит к перепроизводству гормонов щитовидной железы.
Другими распространенными причинами гипертиреоза является токсический узловой зоб (увеличение щитовидной железы, также известный как болезнь Пламмера) и безболезненный (“тихий”) тиреоидит (состояние, когда иммунная система атакует щитовидную железу, заставляя её воспаляться).
Очень редко бывает так, что опухоли гипофиза (аденомы) могут привести к избыточной секреции тиреотропного гормона (ТТГ). Это может привести к гиперфункции щитовидной железы или к симптомам гипертиреоза.
Внешние признаки гипертиреоза
Симптомы гипертиреоза
Наиболее распространенными симптомами при гипертиреозе может быть:
- Нервозность
- Повышенное потоотделение (потливость)
- Большая жажда
- Гиперактивные рефлексы
- Плохая переносимость изменений температуры
- Зоб
Менее распространенные симптомы гипертиреоза включают:
- Усталость
- Снижение веса
- Повышенная чувствительность глаз, приводящая к слезливости, или болезненная чувствительность к солнечному свету (светобоязнь)
- Увеличение сердечного ритма (тахикардия)
- Отек тканей (периферический отек)
- Задержка движения век
- Избыточное производство стула (более 3-з раз в сутки)
Гипертиреоз может также вызывать психологические симптомы, такие как апатия, хотя этот симптом более распространен у пациентов пожилого возраста (>70 лет).
Гипертиреоз может также вызвать целый ряд симптомов, которые влияют на физиологию рта, челюсти и глотки. К таким симптомам относятся жжение во рту, остеопороз челюстных костей, увеличение ткани щитовидной железы (зоб), увеличение рисков развития кариеса и пародонта.
Также, как известно, гипертиреоз уменьшает плотность костной массы (за счет повышения активности остеокластов, клеток, которые разрушают костную ткань), что может привести к остеопорозу.
Гипертиреоз связан с увеличением оксидативного стресса за счет роста количества разновидностей реактивного кислорода и снижение эффективности антиоксидантов.
Причины гипотериоза
Гипотериоз – противоположность гипертиреоза, когда щитовидная железа не производит достаточного количества гормонов Т3 и Т4. Из-за распространенности этих гормонов по всему телу, из снижение может вызвать много разнообразных симптомов.
Во всем мире наиболее частой причиной гипотериоза является дефицит йода.
Другой относительно частой причиной гипотиреоза является тиреоидит Хашимото (аутоиммунное заболевание), когда в организме иммунная система атакует и постепенно разрушает щитовидную железу.
Такие процедуры, которые убивают или хирургически удаляют клетки щитовидной железы, например, как абляция йода или удаление щитовидной железы, также могут вызвать гипотиреоз.
Многие исследования показали, что терапия литием приводит к росту вероятности и частоты развития гипотериоза и зоба.
Симптомы гипотериоза
Гипотиреоз вызывает различные физические и психологические симптомы.
Наиболее распространенные симптомы гипотериоза
Усталость Запор Увеличение веса Кистевой туннельный синдром Депрессия Беспокойство Проблемы с памятью Проблемы с вниманием
Гипотиреоз может также вызвать целый ряд симптомов, которые влияют на полость рта, например: ротовое дыхание, толстые губы, маленькая нижняя челюсть (микрогнатия), тонкая эмаль зубов (гипоплазия эмали), отек языка или его воспаление, увеличение слюнных желез, искажение вкуса (извращение вкуса).
При длительно гипотериозе он может привести к задержке роста тела и задержке формирования костей. Гипотериоз также связан с увеличением оксидативного стресса за счет увеличения активных форм кислорода и снижения действий антиоксидантов.
Другие симптомы гипотиреоза могут включать:
- Замедленный пульс
- Уменьшение потливости
- Одышка
- Потеря (выпадение) волос
- Сухая кожа (особенно на локтях) или её желтый цвет
- Хриплый голос
- Отеки тела
- Зоб
- Нарушение слуха
- Боль в мышцах
- Замедленные рефлексы
- Снижение деторождения
- Эректильная дисфункция
Нормальный диапазон уровня тиреотропного гормона (ТТГ)
Анализ на уровень лютеинизирующего гормона
Гипофиз является важнейшим эндокринным органом человека. Он отвечает за синтезирование пролактина, аденокортикотропного, тиреотропного, соматотропного, фолликулостимулирующего, лютеинизирующего и т.д. гормонов.
В норме, гормоны гипофиза оказывают влияние на все органы и системы организма. Они влияют на рост и развитие организма, метаболические процессы, функционирование репродуктивной системы, синтезирование гормонов другими эндокринными органами и т.д.
Выработка лютеинизирующего гормона осуществляется передней гипофизарной долей. В норме, ЛГ и ФСГ регулируют работу репродуктивной системы, отвечают за стимуляцию синтезирования эстрогенов яичниковыми тканями, поддерживают процессы созревания желтого тела, активизируют синтез прогестерона, индуцируют начало овуляции, контролируют созревание фолликулов в яичниках и т.д.
Анализы на уровень ЛГ у женщин сдают с 3-го по 8-й или с 19-го по 21-й день цикла.
Уровень лютеинизирующего гормона в организме женщины зависит от фазы менструального цикла и возраста пациентки.
Повышение ЛГ может наблюдаться при наличии у пациентки:
- базофильных гипофизарных аденом;
- гипергонадотропного гипогонадизма;
- синдрома яичникового истощения;
- СПКЯ (синдром поликистозных яичников);
- эндометриоза;
- истощения и анорексии;
- почечных недостаточностей и т.д.
Также уровень ЛГ может повышаться на фоне тяжелых физических нагрузок, лечения гозерелином, кетоконазолом, местранолом, налоксоном, спиролактоном, тамоксифеном, тролеандомицином и т.д.
Снижение ЛГ в норме наблюдается во время вынашивания ребенка, после перенесенных стрессов, хирургических вмешательств, при длительном курении большого количества сигарет.
Также, низкий лютеинизирующий гормон может наблюдаться при:
- гипоталамических формах аменореи;
- гипогонадотропных формах гипогонадизма;
- гипофизарном нанизме;
- ожирении;
- недостаточностях лютеиновых фаз;
- болезни Шихана;
- атипичных формах синдрома поликистозных яичников
- лечении антиконвульсантами, карбамазепином, конъюгированными эстрогенами, дигоксином, пероральными контрацептивами, правастатином, прогестероном, тамоксифеном, вальпроевой кислотой и т.д.
Правила, которые необходимо соблюдать перед сдачей на гормоны
Данные правила обращены ко всем пациентам, независима от возраста и пола. Так как кровь берется из вены, она должна быть чистой, для уверенности в точном результате.
- Не курить за три часа до сдачи.
- За шесть часов не выполнять тяжелую работу, не нагружать себя физически.
- Хорошо выспаться и исключить стрессовые ситуации.
- Алкоголь не применять минимум за сутки.
- Женщинам не сдавать кровь во время менструального цикла и спустя неделю после него. Счет начинается с первого дня.
- Не вступать в интимные отношения в течение суток.
- За неделю перед сдачей прекратить прием гормональных средств.
Следование этим рекомендациям результат будет максимально точным. Особенно это касается случаев с серьезными заболеваниями, такими как онкология или обострение щитовидной железы.
Анализ крови на гормоны у мужчин
Существуют нормы, отклонение от которых указывает на дисбаланс в организме. Даже незначительные сбои указывают на заболевания. Чаще всего анализ сдается при подозрении на бесплодие мужчины.
При этом необходимо проверить и женские показатели. Эндокринолог оценивает результаты анализа. Если есть отклонения, назначают лечение.
Другие показания для проведения анализа на гормоны у мужчин:
- Подозрение на опухоль любой локализации,
- Патологии яичек,
- Болезни почек,
- Ожирение,
- Появление угревой сыпи, не взаимосвязанной с подростковым возрастом,
- Несоответствие физического развития в детском возрасте,
- Увеличение половых желез,
- Подозрение на болезни щитовидной железы.
Перед исследованием мужчина должен подробно описать симптомы недомогания. После этого специалист решает, какие именно назначить анализы.
| Название гормона | Функции | Норма у мужчин | Когда назначают? |
| Фолликулостимулирующий (ФСГ) | Вырабатывается гипофизом. Отвечает за способность к выработке активных сперматозоидов. ФСГ участвует в реакциях, которые способствуют выработке тестостерона. | 1,37-13,58 нг/мл. Отклонением считается как повышение, так и понижение ФСГ. | Кровь сдают, если спермограмма выявила низкое число здоровых и подвижных сперматозоидов в материале. Исследование показано при снижении потенции, сексуального влечения. |
| Дигидротестостерон (ДГТ) | От концентрации вещества зависит работа предстательной железы. Уровень гормона влияет на эрекцию, развитие вторичных половых признаков. Основная часть синтезируется в яичках. Остальное вырабатывают надпочечники. | 250-990 нг/мл – мужчины, 5-50 нг/мл – мальчики. Нужно учитывать, что у пожилых мужчин показатели ниже нормы. | Подозрение на опухоли предстательной железы, эндокринные нарушения, новообразования в области надпочечников, импотенция, чрезмерная активность половых желез. Главный симптом превышения нормы ДГТ – облысение. |
| Тестостерон | Гормон способствует половому созреванию. Концентрация тестостерона влияет на уровень сексуальной активности. Гормон участвует в реакциях азотистого и фосфорного обмена. От него зависит формирование мышечной ткани, развитие сперматозоидов. Гормон производят семенники. | 345-950 нг/мл – норма тестостерона зависит от образа жизни, возраста мужчины, вредных привычек, хронических болезней. | Анализ сдают при бесплодии, опухолях надпочечников, нарушениях потенции, простатите, остеопорозе. |
| Лютеинизирующий (ЛГ). | ЛГ влияет на уровень тестостерона, участвует в созревании сперматозоидов. Гормон производится гипофизом. | 2-9 мЕд/л | Превышение нормы может говорить об опухолях гипофиза. Анализ назначают при патологиях почек. Понижение гормонального статуса – признак бесплодия. Уменьшение концентрации происходит при ожирении, приеме некоторых препаратов, болезнях головного мозга. В пожилом возрасте анализ на гормон назначают для проверки функций гипофиза. |
| Пролактин | Гормон контролирует репродуктивную функцию у мужчин. | 2,5-16 нг/мл. У пожилых мужчин концентрация веществ снижается. | Превышение концентрации указывает на болезни печени, новообразования гипофиза, болезни почек, щитовидной железы. Доля пролактина в крови увеличивается при приеме успокоительных средств. |
| Эстрадиол | Эстрадиол частично вырабатывается в надпочечниках и под действием жировых отложений. Он влияет на секрецию спермы. | 16-72 пг/мл | Исследование крови проводят при набухании молочных желез, позднем или раннем половом созревании, хрупкости костей, опухолях половых органов. Повышение гормона провоцирует ожирение, прием анаболических стероидов, цирроз печени. |
| Связывающие половые гормоны (ГСПГ) | ГСПГ – это белок глобулина. Он связывает половые гормоны и распределяет тестостерон по органам и системам. | 13-70 нмоль/л | Анализ на гормоны проводят для выявления причины снижения либидо, снижении потенции. Информацию о концентрации ГСПГ требуется, чтобы проверить гормональный баланс мужчины при дисфункции сальных желез, дефиците андрогенов, ослаблении иммунитета. |
Пролактин
Пролактин — это гормон гипофиза, необходимый для созревания молочной железы. Подавляет секрецию половых гормонов. В норме повышается во время сна, физической нагрузки, полового акта.
У женщин пролактин в сыворотке выше, чем у мужчин. Во время менструального цикла в лютеиновую фазу уровень пролактина выше, чем в фолликулярную. Во время беременности, начиная с 8-й недели, начинается повышение уровня пролактина, которое достигает максимальных цифр к концу III триместра. После родов происходит его снижение и далее увеличение в период лактации. Пролактин подвержен суточным колебаниям, в утренние часы отклонение составляет 100%.Максимальные уровни пролактина у мужчин отмечаются в 5 ч утра, у женщин — между 1 ч и 5 ч. Во время сна пик между 5 и 7 ч, снижается после пробуждения и вставания.
Повышение пролактина возможно по следующим причинам:
- беременность
- синдром галактореи-аменореи
- опухоль гипофиза
- патология гипоталамуса
- гипотиреоз
- почечная недостаточность
Снижение пролактина обычно вызвано причинами:
гипофизарная недостаточность
Когда назначается анализ крови на гормоны?
Гормональный анализ, как правило, проводится при подозрении на нарушение функции желез внутренней секреции или при выявленном увеличении размеров желез.
Показаниями к сдаче анализа на женские половые гормоны (эстрогены) являются:
- нарушения менструального цикла;
- бесплодие;
- невынашивание беременности;
- угревая сыпь;
- избыточный вес;
- кистозно-фиброзная мастопатия (заболевание молочной железы).
Показаниями к сдаче анализа на мужские половые гормоны (андрогены) являются:
- подозрение на развитие опухолевых процессов;
- нарушение функции яичников;
- нарушение работы почек;
- избыточный вес (ожирение);
- бесплодие;
- угревая сыпь;
- у женщин – избыточный рост волос на теле.
Гормональный анализ назначается при беременности в случае подозрений на патологическое развитие плода. Анализ на гормон ХГЧ (хорионический гонадотропин человека), вырабатываемый клетками оболочки зародыша, позволяет выявить беременность уже на 6-10-й день после оплодотворения.
Дегидроэпиандростерон сульфат ДГА-S (ДГЭА-С)
ДГА-S (ДГЭА-С) — мужской половой гормон, синтезирующийся в коре надпочечников. Определяется для диагностики происхождения гиперандрогении (избытка мужских половых гормонов) у женщин.
Подготовка к анализу ДГА-S: Накануне исследования необходимо исключить лекарства, влияющие на уровень ДЭА-С в плазме, физические нагрузки, курение, введение и прием глюкозы.
У новорожденных, особенно недоношенных, концентрация ДЭА-С в плазме повышена, затем резко снижается в течение первой недели жизни. За несколько лет до периода полового созревания и в этот период концентрация ДЭА-С в плазме увеличивается. Далее, с возрастом происходит прогрессированное снижение ДЭА-С у мужчин и женщин. Определенного суточного ритма у этого гормона не выявлено. Во время беременности его концентрация в плазме снижается.
Алкоголизм, прием 75 г глюкозы, тяжелые заболевания вызывают снижение ДЭА-С. Физические нагрузки, голодание, курение – увеличение.
Причины повышения уровня ДГА-S:
надпочечниковая гиперандрогения (гиперплазия коры надпочечников, опухоли, болезнь Кушинга)
Причины пониженного уровня ДГА-S:
надпочечниковая недостаточность