Изменения на экг при сердечных блокадах
Содержание:
Синдромы предвозбуждения желудочков (WPW, CLC):
↓Феномен WPW в классическом описании – это сочетание уменьшенного интервала PQ, дельта-волны перед комплексом QRS, которая его расширяет, и блокады правой ножки пучка Гиса (сейчас блокада не считается обязательным компонентом картины WPW).
↓Синдром WPW отлечается от феномена наличием приступов тахикардий. Здесь представлено начало эпизода ортодромной (с узкими комплексами, т.е. с нормальным направлением проведения по желудочкам) тахикардии c ЧСС около 220 уд/мин.
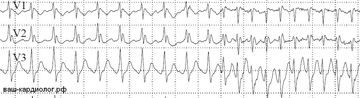
↓Окончание эпизода ортодромной тахикардии при синдроме WPW.
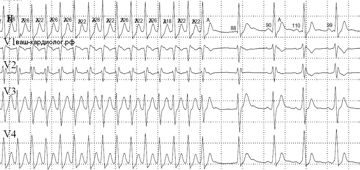
Феномен CLC на ЭКГ характеризуется значительным укорочением интервала PQ (менее 120 мсек) без расширения и деформации комплекса QRS.
↓Феномен CLC – окончание предсердной волны P практически сливается с началом комплекса QRS, при этом деформация комплекса QRS в форме дельта-волны и его расширение отсутствует.
Атриовентрикулярные блокады
Атриовентрикулярная (АВ) блокада — это нарушение проведение электрического импульса между предсердиями и желудочками. Ее также называют предсердножелудочковой. Она может быть частичной или полной, постоянной или возникать спонтанно. Наиболее достоверный способ ее диагностики — это суточный мониторинг по Холтеру. При такой процедуре датчики закрепляются на груди больного на сутки. В этот период противопоказаны физические нагрузки, но умеренная активность разрешается. Таким образом, можно отследить работу сердца в зависимости от времени суток и интенсивности нагрузок.
1 степень
Атриовентрикулярная блокада 1 степени представлена замедлением распространения импульса с предсердий до желудочков. Если в норме это время составляет от 0,15 до 0,18 секунд, то при блокаде первой степени оно увеличивается до 0,2 секунд. На ЭКГ визуализируется увеличение интервала PQ.
АВ блокада 1 степени может быть хронической или сопровождать острое течение некоторых болезней. Так, она проявляется в период обострения ревматизма и проходит после стабилизации состояния пациента. Однако при ряде заболеваний она диагностируется постоянно. К ним относятся:
- кардиосклероз, который возникает после острого миокардита;
- атеросклероз венечных артерий, которые питают миокард (особенно правой артерии);
- сифилис, который протекает с поражением миокарда;
- септические явления.
На начальной стадии патология протекает бессимптомно. Ее чаще обнаруживают на плановом ЭКГ или во время диагностики основного заболевания.
2 степень
Атриовентрикулярная блокада 2-й степени возникает при ухудшении проводимости между предсердиями и желудочками, по сравнению с 1-й стадией. На ЭКГ можно отметить выпадение отдельных сокращений желудочков. Такое явление проявляется на каждое 3-е, 4-е или 5-е сокращение и называется периодами Самойлова-Венкербаха.
Еще один признак АВ блокады второй степени можно обнаружить на первичном осмотре, без ЭКГ. Во время аускультации (прослушивании) сердца необходимо одновременно держать руку на пульсе. Так можно выявить выпадение отдельных сокращений.
3 степень
АВ блокада 3 степени называется полной. В таком случае проведение электрических импульсов между предсердиями и желудочками становится невозможным. Это состояние угрожает жизни пациента, поскольку изменения могут быть необратимыми. Полная АВ блокада обнаруживается нечасто — ее можно выявить менее, чем в 1% случав всех проведенных ЭКГ.
Симптомы атриовентрикулярной блокады
Клинические признаки АВ блокады отличаются в зависимости от ее степени. На начальных этапах, при незначительном нарушении проводимости, патология не проявляется, а обнаружить ее можно только на плановом ЭКГ. В дальнейшем возникает характерный комплекс симптомов:
- общая усталость, раздражительность, частые смены настроения, появление панических атак;
- головокружение, обмороки;
- покраснение кожи лица, а затем ее побледнение;
- ослабевание пульса — он с трудом прослушивается на крупных артериях;
- дыхание становится более глубоким, его частота снижается;
- мышечные судороги, которые начинаются в области лица, затем переходят на туловище и конечности;
- расширение зрачков;
- непроизвольное мочеиспускание и дефекация.
Такие симптомы характерны для тяжелой степени нарушения проводимости. Приступы могут периодически возникать у пациентов, при этом не обязательно будет проявляться полный комплекс клинических признаков. При легком течении патологии больной жалуется на головокружение, ощущение шума в ушах и потерю чувствительности конечностей. При средней тяжести возможны также обмороки.
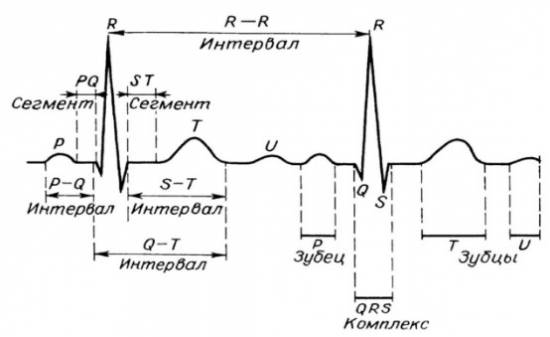 ЭКГ здорового человека представляет собой равномерную смену зубцов и интервалов между ними
ЭКГ здорового человека представляет собой равномерную смену зубцов и интервалов между ними
Признаки на ЭКГ
Наиболее достоверный метод диагностики атриовентрикулярных блокад — электрокардиография. Расшифровкой результатов занимается врач-кардиолог. Типичными симптомами, которые указывают на развитие АВ блокады, становятся:
- сохранение ритма сокращения предсердий — зубец Р появляется с равными интервалами;
- интервалы между желудочковыми комплексами становятся более редкими, но при этом могут сохранять собственный ритм;
- предсердный зубец (Р) теряет связь с желудочковым и может появляться на любом участке кардиограммы.
ВАЖНО! Исследование электрокардиографическим методом информативно, но имеет погрешности. Так, у некоторых пациентов блокады могут возникать не постоянно, а в определенные периоды
Для получения более достоверных результатов ЭКГ проводят повторно или назначают мониторинг по Холтеру.
Причины блокады сердца
На данный момент точно определены основные причины появления блокад у человека:
- 50% случаев аритмий – это необратимые возрастные изменения сердца. В зависимости от наследственности и образа жизни они наступают раньше или позже, в среднем – после 55-60 лет. При этом различают 2 варианта патологического процесса: постепенное нарушение питания и разрушение нервных клеток (болезнь Ленегра) или замещение элементов системы проведения электрического импульса на соединительнотканные волокна (болезнь Лева).
- 40% заболеваний связаны с ИБС – ишемической болезнью сердца. Это группа болезней, при которой уменьшается объем крови, поступающей к структурам органа. К ней относятся инфаркт миокарда и постинфарктный склероз стенок, закупорка артерий или мелких сосудов сердца бляшками и ряд других патологий. В результате сердечная мышца, клетки проводящей системы и другие структуры пребывают в дефиците кислорода и глюкозы. Одно из последствий ИБС – эпизоды блокад различной степени.
Ишемическая болезнь сердца
- Менее 10% составляют другие причины, нарушающие передачу внутрисердечных нервных импульсов:
- Инфекции: дифтерия, сифилис, токсоплазмоз, воспалительное поражение оболочек сердца (эндо- и миокардиты), болезнь Шагаса (повреждение внутренних органов паразитами-трипаносомами), болезнь Лайма (клещевая инфекция, поражающая кожу, суставы и сердечные ткани).
- Кардиомиопатии – группа генетически-обусловленных болезней, связанных с нарушением нормального строения сердца.
- Патологии нервов и мышечных тканей – миопатии.
- Побочные реакции на некоторые фармакопрепараты: «Дигоксин», блокаторы бета-рецепторов («Пропранолол», «Атенолол», «Небиволол» и т.д.), «Хинидин», «Пропафенон», «Дифенин» и ряд других.
- Нарушения обменных процессов в организме: амилоидоз (образование патологичных белков), гемосидероз (изменение обмена железа), гепатоцеребральная дистрофия (избыточное накопление меди).
- Аутоиммунные болезни – при которых клетки-защитники организма начинают «охотиться» на здоровые ткани (ревматоидный артрит, системная склеродермия, системная волчанка и т.д.).
- Гипотиреоз – недостаток трийод- и тетрайодтиронина (тироксина), вырабатываемых щитовидной железой.
Помимо вышеуказанных болезней, необходимо отметить главные факторы, способствующие возникновению нарушений ритма:
- неправильный образ жизни: курение, чрезмерная алкоголизация, употребление наркотических/токсических веществ, производственные вредности и отсутствие регулярных физических нагрузок,
- артериальная гипертензия, которая не лечится или лечится неправильно. Основной критерий «правильности» терапии – сохранение давления в сосудах менее 140/90 мм.рт.ст. (для больных диабетом менее 130/85 мм.рт.ст.),
- сахарный диабет, при отсутствии постоянного контроля за гликозилированным гемоглобином (1 раз в 6 мес.) и ежедневного мониторинга уровня глюкозы.
- нарушение нормальной структуры сердца, включая врожденные пороки, перенесенные операции на органе и повышенную «растяжимость» сердечных структур при ННСТ (наследственном нарушении строения соединительнотканных волокон).
Важно: Знание причины, факторов блокад и их устранение – главный залог успешного лечения и поддержания рабочего сердечного ритма
Причины и факторы риска
Патологическое состояние возникает вследствие следующих нарушений в системе сердца и сосудов:
- ишемическая болезнь;
- атеросклероз;
- кардиомиопатия;
- ревматизм;
- миокардит
- дистрофия сердечных тканей;
- стенокардия;
- инфаркт миокарда;
- миокардиодистрофия;
- кардиосклероз.
Провоцировать патологию могут также такие факторы, как:
- нарушение функционирования ЦНС;
- гипоксемия;
- дисбаланс электролитов в крови;
- нейроциркуляторная дистония;
- интоксикация организма;
- патологии органов пищеварительной системы;
- болезни нервной системы;
- некротический процесс;
- сбои в гормональной системе;
- дефицит определенных полезных веществ и витаминов;
- генетическая предрасположенность;
- сильное психоэмоциональное и физическое перенапряжение;
- стрессовые ситуации.
https://www.youtube.com/watch?v=uyrpPRdOW0s
Иногда дополнительной причиной является применение некоторых лекарственных препаратов. К этим средствам относятся гликозиды, верапамил, бета-адреноблокаторы. Обычно такое явление происходит в результате превышенная дозировка лекарственных средств, которые воздействуют на быстроту импульсового проведения.
Бывает, что заболевание возникает как осложнение после хирургического метода лечения при различных дефектах сердца.
В этиологию развития патологии входят как врожденные, так и приобретенные заболевания сердца, прием медикаментов, наследственность.
Cписок заболеваний, которые могут выступить причиной развития блокады:
- инфаркт;
- метастазы;
- опухоли;
- фиброз;
- болезнь Лева-Ленегра;
- ишемическая болезнь сердца;
- миокардит;
- кардиомиопатия;
- кардиосклероз;
- атеросклероз;
- сахарный диабет;
- вегетососудистая дистония (ВСД);
- васкулиты;
- аутоиммунные заболевания;
- повреждения атриовентрикулярного узла;
- гипертония;
- пороки сердца;
- эндокринные нарушения;
- проблемы с желудочно-кишечным трактом (например, при рвоте);
- нарушения дыхания (например, апноэ);
- интоксикация лекарственными препаратами.
А также существуют и другие факторы, которые могут спровоцировать нарушения функции проводимости — нехватка микроэлементов, влияющих на сердце, чрезмерные физические нагрузки, частые стрессы, прием наркотических препаратов.
По ведущему механизму все причины блокад сердца делят на несколько групп:
- вызванные нарушением регуляции (функциональные). Они могут возникать при психоэмоциональном напряжении, вегетативных сбоях, нейроэндокринных нарушениях, дезадаптационных срывах или быть связаны с рефлекторными влияниями (гастритом, язвенной или желчнокаменной болезнью, почечной коликой, панкреатитом, межпозвоночной грыжей, эмболией в систему легочной артерии, новообразованиями средостения, оперативным вмешательством на органах грудной полости, черепно-мозговыми травмами, неопластическими процессами в головном мозге и др.);
- органические, связанные с поражением сердечной мышцы на фоне ишемической болезни сердца, гипертонической болезни, сердечной недостаточности, врожденных или приобретенных клапанных пороков, миокардита, перикардита, миокардиодистрофии;
- токсические, возникающие на фоне отравления солями тяжелых металлов, алкоголем, наркотическими веществами, никотином, при передозировке некоторых лекарственных средств (симпатомиметиков, сердечных гликозидов, диуретиков, большинства психотропных средств, некоторых противоаритмических препаратов и антибиотиков), как следствие эндогенной интоксикации при онкологических заболеваниях, инфекционных процессах, уремии;
- электролитные сдвиги;
- нарушения гормонального фона (пубертатный, предклимактерический и менопаузальный периоды, тиреотоксикоз, гипотиреоз, беременность);
- врожденные патологии строения проводящей системы (идиопатический кальциноз) и проведения нервного импульса (синдромы удлиненного и короткого QT, предвозбуждения желудочков);
- механические – повреждение в ходе диагностических или лечебных манипуляций на сердце, травмы;
- идиопатические (невыясненной этиологии).
Блокада сердца может возникать на фоне ИБС и прочих органических заболеваний, поражающих сердечную мышцу
Степени и их симптомы
Всего выделяют три степени, одна из которых делится на три типа — 1-ая, 2-ая (в ней выделяют 3 варианта: мобитц 1, мобитц 2, высокостепенная блокада) и 3-я.
1-ая степень
При первой степени тяжести кардиоблокады прохождение импульса по проводящей системе не нарушается, но осуществляется с задержкой (при синоатриальной — импульс замедляется при переходе из синусового узла в предсердия, при предсердной — происходят сбои в правом или левом предсердиях, при атриовентрикулярной — на атриовентрикулярном узле).
Симптомов при этом не наблюдается, болезнь себя никак не проявляет и часто обнаруживается случайно при проведении плановой процедуры ЭКГ.
2-ая степень, 1-ый тип
Характеризуется постепенным ухудшением проводимости, доходящим до полного прекращения поступления импульсов в участки проводящей системы и последующим восстановлением.
При первом типе симптоматика может как отсутствовать, так и проявляться небольшим редким учащением или урежением сердцебиения.
2-ая степень, 2-ой тип
Для второго типа характерно внезапное прекращение проходимости на участках проводящей системы. Блокада импульса провоцирует паузы между теми импульсами, что доходят от синусового узла до желудочков и ножек пучка Гиса и конечных ответвлений. После паузы проведение улучшается, но не приходит в норму полностью и продолжает быть замедленным.
Вторая степень второго типа выражается следующей симптоматикой:
- нарушения в частоте сокращений миокарда;
- ощущение замирания сердца;
- аритмия (может выражаться тахикардией — учащением сердцебиения, или брадикардией, брадиаритмией — уменьшением);
- ощущение слабости в теле;
- быстрое наступление усталости;
- головокружения и головные боли;
- проблемы со зрением (появление кругов перед глазами или мушек);
- обмороки или потемнение перед глазами;
- редко может проявляться боль в груди.
2-ая степень, высокостепенная блокада
Особый и довольно редкий вид — высокостепенный. В этом случае, из четырех импульсов, образовавшихся в синусовом узле, только один проходит атриовентрикулярный узел (также встречается периодика один прошедший импульс на пять/шесть образовавшихся).
Симптоматика напоминает второй тип 2-ой степени. Ярко выражена брадикардия.
3-я степень
Характеризуется полным прекращением выхода электрического импульса (в случае синоатриальной блокады) или прекращением проведения между синусовым узлом и правым предсердием (предсердная) или через атриовентрикулярный узел (атриовентрикулярная или поперечная).
Признаки похожи по протеканию на второй тип 2-ой степени, но также имеют и собственные черты:
- частота сокращений миокарда снижается;
- присутствуют боли в сердце;
- возникают отеки, одышка;
- тяжело переносятся (или вообще не переносятся) физические нагрузки.
При нарушениях внутрижелудочковой проводимости классификация по степеням не применяется. В этом случае актуальна топическая классификация, различающая протекание патологии по поражению элементов пучка Гиса.
Односторонние нарушения проводимости:
| Локализация | Пораженные элементы |
| Блокада левого желудочка |
|
| Правого желудочка | Нарушения проходимости в правой ножке (ПНПГ). |
Двусторонние нарушения проводимости:
| Вид блокады | Пораженные элементы |
| Двухпучковая | Сочетание нарушений в правой ножке и передней или задней ветви левой ножки |
| Трехпучковая | Сочетание нарушений в правой ножке, передней и задней ветви левой ножки |
Неспецифическая блокада конечных ответвлений (очаговая) — обычно у пациентов наблюдается симптоматика заболевания-причины, вызвавшего блокаду пучков Гиса. Патология этого вида специфической симптоматики (за исключением высокостепенных) не имеет.
Что такое блокада сердца
Для обеспечения стабильности сердечного ритма природой была реализована проводящая система сердца, основу которой составляют клетки сердечной мышцы способные проводить нервные импульсы. К этим клеткам относятся:
- Р-клетки
- Переходные клетки
- Клетки Пуркинье
Внимание. Не путать клетки проводящей системы, которые способны проводить импульсы с сократительными клетками (кардиомиоциты), которые меняют напряжение и длину под воздействием импульсов.. Возможность согласованно работать проводящим и сократительным клеткам позволяет обеспечить согласованные сокращения желудочков и предсердий в нужном ритме
Однако и проводящая и сократительная системы состоят из клеток, которые могут подвергаться всевозможным воздействиям и выходить из строя
Возможность согласованно работать проводящим и сократительным клеткам позволяет обеспечить согласованные сокращения желудочков и предсердий в нужном ритме. Однако и проводящая и сократительная системы состоят из клеток, которые могут подвергаться всевозможным воздействиям и выходить из строя.
Повреждения в клетках проводящей системы могут создавать препятствия для полноценной передачи нервных импульсов. Такие нарушения и называют блокадой сердца.
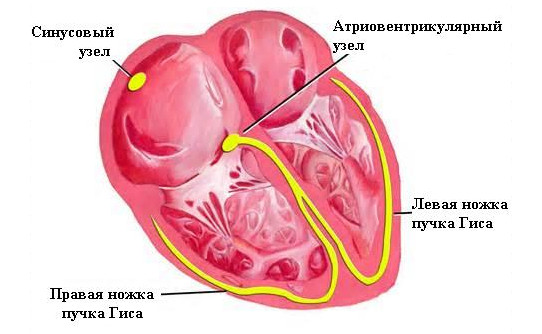
Проводящая система сердца
Обратим внимание на неочевидный момент – на изменение ритма влияет расположение участка мышцы с поврежденными проводящими клетками, то есть место блокады. И еще
Как ни странно, блокада сердца может не иметь выраженной анатомической патологии.
Из этого следует, что только тяжелая степень нарушения проводимости будет сопровождаться клиническими проявлениями. В остальных случаях блокада может быть выявлена лишь при снятии электрокардиограммы (ЭКГ).
Блокада сердца – это одна из разновидностей сбоя сердечного ритма, в результате которого сердцебиение понижается и развивается брадикардия.
Блокада наступает, когда скорость нервных импульсов в миокарде замедляется либо в результате генетических патологий, либо из-за замещения здоровых мышечных тканей соединительной. Мышечные клетки отвечают за проведение нервных сигналов, в том числе и тех, которые заставляют сердце постоянно находиться в состоянии тонуса и возбуждения.
Если в мышечной ткани миокарда протекают воспалительные процессы, то поврежденные клетки не могут передавать импульсы расположенным дальше клеткам, в результате чего образуется своеобразный блок и цепь передачи частично или полностью прерывается.
Чаще всего результатом данной патологии является брадикардия, характеризующаяся пониженными параметрами сердцебиения – ниже 50 ударов в минуту. Самым опасным явлениям считается полная блокада, которая приводит к тому, что желудочки перестают сокращаться вовсе. Их работа может приостановиться как на несколько долей секунды, так и на несколько минут. К ее последствиям можно отнести кислородное голодание клеток мозга (или гипоксия), обморок и даже клиническую смерть.
Справочно. Наш организм устроен так, что даже полная блокада сердца запускает резервные пути передачи нервных импульсов и сердечный ритм постепенно восстанавливается. Конечно же последствия остаются.
Классификация
I Синоаурикулярная (синоатриальная, CA) блокада. Регистрируется замедление либо полное прекращение проведения электрического импульса, который идёт из синусового узла через синоатриальное соединение. Клинически протекает практически бессимптомно, могут отмечаться головокружения, ощущения перебоев в работе сердца, обмороки.
II Межпредсердная (внутрипредсердная) блокада. Проявляется в нарушении проведения импульса по проводящим путям в предсердии. Протекает бессимптомно. На ЭКГ регистрируется расщепление и увеличение продолжительности зубца Р (больше 0,11 с). Специфическая терапия не проводится.
III Атриовентрикулярная, предсердно-желудочковая блокада. Характеризуется замедлением либо прекращением проведения импульсов, идущих от предсердий к желудочкам.
Степени блокады сердца:
- 1 степень. Клинически никак себя не проявляет, характеризуется замедлением проведения импульсов от предсердий к желудочкам, что на ЭКГ регистрируется в виде удлинения интервала PQ больше 0,2 секунд.
- 2 степень. Подразделяется на 2 типа. Пациенты могут ощущать паузы в работе сердца в виде потемнения в глазах, головокружения. При выпадении нескольких желудочковых комплексов подряд клиническая симптоматика нарастает. Мобитц I или проксимальная блокада. На ЭКГ отмечается постепенное нарастание интервала PQ с периодами Самойлова-Венкебаха (выпадение желудочкового комплекса). Сам комплекс QRS не изменён. Мобитц II или дистальная блокада. На ЭКГ комплексы QRS выпадают беспорядочно или регулряно, интервал PQ не удлиннён.
- 3 степень (полная блокада сердца). Импульсы к желудочкам не проводятся. Однако в самих желудочках формируется свой гетеротопный очаг идиовентрикулярного ритма.
AV блокада 1 степени не требует неспецифического лечения, однако рекомендуется проходить периодические обследования. При AV блокаде II-Мобитц I вводят подкожно либо внутривенно Атропин по 0,6 мг 2-3 раза в сутки. При полной AV блокаде и AV блокаде II-Мобитц II показана имплантация кардиостимулятора.
IV Блокада ветвей пучка Гиса (Внутрижелудочковые блокады). Могут поражаться одна, две или три ветви, что соответствует моно-, би- и трифасцикулярным формам. Клинически блокада пучка Гиса никак себя не проявляет.
- Внутрижелудочковая блокада правой ножки пучка Гиса. Полная блокада правой ножки Гиса — комплекс QRS более 0,12 секунд, Неполная блокада правой ножки пучка Гиса — менее 0,12 секунд. Последствия незначительны. Неполная блокада никак себя симптоматически не проявляет.
- Блокада левой ножки пучка Гиса. Полная блокада левой ножки пучка Гиса характеризуется расширением QRS больше 0,12 секунд, а неполная блокада левой ножки пучка Гиса – менее 0,12 секунд. Неполная или частичная блокада никак себя симптоматически не проявляет.
Локальная блокада конечных ответвлений (местная, арборизационная, перифокальная, неспецифическая, очаговая). Такой подтип часто вызывается острым повреждением – инфарктом миокарда. Очаговая блокада характеризуется присутствием острого «блока повреждения», представленного некротизированными кардиомиоцитами. Некроз препятствует прохождению импульса по проводящим путям.
Блокада сердца причины
Для того чтобы понять причину возникновения блокады сердца, необходимо разобраться со строением проводящей системы. Самым главным образованием, которое продуцирует импульс, является синусовый узел. Он находится в верхнем отделе правого предсердия, между участками впадения в предсердие полых вен. Синусовый узел содержит два типа клеток: Р-клетки, которые обладают способностью продуцирования импульса, и Т-клетки, расположенные по периферии синусового узла и выполняющие функцию проведения импульса. В норме частота образования импульсов синусовым узлом 60-80 в мин.
От синусового узла импульс распределяется к предсердиям по нескольким путям. Передний путь, или тракт Бахмана, проводит возбуждение к передней стенке правого желудочка и в перегородке предсердий разделяется на ветвь, которая движется к атриовентрикулярному узлу, и ветку, которая движется к левому предсердию. Средний путь, или тракт Венкебаха, проходит по межпредсердной перегородке. Тракт Торреля, соответственно задний путь, проходит по нижнему краю перегородки между предсердиями к атриовентрикулярному узлу с распространением волокон к стенке правого предсердия. Нормальное распространение импульса происходит по путям Бахмана и Венкебаха, так как они являются наиболее короткими.
Следующим «пунктом назначения» в движении возбуждения является атриовентрикулярный узел, или узел Ашоффа-Тавара. Его месторасположение находится в нижнем отделе правого предсердия справа от перегородки предсердий. Основная задача этого образования заключается в отсеивании импульсов, которые поступают из предсердия. Ведь не каждый импульс из предсердия образуются в синусовом узле. Их формирование может происходить и в некоторых участках предсердия. А также атриовентрикулярный узел не пропускает все импульсы при синусовой тахикардии с частотой более 200 в минуту. Сам атриовентрикулярный узел совместно с пучком Гиса может генерировать возбуждение с частотой 40-60 в мин.
Пучок Гиса берет начало из атриовентрикулярного узла (АВ-узла). Он слагается из двух частей: начального отдела, который не соприкасается с сократительным миокардом, и ветвящегося отдела, который участвует в дальнейших проведениях возбуждений к желудочкам.
Правая и левая ножки пучка Гиса направляются к желудочкам. Левая ножка сердца образует две ветки – переднюю и заднюю. В ножках сердца имеются волокна автоматизма, которые способны также генерировать возбуждение с частотой 15-40 в минуту.
Волокна Пуркинье являются конечными ветками проводящей системы сердца. Они пронизывают весь миокард желудочков.
Блокада сердца может возникнуть в результате нарушений проводимости.
Все блокады сердца делятся на:
1. синоаурикулярную блокаду;
2. блокаду внутри предсердий;
3. атриовентрикулярную блокаду;
4. желудочковую блокаду;
5. блокаду ножек сердца (ножек Гиса).
Блокаду сердца часто вызывают функциональные и органические поражения. Органические поражения – это инфаркт миокарда с последующим очаговым или диффузным кардиосклерозом, кардиомиопатии, миокардиты, системные поражения миокарда с вовлечением проводящей системы сердца, амилоидоз, саркоидоз, опухоли, нейромышечные заболевания, тиреотоксикоз, сахарный диабет.
Блокады сердца могут возникнуть при инфекционных заболеваниях, интоксикациях, передозировке сердечными гликозидами, новокаинамидом, хинидином.
Иногда блокада сердца может быть врожденной. Так, например, атриовентрикулярная блокада третьей степени встречается у 1 из 25000 новорожденных.
Причины и факторы риска
По ведущему механизму все причины блокад сердца делят на несколько групп:
- вызванные нарушением регуляции (функциональные). Они могут возникать при психоэмоциональном напряжении, вегетативных сбоях, нейроэндокринных нарушениях, дезадаптационных срывах или быть связаны с рефлекторными влияниями (гастритом, язвенной или желчнокаменной болезнью, почечной коликой, панкреатитом, межпозвоночной грыжей, эмболией в систему легочной артерии, новообразованиями средостения, оперативным вмешательством на органах грудной полости, черепно-мозговыми травмами, неопластическими процессами в головном мозге и др.);
- органические, связанные с поражением сердечной мышцы на фоне ишемической болезни сердца, гипертонической болезни, сердечной недостаточности, врожденных или приобретенных клапанных пороков, миокардита, перикардита, миокардиодистрофии;
- токсические, возникающие на фоне отравления солями тяжелых металлов, алкоголем, наркотическими веществами, никотином, при передозировке некоторых лекарственных средств (симпатомиметиков, сердечных гликозидов, диуретиков, большинства психотропных средств, некоторых противоаритмических препаратов и антибиотиков), как следствие эндогенной интоксикации при онкологических заболеваниях, инфекционных процессах, уремии;
- электролитные сдвиги;
- нарушения гормонального фона (пубертатный, предклимактерический и менопаузальный периоды, тиреотоксикоз, гипотиреоз, беременность);
- врожденные патологии строения проводящей системы (идиопатический кальциноз) и проведения нервного импульса (синдромы удлиненного и короткого QT, предвозбуждения желудочков);
- механические – повреждение в ходе диагностических или лечебных манипуляций на сердце, травмы;
- идиопатические (невыясненной этиологии).
Лечение
Устранение причины
Возрастные изменения сердца нельзя вылечить, как и сформировавшийся рубец после инфаркта. Однако большинство причин формирования блокад можно устранить либо эффективно препятствовать их прогрессированию. Определив основные направления терапии этиологии патологий ритма:
| Причина/факторы | Направления лечения |
| Ишемическая болезнь сердца |
|
| Сахарный диабет | Постоянный контроль и поддержание нормального уровня глюкозы. |
| Гипотиреоз | Назначение заместительной терапии гормоном-тироксином. |
| Кардиомиопатии |
|
| Аутоиммунные процессы |
|
Изменение образа жизни
- Отказ от чрезмерного употребления алкоголя (не более 20-30 г чистого алкоголя в неделю), курения, приема наркотических/токсических веществ – это одна из главных рекомендаций.
- Активный образ жизни – ежедневная ходьба в комфортном темпе в течение 60-90 минут/10 тыс. шагов, плавание 2-3 раза в неделю, легкий бег на свежем воздухе в комфортном темпе. Занятия профессиональным спортом напротив могут провоцировать приступы. Поэтому спортсменам, а также молодым людям, служащим в армии, с выявленными аритмиями рекомендуется отказаться от своей деятельности.
- Снижение массы тела и нормализация диеты: исключение жирных продуктов (животных жиров, большого количества растительного масла, фастфуда, мучной пищи).
- Натуральный кофе средней/сильной прожарки до 2 чашек в день – согласно последнему исследованию канадских ученых, оно способствует снижению риска прогрессирования сердечной патологии. Однако следует быть осторожными пациентам с хроническими/острыми болезнями желудка, кишечника. Кофе – ускоряет их моторику и усиливает выработку кислоты, пепсина.
Лекарственная терапия
В настоящее время препаратами допустимо лечить только острые приступы нарушения ритма, когда нет возможности применить кардиовертер-дефибриллятор. В этом случае допустимо внутривенное введение атропина, изопреналина. Для постоянной терапии блокад фармакопрепараты, как и различные народные средства, не доказали своей эффективности.
Установка кардиостимулятора
При выраженных нарушениях проводимости, в том числе при беременности, основным методом лечения является кардиостимулятор. Этот прибор будет задавать правильный синусовый ритм (из синусового узла) сердечным сокращениям и предотвратит внезапную остановку сердца. Показаниями к его использованию являются:
Операция проводится через небольшой разрез, имеет менее 3% послеоперационных осложнений и проводится бесплатно в рамках полиса ОМС. Блокада 1 степени сердца – это не показание к установке искусственного «водителя» ритма.
Блокада сердца. Лечение народными средствами
Блокадами сердца являются перебои сердечной деятельности. В результате их происходит прекращение или только замедление прохождения импульсов по сердечной системе.
Существует 3 вида блокад сердца: внутрижелудочная, предсердно-желудочная и синоатриальная.
Блокада сердца лечение народными средствами и рекомендации
При разработке лечения нужно добиться излечения главной болезни. Таким образом, Вы снизите воздействие факторов, которые вызывают блокаду. Если лечиться медикаментозно, то надо будет принимать алупент, атропин, эуфиллин, изадрин.
- Если у Вас блокада сердца, то необходимо соблюдать распорядок дня.
- Вам необходимо соблюдать диету (кушайте продукты растительного происхождения, пейте молоко и употребляйте молочные продукты, также рекомендуется кушать ягоды и фрукты).
- Наверное, Вы не раз видели в различных средствах массовой информации о том, что при блокаде сердца для лечения народными средствами рекомендуется каждый день гулять на свежем воздухе хотя бы несколько часов.
- При таком заболевании категорически запрещается употреблять крепкий чай, кофе и спиртные напитки, а также нельзя курить.
Каким образом лечить:
При блокаде сердца лечение народной медицины рекомендует принимать свежее выжатый сок из цветов кроваво-красного боярышника перед тем, как соберетесь кушать по 12 капель трижды в день.
Еще можно пить настойку из того же растения. Для этого нужно 3 столовые ложки засушенных цветов залить 600 мл кипятка и настоять в закрытой миске где-то 30 минут. После этого необходимо перецедить. Для лечения народной медициной блокады сердца этот настой нужно употреблять 3 раза на день.
Также желательно употреблять на протяжении определенного времени настойку из цветов ландыша. Для этого необходимо 1 чайную ложку свежих цветков залить 1 стаканом кипятка. Дать ему настояться в течении 1 часа при этом хорошо укутав. Затем процедите и пейте каждые 2 часа по 2 столовые ложки.
Можно блокаду сердца народными средствами с водочной настойкой из цветов ландыша немного подлечить. Но для такой настойки надо свежие цветы залить водкой в пропорциях 1:3 соответственно. Затем 10 дней настаивать в подвале. После этого процедите и пейте 2 раза на день по 14 капель.