Частота дыхания — respiratory rate
Содержание:
Примечания
- ↑ 1234Пропедевтика внутренних болезней / В. Х. Василенко. — 3-е изд., перераб. и доп. — М.: Медицина, 1989. — С. 92-93. — 512 с. — (Учебная литература для студентов медицинских институтов). — 100 000 экз. — ISBN 5-225-01540-9.
- ↑Мазурин А. В., Воронцов И. М. Пропедевтика детских болезней. — 1-е изд. — М.: Медицина, 1986. — С. 118—119. — 432 с. — (Учебная литература для студентов медицинских институтов). — 100 000 экз.
- ↑Berkowitz’s Pediatrics: A Primary Care Approach, 5th Edition Copyright. — American Academy of Pediatrics, 2014. — С. 353.
- ↑ 1234Пропедевтика внутренних болезней / В. Х. Василенко. — 3-е изд., перераб. и доп. — М.: Медицина, 1989. — С. 92-93. — 512 с. — (Учебная литература для студентов медицинских институтов). — 100 000 экз. — ISBN 5-225-01540-9
- ↑Мазурин А. В., Воронцов И. М. Пропедевтика детских болезней. — 1-е изд. — М.: Медицина, 1986. — С. 118—119. — 432 с. — (Учебная литература для студентов медицинских институтов). — 100 000 экз.
- ↑ Пропедевтика внутренних болезней / В. Х. Василенко. — 3-е изд., перераб. и доп. — М.: Медицина, 1989. — С. 92-93. — 512 с. — (Учебная литература для студентов медицинских институтов). — 100 000 экз. — ISBN 5-225-01540-9.
- ↑Мазурин А. В., Воронцов И. М. Пропедевтика детских болезней. — 1-е изд. — М.: Медицина, 1986. — С. 118—119. — 432 с. — (Учебная литература для студентов медицинских институтов). — 100 000 экз.
- ↑ Berkowitz’s Pediatrics: A Primary Care Approach, 5th Edition Copyright. — American Academy of Pediatrics, 2014. — С. 353.
Частота дыхательных движений — число дыхательных движений (циклов вдох-выдох) за единицу времени (обычно минуту). Является одним из основных и старейших биомаркеров.
Подсчёт числа дыхательных движений осуществляется по числу перемещений грудной клетки и передней брюшной стенки. Обычно в ходе объективного исследования сначала определяют и подсчитывают пульс, а затем — число дыхательных движений за одну минуту, определяют тип дыхания (грудной, брюшной или смешанный), глубину и его ритм.
- ↑ Пропедевтика внутренних болезней / В. Х. Василенко. — 3-е изд., перераб. и доп. — М.: Медицина, 1989. — С. 92-93. — 512 с. — (Учебная литература для студентов медицинских институтов). — 100 000 экз. — ISBN 5-225-01540-9.
- ↑Мазурин А. В., Воронцов И. М. Пропедевтика детских болезней. — 1-е изд. — М.: Медицина, 1986. — С. 118—119. — 432 с. — (Учебная литература для студентов медицинских институтов). — 100 000 экз.
- ↑ Berkowitz’s Pediatrics: A Primary Care Approach, 5th Edition Copyright. — American Academy of Pediatrics, 2014. — С. 353.
Частота дыхательных движений — число дыхательных движений (циклов вдох-выдох) за единицу времени (обычно минуту). Является одним из основных и старейших биомаркеров.
Подсчёт числа дыхательных движений осуществляется по числу перемещений грудной клетки и передней брюшной стенки. Обычно в ходе объективного исследования сначала определяют и подсчитывают пульс, а затем — число дыхательных движений за одну минуту, определяют тип дыхания (грудной, брюшной или смешанный), глубину и его ритм.
Холотропное дыхание и его роль в психотерапии
Холотропное дыхание представляет собой вид методики из области психотерапии, в основе которой лежит гипервентиляция за счет произвольного тахипноэ, результатом которого становится спазм сосудов мозга на фоне снижения концентрации углекислого газа в крови. Это вызывает временную гипоксию коры головного мозга с одновременной активацией подкорковых структур. Пациент испытывает эйфорию, нередко появляются галлюцинации.
Изначально холотропное дыхание было разработано как одна из альтернатив ЛСД – психоактивного вещества, обладающего активным действием. В связи с этим далеко не всегда этот вид дыхания используется на приемах у психолога или психиатра. Более того, как метод психотерапии этот вид дыхания подвергается серьезной критике в кругу авторитетных специалистов.
Следует учитывать, что холотропное дыхание на фоне спазма сосудов головного мозга может стать причиной необратимого гипоксического поражения нейронов. Это, в свою очередь, является риском развития тяжелых осложнений, в связи с чем использовать этот метод психотерапии в развлекательных целях не рекомендуется.
Так, проведение холотропного дыхания противопоказано при:
- тяжелых поражениях сердечно-сосудистой системы;
- психозах;
- эпилепсии в анамнезе;
- глаукоме;
- беременности;
- острых инфекционных заболеваниях.
Информация о статье
На других языках.
I. ЦЕЛЬ: подсчет дыхательных движений с целью оценки состояния дыхательной системы.
II. ПОКАЗАНИЯ: назначение врача.
III .ПРОТИВОПОКАЗАНИЯ: нет.
ВОЗМОЖНЫЕ ПРОБЛЕМЫ: беспокойство ребенка.
IV. ОСНАЩЕНИЕ: секундомер или часы с секундной стрелкой, температурный лист.
Подготовка к процедуре: 1.Представиться маме, объяснить цель и ход предстоящей процедуры, получить информированное согласие на ее проведение.
2. Обработать руки гигиеническим способом, осушить их.
3. Придать ребенку удобное положение (лежа, сидя).
Выполнение процедуры:
4
Положить руку на живот или грудную клетку, не фиксировать внимание ребенка на производимом подсчете. 6
Определить тип дыхания
6. Определить тип дыхания.
Окончание процедуры:
7. Обработать руки гигиеническим способом, осушить их.
8. Сделать запись о манипуляции в медицинской документации.
9. ПОЛУЧЕННЫЕ ДАННЫЕ СРАВНИТЬ С ВОЗРАСТНОЙ НОРМОЙ:
ПРИМЕЧАНИЕ:
Частое дыхание- тахипноэ; редкое дыхание — брадипноэ; отсутствие дыхания — апноэ ТИПЫ ДЫХАНИЯ: грудное, брюшное, смешанное.
ИЗМЕРЕНИЕ АРТЕРИАЛЬНОГО ДАВЛЕНИЯ
I. ЦЕЛЬ: оценка деятельности сердечно-сосудистой системы.
II. ПОКАЗАНИЯ: нарушение деятельности сердечно-сосудистой, дыхательной, мочевыделительной и других систем, а также здоровым детям на профилактических осмотрах.
III .ПРОТИВОПОКАЗАНИЯ: нет.
ВОЗМОЖНЫЕ ПРОБЛЕМЫ: беспокойство, чувство страха.
IV. ОСНАЩЕНИЕ: тонометр, фонендоскоп, ручка, температурный лист.
V. Алгоритм выполнения простой медицинской услуги.
Подготовка к процедуре:
1.Представиться маме, объяснить цель и ход предстоящей процедуры, получить информированное согласие на ее проведение.
2. Обработать руки гигиеническим способом, осушить их, надеть перчатки
3. Рассказать родителям или ребенку старшего возраста смысл и ход выполнения манипуляции
4. Усадить или уложить ребенка.
Выполнение процедуры:
5. Руку ребенка уложить в разогнутом положении ладонью вверх, мышцы должны быть расслаблены
6. На обнаженное плечо на 2-3 см выше локтевого сгиба наложите манжетку (проверьте, не сдавливает ли одежда плечо выше манжетки)
7. Закрепите манжетку так, чтобы между ней и плечом проходил один палец
8. Соедините тонометр с манжеткой, проверьте нахождение стрелки на нулевой отметке шкалы
9. Нащупайте пульсацию артерии в области локтевой ямки и поставьте на это место фонендоскоп
10. Закройте вентиль на груше и накачивайте в манжетку воздух, фиксируя момент, когда в сосуде исчезнет звук пульсации крови
11 .Откройте вентиль и медленно, со скоростью не более 2 мм ртутного
столба за 1 секунду, выпускайте воздух из манжетки. Одновременно
фонендоскопом выслушивайте тоны и следите за показаниями шкалы тонометра
12. Зарегистрируйте показания манометра в момент появления первого
звукового тона, что соответствует величине систолического давления
Продолжайте снижать давление в манжетке, регистрируйте показание манометра в момент исчезновения тона, что соответствует величине диастолического давления.
Окончание процедуры:
13.Запишите показания в медицинскую документацию в виде дроби (в числителе – систолическое давление, в знаменателе — диастолическое), например АД 110/60 мм.
ПРИМЕЧАНИЕ: Измерять АД нужно не менее 2-х раз с интервалом в 1-2 минуты,
каждый раз полностью выпуская воздух из манжетки. Измерять АД на
обеих руках; измерять АД не только на руках, но и на ногах. При этом
манжетка накладывается на среднюю треть бедра (положение ребенка на
животе). Выслушивать пульсацию артерии в области подколенной ямки.
Показатели АД на нижних конечностях превышают показатели АД на верхних приблизительно на 10 мм рт.ст.
Для оценки АД пользуются возрастными таблицами АД.
Примерный уровень максимального АД у детей 1 -го года жизни можно рассчитать
по формуле 70+н, где п — число месяцев.
У детей старшего возраста 8O+ 2п, где п — число лет.
Диастолическое давление составляет 2/3 -1/2 систолического давления.
Технология выполнения простой медицинской услуги
СБОР МОЧИ У ДЕТЕЙ РАННЕГО ВОЗРАСТА
I. ЦЕЛЬ: взятие мочи на анализ, оценка состояния мочевыделительной системы.
II. ПОКАЗАНИЯ: исследование при заболеваниях, нахождение в стационаре, при диспансеризации здоровых и больных детей.
III .ПРОТИВОПОКАЗАНИЯ: нет.
IV. ОСНАЩЕНИЕ: Для сбора мочи у девочек необходимо подготовить круг резиновый подкладной, пеленки, чистая тарелка (лоток), кленка, перчатки, чистая банка для мочи, направление. Для мальчиков нужна пробирка, пеленка, лейкопластырь.
ТЕХНИКА БЕЗОПАСНОСТИ: не оставлять ребенка без присмотра.
ВОЗМОЖНЫЕ ПРОБЛЕМЫ: беспокойство, чувство страха у ребенка.
Нарушения
Родителям нужно внимательно следить за дыханием своего малыша. Здесь именно тот случай, когда излишняя мнительность родителей может сыграть на пользу ребенку. Так вот любое нарушение ритма или его частоты может сигнализировать о расстройствах детского организма.
Первые признаки дыхательных расстройств обычно возникают еще во время нахождения матери с новорожденным в роддоме. Но тут особого беспокойства не должно быть, так как рядом врачи и они быстро окажут необходимую помощь. А вот дома уже придется постараться. Всякие нарушения дыхания должны обсуждаться с педиатром.
- У малыша хрипы. При дыхании слышны свиты, стоны – все это может означать сужение дыхательных путей, потому как прохождение воздуха затруднено. Также данные звуки могут означать начало воспалительных, инфекционных процессов. Или же то, что в дыхательные пути малыша попал какой-то инородный предмет. Если все это осложнилось появлением синюшности вокруг рта, повышенной сонливостью или невозможностью издавать какие-то звуки, то у родителей появляется законный повод незамедлительно вызвать скорую;
- Если хрипы дополняются кашлем, насморком – то ясно, малыш простужен. Если дополнительно у него дыхание учащено, ему тяжело вдыхать и выдыхать, у него нет аппетита, и он все время капризничает также стоит вызвать врача – вдруг у ребенка заболевания бронхов;
- Заложенность маленького носика может являться причиной серьезных заболеваний. Опасность заложенности в том, что новорожденный не умеет пока вдыхать через рот;
- Довольно часто грудничок во сне храпит, при этом вдохи через рот происходят чаще, чем через нос. Это состояние также является поводом для вызова врача. Причина может быть в увеличенных аденоидах.
Профилактические меры
Также имеются состояния, в которых особо ничего плохого для ребенка не имеется, но о них в обязательном порядке стоит известить врача:
- Иногда во время сна из горлышка ребенка слышно бульканье. Причиной таких нетипичных звуков является обычная слюна, которая скапливается в горле, малыш просто не успевает их проглатывать. Вот при дыхании воздух проходит через скопившуюся слюну, так создаются эти булькающие звуки, так пугающие родителей;
- Нормальным для этого возраста является и следующее поведение: поперхнувшись, ребенок на некоторое время перестает дышать. Или же начинает дышать очень часто и через некоторое время дыхание также замирает. Это явление вполне нормальное до 6 месячного возраста. Но врача предупредить все же стоит;
- Остановка дыхания, особенно в первый месяц, явление вполне обыденной. Поэтому родителям не стоит пугаться. Обычно такой приступ проходит самостоятельно, но можно сделать следующее. Необходимо ребенка привести в вертикальное положение и побрызгать на лицо прохладной водичкой. Можно похлопать его по спинке, по попке, дать вдохнуть свежего воздуха;
- Часто родителей пугает беспричинная остановка дыхания на 10-20 секунд. Это так называемый синдром апноэ. Пугаться его не стоит.
Есть еще несколько моментов, которые вызывают испуг у родителей. Но при этом являются вполне нормальными явлениями для этого возраста:
- При вдохе могут появляться посторонние звуки. Но на состоянии малыша это никак не сказывается, он нормально ест, набирает вес. Обычно такие звуки исчезают к полутора годам;
- Также естественным является учащенное дыхание в возбужденном состоянии или же после физической активности;
- Во время сна из горлышка малыша могут раздаваться различные звуки: хрипы, бульканье, хрюканье и даже птичий свист. Это не появление болезни, просто у него еще строение носоглотки не пришло в норму.
Узнаем, правильно ли дышит ребенок
Многие родители задаются вопросом: а как узнать, правильно ли дышит их малыш, чтобы зря не волноваться.
Для начала необходимо узнать частоту его дыхания. Процедура довольно легкая. Естественно имеются некоторые требования – малыш должен быть здоровым на этот момент, и во время процедуры должен находиться в расслабленном состоянии. Также необходимо позаботиться о наличии секундомера, он поможет узнать количество вдохов за минуту и сравнить показатель с нормативными. А они следующие:
- Для новорожденных нормой являются 50 вдохов;
- До годовалого возраста – 25-40;
- До трех лет – 25-30;
- В 4-6 лет нормой является 25 вдохов.
Это становится причиной частых респираторных заболеваний у ребенка, поэтому необходимо выяснить причину такого дыхания и устранить ее.
Нормальная частота дыхания
Частота дыхания зависит от многих факторов здоровья и активности.
Частота дыхания — это количество вдохов, которые человек делает каждую минуту, и является одним из основных показателей жизнедеятельности наряду с кровяным давлением, пульсом и температурой.
Когда человек вдыхает, кислород поступает в легкие и попадает в органы. Когда выдыхает, углекислый газ покидает организм.
Нормальная частота дыхания играет решающую роль в поддержании баланса кислорода и углекислого газа.
Частота дыхания в норме
Нормальная частота дыхания у взрослых людей составляет 12 — 20 вдохов в минуту. Частота дыхания ниже 12 или выше 20 означает нарушение нормальных процессов дыхания.
Частота дыхания у детей — норма
- с рождения до 1 года — от 30 до 60 вдохов в минуту;
- от 1 до 3 лет — от 24 до 40;
- от 3 до 6 лет — от 22 до 34;
- от 6 до 12 лет — от 18 до 30;
- с 12 до 18 лет — с 12 до 16.
Как измерить частоту дыхания?
Важно измерить частоту дыхания в покое. Помните, что физические упражнения или даже ходьба могут повлиять на частоту дыхания человека
Чтобы сделать точное измерение, наблюдайте, как грудь человека поднимается и опускается. Один полный вдох состоит из одного вдоха, когда грудь поднимается, и одного выдоха, когда грудь опускается.
Основание мозга контролирует дыхание. Мозг посылает сигналы к дыхательным мышцам. Дыхание в основном происходит автоматически, и человеку не нужно думать об этом.
Иногда организму необходимо регулировать частоту дыхания.
Рецепторы в головном мозге обнаруживают низкое содержание кислорода или высокое содержание углекислого газа и посылают сигналы организму, которые могут изменить частоту дыхания.
При каких состояниях нарушена частота дыхания?
Аномальная частота дыхания может указывать на различные состояния. В некоторых случаях высокая или низкая частота дыхания обусловлена физическими упражнениями.
Нарушение дыхания, особенно если оно слишком быстрое, может указывать на проблемы со здоровьем.
Существуют различные факторы, влияющие на частоту дыхания человека, в том числе травмы, физические упражнения, эмоции, настроение, а также ряд медицинских состояний.
Беспокойство: люди могут дышать быстрее, когда боятся или беспокоятся. Быстрое дыхание, или гипервентиляция, является распространенным симптомом приступов паники.
Лихорадка
Когда температура тела повышается, частота дыхания также может увеличиваться. Увеличение частоты дыхания помогает избавиться от жара.
Респираторные заболевания. Различные заболевания легких, такие как астма, пневмония и ХОБЛ, могут затруднять дыхание, что может привести к увеличению частоты дыхания.
Заболевания сердца
Если сердце не качает должным образом, чтобы доставлять кислород к органам, организм начинает реагировать, увеличивая дыхание.
Обезвоживание
Обезвоживание может увеличить частоту дыхания, поскольку организм пытается получить энергию для клеток.
Факторы, которые могут вызвать низкую частоту дыхания, включают:
Передозировка лекарственных препаратов. Передозировка некоторых лекарств может угнетать дыхательный ритм в мозгу, что приводит к снижению частоты дыхания.
Обструктивное апноэ во сне
Апноэ во сне включает в себя закупорку дыхательных путей, часто из-за расслабления мягких тканей в горле. Закупорка вызывает короткие паузы в дыхании и может снизить общую частоту дыхания.
Травма головы. Травма головы может влиять на область мозга, которая играет важную роль в дыхании, что может вызвать слабое дыхание.
Когда обратиться к врачу?
Небольшое отклонение от нормальной частоты дыхания не может быть причиной для беспокойства. Но в некоторых случаях слишком частая или слишком редкая частота дыхания может быть признаком заболевания. Если частота дыхания ненормальная, или если у человека есть признаки инфекции, такие как лихорадка или боль в горле, необходимо обратиться к врачу.
Люди с заболеваниями легких, такими как эмфизема, астма и хронический бронхит, также должны обратиться к врачу, если у них нарушена частота дыхания. Это может быть признаком того, что болезнь легких ухудшается.
Немедленно обратитесь за помощью, если появились следующие симптомы
- грудная боль;
- синеватая кожа;
- булькающие звуки во время дыхания;
- очень малое количество вдохов в минуту.
Статья по теме: Дыхание через нос поможет сохранить информацию в памяти
Что делать и как определить первопричину?

Ваша единственная задача при этом – срочно вызвать ветеринара. А если у него нет возможности к вам добраться? Тогда следует соответствующим образом «упаковать» кошку для ее транспортировки в клинику:
Не бегайте вокруг кота и не причитайте. Так вы только напугаете его.
Уложите животное на подстилку в транспортировочную клетку или коробку, так как на руках его в таком состоянии перевозить определенно не стоит.
В клинике, возможно, придется прибегнуть к интубации трахеи. В более простых случаях ограничиваются кислородной маской. Когда состояние животного более-менее стабилизируется, обязательно будет проведен рентген грудной клетки или УЗИ. Полезны также: полный биохимический анализ крови и ЭКГ. Пожалуй, электрокардиограмма даже нужнее, так как позволит с высокой точностью выявить нарушения в работе сердца.
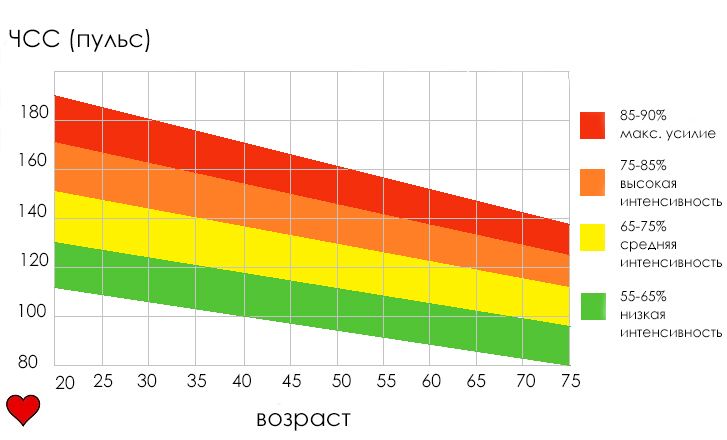
Нормы ЧСС ребенка от 1 до 10 лет (таблица)
| Возраст ребенка | ЧСС во время бодрствования | ЧСС во время сна |
|---|---|---|
| Первые дни жизни | 100-205 | 90-160 |
| От 1 месяца до года | 100-190 | 90-160 |
| От года до двух лет | 100-140 | 80-120 |
| Дошкольник (от 2 до 4 лет) | 80-120 | 65-100 |
| Дошкольник (от 4 до 6 лет) | 75-120 | 60-95 |
| Младший школьный возраст (от 6 до 8 лет) | 75-110 | 58-90 |
| Младший школьный возраст (от 8 до 10 лет) | 75-90 | 50-90 |
Частота ударов сердца указывает на то, как работает сердечная мышца. Есть такое понятие, как минутный объем крови.Теперь вы можете заметить интересную особенность – чем ребенок младше, тем выше показатель его сердцебиения. Максимально часто бьется сердце у малыша в первый месяц его жизни. С чем это связано?
Минутный объем крови
– это необходимое количество крови для того, чтобы насытить за минуту все ткани человеческого организма кислородом.
Что влияет на показатели минутного объема крови?
Непосредственно сама ЧСС и СО, что расшифровывается как систолический (или ударный) объем.
Когда ребенок подрастает, вместе с ним растет и его сердце. С увеличением размеров сердца, расширяется и круг его возможностей. Систолический объем становится все меньше, потому что сердце получает возможность самостоятельно справляться с необходимой нагрузкой.
А что же делать маленькому сердцу новорожденных детей, которое из-за своего маленького размера еще пока не может выполнять все необходимые задачи? Правильно, ему остается только увеличивать ЧСС, чтобы достичь необходимого уровня минутного объема крови. Вот и все решение сложной загадки, почему у новорожденного в норме сердце бьется очень быстро.
Дыхание у взрослых
Дыхание у взрослого человека, как правило, бывает двух типов:
- грудное – вентиляция легочной ткани обеспечивается преимущественно за счет расширения грудной клетки, в чем принимает активное участие дыхательная мускулатура;
- брюшное – вентиляция легочной ткани обеспечивается преимущественно за счет сокращения диафрагмы, опущение которой увеличивает грудную полость, создавая условия для дыхательного процесса.
У женщин преобладает грудное дыхание, что связано с возможной беременностью, при которой важно уменьшить движение диафрагмы. Это имеет большое значение для дыхания, когда увеличенная матка повышает давление в брюшной полости, что затрудняет движение диафрагмы.. У мужчин же преобладает брюшной тип дыхания.
У мужчин же преобладает брюшной тип дыхания.
Частота дыхания у взрослого человека в норме составляет от 16 до 18 в минуту.
Существенное влияние на дыхание оказывают воспалительные процессы, связанные с курением. При длительном курении на фоне воздействия вредных веществ, возникает воспаление в верхних дыхательных путях, которое в большинстве случаев приводит к хроническому бронхиту, нередко вызывающему обструктивные нарушения дыхания (в основе которых лежит ухудшение проходимости бронхов). По статистике, распространенность курящего населения в России составляет 23%, то есть практически каждый 4-й взрослый человек страдает от этой вредной привычки, в связи с чем этой проблеме следует уделять значительное влияние.
Дыхание у пожилых
Дыхание у пожилого человека зависит от большого количества факторов. Так, с возрастом наблюдается большое количество сопутствующих заболеваний, затрагивающих дыхательные процессы прямо или косвенно.
Так, прогрессирующие с возрастом изменения хрящевой ткани вызывают уменьшение подвижности реберного каркаса грудной клетки. Это затрудняет ее увеличение для легочной вентиляции и повышает энергозатраты, сопряженные с работой дыхательной мускулатуры.
Также существенные изменения отмечаются в воздухоносных путях. Так, уменьшается просвет бронхиального дерева на фоне дегенеративных изменений бронхов и перенесенных воспалительных процессов. Также, с возрастом прогрессируют атрофические изменения в эпителии бронхов, отмечается ухудшение работы бронхиальных желез, практически отсутствует мукоцилиарный клиренс. Кроме того, на фоне снижения чувствительности, отмечается ослабление кашлевого рефлекса, что оказывает значительное влияние на развитие и динамику воспалительных процессов в легочной ткани.
С возрастом изменяются характеристики легочной ткани. Так, отмечается снижение эластичности и дыхательной емкости легких, что обусловлено увеличением количества воздуха, не принимающего участия в процессе дыхания.
Кроме того, у пожилых людей, в большинстве случаев, имеются проблемы с работой сердца, что становится причиной появления одышки, обусловленной нарастающей гипоксией тканей.
В связи со снижением компенсаторных возможностей, воспалительные процессы в органах системы дыхания нередко проходят тяжелее, чем у более молодых людей
Также, ввиду снижения выраженности иммунного ответа, воспалительные процессы протекают у пожилых преимущественно в стертой форме, в связи с чем к состоянию их здоровья требуется повышенное внимание близких.
Причины пониженной частоты дыхательных движений
К числу факторов, вызывающих низкий темп дыхания, относится следующее.
- Передозировка лекарствами. Передозировка определёнными лекарственными препаратами, например наркотическими средствами, может угнетать драйверы дыхания в головном мозге и приводить к низкой частоте дыхательных движений.
- Обструктивное апноэ сна. Апноэ во сне характеризуется блокировкой дыхательных путей, которая часто развивается на фоне расслабленности мышц мягких тканей горла. Такая блокировка вызывает короткие паузы в дыхании и может понижать общий дыхательный темп.
- Травмы головы. Травмы головы могут влиять на тот участок мозга, который задействован в дыхании. Это может приводить к менее частому дыханию.