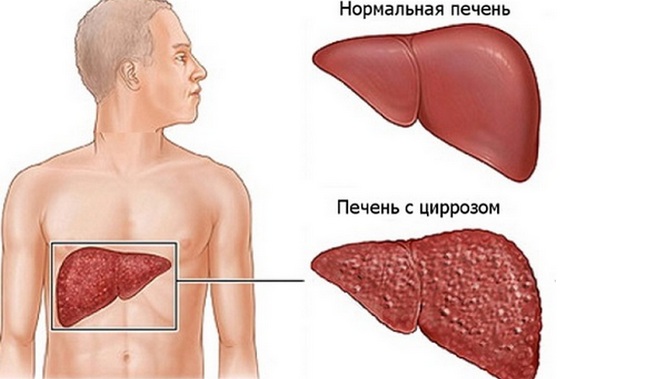
Цирроз печени
Содержание:
Стадии развития
Выделяют 3 этапа развития цирроза:
- Компенсация (начальная). Характеризуется небольшой выраженностью симптомов. Больные могут жаловаться лишь на метеоризм, чувство тяжести в правом подреберье, астенизацию, снижение работоспособности. При функциональном исследовании выявляют небольшое увеличение печени, край печени плотный, заострен. Незначительное увеличение селезенки отражает начальную стадию портальной гипертензии.
- Субкомпенсация. Исходя из названия, можно понять, что происходит более выраженное снижение функциональных возможностей органа, что обусловлено ростом числа погибших гепатоцитов. На этом этапе человек в состоянии заметить, что с его организмом что-то происходит. Он начинает страдать от слабости, апатии, снижения работоспособности, тошноты, потери веса и прочих ранних симптомов болезни. У мужчин уже на этой стадии появляются первые признаки гинекомастии. Что касается лабораторных показателей, то начинает падать не только билирубин, но альбумин, а протромбический индекс может достигать отметки в 40. Однако, если своевременно начать лечение, ещё есть возможность перевести эту стадию в стадию компенсации. То есть при грамотном приеме лекарственных средств больной орган сможет функционировать без осложнений для здоровья человека.
- Декомпенсация. Характеризуется признаками печеночно-клеточной недостаточности и осложнений портальной гипертензии. Печеночно-клеточная недостаточность является следствием уменьшения массы нормально функционирующих клеток и снижением обезвреживающей функции печени и проявляется энцефалопатией. Осложняется портальная гипертензия кровотечениями прежде всего из варикозного расширенных вен пищевода и желудка, что является основной причиной смерти. Характерно увеличение асцита и периферических отеков, требующих терапии диуретиками в больших дозах.
Синдром портальной гипертензии
Синдром портальной гипертензии является важным симптомом цирроза и заключается в повышении давления в бассейне воротной вены.
Портальная гипертензия при циррозе печени возникает вследствие редукции кровотока по синусоидам. Это обусловлено следующими факторами:
- сдавление мелких печеночных вен узлами регенерирующих гепатоцитов;
- редукция конечных и более крупных ветвей портальной вены и печеночной артерии в результате воспалительного процесса в печени;
- сужение просвета синусоидов пролиферирующими эндотелиальными клетками и воспалительными инфильтратами. В связи с редукцией кровотока начинает повышаться портальное давление и развиваются анастомозы между портальной веной и полыми венами.
Наиболее важными являются следующие порто-кавальные анастомозы:
- в кардиальной части желудка и брюшной части пищевода, соединяющие сосуды воротной и верхней полой вены через систему непарной вены;
- верхних геморроидальных вен со средними и нижними геморроидальными венами, соединяющие бассейны воротной и нижней полой вен;
- между ветвями воротной вены и венами передней брюшной стенки и диафрагмы;
- между венами органов желудочнокишечного тракта, забрюшинными и медиастинальными венами, эти анастомозы соединяют воротную и нижнюю полую вены.
Наибольшее клиническое значение имеют анастомозы в области кардиального отдела желудка и пищевода, так как при очень высоком давлении в них могут возникать сильные кровотечения, которые могут стать причиной летального исхода.
С повышением венозного давления в воротной вене связано и появление асцита.
Основные симптомы портальной гипертензии:
- упорные диспептические явления, особенно после еды;
- вздутие живота и чувство переполненного желудка после приема любой пищи («ветер перед дождем»);
- ощущение постоянно переполненного кишечника;
- прогрессирующее похудание и признаки полигиповитаминоза при достаточно полноценном питании;
- периодические поносы без болей и лихорадки, после чего самочувствие улучшается;
- спленомегалия;
- асцит;
- олигурия;
- caput medusae;
- варикозно расширенные вены пищевода и желудка, выявляемые при рентгеноскопии желудка и ФЭГДС;
- желудочные и геморроидальные кровотечения;
- повышение давления в селезеночной вене (распознается с помощью спленопортометрии). Характерно, что после кровотечения давление в селезеночной вене понижается, а селезенка может сократиться.
Различают следующие стадии портальной гипертензии:
Компенсированная стадия характеризуется следующими основными симптомами:
- выраженный метеоризм;
- частый жидкий стул, после которого метеоризм не уменьшается;
- расширение вен передней брюшной стенки;
- повышение давления в воротной и печеночных венах (определяется путем катетеризации этих вен; катетеризация печеночных вен позволяет также судить о синусоидальном давлении);
- увеличение диаметра воротной вены и недостаточное расширение ее во время вдоха (определяется с помощью ультразвукового исследования).
Начальная декомпенсация портальной гипертензии имеет следующие симптомы:
- варикозное расширение вен нижней трети пищевода (определяется при рентгеноскопии желудка и ФЭГДС);
- нередко выраженный гиперспленизм;
- остальные симптомы те же, что в первой стадии.
Декомпенсированная (осложненная) стадия портальной гипертензии характеризуется значительным гиперспленизмом; геморрагическим синдромом; резко выраженным расширением вен нижней трети пищевода и желудка и кровотечениями из них, отеками и асцитом; порто-кавальной энцефалопатией.
Симптомы и стадии развития цирроза
Дополнительные проявления болезни
В развернутую стадию клинических проявлений симптомы цирроза складываются, как мозаика, из следующих основных нарушений:
- Проявлений печеночной недостаточности (снижается синтез белка, в том числе для свертывания крови);
- Синдрома портальной гипертензии (повышения давления в воротной вене, которая всасывает всю кровь, оттекающую от кишечника с всосавшейся пищей). Эта кровь попадает в печень на «проверку» и обезвреживание, но при циррозе возникает проблема с ее нормальным протоком через печень.
Эти состояния прогрессируют, и приводят к характерной клинической картине. Симптомы цирроза печени у женщин на развернутой стадии следующие:
- Гепатоспленомегалия (увеличение печени и селезенки). На поздних стадиях цирроза, наоборот, возникает уменьшение размеров печени;
- Возникновение телеангиоэктазий, или «сосудистых звездочек» на коже;
- Пальмарная эритема, или выраженное покраснение ладоней;
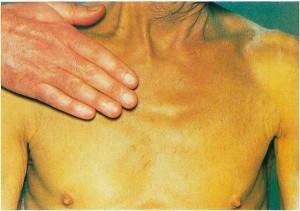
- Появление желтухи – вначале транзиторной, а потом – постоянной;
- Боли и тяжесть в области правого подреберья;
- При повышении активности и прогрессировании цирроза возможны периоды повышения температуры, которые сопровождаются желтухой и ухудшением самочувствия;
- Грозным симптомом портальной гипертензии является варикозное расширение вен внутренних органов (желудка, кишечника, пищевода) – везде, где встречаются между собой «водоразделы» портальной системы и полых вен. Повышенное давление в системе портальной вены заставляет шунтировать, или сбрасывать кровь в другие бассейны, и это приводит к кровотечениям.
Например, кровотечение из варикозно расширенных вен пищевода у больных циррозом часто приводит к смерти, поскольку оно возникает на фоне анемии и выраженного снижения свертывающей способности крови.
Асцит, или скопление свободной жидкости в брюшной полости. Это частый симптом декомпенсированного, далеко зашедшего цирроза.
Живот большой, напряжен как мяч, его кожа натянута, как на барабане и блестит: пупочного вдавления не видно, оно исчезло. При поколачивании по боку живота, если приложить ладонь с другой стороны, можно почувствовать, как до нее докатывается волна жидкости. Часто асцит сопровождается варикозным расширением вен передней брюшной стенки, которые напоминают змей на голове Медузы Горгоны.
Это происходит потому, что повышенное давление в системе портальной вены приводит к пропотеванию жидкой части плазмы крови, которая и «стекает» в брюшную полость. Впервые выявленный асцит – всегда показание к госпитализации.
Лабораторные симптомы цирроза характеризуются падением всех ростков красного костного мозга (анемия, тромбоцитопения, лейкопения). Ведь уменьшающаяся здоровая печень синтезирует мало белка, и просто клетки крови не из чего строить. В результате лейкопении возникают гнойные процессы, вследствие падения синтеза антител женщина начинает заболевать инфекционными заболеваниями. Поскольку «нет средств» на синтез тромбоцитов, то характерным признаком низкой белоксинтезирующей функции печени при циррозе является появление кровотечений (маточных, носовых из десен), длительного цветения синяков и появления их вследствие любых, самых незначительных травм.
В биохимическом анализе крови повышается уровень АЛТ и АСТ. В норме эти ферменты находятся внутри клеток печени, но при их интенсивном распаде они попадают в кровь, формируя синдромы цитолиза и некроза.
Классификация цирроза печени
Цирроз печени, согласно классификации, подразделяется на следующие виды:
По морфологии:
- Мелкоузловой (мелконодулярный) цирроз — диаметр узлов 1-3 мм;
- Крупноузловой (макронодулярный) цирроз — диаметр узлов 3 мм и более;
- Неполная септальная форма;
- Смешанная форма.
По этиологии:
- Алкогольный;
- Вирусный;
- Лекарственный;
- Вторичный билиарный;
- Врождённый, обусловленный следующими заболеваниями:
— гемохроматоз; — тирозиноз; — гепатолентикулярная дегенерация; — дефицит α1-антитрипсина; — гликогенозы; — галактоземия.
- Болезнь и синдром Бадда-Киари;
- Застойный (при недостаточном кровообращении);
- Обменно-алиментарный, возникающие при:
— Ожирении; — Наложении обходного тонкокишечного анастомоза; — Тяжёлой форме сахарного диабета;
Идиопатический (неясной этиологии), который может быть:
— Криптогенный; — Первичный билиарный; — Индийский детский.
Стадии цирроза печени
Развитие цирроза печени происходит в течение нескольких стадий, каждая их которых характеризуется своими клиническими проявлениями, а также методами лечения. Рассмотрим их подробнее.
1 стадия цирроза печени (компенсаторная стадия). Цирроз печени 1 степени характеризуется отсутствием практически любых признаков – больного могут редко беспокоить кратковременные боли в правом подреберье, и в основном только в тех случаях, когда человек выпил алкогольный напиток или съел что-нибудь из жирного или жаренного. Анализы обычно показывают снижение билирубина и протромбического индекса (до 60). Положительный прогноз лечения весьма благоприятный, а терапия включает в себя преимущественно применение препаратов, направленных на восстановление гепатоцитов (клеток печени).
2 стадия цирроза печени (субкомпенсированная). Цирроз печени 2 степени характеризуется частыми болями в животе с правой стороны, постоянным чувством усталости и слабости, периодическими приступами тошноты, потерей веса, кратковременными асцитами. У мужчин проявляются признаки гинекомастии, при которой увеличиваются в размерах молочные железы, кроме того, волосяной покров в подмышках начинает редеть. Лабораторные исследования показывают снижение не только билирубина, как при первой степени болезни, но и альбумина, кроме того, протромбический индекс снижается до 40
Очень важно подобрать правильное лечение и перевести заболевание из субкомпенсированной в компенсированную форму
3 стадия цирроза печени (терминальная). Цирроз печени 3 степени характеризуется острыми болями, стремительной потерей веса, приступами тошноты и рвоты, пожелтением кожных покровов и слизистых, кровотечениями из носа, сосудистыми звездочками, постоянной слабостью, апатией, бессонницей. У больного происходит сбой обмена веществ. Лабораторные исследования показывают снижение билирубина, альбумина и протромбического индекса до критических отметок. На этой стадии, у больного иногда развиваются внутренние кровотечения, рак печени, печеночная кома, перитонит и другие заболевания и состояния, при которых человек может быстро умереть.
4 стадия цирроза печени. Цирроз печени 4 степени характеризуется обострением всевозможных признаков и симптомов болезни, сильнейшими болями, которые купировать помогают лишь сильные препараты, иногда наркотического характера. Врачи на сегодняшний день остановить дальнейшее развитие болезни не могут и человек умирает.
Классификация цирроза печени по «Чайлд-Пью»
Степень тяжести цирроза печени, а также процент летальных исходов также определяют по системе «Чайлд-Пью». Правда нужно помнить, что данный «тест» не учитывает многих дополнительных факторов болезни, поэтому является лишь ориентировочным, и потому, чтобы он не показал, не опускайте руки!
Особенность такой классификации состоит в небольшом тесте. За каждый ответ насчитывается от 1 до 3 баллов, после чего делается подсчет, и на основании количества баллов определяется состояние больного и дальнейший прогноз на его выздоровление.
Итак, в следующее таблице присутствует 4 колонки – 1 из них это вопросы теста, следующие три (А, В и С) – ответы и количество баллов за каждый из них.
Подсчет баллов
- Сумма балов составляет 5-6 (больной относиться к классу А): выживаемость больного в первый год с момента тестирования оставляет 100%, на второй год около 85%;
- Сумма балов составляет 7-9 (больной относиться к классу В): выживаемость в первый год с момента тестирования оставляет 81%, на второй год около 57%;
- Сумма балов составляет 10-15 (больной относиться к классу С): выживаемость в первый год с момента тестирования оставляет 45%, на второй год около 35%;
Последствия, связанные с нарушением кровотока
Фиброзирование ткани печени приводит к нарушению кровотока в венах печени, а значит, нарушается ее питание и функционирование.
Внутреннее кровотечение, малокровие
Внутреннее кровотечение развивается вследствие постоянного сдавливания вен соединительной тканью, которая замещает паренхиму в печени. Из-за нарушения кровообращения и перегрузки вен пищевода происходит истончение сосудистых стенок, утрата ими эластичности, что приводит к их излишнему расширению. Кровотечение возникает вследствие того, что сосуды лопаются под влиянием таких провоцирующих факторов:
- повышенное кровяное давление;
- частая рвота;
- физические перегрузки;
- неправильное питание и нарушение диеты.
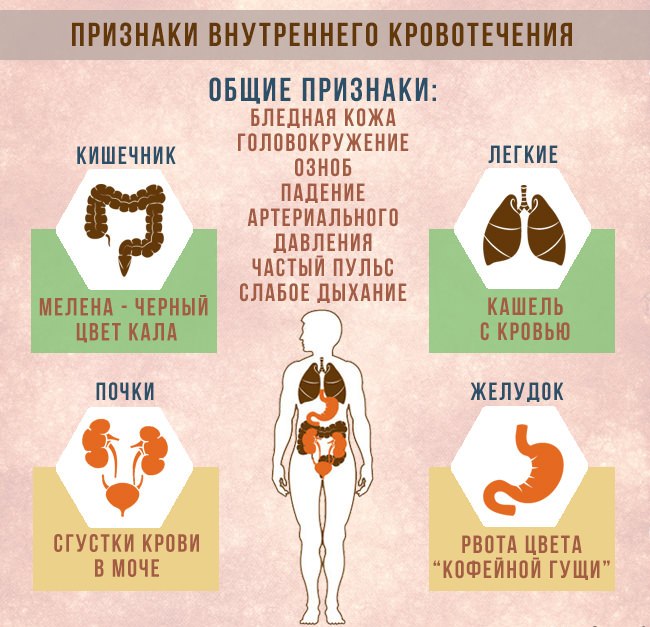
Основные признаки внутреннего кровотечения
Распознать внутреннее кровотечение можно по нескольким признакам:
- резкая слабость;
- постоянное головокружение;
- кровавая рвота;
- запредельное снижение кровяного давления;
- диарея (кал при этом приобретает очень темный цвет).
При появлении таких признаков пациента следует срочно доставить в медицинское учреждение, поскольку такая патология приводит к смертельному исходу.
Лечение начинают с остановки кровотечения с помощью специальной процедуры, при которой вставляют зонд, прижимающий кровоточащие вены. Также проводится гастроскопия.
Осложнением цирроза является также анемия. Ее не считают самостоятельным заболеванием, а лишь одним из симптомов той или иной патологии. Часто малокровие развивается на фоне различных кровотечений, в том числе внутренних. Лечение анемии начинается с коррекции питания и приема специальных препаратов, восполняющих необходимые микроэлементы (железо) и витамины.
https://youtube.com/watch?v=L9rB8ktB8E0
Портальная гипертензия
Портальная гипертензия – это состояние, при котором повышается давление в системе воротной вены. Ее вызывает нарушение кровообращения в печеночных венах. Вследствие такой патологии возникают такие осложнения, как:
- варикозное расширение вен пищевода и желудка;
- кровотечение;
- асцит;
- печеночная энцефалопатия.
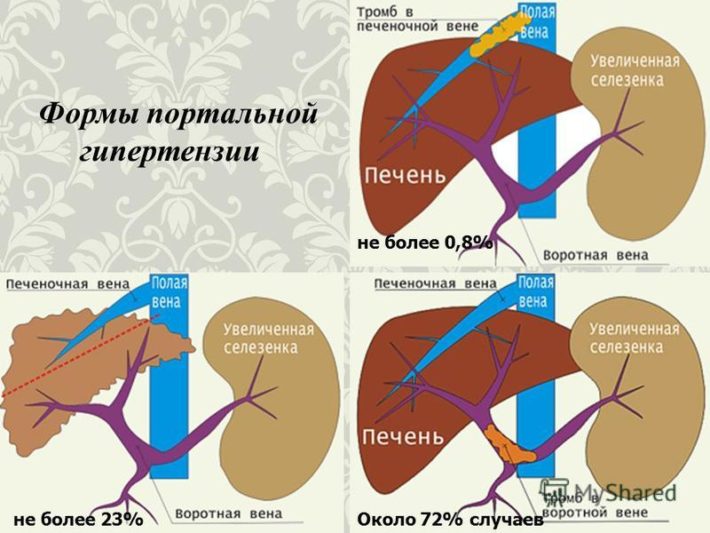
Формы портальной гипертензии
В норме у здорового человека давление в системе портальных вен составляет от 5 до 10 мм рт. ст. Если оно превышает 12 мм рт. ст., то принято говорить о развитии портальной гипертензии, вследствие которой появляется варикозное расширение вен. Визуально такую патологию определить невозможно. Ее диагностируют с помощью эндоскопа.
Лечение проводят с помощью медикаментов (Викасол), а также эндоскопических мероприятий, которые направлены на профилактику кровотечений из расширенных вен внутренних органов. В некоторых случаях используют хирургическое вмешательство – портосистемное шунтирование.
https://www.youtube.com/watch?v=30-mmtszTOg
Тромбоз воротной вены
Тромбозом воротной вены называют закупорку этого крупного сосуда, который расположен в области русла органов желудочно-кишечного тракта. Такая патология возникает на фоне портальной гипертензии.
Симптоматика зависит от места расположения тромба, а также от его размера. Как правило, наблюдаются такие признаки:
- боль в животе, вздутие;
- диарея;
- боль при пальпации печени;
- абсцессы в печени.
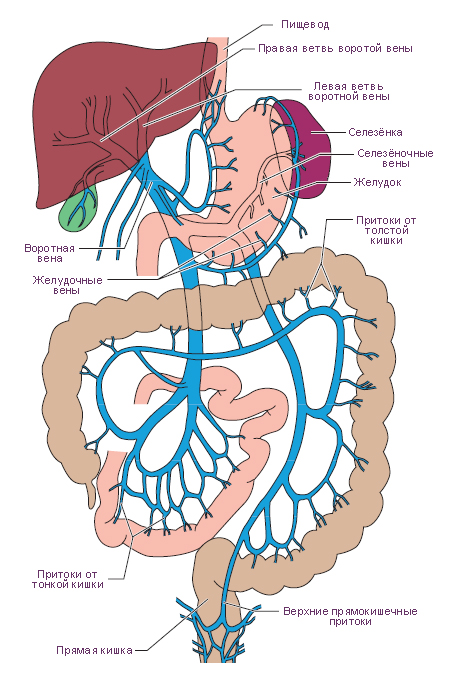
Тромбоз воротной вены
Если тромб достаточно большой, то нарушается кровоток. Это приводит к увеличению селезенки и кровотечениям из органов желудочно-кишечного тракта. Лечение проводят в условиях стационара. Для этого применяют медикаментозные препараты:
- антикоагулянты (Гепарин, Фениндион);
- тромболитические препараты (Стрептодеказ, Реополиглюкин);
- антибиотики (Циластатин).
Также может потребоваться хирургическое вмешательство. При этом применяют:
- дренирование гнойников;
- эзофагоскопию;
- зондирование.
Лечение цирроза печени
Среди лечебных мероприятий следует различать средства, способствующие задержке или ослаблению болезненного процесса, а также уменьшающие его последствия.
Диета при циррозе печени, как и при хронических гепатитах вообще, должна быть составлена таким образом, чтобы снабжать печеночную ткань и организм легко усваиваемыми и полезными продуктами. Лучше всего этому отвечает углеводисто-белковая диета; богатая сахаром пища способствует гликогенизации печени и усилению резистентности и регенерации печеночной ткани. Пищевые белки должны в еще большей мере усиливать регенеративные свойства печеночного эпителия. Они необходимы как строительный материал для печеночной ткани, а также для эритропоэза. Общее количество белков в пищевом рационе не должно быть меньше 50 г в сутки. Из белковых продуктов особенно рекомендуются такие, которые содержат большое количество липотропных веществ, – холина и метионина, в частности. Жиры резко ограничиваются или запрещаются совершенно, за исключением небольшого количества сливочного масла или сметаны. Больным дают молоко, простоквашу, творог, хлеб, макароны, мучные и овощные супы, картофель или овощи (хорошо разваренные или в виде пюре), кисели, сладкие фрукты, размельченное нежирное мясо, свежую отварную рыбу. Нельзя употреблять сало, топленое и растительное масло, жирные сорта мяса и рыбы, сдобное тесто. Обычно запрещают различные вкусовые острые приправы (лук, горчица, перец), а также соленые и кислые продукты (кислая капуста, соленые огурцы и т. п.). Ограничения и данном направлении диктуются состоянием ЖКТ.
Так как больные с циррозом печени часто имеют плохой аппетит, и сам болезненный процесс подрывает их питание, необходимо тщательно подбирать такой состав пиши, который обеспечивал бы достаточное и полноценное питание. Диету приходится часто менять из-за расстройств со стороны ЖКТ. Например, страдающие поносом плохо переносят молоко и овощи. Необходимо учитывать и степень функциональных нарушений со стороны печени. Так, больным, у которых доступ желчи в кишечник вполне достаточен и поэтому всасывание жиров не нарушено, можно давать небольшое количество легко усваиваемых жиров. Больным же, плохо ассимилирующим, например, сахар (из-за сопутствующего заболевания поджелудочной железы), приходится ограничивать в пище углеводы, заменяя их растительными или молочными белками. Жидкость должна вводиться сообразно диурезу и не превышать количества мочи, собранного за предыдущие сутки.
Витамины комплекса В при алкогольной форме цирроза печени показаны в наибольшей мере. Надо прибавлять к пище свежие инактивированные дрожжи. Инактивация их необходима для того, чтобы избежать чрезмерного брожения в кишечнике. Как известно, дрожжи содержат многие из компонентов витаминов комплекса В. В том же направлении действует и сырая печенка, хотя больные с портальным застоем плохо переносят ее.
Рационально вводить витамины комплекса В парентерально. При поражениях нервной системы у больных с алкогольным циррозом необходимо назначать тиамин по 20-40 мг в день в виде впрыскиваний на протяжении 2-4 недель ежедневно; полезно также присоединить к этому введение никотиновой кислоты, которое способствует улучшению пищеварения.
Рекомендуется проводить систематическое впрыскивание 5% раствора аскорбиновой кислоты по 5-10 мл в вену по необходимости. При кровотечениях необходимо введение витамина К в виде викасола на персиковом масле парентерально 3 раза в день по 0.01-0,02 г.
Печеночные препараты и витамин B12 при портальных циррозах печени показаны, как это вытекает из склонности при данном заболевании к макроцитарной анемии.
Не следует забывать о роли слабительных для уменьшения портального застоя.
Механическое удаление асцитической жидкости приходится производить при недостаточном эффекте медикаментозной терапии. Показанием к этому служат большие размеры асцита, нарушающего общее состояние, мешающего дышать, создающего отеки ног и мошонки и вызывающего сердечно-сосудистую слабость. Не следует дожидаться тяжелых явлений, если и без того ясно, что в ближайшее время без прокола не обойтись. Особенно необходима пункция, если при сильном растяжении брюшных стенок появляются боли в животе. Показателем к эвакуации асцитической жидкости служит также выступающий в виде баллона пупок. Прокол обычно производят по белой линии живота, несколько ниже пупка.
При вполне сформировавшемся циррозе печени только трансплантация органа способна спасти жизнь пациенту!
Лечение цирроза печени народными средствами
Важно! Перед применением народных средств против цирроза печени обязательно проконсультируйтесь с лечащим врачом!
Расторопша. Смешайте 1 ч. ложку измельченных семян расторопши пятнистой с 1 ч. ложкой листьев данного растения, после чего залейте полученную смесь стаканом кипятка, отставьте его минут на 20 для настаивания и остывания. Далее средство нужно процедить и выпить за 1 раз полностью. Ежедневно, этот настой нужно принимать 3 раза, утром (натощак), перед обедом и перед сном. Дополнительно можно употреблять чай из мяты перечной, который помимо успокоительного эффекта, также усилит действие настоя из расторопши.
Девясил. Добавьте в небольшую кастрюльку полторы ложки измельченного девясила и залейте его 500 мл воды, поставьте средство на медленный огонь, минут на 30, после чего отставьте средство для настаивания, минут на 20, процедите его и принимайте 2-3 раза в день, за 30 минут до приема пищи, выпивая за раз по 200 мл. Курс лечения – 10 дней.
Куркума. 1 ч. ложку порошка куркумы залейте стаканом теплой кипяченной воды, добавьте сюда для улучшения вкусовых качеств мёда, тщательно перемешайте и пейте по 100 мл 2 раза в день, за 30 минут до еды.
Овощные соки от Нормана Уокера. Суть лечения заключается в ежедневном употреблении свежевыжатых соков из овощей. Оптимальное количество выпитых соков – 1 л/сутки. Ниже представлены 3 рецепта, которые можно так и пить, по 1 большому стакану (250 мл) 3 раза в день, чередуя:
- Рецепт 1. Сочетание овощей в следующей пропорции (10:3:3) — морковь, огурец и свекла.
- Рецепт 2. Сочетание овощей в следующей пропорции (10:6) — морковь и шпинат.
- Рецепт 3. Сочетание овощей в следующей пропорции (5:1) — морковь и черная редька.
Травяной сбор 1. Сделайте сбор из следующих ингредиентов – плоды шиповника (20 г), корневище пырея (20 г) и листва крапивы двудомной (10 г). Все тщательно измельчите, перемешайте и 1 ст. ложку сбора залейте стаканом кипятка, после чего поставьте средство на огонь, минут на 15, снимите, отставьте на 15 минут для остывания и настаивания, процедите. Принимать отвар нужно 2 раза в день, утром и вечером.
Травяной сбор 2. Сделайте сбор из следующих ингредиентов (все в равных пропорциях) – плоды (шиповника), корни (девясила, шалфея лекарственного, тысячелистника и лопуха), цветки (ромашки, пижмы) и травы (зверобоя, череды и горца птичьего). Все тщательно перемешайте и 1 ст. ложку сбора залейте стаканом кипятка, после чего поставьте средство на 15 минут на медленный огонь, проварите, снимите, и отставьте средство на 15 минут для настаивания и остывания. После отвар нужно процедить и принимать по половине стакана 3 раза в день, за 30 минут до еды.
Травяной сбор 3. Сделайте сбор из следующих ингредиентов (все в равных пропорциях) – трава зверобоя, трава тысячелистника, хвощ полевой и кора цикория. Все тщательно измельчите, перемешайте и 1 ст. ложку сбора залейте стаканом кипятка, настойте его 20 минут, процедите и принимайте эту порцию в течение дня, за 3 приема.
Симптомы цирроза
| Примерно у 20% больных цирроз печени протекает бессимптомно (без видимых больному проявлений) и выявляется случайно при обследовании по поводу другого заболевания. У остальных больных цирроз печени проявляется некоторыми признаками, их количество и степень проявления, зависит от уровня повреждения печёночных клеток и активности процесса: | |
| Увеличение печени в объёме | Из-за разрастания в ней соединительной ткани, которая занимает большую площадь. |
| Боли в правом подреберье | Ноющая, усиливающиеся после еды или физической нагрузки, являются результатом увеличения печени в объёме и растяжение капсулы. Капсула содержит чувствительные нервные рецепторы, которые формируют болевой симптом. |
| Диспепсические проявления | Тяжесть в правом подреберье, снижение аппетита, тошнота, возможно и рвота, горечь во рту, вздутие, понос. Развиваются в результате недостатка желчи, выделяемой печенью, для нормального пищеварения. |
| Общая слабость | Утомляемость, снижение работоспособности, связанно с недостаточной выработкой печенью необходимых веществ, для организма. |
| Повышение температуры | Происходит в результате хронического воспаления в печени |
| Повышенная кровоточивость | Частые кровотечения из носа, дёсен — результат недостаточной выработки факторов свёртывания крови, или массивные кровотечения из вен пищевода (из-за повышенного давления в воротной вене, она в свою очередь соединяется с венами пищевода) |
| Желтуха кожи и склер глаз | Темный цвет мочи и светлый кал, развивается в результате высокого уровня билирубина в крови (из-за застоя желчи и разрушение мелких желчных протоков) и нарушение его оттока в пищеварительный тракт. |
| Кожный зуд | Кожа чешется из–за скопления в ней желчных кислот (содержатся в желчи), чаще этот симптом присутствует при развитии цирроза в результате нарушения оттока желчи. |
| Анемия | Повышение концентрации токсических веществ в крови оказывает повреждающее действие на красные кровяные клетки, жизненный цикл которых укорачивается. |
| Увеличение селезёнки в размере | Кровь от селезенки оттекает в печеночную вену. В связи с нарушеним кровотока в печени происходит повышение в селезеночной вене давления, что приводит к ее перенаполению кровью и увеличению размеров. |
| Сосудистые звёздочки | Покраснение ладоней «печёночные ладони»развиваются в результате расширения капилляров кожи (из-за повышенного уровня эстрогенов) |
| Уплотнение молочных желез у мужчин | Развивается в результате нарушения распада и увеличение концентрации женских половых гормонов (эстрогенов) |
| Жидкость в животе и увеличение его в объёме (асцит) | Возникает в связи со значительным повышением давления в печеночной (портальной вене). Кровь, которая в норме должна оттекать из кишечника в печень, застаивается с сосудах кишечника, и ее жидкая часть пропотевает в брюшную полость. |
| Отёки | Эластичные, появляются на любых участках тела, в любое время суток и сохраняются длительное время до эффекта лечения (из-за недостатка выработки белков поражённой печенью) |
| Снижение массы тела | Связанно с недостатком обеспечения организма белками, жирами, углеводами |
| Снижение иммунитета | Недостаточная выработка белков (антител), участвующих в формировании иммунитета (быстро присоединяются простуда, грипп, и другие инфекции) |
| Энцефалопатия | Развивается в поздней стадии, или при отсутствии лечения, проявляется в виде сонливости, тремора, позже спутанность сознания, нарушение ориентации во времени и/или пространстве, с таким состоянием больного необходимо срочно госпитализировать. |