Заболевания пищевода: симптомы и признаки болезни, лечение
Содержание:
- Виды дисфагии
- Что такое дисфагия?
- Что обнаруживается при эндоскопическом исследовании
- Дисфагия у детей
- Дисфагия пищевода: симптомы
- Лечение
- Рефлюкс-эзофагит и медикаментозное лечение препаратами
- Лечение
- Diagnosis
- Виды дисфагии
- Физиология глотания
- Образ жизни при рефлюкс-эзофагите
- Что такое пищевод?
- Симптомы эзофагита
- Особенности течения функциональной дисфагии
- Диагностика заболевания
Виды дисфагии
Все заболевания, протекающие с синдромом дисфагии, в зависимости от анатомического уровня нарушения глотания делят:
- Орофарингеальная (ротоглоточная) дисфагия – нарушение формирования пищевого кома и продвижения его в глотку, в этом случае нарушаются начальные глотательные движения.
Причинами могут быть неврологическая патология, тиреомегалия, лимфоаденопатия, онкологические заболевания головы и шеи, дегенеративные процессы позвоночника. Основные симптомы:
- кашель;
- носовая регургитация;
- приступы удушья.
Лечение зависит от причин, вызвавших этот синдром.
- Эзофагеальная (пищеводная) дисфагия – нарушение продвижения пищи из глотки в желудок. Причинами заболевания являются сужение или сдавление пищеводной трубки, а также нарушение его моторики.
Кроме того, все дисфагии делят на:
- острые;
- хронические
По характеру течения:
- интермиттирующие;
- постоянные;
- прогрессирующие, с нарастающей клиникой.
Что такое дисфагия?
Дисфагия — это медицинский термин, используемый для описания трудности глотания. Дисфагия включает в себя трудности с началом глотания (так называемая ротоглоточная дисфагия) и ощущение застревания пищи в шее или груди (так называемая пищеводная дисфагия). Ротоглоточная дисфагия может возникнуть в результате ненормального функционирования нервов и мышц рта, глотки (задней части глотки) и верхнего сфинктера пищевода (мышцы на верхнем конце глотательной трубки). Болезни, связанные с глотательной трубкой (пищевод), могут вызвать пищеводную дисфагию
Когда пациента обследуют на предмет дисфагии, врачу важно определить, какой тип дисфагии более вероятен, ротоглоточный или пищеводный, поскольку для каждого типа назначаются разные обследования
Дисфагию необходимо отличать от одинофагии, которая определяется как ощущение боли при прохождении пищи по пищеводу. Это может возникнуть из-за инфекции или воспаления в пищеводе. Дисфагию также необходимо отличать от ощущения комка в горле. Это постоянное ощущение того, что что-то застряло в задней части горла, что обычно не затрудняет глотание. Напротив, дисфагия является симптомом, возникающим только при попытке проглотить. Ощущение кома в горле иногда может возникнуть при гастроэзофагеальной рефлюксной болезни, но чаще возникает в результате повышенной чувствительности в горле или пищеводе.
Что обнаруживается при эндоскопическом исследовании
Заболевания пищевода: симптомы и признаки болезни четко отражаются при эндоскопии.
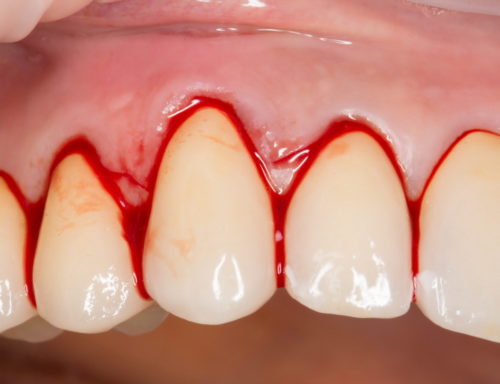
При эзофагите: гиперемированная и отекшая слизистая, возможны мелкие, легко кровоточащие изъязвления.
При синдроме Барретта – четкое разграничение здоровой бледно-розовой слизистой и яркой красной дисплазии.
При исследовании определяются четкие границы опухолей, прорастающих в просвет пищевода, наличие подслизистых образований и инородных тел.
При ахалазии виден спастически сомкнутый кардиальный сфинктер и расширенный участок пищевода над ним.
При сужении просвета органа проходимость эндоскопа затруднена, но изменений слизистой не наблюдается.
Дисфагия у детей
В детском возрасте дисфагия имеет свои особенности, последствия и осложнения. Глотательный акт – это сложный процесс. С помощью жевания происходит измельчение пищи. Это необходимо для более легкого проглатывания. На этом этапе происходит усиленное слюноотделение и выработка желудочного сока.
Слюна смачивает пережеванное блюдо, превращая его в пищевой комок. Далее пища продвигается к корню языка. Именно здесь расположена рефлекторная зона, которая отвечает за проглатывание и продвижение пищевого комка в глотку. Стоит отметить, что сознательно происходит только пережевывание пищи и ее проталкивание к корню языка. Весь остальной процесс происходит бессознательно. Он контролируется нервной системой и глоточно-пищеводными структурами.
Если говорить конкретно о дисфагии, то в основу ее развития ложится нарушение именно бессознательных этапов акта глотания. Это может проявляться в следующем:
- Обратный заброс пищевого комка из глотки в ротовую полость.
- Боли в грудине – по ходу продвижения пищи.
- Формирование кома в горле, при котором детям кажется, что пища застряла.
В зависимости от локализации патологического процесса, специалист разделяют дисфагию на четыре основные формы. При ротоглоточном типе затруднен переход пищевого комка из глотки в пищевод. Для эзофагеального типа характерно перекрытие просвета пищевода и нарушение двигательной активности мышц.
Кроме того, дисфагия может быть следствием несогласованности сокращений круговых волокон верхнего пищеводного сфинктера или передавливания пищевода кровеносными сосудами. В зависимости от степени тяжести, выделяют четыре основных стадии дисфагии:
- Трудности с проглатыванием некоторых видов твердой пищи.
- Затруднено проглатывание твердых блюд, при этом с жидкой пищей не возникает никаких проблем.
- Больной способен проглотить только жидкую пищу.
- Невозможность что-либо проглотить.
 Чаще всего дисфагия диагностируется у детей с церебральным параличом
Чаще всего дисфагия диагностируется у детей с церебральным параличом
Причиной дисфагии у детей могут стать такие заболевания:
- Детский церебральный паралич. Для патологии характерны многочисленные сбои в центральной нервной системе.
- Гиперкинез. Заболевание, при котором характерны непроизвольные движения отдельными частями тела.
- Склероз.
- Полиомиелит.
- Увеличение щитовидной железы.
- Воспалительные или опухолевые процессы.
В формировании дисфагии играют наследственные факторы и состояние женщины во время беременности. Оперативные вмешательства в глотке или ротовой полости могут стать причиной развития расстройств рефлекса глотания.
Важно! Чем младше ребенок, тем труднее диагностировать у него проблемы с глотанием.
Специалисты диагностируют дисфагию по следующим признакам:
- Во время кормления малыш длительно держит грудь губами, но не глотает молоко.
- Дети плачут и капризничают, при этом аппетит у них остается хорошим.
- В носовой полости могут появляться остатки грудного молока или молочной смеси.
- Кашель при кормлении. Это объясняется попаданием молока в трахею.
- Поворот головы или необычная поза при кормлении.
- Проблемы с формированием речи у детей старшего возраста.
- У детей школьного возраста присутствует общее недомогание, а также склонность к простудным заболеваниям. Формирование дефицита массы тела.
Лечение подбирается в индивидуальном порядке после проведения диагностического обследования. Терапевтические мероприятия проводят в условиях стационара под присмотром специалистов.
Дисфагия пищевода: симптомы
Дисфагия пищевода чаще всего вызывается эзофагеальными заболеваниями, болезнями органов ЖКТ, патологией органов средостения.
Острая пищеводная дисфагия возникает в результате:
- аллергического отека (отек Квинке);
- обтурации инородным телом.
Причины пищеводной дисфагии:
- Сужение просвета пищевода вызывает рак пищевода (так же проявляется рак желудка с локализацией в кардии), ГЭРБ. Рубцовые сужения возникают после химических ожогов, лучевой терапии при торакальной онкологии.
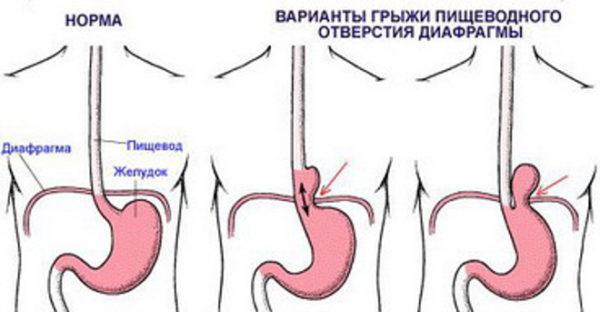
- При сдавливании пищевода опухолями органов грудной клетки (рак легкого, бронхов), увеличенными лимфоузлами средостения, параэзофагеальной грыжей пищеводного отверстия диафрагмы, кардиальной патологией с выраженной гипертрофией миокарда.
- Нарушение координированного сокращения мышц пищевода может быть признаком ахалазии, тотального спазма пищевода, сахарного диабета, склеродермии.
- К нарушению перистальтики пищевода могут привести инфекционные болезни (туберкулез), неконтролируемым приемом некоторых препаратов (антагонисты кальция, нитраты).

Симптомы дисфагии пищевода:
- в начальной стадии заболевания больные жалуются на затруднения при глотании сухой, твердой пищи;
- появляются ретростернальные боли, слюнотечение, нередко изжога, сухой кашель, осиплость голоса;
- по мере прогрессирования симптомы нарастают, появляются затруднения при проглатывании мягкой пищи, а затем и жидкостей.
Лечение
При спазме пищевода симптомы и лечение взаимосвязаны. При нервных расстройствах показано применение народных препаратов. Больному обязательно надо провести диагностику органов пищеварительного тракта с тем, чтобы можно было определить причину патологии и назначения нужной диеты и лекарств.
Немаловажную роль в лечении эзофагоспазма пищевода является правильно подобранная диета. Вот принципы правильного питания:
- Еда ни в коем случае должна не раздражать нежные оболочки пищевода и желудка. Поэтому блюда должны быть тушеными, вареными, пареными. Очень полезны пюреобразные блюда.
- Не нужно переедать. Оптимальное количество приемов пищи – 5.
- Надо питаться так, чтобы последний прием еды был примерно за 3 часа до сна.
- Исключаются крепкие напитки, черный шоколад, специи, острые блюда, маринады, соления, копчености и консервированные продукты.
- Запрещается употреблять мороженую или горячую еду: она должна быть только комнатной температуры.
Иногда помогает восстановить функцию нервной системы массаж, что помогает в снятии симптомов эзофагоспазма.
Показаны такие физиотерапевтические процедуры:
- микроволновое лечение;
- электрофорез;
- радоновые ванны;
- индуктолечение.
Необходимо, чтобы пациент придерживался определенной двигательной активности. Это особенно актуально в случаях, если его работа связана с длительным сидением.
Для устранения сопутствующих признаков болезни показана медикаментозная терапия. Назначаются такие лекарства:
- Для снижения кислотности применяется Креон, Омепразол (Омез).
- Для подавления приступов тошноты, рвоты показан Церукал.
- Альмагель, Ренни и другие антацидные препараты показаны для защиты слизистой от агрессивного воздействия кислоты.
- Хорошо снимают спазмы и нормализуют тонус мускулатуры антагонисты кальция – такие, как Нифедипин и другие.
- Чтобы не болели пищевод и желудок, назначаются Новокаин, Анестезин.
- Как средство срочной помощи применяется Атропин. Вводится внутривенно или внутримышечно.
Народные средства
Многих больных интересует, как снять спазм пищевода. Для этого вовсе не нужно пить лекарства. Существуют эффективные народные средства, снимающие судорожные сокращения указанной области пищеварительного тракта. Ниже представлены некоторые эффективные народные способы лечения болезни дома.
- Полезен отвар льняного семени, аниса, в который добавлен мед (на половину литра воды надо взять по столовой ложке этих компонентов). Принимать по 3 раза в сутки.
- Отвар из высушенных листьев подорожника и перечной мяты (с добавлением натурального меда). Пить его надо по столовой ложке утром до еды.
- Неврологический спазм хорошо снимает настойка пиона, пустырника или валерианы. Пить эти препараты надо по 15 капель до еды.
- Хорошо снимают спазмы и успокаивают ванны, в которые добавлен отвар из смеси пустырника, липового цвета, мелиссы, валерианы. Дополнительно в воду добавляют несколько капель натурального эфирного масла – иланг-иланга, апельсина или чайного дерева. Продолжительность водных процедур – до 20 минут, а температура воды должна варьироваться в пределах от 37 до 40 градусов.
- Иногда нормализуют состояние пищеварительной системы, снимают рефлюкс дыхательные упражнения. Медленное, размеренное дыхание иногда помогает предотвратить дальнейшее развития спазма.
- С этой же целью подойдет жевательная мятная резинка, леденец.
- Занятие несложными упражнениями, бегом помогают нормализовать функцию пищевода. Обычно регуляция двигательной активности помогает избежать дальнейшего приема медикаментозных препаратов.
Итак, спазмы в пищеводе могут случаться у человека достаточно часто. Хотя в большинстве случаев они проходят, и пациент выздоравливает, все же не нужно оставлять болезнь без внимания. Коррекция рациона и медикаментозное лечение по назначению врача помогают вернуть здоровое состояние пищевода.
- Желудок
- Кишечный тракт
- Пищеварение
Рефлюкс-эзофагит и медикаментозное лечение препаратами
Для рационального лечения болезни необходимо:
- поменять образ жизни, чтобы исключить те отрицательные влияния, которые привели к заболеванию;
- принимать все лекарственные препараты, назначенные врачом;
- при необходимости дополнить медикаментозную терапию средствами народной медицины.
Медикаментозная терапия назначается в соответствии с выраженностью воспалительного процесса и тяжестью патологического процесса. Как долго и в какой дозировке принимать таблетки определяет врач.

Патогенетическими лекарственными средствами являются:
- антациды и альгинаты – препараты повышают рН желудочного сока, тем самым снижают кислотную агрессию на слизистую пищевода, кроме того они обволакивают слизистую, обеспечивая цитопротекцию (защиту клеток).
- антисекреторные средства (ИГР, ИПП) – снижают концентрацию Н+ ионов в желудочном соке;
- прокинетики – препараты ускоряющие продвижение пищи от желудка в кишечник, тем самым устраняются застойные явления в желудке, повышается тонус нижнего сфинктера.
Лечение
Лечение дисфагии пищевода может быть консервативным или хирургическим – выбор методики всегда определяется клиническим случаем. Основная его цель всегда направляется на устранение причин развития патологии.
- Терапевтическое лечение может заключаться в приеме антацидных средств или ингибиторов протонной помпы (средств для снижения кислотности желудочного сока).
- В тех случаях, когда воспаление пищевода или глотки провоцируется бактериальной флорой, больному назначают курс приема противовоспалительных средств и антибиотикотерапию.
Хирургическое лечение назначается при следующих первопричинах развития этой патологии:
- доброкачественные и злокачественные новообразования;
- ахалазии пищевода;
- дивертикулы пищевода;
- химические ожоги.
Если устранить причину затрудненного глотания не удается, то больному назначается следующее лечение:
- употребление перетертой пищи или ее тщательное пережевывание;
- употребление достаточного объема воды;
- прием пищи небольшими порциями;
- исключение из рациона острых, горячих, слишком холодных блюд, алкогольных напитков, крепкого чая и кофе, фастфуда и газированных напитков.
В крайних случаях для расширения просвета пищевода проводится его бужирование.
Diagnosis
Your doctor will likely perform a physical examination and may use a variety of tests to determine the cause of your swallowing problem.
Tests may include:
-
X-ray with a contrast material (barium X-ray). You drink a barium solution that coats your esophagus, allowing it to show up better on X-rays. Your doctor can then see changes in the shape of your esophagus and can assess the muscular activity.
Your doctor may also have you swallow solid food or a pill coated with barium to watch the muscles in your throat as you swallow or to look for blockages in your esophagus that the liquid barium solution may not identify.
- Dynamic swallowing study. You swallow barium-coated foods of different consistencies. This test provides an image of these foods as they travel through your mouth and down your throat. The images may show problems in the coordination of your mouth and throat muscles when you swallow and determine whether food is going into your breathing tube.
- A visual examination of your esophagus (endoscopy). A thin, flexible lighted instrument (endoscope) is passed down your throat so that your doctor can see your esophagus. Your doctor may also take biopsies of the esophagus to look for inflammation, eosinophilic esophagitis, narrowing or a tumor.
- Fiber-optic endoscopic evaluation of swallowing (FEES). Your doctor may examine your throat with a special camera and lighted tube (endoscope) as you try to swallow.
- Esophageal muscle test (manometry). In manometry (muh-NOM-uh-tree), a small tube is inserted into your esophagus and connected to a pressure recorder to measure the muscle contractions of your esophagus as you swallow.
- Imaging scans. These may include a CT scan, which combines a series of X-ray views and computer processing to create cross-sectional images of your body’s bones and soft tissues, or an MRI scan, which uses a magnetic field and radio waves to create detailed images of organs and tissues.
Виды дисфагии
Все заболевания, протекающие с синдромом дисфагии, в зависимости от анатомического уровня нарушения глотания делят:
- Орофарингеальная (ротоглоточная) дисфагия – нарушение формирования пищевого кома и продвижения его в глотку, в этом случае нарушаются начальные глотательные движения.
Причинами могут быть неврологическая патология, тиреомегалия, лимфоаденопатия, онкологические заболевания головы и шеи, дегенеративные процессы позвоночника. Основные симптомы:
- кашель;
- носовая регургитация;
- приступы удушья.
Лечение зависит от причин, вызвавших этот синдром.
- Эзофагеальная (пищеводная) дисфагия – нарушение продвижения пищи из глотки в желудок. Причинами заболевания являются сужение или сдавление пищеводной трубки, а также нарушение его моторики.
Кроме того, все дисфагии делят на:
- острые;
- хронические
По характеру течения:
- интермиттирующие;
- постоянные;
- прогрессирующие, с нарастающей клиникой.
Физиология глотания
Глотание во время еды осуществляется человеком рефлекторно. Это означает, что мы не думаем и не напрягаем специально какие-либо части тела для обеспечения функции прохождения пищи из ротовой полости в желудок. Хотя можем заставить себя волевым решением проглотить, например, слюну, горькое лекарство.
В акте глотания физиологи различают 3 последовательных фазы:
- ротовую — начальную, контролируемую, инициируется центрами головного мозга, активизирующими своими импульсами глотательный аппарат, при этом содержимое рта заходит за небные дужки;
- глоточную — обеспечивается за счет непроизвольных движений, отвечает за вхождение пищевого комка в верхнюю часть пищеводной трубки и рефлекторное продвижение вниз;
- пищеводную — происходит внутри пищевода за счет перистальтических движений мышц, гарантирует транспортировку содержимого через кардиальный сфинктер в желудок.
Изучение изменений при глотании показало, что дисфагия пищевода как патологическое состояние — это нарушение либо функционального, либо органического характера на любой стадии процесса. Правильно лечить болезнь можно только разобравшись в виде поражения.
Образ жизни при рефлюкс-эзофагите
Прежде чем приступить к лечению рефлюкс-эзофагита, необходимо избавиться от тех пристрастий и привычек, которые привели к недостаточности кардии. Это означает, что необходимо прислушаться к несложным рекомендациям и строго выполнять все врачебные советы:
- Диетотерапия – это одна из главных составляющих в лечении больных ЖКТ. Больным необходимо строго придерживаться рекомендованной диеты, исключив из меню все запрещенные продукты. Пища должна быть теплой, вареной (или приготовленной на пару), мягкой. Питаться надо регулярно, часто, небольшими порциями, чтобы предотвратить заброс из желудка в пищевод.
- Больному РЭ необходимо всячески избегать физических и психических перенапряжений, стрессовых ситуаций. Однако полностью отказаться от физической активности нельзя (можно посещать бассейн, совершать пешие прогулки).
- Необходимо обеспечить полноценный 8 часовой ночной сон. Спать лучше на специальной клиновидной подушке от ГЭРБ, один конец которой приподнят на двадцать сантиметров над уровнем кровати, что предотвращает обратный ход желудочного содержимого и позволяет спать правильно.
- Отказаться от алкоголя и курения.
Все эти советы необходимо выполнять и после стихания клинических проявлений, так они являются профилактикой повторных обострений.
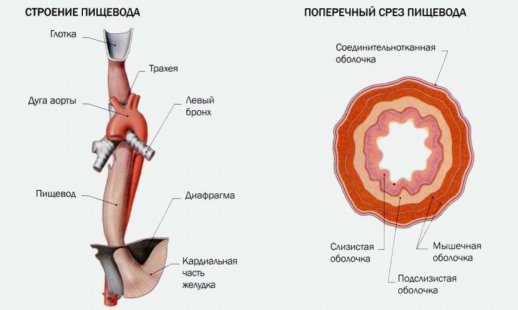
Что такое пищевод?
Длина пищевода составляет около 25 см. Это мышечный орган, который проходит сквозь ножку диафрагмы и заканчивается в брюшной полости. Он состоит из мышечного и подслизистого слоев. В последнем имеется лимфатическое сплетение и слизистые железы. У пищевода нет серозной оболочки. Нижний пищеводный сфинктер имеет длину 4 см. Он несколько отличается от соседних участков, которые покрыты гладкой мускулатурой.
Симптомы дисфагии — это боль при проглатывании (одинофагия), комок в горле (истерический комок) и невозможность проглатывания с ощущением застаивания пищи или жидкости в пищеводе. Симптомы ротоглоточной дисфагии — невозможность или затрудненность продвижения пищи к задней части глотки, то есть нарушение начального этапа глотания. Этот процесс может нарушаться в связи с изменениями в просвете пищевода либо вследствие болей или из-за нервно-мышечных нарушений. При лузорической дисфагии пищевод сдавливается не снаружи, а извне. Диагностировать его можно при помощи артериографии.
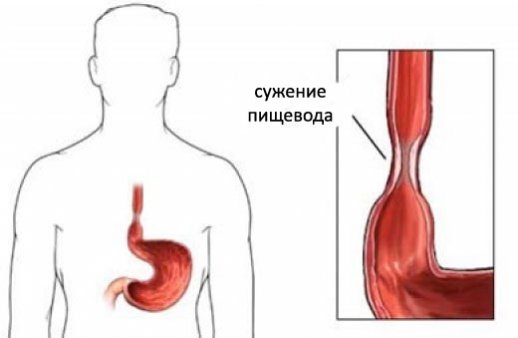
Чаще всего этот недуг поражает людей пожилого возраста, обычно старше 60 лет. Клиническое течение болезни зависит от того, какая патология лежит в его основе. Если это образования злокачественного характера, то болезнь будет прогрессировать, это характерно и для доброкачественных опухолей. В то время как при нарушениях анатомического характера недуг может много лет находиться в стабильном состоянии.
Симптомы эзофагита
Симптомы острой формы эзофагита
Симптоматика воспалительного процесса зависит от причины развития заболевания, степени поражения пищевода, побочных патологий ЖКТ и реактивных сил организма. Катаральная форма эзофагита в большинстве случаев развивается без явных симптомов, поэтому диагностируется в стадии значительной гиперемии слизистой пищевода.
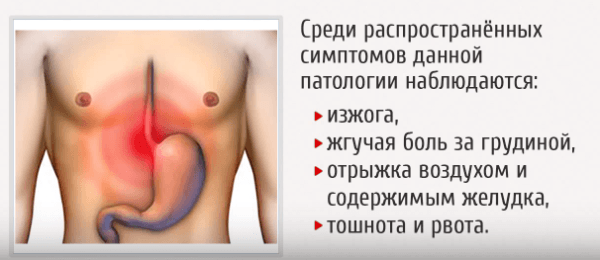
Тяжелые разновидности эзофагита с поражениями слизистой и патологиями работы пищевода проявляются острой болью, отдающей в шейный отдел, жжением за грудиной, сильной изжогой и расстройством глотания.
При отсутствии комплексных мер, диеты и надлежащей реабилитации тяжелые эзофагиты приводят к стенозам, прогрессированию дисфагии, образованию рубцов, регургитации перевариваемой пищи. Несвоевременная диагностика и отсутствие терапевтической коррекции при эзофагитах опасны возникновением кровавой рвоты, а также болевого шока.
Симптомы хронического эзофагита
Для хронического эзофагита характерны:
- боли за грудиной;
- отрыжка;
- изжога.
У младенцев недостаточную выработку сфинктера пищеварительной системы можно определить по многократным срыгиваниям после кормления и симптомам гипотрофии.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Лучшие врачи по лечению эзофагита
9.8
Гастроэнтеролог
Паразитолог
Врач первой категории
Федосюк Александр Васильевич
Стаж 38
лет
Медицинский центр Трастмед на Таганке
г. Москва, ул. А. Солженицына, д. 5, стр.1
Таганская
490 м
Марксистская
580 м
Таганская
730 м
8 (499) 116-81-39
9.9
Гастроэнтеролог
Кардиолог
Терапевт
Ревматолог
Врач высшей категории
Макаренко Андрей Анатольевич
Стаж 34
года
Кандидат медицинских наук
Евромедклиник 24 Жулебино
г. Москва, Люберцы, м-н Городок Б, ул. 3-е Почтовое Отделение, д. 102
Жулебино
830 м
Котельники
950 м
8 (499) 969-25-84
7.8
Гастроэнтеролог
Терапевт
Пульмонолог
Врач высшей категории
Лапинская Людмила Алексеевна
Стаж 40
лет
Клиника Здоровья на Третьяковской
г. Москва, Климентовский пер., д. 6
Новокузнецкая
230 м
Третьяковская
290 м
Третьяковская
330 м
8 (499) 116-78-86
9.6
Гастроэнтеролог
Терапевт
Врач высшей категории
Сечина Елена Владимировна
Стаж 25
лет
Кандидат медицинских наук
Первая клиника Измайлово доктора Бандуриной
г. Москва, Измайловский б-р, д. 60/10
Первомайская
1.2 км
Щелковская
2.4 км
Измайловская
2.8 км
8 (499) 969-29-36
8.6
Гастроэнтеролог
Гепатолог
Врач первой категории
Панова Светлана Юрьевна
Стаж 6
лет
Семейная на Университете
г. Москва, Университетский пр-т, д. 4
Ломоносовский проспект
3 км
8 (499) 519-39-16
9.6
Гастроэнтеролог
Диетолог
Педиатр
Врач высшей категории
Профессор
Бандурина Татьяна Юрьевна
Стаж 36
лет
Доктор медицинских наук
Первая клиника Измайлово доктора Бандуриной
г. Москва, Измайловский б-р, д. 60/10
Первомайская
1.2 км
Щелковская
2.4 км
Измайловская
2.8 км
8 (499) 969-29-36
8.5
Гастроэнтеролог
Терапевт
Врач первой категории
Чернова Анастасия Геннадьевна
Стаж 3
года
Столичная Медицинская Клиника на Сретенке
г. Москва, ул. Сретенка, д. 9
Сретенский бульвар
410 м
Сухаревская
500 м
Тургеневская
530 м
8 (499) 519-34-80
10
Гастроэнтеролог
Терапевт
Гепатолог
Врач высшей категории
Степанова Татьяна Владимировна
Стаж 24
года
Клиника современной медицины на Парке Победы
г. Москва, пл. Победы, д. 2, корп.1
Парк Победы
330 м
Парк Победы
500 м
Кутузовская
860 м
8 (499) 519-39-84
8.6
Гастроэнтеролог
Терапевт
Язев Егор Евгеньевич
Стаж 4
года
Семейная на Каширской
г. Москва, Каширское ш., д. 56
Каширская
1.9 км
Семейная на Площадь Ильича
г. Москва, ул. Сергия Радонежского, д. 5/2, стр. 1
Площадь Ильича
430 м
Римская
510 м
Таганская
1.4 км
Семейная на Университете
г. Москва, Университетский пр-т, д. 4
Ломоносовский проспект
3 км
8 (499) 519-39-16
8 (499) 519-39-16
8 (499) 519-39-16
8
Гастроэнтеролог
Кардиолог
Терапевт
Врач первой категории
Гусейнов Эмин Натигович
Стаж 8
лет
Евромедклиник 24 Жулебино
г. Москва, Люберцы, м-н Городок Б, ул. 3-е Почтовое Отделение, д. 102
Жулебино
830 м
Котельники
950 м
8 (499) 969-25-84
Особенности течения функциональной дисфагии
Функциональные дисфагии пищевода возникают из-за различных неврозов. Такая форма патологии может выявляться у людей любого пола до достижения 40 лет, а у мужчин после этого возрастного рубежа почти никогда не возникает.
В детском возрасте функциональная дисфагия может присутствовать, начиная с ранних лет. В таких случаях она проявляется:
- ухудшением аппетита;
- частым срыгиванием или рвотой;
- ухудшением качества сна.
Начиная с 7 лет, у детей обнаруживается дистрофия, плохой аппетит и непереносимость поездок в транспортных средствах.
У взрослых людей эта форма дисфагии чаще всего развивается после психотравмирующей ситуации. У них могут развиваться панические атаки и возникает ощущение затрудненности при вдохе.
Диагностика заболевания
При появлении симптомов, похожих на проявления эзофагита, следует обратиться к терапевту, гастроэнтерологу, или вызвать скорую помощь, например, при отравлениях химическим веществом или проглатывании инородного тела. Кроме опроса и осмотра пациента, врач назначает какие-либо из дополнительных методов диагностики. В зависимости от того, острое или хроническое течение эзофагита у данного пациента, обследование может быть проведено экстренно при поступлении в стационар или планово в поликлинике. Могут быть назначены:
— Общие анализы крови и мочи.- Специфические исследования крови при подозрении на инфекционные заболевания (определение титра антител к цитомегаловирусу, возбудителю брюшного тифа, дифтерии, анализ крови на ВИЧ и др).- Эзофагография – введение рентгеноконтрастного вещества через рот и проведение рентгенографии. Позволяет определить инородное тело, оценить проходимость пищевода. Может быть назначена при химическом ожоге пищевода уже через сутки после отравления, когда пациент выведен из шокового состояния.- Эзофагоманометрия – определение давления внутри пищевода и его сократительной активности с помощью специального катетера, вводимого через рот, также позволяет провести измерение pH (реакции среды) в просвете пищевода и определение скорости его опорожнения (клиренса пищевода).- Эзофагоскопия – осмотр пищевода изнутри с помощью вводимого через рот эзофагоскопа. Позволяет определить признаки, характерные для той или иной формы заболевания (покраснение и слизистое отделяемое, язвы и эрозии, геморрагии, фибринозные пленки и тд), а также определить степень поражения участков пищевода. Возможно проведение биопсии (забор материала) ткани с дальнейшим гистологическим исследованием.
Необходимость применения такого метода при острых эзофагитах определяется тщательным сбором анамнеза при осмотре пациента. Например, если есть опасность вклинивания и перфорации стенки пищевода острым инородным телом, пациента сразу готовят к операции без проведения эзофагоскопии или ее проводят под общим наркозом. При химических ожогах и остром эзофагите обследование может быть проведено только через несколько дней (на 8-10 день) во избежание еще большего травмирования слизистой оболочки. Диагноз и лечение тут будет полностью зависеть от истории болезни пациента, а точнее, от того, что было выпито и съедено накануне заболевания.
При хроническом эзофагите эзофагоскопия проводится в плановом порядке после общеклинического обследования пациента.
Рефлюкс-эзофагит при эзофагоскопии