Брюшной тиф
Содержание:
- Профилактика брюшного тифа
- Эпидемиология
- Антибиотики или вакцины?
- Примечания
- Симптомы брюшного тифа
- Лечение брюшного тифа
- Эпидемиология брюшного тифа
- Диагностика
- Возбудитель и его свойства
- Какие осложнения вызывает брюшной тиф?
- Лечение и профилактика брюшного тифа
- Осложнения
- Диагностика брюшного тифа
- Профилактика брюшного тифа
Профилактика брюшного тифа
Меры по общей профилактике брюшного тифа сводятся к соблюдению санитарно-гигиенических норм забора воды для применения в бытовых целях и орошения сельскохозяйственных земель, контроле санитарного режима предприятий общественного питания и пищевой промышленности, условий хранения и транспортировки пищевых продуктов.
Меры индивидуальной профилактики предполагают: соблюдение правил гигиены питания, личной гигиены; необходимую термическую обработку молока и мясных продуктов; тщательное мытье фруктов и овощей, которые употребляются в сыром виде.
По эпидемиологическим показаниям должна также проводиться вакцинация населения введением противобрюшнотифозной вакцины.
Таким образом, брюшной тиф в настоящее время является заболеванием, не представляющим угрозы для жизни пациента, которое чаще всего заканчивается полным выздоровлением, но, тем не менее, в некоторых случаях оно может приводить к развитию опасных осложнений: прободению стенки кишечника и сильному кровотечению.
Поэтому, чтобы не заразиться брюшным тифом, очень важно соблюдать необходимые меры профилактики
Эпидемиология
Выделение сыпного тифа в самостоятельную нозологическую форму впервые сделано русскими врачами Я. Щировским (1811), Я. Говоровым (1812) и И. Франком (1885). Детальное разграничение брюшного и сыпного тифов (по клинической симптоматике) сделано в Англии Мерчисоном (1862) и в России С. П. Боткиным (1867). Роль вшей в передаче сыпного тифа впервые установил Н. Ф. Гамалея в 1909 г. Заразительность крови больных сыпным тифом доказал опытом самозаражения О. О. Мочутковский (кровь больного сыпным тифом была взята на 10-й день болезни, введена в разрез кожи предплечья, заболевание О. О. Мочутковского наступило на 18-й день после самозаражения и протекало в тяжелой форме). Заболеваемость сыпным тифом резко возрастала во время войн и народных бедствий, число заболевших исчислялось миллионами.
Исследованию эпидемиологии и разработке методов лечения риккетсиозов посвятил жизнь выдающийся микробиолог Алексей Васильевич Пшеничнов, д. м. н., зав. кафедрой микробиологии Пермского государственного университета (ПГУ), руководитель вирусно-риккетсиозного отдела Научно-исследовательского института вакцин и сывороток, г. Пермь.
А. В. Пшеничнов детально исследовал жизненный цикл разных штаммов риккетсий, создал среду для культивирования риккетсий в лабораторных условиях вне организма-«хозяина». Большой вклад в исследование эпидемиологии сыпного тифа внесли его сыновья Пшеничнов Вадим Алексеевич (военный врач, генерал, длительное время — заместитель директора по науке НИИ микробиологии в г. Загорске) и Пшеничнов, Роберт Алексеевич, возглавлявший риккетсиозную лабораторию, а затем вместе с отцом создавший и возглавивший Отдел экологии и генетики микроорганизмов (сегодня Институт экологии и генетики микроорганизмов УрО РАН).
В настоящее время высокая заболеваемость сыпным тифом сохранилась лишь в некоторых развивающихся странах. Однако многолетнее сохранение риккетсий у ранее переболевших сыпным тифом и периодическое появление рецидивов в виде болезни Брилля-Цинссера не исключает возможность эпидемических вспышек сыпного тифа. Это возможно при ухудшении социальных условий (повышенная миграция населения, педикулез, ухудшение питания и др.).
Источником инфекции является больной человек, начиная с последних 2—3 дней инкубационного периода и до 7—8-го дня с момента нормализации температуры тела. После этого, хотя риккетсии могут длительно сохраняться в организме, реконвалесцент уже не представляет опасности для окружающих. Сыпной тиф передается через вшей, преимущественно через платяных, реже через головных. После питания кровью больного вошь становится заразной через 5—6 дней и до конца жизни (то есть 30—40 дней). Заражение человека происходит путём втирания фекалий вшей в повреждения кожи (в расчёсы). Известны случаи инфицирования при переливании крови, взятой у доноров в последние дни инкубационного периода. Риккетсия, циркулирующая в Северной Америке (R. саnada), передаётся клещами.
Антибиотики или вакцины?
Поиски эффективного лекарства от тифа затянулись до 1947 г., когда был открыт антибиотик хлорамфеникол. Уже в 1951 г. была опубликована его химическая структура и способы синтеза, что сделало его первым синтетическим антибиотиком в мире массового производства. Хлорамфеникол — препарат широкого спектра действия — хорошо работал и против брюшного тифа, снизив смертность среди заболевших почти в шесть раз. К сожалению, оказалось, что он имел побочные эффекты, гораздо более тяжелые, чем те, что встречаются в современных аннотациях (Emmeluth, 2004).
Но что хуже всего, стало сбываться предсказание Райта: у возбудителя тифа очень быстро начала формироваться устойчивость к антибиотикам (Hogwood, 2007). В 1948 г. хлорамфеникол был впервые использован для лечения брюшного тифа, а уже через четверть века устойчивость к нему была выявлена во время вспышек болезни в Мексике, Индии, Вьетнаме, Таиланде, Корее и Перу (Multidrug-resistant typhoid…, 1996).
В наши дни 27 млн человек ежегодно заболевают брюшным тифом, причем около 200 тыс. умирают (речь идет почти исключительно о развивающихся странах) (Crump et al., 2004). Из-за легкой доступности безрецептурных антибиотиков все эти миллионы больных активно их используют. Число больных, помноженное на бесконтрольное самолечение, — вот причина возникновения резистентности бактерий к лекарственным средствам. Сегодня, спустя 70 лет от начала эры антибиотиковой терапии, мы вынуждены использовать новые препараты: фторхинолоны второго поколения и цефалоспорины третьего поколения.
Но лечение тифа даже самыми «свежими» антибиотиками часто оказывается неэффективным. Например, у пациентов с желчнокаменной болезнью сальмонеллы участвуют в формировании на желчном пузыре биопленки, хорошо защищенного разновидового микробного сообщества, члены которого приобретают невосприимчивость к разным видам лечения. И в этом случае победить болезнь практически невозможно. В составе биопленок патоген может «спать» несколько лет, прежде чем человек снова заболеет, как, например, это происходит в случае с туберкулезом. Развитие подобных свойств у сальмонелл ничем хорошим человечеству не светит.
При этом действенность новых препаратов постоянно снижается. Так, цефиксим, цефалоспорин третьего поколения, рекомендованный ВОЗ, не только более дорогой, но и относительно менее эффективный по сравнению с более «старыми» антибиотиками (Basnyat, 2007).
На сегодня единственным реальным средством уберечься от тифа является вакцинирование. С того времени, когда вакцинацию производили бактерией, убитой подогретым фенолом, наука не стояла на месте. Например, фенол заменили на ацетон.
Цельноклеточную вакцину на основе убитой ацетоном бациллы создали почти одновременно в Англии и Германии. Она оказалась лучше, потому что при этом не разрушался полисахарид Vi, с помощью которого бактерии тифа инкапсулируются в неблагоприятных условиях, обеспечивая себе выживание в организме пациента. Артур Феликс и его коллеги из Института Листера в Лондоне доказали наличие серологического ответа против этого полисахарида при брюшном тифе (Felix et al., 1935).
В 1960 г. эта вакцина успешно прошла масштабные клинические испытания в Югославии, СССР, Польше и Гайане. Она и до сих пор кое-где используется, но в большинстве стран от нее отказались из-за побочных эффектов, так как почти у каждого третьего вакцинированного она вызывала симптомы, присущие этому заболеванию.
Из-за побочных эффектов и низкой эффективности «убитых» вакцин, а также растущей устойчивости к антибиотикам возникла необходимость в более надежных средствах защиты. Ученые направили усилия на создание вакцины, основанной на живых бактериях, которая вызывала бы больший иммунный ответ. Так как дикий штамм представляет для здорового человека существенную угрозу, к 1983 г. был выведен ослабленный штамм, у которого были изменены гены, ответственные за выработку полисахарида Vi. Вакцина Ty21a стала первой живой пероральной вакциной против тифа. Она доказала свою эффективность и была лицензирована в 56 странах Азии, Африки, США и Европы (Levine et al., 1999).
Итогом тысячелетнего конфликта человеческой цивилизации с Salmonella enterica, серотип typhi стали, по сути, три вакцины. И, по мнению ВОЗ, это противостояние еще далеко от своего завершения.
Примечания
- Song J, Willinger T, Rongvaux A, Eynon EE, Stevens S, Manz MG, Flavell RA, Galán JE. A mouse model for the human pathogen Salmonella typhi. — Cell Host Microbe. 2010 Oct 21;8(4):369-76.
- В. Н. Тимченко, Л. В. Быстрякова. Инфекционные болезни у детей. — «СпецЛит», 2001. — С. 285—296. — ISBN 5-299-00096-0.
- Crump JA, Luby SP, Mintz ED. The global burden of typhoid fever. Bull World Health Organ 2004; 82: 346-353.
- Е. П. Шувалова. Инфекционные болезни. — «Медицина», 2005. — С. 70—88. — ISBN 522-504-00-63.
- Н. Д. Ющук, Ю. Я. Венгеров. Инфекционные болезни. — «Медицина», 2003. — С. 64—73. — ISBN 5-225-04659-2.
- Ж. И. Возианова. Инфекционные и паразитарные болезни. — «Здоров’я», 2000. — Т. 1. — С. 340—379. — ISBN 5-311-011-696.
- «Энтеросорбция» под ред. проф. Н.А. Белякова — Л., 1991. — 336с.
Симптомы брюшного тифа

При постепенном начале, лихорадка прогрессирует медленно. Максимальное повышение температуры (до сорока градусов) наблюдается к пятому-седьмому дню заболевания. У пациентов с острым началом, тяжелая интоксикация и высокая лихорадка может отмечаться уже на вторые сутки заболевания.
Справочно. Больные брюшным тифом резко заторможены, адинамичны, безучастны к происходящему. При попытке заговорить с ними, они дают односложные ответы после длительной паузы либо не отвечают вообще. Кожные покровы бледные и слегка цианотичные. В некоторых случаях, может отмечаться легкое покраснение лица и его отечность.
Поражение сердечно-сосудистой системы сопровождается снижением артериального давления и замедлением частоты сердечных сокращений (брадиаритмия).
Больных часто беспокоит появление кашля, заложенности носа. При аускультации легких можно выслушать массу рассеянных сухих хрипов.
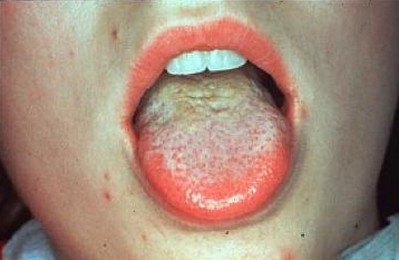
Язык при брюшном тифе
Характерно утолщение языка, появление на нем четких отпечатков зубов и сероватого налета
При этом на кончике и краях языка налет отсутствует и обращает на себя внимание их ярко-красный цвет
В зеве умеренная гиперемия, миндалины увеличены.
При пальпации живота отмечается го сильная вздутость, появление грубого звучного урчания в подвздошной области. Пальпация живота резко болезненна.
Пациентов беспокоят сильные боли в животе (проявление илеита и мезаденита), запоры, тошнота, рвота, резко выраженная слабость. Постепенно развивается олигурия (снижение объема мочеиспускания).
Справочно. В период разгара болезни пациенты находятся в состоянии тяжелейшего ступора. Они не узнают близких и персонал больницы, отмечаются бред и галлюцинации, сильнейшая дневная сонливость и ночная бессонница, бессвязная речь и т.д.
В некоторых случаях, возможно появление мелких язвочек на небных дужках (признаки ангины Дюге). К десятому дню болезни у большинства больных появляются красновато-розоватые высыпания розеолезного характера, покрывающие живот, нижнюю часть грудной клетки и, иногда, конечности.
Важно. Сыпь отличается строгой мономорфностью, то есть она может быть только розеолезной
Число высыпаний варьирует от шести до восьми (редко больше). Высыпания резко выделяются на фоне бледной кожи. При тяжелом течении заболевания сыпь может носить геморрагический характер.
Розеолезные брюшнотифозные высыпания
Сыпь держится от трех до пяти дней, после ее исчезновения остается слабая пигментация кожи. В дальнейшем, возможно подсыпание новых элементов. У большинства больных кожа стоп и ладоней приобретает выраженное желтоватое окрашивание (желтуха, связанная с эндогенной каротиновой гиперхромией кожи, за счет нарушения превращения каротина в витамин А).
В единичных случаях возможно появление симптомов сердечной недостаточности.
В разгар болезни язык может покрываться кровоточащими язвами и трещинами, губы сухие, покрытые корками. Стул приобретает зеленоватый цвет. Несмотря на запоры (задержка стула обусловлена парезом кишечника), стул жидкий.
Появление учащенного сердцебиения (тахикардия) характерно для присоединения осложнений (кишечных кровотечений, коллапсов, прободений язв).
Возможно появление симптомов холецистита, пиелита, пиелонефрита, тромбофлебита, цистита, мастита, у мужчин могут возникнуть эпидидимиты и орхиты.
Важно. Наиболее тяжелыми осложнениями периода разгара являются прободения брюшнотифозных язвенных поражений кишечника с развитием профузного кровотечения, перитонита, сепсиса и шоковых состояний.
Лечение брюшного тифа
Диета при брюшном тифе
диета
| Разрешенные продукты | Запрещенные продукты |
| Вчерашний хлеб | Свежая сдоба |
| Ацидофильное молоко, трехдневный кефир, свежий творог | Алкоголь |
| Яйца по 1 в день, сваренные всмятку или в виде омлета | Перловая, пшенная, ячневая крупа |
| Говядина, телятина, рыба вареные, тушеные или приготовленные на пару | Жирные и жареные блюда |
| Мясное суфле, паровые котлеты, домашний паштет | Свинина, баранина, мясо утки, гуся |
| Овощи в виде пюре и пудингов | Кофе с молоком, газированные напитки |
| Фрукты и ягоды в виде киселей и муссов | Консервированные и копченые блюда |
| Мелко порубленная молодая зелень | Свежие овощи и фрукты |
| Сахар, варенье | Горчица, хрен, кетчуп, острые специи |
| Протертые каши: гречневая, овсяная | Мороженое и кондитерские изделия с кремом |
| Супы на нежирном бульоне с крупами и фрикадельками | Соленья и маринады |
| Оливковое, подсолнечное, сливочное масло | |
| Чай, какао с небольшим добавлением молока, компоты, разведенные наполовину водой соки из свежих фруктов |
Эпидемиология брюшного тифа
В 2000 году брюшной тиф унес жизни 217 тысяч человек при 21,7 млн случаев заражения. Чаще всего инфицированию брюшным тифом подвергаются дети и подростки от 5 до 19 лет. В 2013 году заболевание привело к гибели 161 тысячи человек — по сравнению с данными 1990 года — 181 тысяча. Наиболее подвержены заражению младенцы, дети и подростки центральной части южной и Юго-Восточной Азии, а также из стран Африки к югу от Сахары. До открытия антибиотиков летальность вследствие брюшного тифа составляла 10-20%. Сегодня благодаря своевременному лечению, она составляет менее 1%. Тем не менее, у примерно 3-5% инфицированных людей будет наблюдаться хронизация процесса в желчном пузыре. Так как брюшной тиф — антропонозная инфекция, хроническое носительство, которое может длиться десятилетиями с дальнейшим распространением инфекции, становится важнейшей задачей, что усложняет выявление и лечение заболевания. В последнее время изучение тифа связано с возникновением большой вспышки, и знание о существовании носителя на уровне генома дает новое понимание о патогенезе заболевания.
Очистка воды и улучшение обработки пищевых продуктов в промышленно развитых странах привели к сокращению числа вспышек заболеваемости. Развивающиеся страны Азии и Африки до сих пор имеют самые высокие показатели заболеваемости брюшным тифом. Эти районы не имеют доступа к чистой воде, надлежащих санитарно-технических систем и медицинских учреждений. И удовлетворение основных потребностей в области общественного здравоохранения в данных странах будет осуществлено еще нескоро.
Диагностика
Фото: lebzdrav.ru
Основным возбудителем заболевания является сальмонелла. Бактерия проникает в организм человека через рот. Далее микроб проходит через толстый кишечник и лимфаузлы. Именно на данном этапе происходит размножение бактерий и попадание их в кровеносную систему. В связи с этим развивается интоксикационный синдром.
Диагностика брюшного тифа. Внешние признаки
Очень важны при выявлении брюшного тифа внешние показатели. На начальном этапе (длительности заболевания 3-5 дней) температура тела больного будет достигать высочайших показателей. Лицо при этом припухлое, кожа сухая, синеватая, в области грудной клетки могут появиться прыщики в виде розеолы.
Язык больного отёчен и сух, у основания покрыт сине-серой плёнкой, по краям могут обнаруживаться отпечатки зубов. Живот при этом вздут, наблюдается урчание, боли. Анализ на брюшной тиф в первые 2 дня показывает нормальное количество лейкоцитов. На последней стадии заболевания обнаруживается лимфоцитоз, лейкопения, значительное повышение СОЭ и нейтропения.
Диагностирование с помощью лабораторных исследований
Самым достоверным методом в обнаружении болезни является определение количества выделения гемокультуры сальмонеллы. Ранняя диагностика позволяет получить положительные результаты в течение всего периода лихорадочного состояния больного.
Бак-анализ на брюшной тиф следует проводить ежедневно в течение 3-х дней. Осуществлять обследование в 1-ый день рекомендуется до приёма противомикробных препаратов. Кровь на брюшной тиф берётся у больного в количестве 5-10 мл на 100 мл желчесодержащей среды. С целью диагностики анализы проводятся до тех пор, пока температурные показатели больного не придут в норму. Исследованию также подвержены гной, мокрота, экссудатная жидкость, испражнения. Их, как правило, берут на анализ на 2-ой или 3-ей неделе от начала болезни. Исследования могут повторяться при необходимости каждые 5-7 дней.
Стоит сказать, что бактериальная палочка, вызвавшая заболевание, может обнаружиться в моче и кале не только у больного брюшным тифом, но и у бактерионосителей во время любых лихорадочных состояний.
Серологическое обследование на брюшной тиф также имеет большое значение при диагностировании. Исследования осуществляются на 7-10 день от начала заболевания. Серодиагностика брюшного тифа направлена на выявление накопления титра О-антител.
Так, положительный ответ с антигеном типа Vi говорит о продолжительном носительстве возбудителя. Плюсовая реакция на брюшной тиф с Н-антигеном свидетельствует о том, что больной переносил недуг ранее, или ему проводилась вакцинации. В последнее время всё чаще заболевание диагностируют с помощью ИФА.
Обследование на брюшной тиф проводится при помощи взятия на анализ кала и желчи. В данном случае диагностика направлена на выявление тифопаратифозного носительства.
Помните: ставить диагноз должен только доктор, поскольку многие признаки брюшного типа соответствуют симптомам других заболеваний. Самостоятельное диагностирование (и тем более лечение) может привести к необратимым последствиям.
Специфическая профилактика брюшного типа заключается в обязательном вакцинировании, обогащённом Vi-антигеном. Прививание осуществляется взрослым и детям до 7 лет. Обязательная и сортированная вакцинация против брюшного тифа проводится детям до 15 лет и взрослым.
Что касается неспецифической профилактики, то в данном случае следует провести общесанитарные мероприятия, направленные на борьбу с мухами (частыми разносчиками бактерий), улучшение качества водоснабжения и санитарной очистки населённых пунктов и т. д.
Возбудитель и его свойства
Возбудители тифопаратифозных заболеваний относятся к энтеробактериям рода сальмонелл. Латинское название — Salmonella typhi. Паратифы А и В (Б в русском правописании клиницистами не применяется) соответственно названы сальмонеллами или бактериями паратифа А и В.
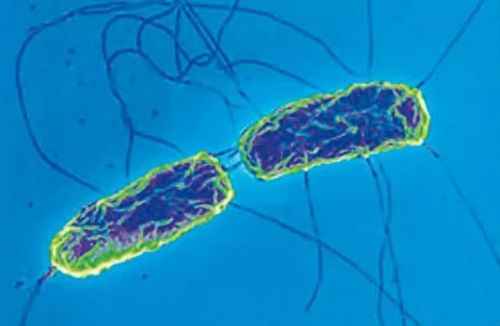 Мазок хорошо окрашивается анилиновыми красителями, палочки грамм-отрицательны, имеют округлые концы
Мазок хорошо окрашивается анилиновыми красителями, палочки грамм-отрицательны, имеют округлые концы
Снабжены жгутиками, поэтому подвижны. Не образуют спор и капсул. Для жизнедеятельности нужен кислород (аэробы). Хорошо выращиваются в лаборатории на питательных средах с желчью при температуре тела (37 градусов) и в слабощелочной среде.
Микробиологическим способом в бактериях тифа выделены 3 типа антигенных структур:
- соматический антиген-О — отличается устойчивостью к высоким температурам, выдерживает кипячение в течение 5 часов;
- жгутиковый антиген-Н — относится к термолабильным.
- поверхностный соматический антиген-Vi — термолабильный.
Бактерии образуют эндотоксин. Имеют высокую устойчивость во внешней среде, сохраняются:
- в стоячих водоемах — 30 и более дней;
- в помойках — свыше 30 дней;
- во льду — 60 дней.
Особое значение придается свойствам сохранять активность в пищевых продуктах:
- в хлебе — до двух месяцев;
- в мясе, масле, сыре — до трех месяцев;
- на овощах и фруктах — до 10 дней.
Брюшнотифозные бактерии гибнут за 2–3 минуты при кипячении, под влиянием растворов сулемы, лизола, фенола, хлорамина.
Какие осложнения вызывает брюшной тиф?
Осложнения подразделяются:
- на специфические, зависящие от воздействия возбудителя и токсина тифа;
- неспецифические, вызываемые сопутствующей микрофлорой.
К первым относятся:
- кишечные кровотечения;
- прободение стенки кишечника;
- инфекционно-токсический шок.
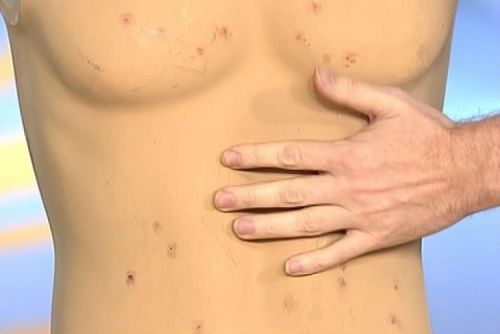 К восьмому дню на животе, грудной клетке появляется розеолезная сыпь в виде мелких розовых пятнышек, исчезающих при надавливании, количество элементов невелико
К восьмому дню на животе, грудной клетке появляется розеолезная сыпь в виде мелких розовых пятнышек, исчезающих при надавливании, количество элементов невелико
Ко второму виду принадлежат различные воспалительные болезни на фоне резкого угнетения иммунитета (пневмония, пиелонефрит, менингит, паротит, стоматит). Наибольшего внимания заслуживают специфические осложнения. Они могут возникнуть со второй недели болезни и позже.
Кишечное кровотечение — вызывается поражением сосудов при изъязвлении и отторжении некротических масс. Пациент бледнеет, пульт учащается, снижается артериальное давление, дегтеобразный жидкий стул появляется на второй день.
Прободение стенки наступает после формирования язв. Эта патология обнаружена у 30% умерших от тифа. «Сигналом» служат боли в животе в период разгара
При тифе отсутствуют «кинжальные» боли, поэтому внимание должны привлекать даже слабые
Признаки брюшного тифа не исключают напряжение мышц живота. Следует определять локальную чувствительность, усиление мышечной защиты, прослушать кишечные шумы, следить за участием стенки живота в дыхании. Неотложная помощь при кровотечении и прободении стенки кишечника состоит в срочной операции по жизненным показаниям.
Шоковое состояние вызывается выходом в кровь эндотоксина у ослабленных пациентов. Признаки не отличаются от любого шока.
Лечение и профилактика брюшного тифа
При обнаружении заболевания пациента сразу госпитализируют. Лечение проводят в инфекционном отделении, изолируя пациента от других. Для терапии используются антибактериальные препараты, активные против сальмонелл. Также для лечения применяют сульфаниамиды и цефалоспорины. Включают также другие лекарственные средства. Препараты:
- левомицетин;
- ибупрофен;
- лоперамид;
- имодиум;
- парацетамол;
- раствор Рингера;
- физиологический раствор и другие.
Внутривенно вводят дезинтоксикационные растворы для очищения крови и лимфы. При необходимости проводится хирургическое вмешательство.
Во время лечения требуется соблюдать правильное питание, постельный режим. В процессе восстановления подбирают витаминные комплексы. Лечение продолжается не менее четырех недель.
Избежать брюшного тифа возможно при соблюдении профилактических мер. Рекомендуется соблюдать правила гигиены, не употреблять загрязненную воду и испорченные продукты. При необходимости рекомендуется вакцинация. Немаловажным является эпидемиологический надзор.
Брюшной тиф – опасное инфекционное заболевание, которое быстро передается от больного человека здоровому. Соблюдение правил профилактики позволит избежать заражения. При появлении первых признаков требуется обратиться в медицинское учреждение.
Осложнения
Брюшной тиф относится к тяжелым заболеваниям и нередко влечет различные негативные последствия для здоровья пациента. Причиной возникновения осложнений является активная деятельность бактерий в организме человека. Немаловажным фактором является и возраст пациента, так как чаще всего последствия диагностируются у лиц пожилого возраста.
Последствия брюшного тифа делятся на специфические и неспецифические.
Неспецифические осложнения брюшного тифа
В эту группу входят заболевания, которые могут выступать в роли последствий не только брюшного тифа, но и других болезней. Брюшнотифозные бактерии кроме кишечника могут поражать и другие органы, провоцируя воспалительные процессы. Ситуация усложняется, когда к первичному воспалению присоединяется вторичная бактериальная инфекция.
К неспецифическим последствиям брюшного тифа относятся:
- со стороны дыхательной системы – пневмония (воспаление легочной ткани);
- со стороны сосудов – тромбофлебит (воспаление вен);
- со стороны сердца – миокардит (воспаление сердечной мышцы);
- со стороны почек – пиелит (воспаление в почечной лоханке), пиелонефрит (воспаление почечной ткани);
- со стороны нервной системы – периферический неврит (воспаление нервов), менингоэнцефалит (воспаление головного мозга и, в некоторых случаях, спинного мозга с последующим параличом);
- со стороны опорно-двигательного аппарата – артрит (воспаление суставов), хондрит (воспаление хрящевой ткани), периостит (воспаление надкостницы);
- со стороны мочеполовых органов – цистит (воспаление мочевого пузыря), простатит (воспаление простаты).
Специфические осложнения брюшного тифа
В эту категорию входят те последствия, которые характерны только для брюшного тифа. Наибольшим значением среди специфических последствий этого заболевания обладает инфекционно-токсический шок. Развивается такое состояние в разгар заболевания по причине массового поступления в кровь токсинов, которые выделяют брюшнотифозные бактерии. Эти токсины провоцируют спазм сосудов, в результате чего циркуляция крови нарушается.
Этапами инфекционно-токсического шока являются:
- Ранний. Сознание пациента сохраняется ясным, может наблюдаться тревога, двигательное беспокойство, отек лица и верхней половины туловища. Дыхание при этом учащенное, артериальное давление волнообразно повышается и снижается. У детей ранний этап обычно сопровождается рвотой, поносом, болями в животе (в верхней части).
- Выраженный. Тревожность и общее возбуждение первого этапа сменяется апатичным состоянием, двигательной заторможенностью. Кожные покровы пациента становятся бледными, холодными и влажными. Со временем возможно появление на коже кровоизлияний. Конечности приобретают синеватый оттенок. Температура и артериальное давление снижается, дыхание и пульс становятся слабыми. Резко уменьшается объем мочи. В этот период развиваются различные патологии со стороны почек, дыхательной системы.
- Декомпенсированный. Артериальное давление и температура тела продолжают падать. Пациента мучают судороги, возможна потеря сознания или кома. Кожа приобретает выраженный синий оттенок. Мочеиспускание отсутствует. Начинают проявляться симптомы дисфункции со стороны всех органов.
Диагностика брюшного тифа
Основными симптомами, наличие которых вызывает подозрение на брюшной тиф, являются:
- повышенная температура;
- изменения языка – его увеличение, сухость и покрытие по центру налетом;
- появление красноватой сыпи на теле;
- диспепсические расстройства;
- проявления интоксикационного синдрома.
Анализы на брюшной тиф
К анализам, которые назначаются при диагностике брюшного тифа, относятся:
- общеклинические анализы;
- бактериологические анализы (посевы);
- серологические анализы.
антигенов
|
|
|
|
Общеклинические анализы |
|
|
Бактериологические анализы |
|
|
Серологические анализы |
|
Общеклинические анализы при брюшном тифеВозможными изменениями клинического анализа крови при брюшном тифе являются:
- умеренное повышение лейкоцитов (белых клеток крови);
- лейкопения (уменьшение числа лейкоцитов);
- отсутствие эозинофилов (подвида лейкоцитов);
- умеренное повышение числа лимфоцитов (подвида безъядерных лейкоцитов);
- умеренное ускорение оседания эритроцитов.
Возможными изменениями в общем анализе мочи при брюшном тифе являются:
- присутствие белка;
- высокий уровень эритроцитов (красных клеток крови);
- высокий уровень цилиндров.
Посевы при брюшном тифе
К биологическим жидкостям, которые используют для посева при брюшном тифе, относятся:
- кровь;
- моча;
- каловые массы;
- содержимое двенадцатиперстной кишки (желчь);
- грудное молоко.
Посев кровиглюкозыПосев мочиПосев каловых масс
Серологическое обследование на брюшной тиф
антителаОсновными антигенами, которые обнаруживаются в крови больного при брюшном тифе, являются:
- О-антиген;
- Н-антиген;
- Vi-антиген.
иммунитетаК реакциям серологического обследования на брюшной тиф относятся:
- реакция Видаля;
- реакция непрямой гемагглютинации;
- реакции флюоресцирующих антител.
Реакция Видаля при брюшном тифе
Этапами реакции Видаля являются:
- наполнение ряда пробирок по 1 миллилитру физиологического раствора;
- добавление 1 миллилитра сыворотки в первую пробирку и получение разведения 1 к 50;
- отсос пипеткой из первой пробирки 1 миллилитра и добавление его во вторую пробирку – получается разведение 1 к 100;
- повтор манипуляций до получения растворов в соотношении 1 к 800;
- добавление специального диагностикума в каждую пробирку;
- двухчасовая инкубация при 37 градусов Цельсия;
- последующее содержание пробирок при комнатной температуре в течение суток.
Реакция непрямой гемагглютинацииРеакции флюоресцирующих антител
Профилактика брюшного тифа
К мерам, направленным на предотвращение брюшного тифа, относятся:
- индивидуальная профилактика;
- дезинфекция (при заражении брюшным тифом);
- экстренные меры при эпидемии брюшного тифа.
Индивидуальная профилактика
гигиенупитанияМерами индивидуальной профилактики являются:
- контроль качества потребляемых продуктов и питьевой воды;
- соблюдение стандартов личной гигиены;
- организация действенной борьбы с мухами.
Контроль качества потребляемых продуктов и питьевой водымолокоМерами профилактики против алиментарного и водного заражения брюшным тифом являются:
- для питья применяется только кипяченая или бутилированная вода;
- все продукты (особенно скоропортящиеся) следует хранить в закрывающейся таре;
- контакт между сырыми продуктами и готовой пищей нужно ограничивать;
- не следует приобретать продукты в местах стихийной торговли (несанкционированные рынки, торговые палатки у обочин дорог);
- молоко следует кипятить, а творог, приготовленный из сырого молока, подвергать термической обработке;
- фрукты и овощи, употребляемые в сыром виде, нужно ошпаривать кипятком.
Соблюдение стандартов личной гигиеныОрганизация действенной борьбы с мухами
Мерами борьбы с мухами являются:
- правильное хранение (в закрывающихся емкостях) и регулярный сбор пищевых отходов;
- обработка мусорных ведер дезинфицирующими средствами;
- при наличии на участках возле дома выгребных ям – обеспечение должного содержания в соответствии с санитарными нормами;
- установление специальных ловушек в местах большого скопления мух;
- предотвращение проникновения насекомых в помещение (установка на двери и окна защитных сеток);
- поддержка чистоты на кухне.
Дезинфекция при заражении брюшном тифе
Текущая дезинфекцияМерами текущей дезинфекции являются:
Предметы личного пользования (посуда, постельное белье, полотенца). Пациенту предоставляется отдельная посуда, полотенца и белье. Грязное белье и полотенца складируются в отдельную закрытую тару и стираются отдельно. Эффективным методом дезинфекции текстильных изделий является кипячение в растворе из соды и мыла (на 10 литров воды берется 100 грамм мыла и 30 грамм кальцинированной соды). Кипятить нужно минимум 2 часа. Посуду после использования кипятят в течение 15 минут, добавляя в воду любое моющее средство.
Борьба с мухами. Систематически проводится дезинсекция (уничтожение мух химическими препаратами)
Особое внимание уделяется местам, где мухи откладывают потомство (туалетам, мусоросборникам). На окна в помещениях, где проживает носитель бактерий, устанавливаются защитные сетки
Также рекомендуется использование липких лент, отравленных приманок и других средств борьбы с мухами.
Выделения больного. Если пациент проживает в условиях, где отсутствует канализация, продукты его жизнедеятельности (кал, моча) засыпают порошком хлорной извести и только через час сливают в выгребную яму. Предметы, используемые для туалета (горшки, ведра), после каждого раза применения погружают в раствор хлорамина или хлорной извести на 30 минут, после чего подвергают кипячению.
Стены, пол и другие поверхности. В комнате, где находится пациент, каждый день делают влажную уборку, используя горячую воду, в которую добавлено хозяйственное мыло (натертое на терке) или любой хозяйственный порошок. В туалете после посещения обрабатывают унитаз, пол и стены на высоте 2 метров раствором хлорамина или лизолом.
Заключительная дезинфекция
Экстренные меры при эпидемии брюшного тифа
К противоэпидемическим мероприятиям относятся:
повышенное внимание к лицам, которые могут быть больны брюшным тифом;
учет и регистрация всех случаев заражения с предоставлением информации в соответствующие органы;
обследование зон, в которых были выявлены случаи заболевания (выявление источника инфекции, путей передачи, условий, способствующих заражению);
проверка лиц, с которыми контактировал больной (членов семьи, коллег по работе, одноклассников или одногруппников);
своевременная госпитализация больных;
выписка пациентов в соответствии с существующими правилами (не ранее, чем через 3 недели, после трехкратного исследования мочи и кала);
наблюдение выписавшихся пациентов (на протяжении 3 месяцев они должны сдавать анализ на брюшной тиф);
проведение санитарно-просветительной работы с населением.