Фокальная эпилепсия у детей излечима или нет
Содержание:
- Международная классификация эпилепсии
- Профилактика
- Фокальные приступы, исходящие из височной коры
- Диагностика
- Типы припадков и их симптомы
- Особенности развития и причины возникновения
- Причины и механизм развития
- Что собой представляет криптогенная эпилепсия
- Симптомы парциальных судорог
- Лечение
- Диагностика фокальной эпилепсии
Международная классификация эпилепсии
(Comission of classification an terminology of the International League against Epilepsy. Prorosal for revised classification of the epilepsies and epileptic syndromes), принятая в 1989 г. В Нью-Дейли наконгрессе Международной Противоэпилептической Лиги (ILAE)
1. Формы локализационно-обусловленные (очаговые, фокальные, локальные, парциальные)
1.1. Идиопатические (с возраст-зависимым началом)
— Доброкачественная эпилепсия детского возраста с центрально-височными спайками (роландическая).
— Эпилепсия детского возраста с затылочными пароксизмами (ранний тип Панайотопулоса, поздний тип Гасто).
— Первичная эпилепсия чтения.
1.2. Симптоматические
— Хроническая прогрессирующая парциальная эпилепсия Кожевникова, синдром Расмуссена
— Приступы, характеризующиеся специфическими способами провокации (стимулсенситивные).
— Другие формы эпилепсии с известной этиологией или органическими изменениями в мозге (лобная, височная, теменная, затылочная),
1.3. Криптогенные
2. Генерализованные формы эпилепсии
2.1. Идиопатические (с возраст-зависимым началом)
— Доброкачественные семейные судороги новорожденных.
— Доброкачественные судороги новорожденных.
— Доброкачественная миоклоническая эпилепсия младенческого возраста.
— Абсансная эпилепсия детского возраста (детская абсансная эпилепсия).
— Юношеская абсансная эпилепсия.
— Юношеская миоклоническая эпилепсия.
— Эпилепсия с генерализованными судорожными приступами пробуждения (изолированными генерализованными судорожными приступами).
— Другие генерализованные идиопатические формы эпилепсии, не названные выше.
— Формы, характеризующиеся специфическими способами провокации (чаще фотосенситивная эпилепсия).
2.2. Криптогенные и/или симптоматические
— Синдром Веста (инфантильные спазмы).
— Синдром Леннокса-Гасто.
— Эпилепсия с миоклонически-астатическими приступами.
— Эпилепсия с миоклоническими абсансами.
2.3. Симптоматические
2.3.1. Неспецифической этиологии
— Ранняя миоклоническая энцефалопатия.
— Ранняя младенческая эпилептическая энцефалопатия с паттерном вспышка-угнетение на ЭЭГ (синдром Отахара).
— Другие симптоматические генерализованные формы эпилепсии, не названные выше.
2.3.2. Специфические синдромы
3. Формы эпилепсии, не имеющие четкой классификации как парциальные или генерализованные
3. 1. Имеющие как генерализованные, так и парциальные проявления.
— Судороги новорожденных.
— Тяжелая миоклоническая энцефалопатия раннего детского возраста (синдром Айкарди).
— Эпилепсия с непрерывными комплексами спайк-волна во время фазы медленного сна.
— Приобретенная эпилептическая афазия (синдром Ландау-Клеффнера).
— Другие неклассифицируемые формы эпилепсии, не определенные выше.
3.2. Не имеющие четких генерализованных или парциальных признаков.
4. Специфические синдромы
4.1 .Ситуационно-обусловленные приступы.
— Фебрильные судороги.
— Приступы, возникающие по причине только острых метаболических или токсических нарушений.
4.2. Изолированные приступы или изолированный эпилептический статус.
В классификации 2001 года введены существенные терминологические новшества, например, термин «парциальные» заменен на «фокальные», дефиниция «криптогенная» заменена на «вероятно-симптоматическую», термин «судороги» на «приступы».
Профилактика
Как таковой специфической профилактики не разработано. Но есть некоторые рекомендации, позволяющие свести риски к минимуму. Среди таковых:
- Избегание стрессов. По возможности. Если работа или характер и образ жизни предполагают постоянные высокие эмоциональные и психические нагрузки, рекомендуется освоить техники релаксации, по необходимости стоит обращаться к психотерапевту.
- Адекватная физическая нагрузка. Никаких перегрузок. Гиподинамия также не желательна, хотя не играет столь катастрофической роли.
- Полноценный сон. Не менее 7 часов за ночь для взрослого, не менее 8 (в обязательном порядке) для ребенка школьного возраста. 8-9 для совсем молодых пациентов.
- Полноценное питание. Рацион лучше обсудить с диетологом. В нем должно быть достаточное количество витаминов группы B для поддержания нервной системы в тонусе.
- Своевременное лечение всех соматических заболеваний, если таковые есть. Без исключения. Особенно опасны сердечно-сосудистые патологии, заболевания эндокринной системы, опорно-двигательного аппарата на уровне шейного отдела позвоночника.
- Избегание резких перепадов температуры.
- Регулярное прохождение профилактических осмотров.
Вам также может быть интересно:
Фокальные приступы, исходящие из височной коры
→ сопровождаются различными видами ауры и автоматизмов.
Ауры, наблюдаемые при височной эпилепсии:
- вегетативно-висцеральная эпигастральная (неприятные ощущения в области живота с восходящим эпилептическим ощущением);
- психическая (например, ощущение «уже виденного», «уже слышанного»); вегетативная (бледность, покраснение лица);
- обонятельная (ункусные атаки Джексона) – ощущение неприятных запахов (жженой резины, серы);
- интеллектуальная;
- слуховая;
- зрительная – сложные зрительные галлюцинации.
Автоматизмы, встречаемые при фокальных приступах, исходящих из височной доли:
- ороалиментарные (чмокание, жевательные движения, облизывание губ, глотательные движения);
- кистевые автоматизмы (ипсилатерально очагу),
- амбулаторные автоматизмы;
- вербальные автоматизмы;
- дистоническая установка кисти (контралатерально очагу);
- типичное развитие фокального аутомоторного приступа, аура (застывание с остановкой взора (staring)), ороалиментарные автоматизмы, кистевые автоматизмы и контралатерально – дистоническая установка кисти (вторично-генерализованный приступ).
Диагностика
Диагностикой и лечением болезни занимаются невролог и эпилептолог.
Постановка диагноза не представляет сложности для врача, так как симптомы являются слишком характерными.
Главное — это верно определить тип болезни, чтобы назначить соответствующую терапию.
Основной диагностический метод — энцефалограмма. Больному на голову надеваются электроды. Они фиксируют проводимость нервных импульсов.
При этом выявляется очаг заболевания, его локализация. Часто врачи специально провоцируют приступ, потому что чрезмерная активность в спокойном состоянии отсутствует.
Для дифференцирования идиопатической эпилепсии от симптоматической назначают МРТ. Этот метод позволяет исключить органические изменения в мозге.
Окончательное утверждение диагноза осуществляется по следующим основаниям:
- Характеру приступов.
- Результату обследования умственного развития ребенка.
- Наличию наследственной предрасположенности.
При обследовании детей до года возникают определенные трудности. Так как в этом возрасте клиническая картина неясна.
Типы припадков и их симптомы
Главными признаками идиопатической эпилепсии являются припадки. Они делятся на типы, в зависимости от характера течения:
- абсансные;
- миоклонические;
- тонико-клонические.
Абсансы
Представляют собой кратковременную потерю сознания без судорог. У больного затуманивается взгляд, он смотрит в одну точку и не реагирует на внешние раздражители.
Такие приступы встречаются преимущественно в детском возрасте. Ребенок как будто замирает, прерывая свое занятие.
К этой группе относятся и сложные абсансы. Помимо потери сознания, у пациента присутствуют хаотичные движения губ, рук, лица. Длительность приступа — до 2 минут, частота повторения — до нескольких десятков в день.
Миоклонус
Кратковременные судороги, охватывающие отдельные части тела или все мышцы. Характерны приседания, у больного как будто подкашиваются ноги. Сознание обычно не теряется.
Длительность приступа — 10-50 секунд. Основное время возникновения — утренние часы после сна.
Тонико-клонические
 Возникает у пациентов с пораженными обоими полушариями.
Возникает у пациентов с пораженными обоими полушариями.
Приступ длится долго, до 5 минут. Начала у эпилептика начинается мышечный тонус, он теряет сознание. Затем появляются судороги по всему телу.
Во время припадка выделяется слюна, начинается неконтролируемое мочеиспускание. Затем происходит внезапное мышечное расслабление. После возвращения сознания больной не может вспомнить, что с ним произошло.
Часто приступы возникают неожиданно. Иногда им предшествует аура. Она характеризуется повышением температуры, побледнением кожи, слуховыми или обонятельными галлюцинациями.
У пациента начинается приступ паники, неконтролируемый страх, необъяснимая эйфория. Нередко у детей наблюдается сочетание разных видов приступов, например абсансы протекают с признаками миоклонических припадков.
Детская идиопатическая эпилепсия проявляется в 2-10 лет. Обычно приступы протекают по принципу сложных абсансов. При своевременном лечении от симптомов удается избавиться к 15-16 годам.
В подростковом возрасте заболевание протекает тяжелее и проявляется тонико-клоническими припадками.
Факторами, провоцирующими припадок, являются:
- Недостаток сна.
- Резкое пробуждение.
- Стресс.
- Месячные.
Если диагностирован фотосенситивный тип болезни, то приступы могут начаться в следующих ситуациях:
- при просмотре фильма;
- при резком включении света;
- из-за мигания гирлянды;
- в результате отражения света от воды, снега, стекла.
Часто такие люди страдают светобоязнью. Долгое время болезнь может протекать бессимптомно. Небольшие судороги и обмороки списывают на утомление, хотя это может служить «первым звоночком».
Особенности развития и причины возникновения
Фокальная эпилепсия объединяет все формы эпилептического пароксизма, который возникает на фоне усиления эпи-активности в ограниченных структурах головного мозга. Развитие идиопатической фокальной эпилепсии может происходить с вовлечением в патологический процесс окружающих мозговых тканей, что обуславливает появление вторичной генерализации приступа. Часто эпилепсия сопутствует детскому церебральному параличу (ДЦП).
Подобный пароксизм фокальной эпилепсии отличают от эпилепсии генерализированного типа, имеющей первичный диффузный характер. Различают и эпилепсию мультифокального типа, которая характеризуется появлением нескольких локальных зон в отдельных участках головного мозга.
Рассматривая статистику, можно сделать вывод, что подобное нарушение работы клеток головного мозга, то есть эпилепсию фокального типа, диагностируют в 80% случаев среди всех форм заболевания. Большая часть приходится на детский возраст. Что касается возможности поступления в армию с таким диагнозом, юношей отстраняют от службы, исключая из военнообязанных и, выдавая военный билет.
Основные причины структурных изменений – травмирование органа, инфекционное или ишемическое поражение мозга. Среди этиологических факторов:
- врожденный порок развития головного мозга, который локализуется в четко ограниченном участке и протекает по типу фокальной корковой дисплазии у новорожденного, врожденной церебральной кисты у младенца, артериовенозной мальформации органа, проявляющейся у ребенка в младенческом возрасте;
- черепно-мозговая травма в анамнезе (в детстве или на протяжении жизни у взрослого человека);
- инфекционное поражение головного мозга с формированием абсцесса, развитием энцефалита, цистицеркоза, нейросифилиса;
- нарушение работы сосудов в органе, например, после перенесенного геморрагического инсульта, при метаболической энцефалопатии, опухолевидном новообразовании.
Различают симптоматическую фокальную эпилепсию, идиопатическую и криптогенную. При симптоматическом типе во всех случаях можно определить причину и особенности морфологических изменений. Последние легко рассмотреть при томографическом исследовании органа. Криптогенная эпилепсия имеет вторичную этиологию, выявить морфологические изменения в таком случае нейровизуализацией невозможно.
Развитие идиопатической фокальной эпилепсии происходит при отсутствии каких-либо изменений в центральной нервной системе, способствующих развитию патологии. Этиология болезни связана с генетической канало- и мембранопатией, расстройством созревания коры мозга. Во всех случаях идиопатическая патология имеет доброкачественную природу.
После гибели нейронов в головном мозге развивается глиоз – процесс, обусловленный замещением погибших нейронов другими клетками с образованием своеобразного рубца, в основе которого – глиальные элементы. Последние защищают ткани, которые остались здоровыми.
Причины и механизм развития
В современной медицине точных сведений о непосредственных причинах развития криптогенной эпилепсии нет, и это является ее главным отличием. Предположительно патология формируется под влиянием следующих причин:
- Вредные привычки. Злоупотребление алкогольными напитками и наркотическими препаратами;
- Черепно-мозговые травмы: сотрясение мозга, ушиб, нарушение целостности костей черепа;
- Вирусная и бактериальная инфекция: менингококки, вирус кори, краснухи и другие;
- Наследственная предрасположенность. Многие ученые предполагают, что криптогенная эпилепсия передается из поколения в поколение, ее развитие у человека заложено еще с рождения, на генном уровне, при наличии определенных факторов заболевание появляется и прогрессирует;
- Нарушение работы, тяжелые заболевания почек и печени;
- Сопутствующие патологии сосудов, питающих нервную ткань головного мозга, инсульты, инфаркты;
- Интоксикация химическими соединениями, лекарственными средствами;

Эпилептические припадки обычно провоцируют очень громкие звуки, яркий свет, резкие перепады температуры. Симптоматическая эпилепсия у детей появляется из-за снижения концентрации кислорода, доставляемого с током крови от матери к плоду, вследствие чего образуется гипоксия.
Механизм развития до конца не изучен в связи с отсутствием точных данных об этиологии. Установлено, что клиническая картина появляется на фоне органических изменений тканей головного мозга. В этом немаловажную роль играет нейрогуморальная регуляция, ее сбой и является пусковым механизмом для генерирования спонтанных электрических импульсов, передающихся от нейрона к нейрону и формирующих эпилептический очаг. Отмечается, что обмен липидов при подобном состоянии остается стабильным, но при этом организм задерживает большее количество воды. По мере увеличения числа приступов, прогрессируют изменения строения тканей центральной нервной системы, возникает арахноидит, энцефалит, а также откладывается фибрин на стенках кровеносных сосудов, разрушается основное белое и серое вещество органа.
Что собой представляет криптогенная эпилепсия
Фокальная эпилепсия возникает на фоне раздражения определённого участка коры, который отвечает за соответствующие двигательные, чувствительные, вегетативные или психические функции. Данное поражение чётко отграничено и редко распространяется на всю поверхность полушарий. Парциальные приступы наблюдаются у 85% взрослых больных и у 65-75% детей, страдающих этим недугом. Они считаются в большинстве своём признаком симптоматической эпилепсии, то есть возникают вследствие структурных изменений в головном мозге (инсульта, сотрясения, энцефалита и т.д.).
Но есть ситуации, когда достоверно установить причину припадков не получается, используя даже новейшие диагностические методики. Тогда диагностируется «парциальная эпилепсия неизвестной этиологии», или «криптогенная фокальная эпилепсия».
Симптомы парциальных судорог
Ведущим симптомом эпилепсии считаются фокальные приступы, которые подразделяются на простые и сложные. В первом случае отмечаются следующие расстройства без потери сознания:
- моторные (двигательные);
- чувствительные;
- соматосенсорные, дополняемые слуховыми, обонятельными, зрительными и вкусовыми галлюцинациями;
- вегетативные.
Продолжительное развитие локализованной фокальной (парциальной) симптоматической эпилепсии приводит к появлению сложных приступов (с потерей сознания) и психическим расстройствам. Эти припадки нередко сопровождаются автоматическими действиями, которые пациент не контролирует, и временной спутанностью сознания.
Со временем течение криптогенной фокальной эпилепсии может принять генерализованный характер. При подобном развитии событий эпиприступ начинается с судорог, затрагивающих в основном верхние части тела (лицо, руки), после чего распространяется ниже.
Характер припадков меняется в зависимости от пациента. При симптоматической форме фокальной эпилепсии возможно снижение когнитивных способностей человека, а у детей отмечается задержка интеллектуального развития. Идиопатический тип заболевания не вызывает подобных осложнений.
Очаги глиоза при патологии также оказывают определенное влияние на характер клинической картины. По этому признаку выделяют разновидности височной, лобной, затылочной и теменной эпилепсии.
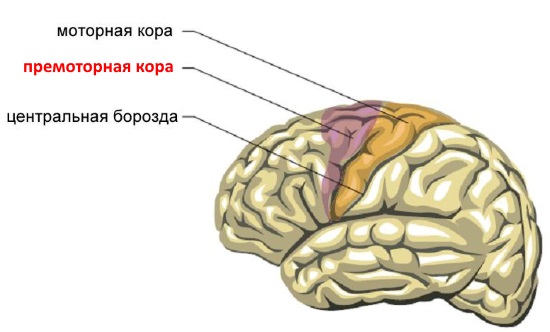
Поражение лобной доли
При поражении лобной доли возникают двигательные пароксизмы джексоновской эпилепсии. Эта форма заболевания характеризуется эпиприступами, при которых пациент сохраняет сознание. Поражение лобной доли обычно вызывает стереотипные кратковременные пароксизмы, которые в дальнейшем становятся серийными. Изначально во время приступа отмечаются судорожные подергивания мышц лица и верхних конечностей. Затем они распространяются на ногу с той же стороны.
Нередко отмечаются поворот глаз и головы. Во время припадков пациенты часто совершают сложные действия руками и ногами и проявляют агрессию, выкрикивают слова или издают непонятные звуки. Кроме того, данная форма заболевания обычно проявляется во сне.
Поражение височной доли
Такая локализация эпилептического очага пораженного участка мозга является наиболее распространенной. Каждый приступ неврологического расстройства предваряет аура, характеризующаяся следующими явлениями:
- боли в животе, не поддающиеся описанию;
- галлюцинации и другие признаки нарушения зрения;
- обонятельные расстройства;
- искажение восприятия окружающей действительности.
В зависимости от локализации очага глиоза приступы могут сопровождаться кратковременным отключением сознания, которое длится 30-60 секунд. У детей височная форма фокальной эпилепсии вызывает непроизвольные вскрикивания, у взрослых – автоматические движения конечностями. При этом остальное тело полностью замирает. Возможны также приступы страха, деперсонализация, возникновение ощущения, будто текущая ситуация нереальна.

По мере прогрессирования патологии развиваются психические расстройства и когнитивные нарушения: ухудшение памяти, снижение интеллекта. Пациенты с височной формой становятся конфликтными и морально неустойчивыми.
Поражение теменной доли
Очаги глиоза редко выявляются в теменной доле. Поражения этой части головного мозга обычно отмечаются при опухолях либо корковых дисплазиях. Эпиприступы вызывают ощущения покалывания, боли и электрических разрядов, которые пронизывают кисти и лицо. В некоторых случаях указанные симптомы распространяются на паховую зону, бедра и ягодицы.
К числу возможных симптомов относят нарушение речевых функций и ориентации в пространстве. При этом приступы теменной фокальной эпилепсии не сопровождаются потерей сознания.
Поражение затылочной доли
Локализация очагов глиоза в затылочной доле вызывает эпилептические приступы, характеризующиеся снижением качества зрения и глазодвигательными расстройствами. Также возможны следующие симптомы эпилептического припадка:
- зрительные галлюцинации;
- иллюзии;
- амавроз (временная слепота);
- сужение поля зрения.
https://youtube.com/watch?v=W2np-LeK8I0
При глазодвигательных расстройствах отмечаются:
- нистагм;
- трепетание век;
- миоз, затрагивающий оба глаза;
- непроизвольный поворот глазного яблока в сторону очага глиоза.
Одновременно с указанными симптомами пациентов беспокоят боли в области эпигастрия, побледнение кожных покровов, мигрень, приступы тошноты с рвотой.
Лечение
Лечение симптоматической эпилепсии базируется на нескольких принципах:
- Проводят монотерапию одним препаратом, так как одновременный прием нескольких средств одновременно может дать обратный эффект. Лекарства могут вступить в конфликт и вызвать ухудшение течения болезни.
- Дозу рассчитывают по принципу от меньшего к большему. Пациенты препараты начинают принимать постепенно, постоянно находятся под наблюдением врача. При необходимости дозировка корректируется.
- Лечение прекращают в случае прекращения приступов, причем необходима стойкая ремиссия в течение не менее четырех лет. Прием лекарств нельзя прекращать внезапно и самостоятельно, это делается только с разрешения врача во избежание рецидива. В период отмены медикаментозной терапии необходимо регулярное обследование ЭЭГ.
Что касается конкретных препаратов, которые применяются при лечении эпилепсии, то их много: Финлепсин, Карбамазепин, Зептол, Тимонил, Тегретол, Карбасан, Конвулекс, Депакин Хроно, Энкорат-Хроно, Вальпарин Ретард, Дифенин, Люминал и ряд других. Конкретный препарат выбирает врач в зависимости от причин возникновения заболевания, его формы, а также иных индивидуальных особенностей организма.
Симптоматическую эпилепсию также лечат радикальным путем – при помощи оперативного вмешательства. Это связано с тем, что при этой форме заболевания очаг нервной возбудимости можно диагностировать, а значит можно оперировать.
Успешнее всего методом резекции лечатся поражения височных долей мозга, благоприятный исход (полное исчезновение припадков) в этом случае может достигать 90%.
Диагностика фокальной эпилепсии
Впервые возникший парциальный пароксизм является поводом для тщательного обследования, поскольку может быть первым клиническим проявлением серьёзной церебральной патологии (опухоли, сосудистой мальформации, корковой дисплазии и пр.). В ходе опроса невролог выясняет характер, частоту, длительность, последовательность развития эпиприступа. Выявленные при неврологическом осмотре отклонения указывают на симптоматический характер ФЭ и помогают установить примерную локализацию очага поражения.
Диагностика эпилептической активности мозга осуществляется при помощи электроэнцефалографии (ЭЭГ). Зачастую фокальная эпилепсия сопровождается эпи-активностью, регистрируемой на ЭЭГ даже в межприступный период. Если обычная ЭЭГ оказывается неинформативна, то проводится ЭЭГ с провокационными пробами и ЭЭГ в момент приступа. Точное расположение эпи-очага устанавливается при проведении субдуральной кортикографии — ЭЭГ с установкой электродов под твёрдой мозговой оболочкой.
Выявление морфологического субстрата, лежащего в основе фокальной эпилепсии, производится путём МРТ. Для выявления малейших структурных изменений исследование должно проводится с малой толщиной срезов (1-2 мм). При симптоматической эпилепсии МРТ головного мозга позволяет диагностировать основное заболевание: очаговое поражение, атрофические и диспластические изменения. Если отклонения на МРТ не были выявлены, то устанавливается диагноз идиопатическая или криптогенная фокальная эпилепсия. Дополнительно может проводиться ПЭТ головного мозга, которая выявляет участок гипометаболизма церебральной ткани, соответствующий эпилептогенному очагу. ОФЭКТ на этом же участке определяет зону гиперперфузии во время приступа и гипоперфузии — в период между пароксизмами.