Гиперхолестеринемия
Содержание:
Причины гиперхолестеринемии
Нарушение липидного обмена характеризуют по Фредрикисону. Определить тип дислипидемии может только лечащий врач на основании анализов, жалоб больного и его осмотра.Таблица. Формы и причины гиперхолистериемии.
Поиск по сайту
Откуда берется высокий холестерин? Причины могут быть самыми различными. К примеру, одной из основных является попадание данного вещества в организм с высококалорийной пищей. По причине высокого содержания в еде холестерина жиры оседают на стенках сосудов, в результате чего образуются бляшки, которые препятствуют движению крови, тем самым повышая риск инфаркта или инсульта. В последнее время именно из-за неправильного питания участились случаи диагностирования гиперхолестеринемии. Кроме этого, вызвать повышение данного вещества могут изменения на гормональном уровне и нервозность.
В основном же это заболевание является наследственным. В этом случае показатели холестерина очень высокие и генетически обусловлены. Наследственная гиперхолестеринемия – это болезнь, которая вызвана дефектом гена, ответственного за кодировку структуры и функции рецептора к апопротеидам В/Е. У людей, болеющих гетерозиготной формой семейной гиперхолестеринемии (1 больной на 350-500 человек), функционирует только половина В/Е рецепторов, поэтому уровень увеличивается почти в два раза (до 9-12 ммоль/л). Факторами особого риска для появления заболевания считаются гипотиреоз, длительное употребление лекарств (стероидов, диуретиков и др.) и сахарный диабет.
Именно это является причиной формирования атеросклеротических бляшек. С развитием заболевания они могут полностью обтурировать просвет сосуда, нарушая кровоснабжение тканей. Наиболее опасно это для сердца и головного мозга. Ишемия этих органов может быть смертельно опасна, вызывая инфаркты и инсульты разной степени тяжести. Нарушается заживление травм и ранок, снижается полноценное функционирование организма. Появляются различные нарушения когнитивных функций: снижение памяти, концентрации, внимания и способности к сосредоточению.
Установлено, что только 25% животных жиров, превращающихся в холестерин, поступают с пищей
- Дефекты в структурном
- Снижение выработки «транспортных» ферментов. Формируется недостаток холестерина в одном месте и его переизбыток в другом;
- Нарушения в тканевых клетках. Они утрачивают способность контактировать с липопротеинами.
Вторичная форма развивается как симптом, сопутствующий заболеваниям печени, при которых затрудняется отток желчи, сахарному диабету или гипотиреозу. Иногда нарушения липидного обмена носят ятрогенный характер и связаны с длительным курсом лечения некоторыми препаратами.
Причиной большинства случаев гиперхолестеринемии являются погрешности диеты. Чрезмерное употребление животных жиров приводит к повышению содержания холестерина в крови. Разовое употребление блюд с высоким содержанием жира сопровождается транзиторной (преходящей) гиперхолестеринемией, при регулярном потреблении жирной пищи повышенное содержание холестерина становится постоянным.
Факторы риска развития и прогрессирования гиперхолестеринемии те же, что и для атеросклероза. Часть из них поддается изменению. Прежде всего, это образ жизни, особенности питания, наличие вредных привычек. Несколько сложнее придется пациентам с абдоминальным типом ожирения, сахарным диабетом и диагностированной артериальной гипертензией.
Риск развития нарушений липидного обмена у мужчин выше, чем у женщин, повышается с возрастом. В группу повышенного риска попадают люди, имеющие в семейном анамнезе случаи гиперхолестеринемии, случаи внезапной сердечной смерти, фатальных инфарктов миокарда и инсультов.
Причиной повышения уровня холестерина в крови чаще всего является чрезмерное употребление жирной, жареной, копченой, острой пищи. Чрезмерное употребление в пищу сливочного масла также приводит к повышению холестерина.
Симптомы гиперхолестеринемии
Одним из основных признаков появления рассматриваемых отклонений является возникновение в организме больного «отложений». Имеются и симптомы гиперхолестеринемии, которые проявляются появлением таких факторов:
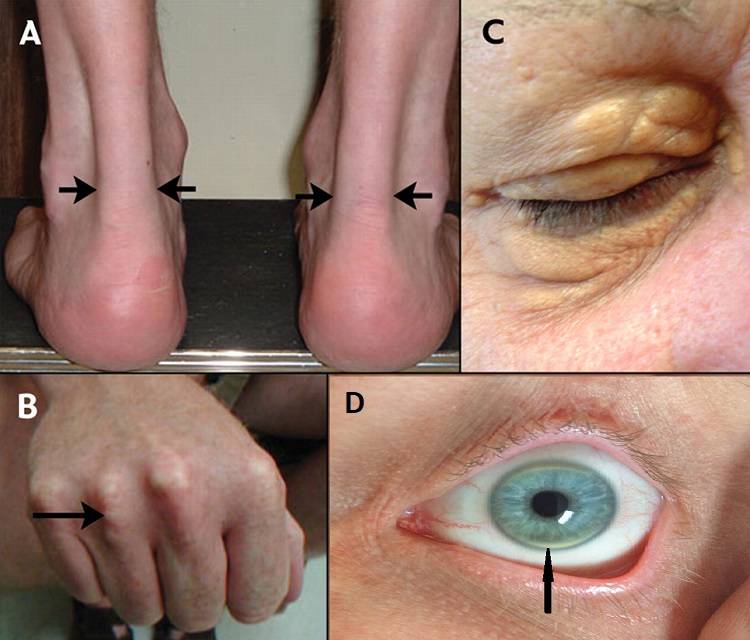
- Области, где анатомически обосновано присутствие сухожилий (особенно затронутыми становятся ахиллово соединение и разгибательные соединения фаланг верхних и нижних конечностей), можно наблюдать отечность и появление бугристых наростов – ксантом. Это, по сути дела, карманы с холестериновыми скоплениями.
- Очень похожие новообразования можно наблюдать и на нижнем и верхнем веке, бывают затронутыми и внутренние глазные уголки. Начинают проявляться пятна оранжевого и желтоватого оттенка — ксантелазмы.
- Если присмотреться к роговице глаза пациента, то можно заметить по ободку полоску серого оттенка.
- Преимущественно, можно наблюдать вторичные симптомы отклонения от нормы, которые обуславливаются уже более серьезными поражениями капиллярной системы, ведущей к развитию атеросклероза, инсультов, инфарктов и так далее.
Наиболее узнаваемыми признаками рассматриваемой патологии представлены симптомы, которые появляются как показатели присутствия в анамнезе человека атеросклеротических изменений. Спектр таких проявлений достаточно широк: от поражения капилляров головного мозга, до кровеносной системы, обеспечивающей питанием верхние и нижние конечности. В зависимости от места преимущественной локализации и будут наблюдаться некоторые индивидуальные особенности проявления.
Следует так же отметить, что появление заметной симптоматики говорит о том, что патологические изменения имеют запущенный характер, ведь реальная клиника становится заметной лишь тогда, когда уровень холестерина в кровяной сыворотке достигает стойких критических значений. До наступления такого момента яркая патологическая симптоматика может быть незаметна.
Гиперхолестеринемия и атеросклероз
Атеросклероз – это заболевание относят к хроническим болезням. Основу ее зарождения определяют нарушения, затронувшие липидный и белковый обмен в организме больного. В физическом проявлении данные изменения выражаются потерей сосудами эластичности, они делаются хрупкими. Вторым существенным показателем наличия атеросклероза является разрастание тканей соединительных клеток.
Высокий уровень холестерина, во многих случаях является предшественником атеросклероза
Поэтому медики уделили данному факту особое внимание. После исследования результаты показали, что у половины больных с диагнозом атеросклероз показатели холестерина остаются в пределах нормы, тогда как вторая половина имеет повышенные цифры
Анализируя итоги мониторинга, специалисты отмечают, что гиперхолестеринемия и атеросклероз идут «рука об руку» тогда, когда развитие патологии происходит достаточно быстро.
Различные источники приводят такие цифры частоты совместного проявления этих двух болезней – от 60 до 70%. Эти данные были получены не только исследованием клинической картины болезни, но и ее сопоставимости с патологоанатомическим обследованием состояния стенок сосудов. Сравнительный анализ показал, что если при жизни человек имел проблемы с избыточным холестерином, то его посмертная гистология показывала прогрессивное развитие атеросклеротических характеристик, в виде недавно образовавшихся холестериновых отложений внутри капиллярных проходов.
Если же гистология показывала регрессирование атеросклеротических изменений, прижизненная медицинская карта показывала норму или, наоборот, пониженный показатель холестерина.
Наблюдения показали, что высокий уровень холестерина совместно с атеросклерозом чаще наблюдается при их раннем проявлении, когда пациент еще не достиг 55 летнего возраста. Со временем клиническая картина заболевания меняется, «обрастая» различными осложнениями.
Гиперхолестеринемия у детей
Рассматриваемая болезни может быть диагностирована у малыша непосредственно после рождения. Такая патология может преследовать человека на протяжении всей жизни. Отечность ахилловых су¬хожилий у маленьких пациентов должна насторожить квалифицированного врача на предмет семейной патологии.
Симптоматика
Гиперхолестеринемия – специфический показатель, определяющийся с помощью использования лабораторных способов диагностирования (липидограмма). При этом определяется общий показатель уровня холестерина, который не несет особой информации, т.к. он состоит из триглицеридов и липопротеинов низкой и высокой плотности по МКБ 10.
Лабораторное диагностирование направлено на разделение общего холестерина на элементы, оно рассчитывает какое влияние оказывают липопротеины на стенки сосудов.
Иногда в запущенных случаях заболевание может иметь внешние симптомы, благодаря которым доктор может выяснить верный диагноз. Также есть определенные симптомы, указывающие на наследственную вторичную гиперхолестеринемию. К ним относятся:
- ксантомы – холестериновые узелки, собранные над сухожилиями;
- липоидная роговичная дуга свидетельствует о наличии СГ, в возрастной категории до 50 лет;
- ксантелазмы – характерные симптомы, заключающиеся в наличии желто-серых узлов под верхней тканью век (человек без медицинского образования их может даже не заметить).
Основные симптомы возникают только в виде результата развития заболевания, медленно приобретающего тяжелую форму и массу других сопровождающих болезней.
Причины гиперхолестеринемии
Определенный патологический синдром, именуемый гиперхолестеринемией, предвестник, говорящий о развитии поражения кровеносных сосудов всей кровеносной системы человеческого организма. Такие изменения затрагивают питание сердца и других внутренних органов, капилляры головного мозга, верхних и нижних конечностей. Рассматриваемый сбой в работе – предвестник развивающегося атеросклероза, осложнения, способного затронуть любой участок человеческого тела, являясь толчком к развитию других, более серьезных заболеваний.
Причины гиперхолестеринемии различны, и имеют разноплановую природу.
- Данное отклонение человек способен получить по наследству, с рождением. Источником измененного гена способны стать как один, так и оба родителя. Дефективные изменения в гене связаны с нарушением информации, отвечающей за выработку холестерина.
- Развитие нарушений практически не предотвратимо, если человек злоупотребляет пищей, содержащей большое количество животных жиров.
- Транзиторные проявления рассматриваемой болезни можно наблюдать в случае, если накануне пациент скушал очень много жирной пищи.
- Постоянное же проявление можно наблюдать, тогда, когда высокая жирность продуктов – это норма для рациона пациента.
- Источником сбоя в нормальном функционировании организма, приводящего к рассматриваемой клинической картине способна послужить болезнь:
- Гипотиреоз – состояние, развивающееся на фоне недостатка гормонов в щитовидной железе, полученное вследствие оперативного вмешательства или протекающего воспалительного процесса.
- Сахарный диабет – болезнь, при которой снижается способность глюкозы проникать в клеточные структуры. Показатели сахара выше 6 ммоль/л при нормальных показателях 3,3-5,5 ммоль/л.
- Обструктивные изменения, затрагивающие работу печени. Данная патология обусловлена ухудшением оттока желчи из печени, в которой она вырабатывается. Например, это может быть желчнокаменная болезнь.
- Вызвать подобное изменение в организме может и длительный прием некоторых медикаментозных средств. К таковым относятся иммунодепрессанты, мочегонные лекарственные средства, бета-блокаторы и некоторые другие.
- Модифицируемые причины развития патологических нарушений – те, которые корректируются при пересмотре больным своего образа жизни.
- Ведение малоподвижного образа жизни, выражаемого в гиподинамии.
- Питание.
- Наличие вредных привычек: злоупотребление алкогольными напитками, наркотиками, потреблением никотина.
- Гипертоническая болезнь – стойкие высокие показатели артериального давления.
- На развитие данной патологии влияют и немодифицируемые факторы:
- Преимущественная предрасположенность – мужчины старше 45 лет.
- Отягощается семейным анамнезом, если в роду у пациента ближайшие родственники по мужской линии (ранее 55 лет) уже диагностировался ранний атеросклероз.
- В анамнезе пациента имеется инфаркт миокарда, последствиями которого является блокирование подачи крови к определенному участку сердечной мышцы, после чего происходит его отмирание.
- Инсульт ишемического характера, провоцирующий некротические процессы, затрагивающие участок головного мозга.
Причины семейной гиперхолестеринемии
Семейная гиперхолестеринемия может быть вызвана несколькими различными генетическими дефектами, большинство из которых влияют на рецептор холестерина ЛПНП. Когда рецептор ЛПНП не работает нормально, холестерин ЛПНП эффективно не выводится из кровотока. Следовательно, липопротеины низкой плотности накапливаются в крови. Эти чрезмерные уровни холестерина ЛПНП значительно ускоряют атеросклероз и сердечно-сосудистые заболевания.
Генетические аномалии, которые вызывают СГХС, могут быть унаследованы от отца, матери или обоих родителей. Говорят, что люди, унаследовавшие аномалию от обоих родителей, гомозиготны по семейной гиперхолестеринемии. У людей с гомозиготной семейной гиперхолестеринемией часто появляются тяжелые сердечно-сосудистые заболевания в очень молодом возрасте. Это затрагивает одного из 250 000 человек.
Люди, которые наследуют аномальный ген только от одного родителя, считаются гетерозиготными по семейной гиперхолестеринемии. Это менее тяжелая форма заболевания, но она все же значительно увеличивает риск сердечно-сосудистых заболеваний. Приблизительно один из 500 человек имеет гетерозиготную семейную гиперхолестеринемию.
Это действительно много людей.
Было идентифицировано более 1000 различных мутаций, влияющих на ген рецептора липопротеинов низкой плотности (ЛПНП), и каждая из них влияет на рецептор ЛПНП несколько по-своему. По этой причине не все СГХС одинаковы. Степень тяжести может сильно варьироваться в зависимости от конкретного типа генетической мутации человека.
До появления статинов частота преждевременных сердечно-сосудистых заболеваний была очень высокой у людей с семейной гиперхолестеринемией и у их родственников. В большом исследовании, проведенном в 1970-х годах (до применения статинов), у 52 процентов родственников мужского пола к 60 годам, страдающих СГХС, возникали заболевания сердца (по сравнению с ожидаемым риском в 13 процентов), как и у 32 процентов женщин, которые имели заболевания сердца к 60 годам (по сравнению с ожидаемым риском в 9%). Это исследование выявило семейную природу этого состояния.
Гиперхолестеринемия причины
Для того чтобы разобраться в патогенезе гиперхолестеринемии необходимо сначала изучить процессы липидного обмена.
В нормальных условиях в организм человека попадают жиры различных типов. Основными из них, теми, которые участвуют в энергетических и различных анаболических процессах являются триацилглицериды, свободный холестерин и сложносоставные липиды.
После того как эти жиры попадают в организм, каждый из них подвергается своим процессам расщепления. Триацилглицериды под действием панкреатических и желчных кислот распадаются до более мелких составляющих. Точно так же всасываются и другие липиды: холестерин всасывается в свободном состоянии, его более сложные соединения расщепляются под действием ферментов.
Далее расщепленные и более легкие жиры всасываются энтероцитами. Это клетки тонкой кишки, которые занимаются абсорбированием полезных веществ из химуса — пищевого комка, который продвигается по желудочно-кишечному тракту человека во время осуществления процессов пищеварения. В энтероцитах расщепленные жиры превращаются в свои транспортные формы. Их называют хиломикроны. Хиломикроны представляют собой микроскопические жировые капельки, покрытые слоем активных белков и фосфолипидов. Далее хиломикроны через мембрану энтероцитов путешествуют в лимфатическую систему, а через нее попадают в периферический кровоток.
Здесь нужно сказать, что самостоятельно попасть в нужные органы для дальнейшего их преобразования хиломикроны не могут, для этого им нужна помощь других компонентов. Эту помощь оказывают липопротеиды крови — специальные комплексы липидов крови, соединенные с белками. Липопротеиды помогают хиломикронам не раствориться в крови раньше времени, прежде чем они достигнут нужных органов. Липопротеиды различны по своей плотности и подразделяются на следующие подклассы:
— Липопротеиды, имеющие очень низкую плотность (ЛПОНП)
— Липопротеиды, характеризующиеся низкой плотностью (ЛПНП)
— Липопротеиды с промежуточной плотностью (ЛППП)
— Липопротеиды, характеризующиеся высокой плотностью (ЛПВП)
Казалось бы, очень простая классификация, но именно она занимает главенствующее место в предпосылках гиперхолестеринемии. Каждый из этих липопротеидов занимается транспортом определенных липидов. Гиперхолестеринемия развивается из-за нарушения функции липопротеидов, которые заключаются в захвате и транспорте липидов в ткани.
Самую главную роль в транспорте хиломикронов играют как раз липопротеиды очень низкой и низкой плотности. Эти липопротеиды появляются на свет в клетках печени и по сосудам направляются к энтероцитам, где связываются с хиломикронами и перевозят их к тканям. Основная спецификация этих липопротеидов — транспорт триглицеридов.
ЛПНП являются основным «транспортом» для холестерина. Они разносят холестерин в необходимые органы.
Липопротеиды, которые отличаются высокой плотностью, появляются в клетках печени и тонкой кишки, имея очень особенную функцию. Они занимаются «вытягиванием» лишнего холестерина из клеток тканей. Это самые главные «защитники» организма, которые выполняют «антиатерогенную» функцию.
Таким образом, ЛПВП являются липопротеидами «защитниками», а липопротеиды, имеющие низкую плотность — это «транспорт» для преобразованных жиров.
Именно липопротеиды низкой плотности могут стать причиной гиперхолестеринемии. Но происходит это только тогда, когда липопротеиды низкой плотности «дезориентируются», то есть теряют функцию разносить хиломикроны по нуждающимся в них тканям. Именно тогда развивается такое общее состояние, как гиперлипопротеинемия (гиперхолестеринемия является ее подвидом).
Гиперлипопротеинемия характеризуется патологическим повышением количества липидов в крови. Соответственно гиперхолестеринемия, по аналогии, будет состоянием, при котором в крови будет повышаться уровень холестерина. Как вы догадались, «виноватыми» в появлении гиперхолестеринемии будут липопротеиды низкой плотности, которые будут транспортировать чрезмерное количество холестерина к клеткам и тканям.
Причин, почему вдруг в нормально функционирующем организме возникают подобные проблемы, несколько. Согласно им заболевание делят на первичную гиперхолестеринемию и вторичную гиперхолестеринемию.
Диагностика
Врачи ставят диагноз семейной гиперхолестеринемии, измеряя уровень липидов в крови, принимая во внимание семейный анамнез и физическое обследование. Анализы крови у людей с СГХС показывают высокий уровень общего холестерина и высокий уровень холестерина ЛПНП
Уровень общего холестерина при этом состоянии часто превышает 300 мг/дл у взрослых и более 250 мг/л у детей. Обычно уровень холестерина ЛПНП превышает 200 мг/дл у взрослых и более 170 мг/дл у детей. Уровень триглицеридов обычно не особенно повышен у людей с этим заболеванием
Анализы крови у людей с СГХС показывают высокий уровень общего холестерина и высокий уровень холестерина ЛПНП. Уровень общего холестерина при этом состоянии часто превышает 300 мг/дл у взрослых и более 250 мг/л у детей. Обычно уровень холестерина ЛПНП превышает 200 мг/дл у взрослых и более 170 мг/дл у детей. Уровень триглицеридов обычно не особенно повышен у людей с этим заболеванием.
Любой, у кого семейная гиперхолестеринемия, может иметь родственников, у которых также есть это заболевание. Таким образом, семейный анамнез ранних сердечно-сосудистых заболеваний может быть подсказкой для врача, чтобы заподозрить данный диагноз.
Наличие также должно предупредить врача о вероятности этого диагноза.
Предположительный диагноз СГХС может быть поставлен, если уровни холестерина ЛПНП очень высоки, уровни триглицеридов в норме, а семейный анамнез совместим. Если также присутствуют ксантомы или ксантелазмы, диагноз СГХС можно считать достаточно точным. Генетическое тестирование может быть полезным (но обычно не обязательным) при постановке диагноза и может быть очень полезным для целей генетического консультирования.
Сердечно-сосудистые заболевания, вызванные СГХС, начинаются еще в детстве. Поэтому детей в семьях с этим расстройством следует регулярно проверять на высокий уровень липопротеинов низкой плотности, начиная с 8 лет.
Если их уровень холестерина повышен, следует настоятельно рекомендовать терапию статинами.
Лечение гиперхолестеринемии
Снижение повышенного холестерина всегда начинается с пересмотра питания и медикаментозного лечения. Пациенту назначается низкокалорийная диета при гиперхолестеринемии. К немедикаментозной терапии относятся также следующие мероприятия:
- снижение веса;
- отказ от курения;
- умеренные физические нагрузки;
- ограничение употребления алкогольных напитков.
Питание
Гиперхолестеринемия лечится низкокалорийной диетой, которая призвана оказать антисклеротическое воздействие на организм. Общие правила питания направлены на вывод лишнего холестерина, наличие в пище необходимых витаминов и микроэлементов, освоение здоровых пищевых привычек. Принципы диеты:
- снижение количества потребляемых калорий;
- исключение из рациона жиров животного происхождения;
- отказ от приема пищи на ночь;
- ограниченное потребление соли до 3 граммов/сутки;
- увеличения количества растительной клетчатки;
- отказ от жареных блюд;
- приготовление пищи на пару, в духовке или отварном виде.
Однозначно следует отказаться от употребления желтка куриного яйца, печени, говяжьих мозгов, красной и черной икры, сливочного масла, твердого сыра, телятины, скумбрии, курицы с кожей. Диета при гиперхолестеринемии формируется из следующих продуктов:
- орехи, семена льна, семечки подсолнечника;
- гречневая крупа (ядрица), овсяные хлопья, пшеничные отруби;
- овощи и зелень: чеснок, лук, перец сладкий, капуста, баклажаны, бобы, кабачки;
- фрукты: авокадо, гранат, грейпфрут, груша, лимон, манго;
- ягоды: крыжовник, смородина;
- мясные и рыбные продукты: говядина, куриное филе, индейка, нежирная морская и речная рыба.
Медикаментозная терапия
Корректировка питания и жизненного уклада не всегда помогает достичь понижения уровня холестерина в крови. Добиться положительного результата можно в комплексе с медикаментозной терапией. Чтобы стабилизировать состояние больного, врач выписывает следующие группы препаратов:
- Статины. Подавляют выработку холестерина печенью, снижают его внутриклеточную концентрацию. Прием этих препаратов может вызвать негативные изменения в мышечных тканях и органах желудочно-кишечного тракта, поэтому следует строго придерживаться назначенной врачом дозировки. Эффективные представители группы статинов: Симвастатин, Ловастатин, Правастатин.
- Секвестранты желчных кислот. Снижают риск развития сосудистой недостаточности за счет расходования холестерина для своего синтеза. Известные препараты группы: Колестипол, Колесевелам, Колестирамин.
- Фибраты. Корректируют липидный обмен, активизирует важный фермент, ускоряющий сжигание жиров – липопротеинлипазу. Среди популярных: Клофибрат, Фенофибрат, Гемфиброзил.
- Ингибиторы. Всасывают из кишечника холестерин, сокращая его показатели. Могут назначаться вместе со статинами. Эффективные ингибиторы: Эзетимиб, Эзетрол, Инеджи.
Народные средства
В основном гиперхолестеринемия – это спутник ожирения и расплата за неумеренный аппетит. Улучшить показатели холестерина поможет диета и применение средств народной медицины. Следует помнить, что любое лечение необходимо согласовывать с врачом, чтобы не возникло нежелательных реакций организма. Эффективные рецепты для чистых сосудов:
Семена расторопши пятнистой. Необходимо ежедневно принимать по 1 чайной ложки во время каждого приема пищи и запивать стаканом чистой воды. Курс лечения – 1-2 месяца.
- Шиповник. Чистые и измельченные ягоды нужно залить стаканом кипятка и томить под закрытой крышкой 15 минут. После охлаждения принимать по 100 мл 2 раза/сутки до улучшения показателей.
- Бессмертник песчаный. Измельченные цветки растения (10 г) залить 200 мл чистой воды, нагревать на водяной бане в течение 30 минут. После охлаждения процедить и принимать за 10 минут до еды по 1 ст. л. на протяжении месяца.
- Чистотел. Сухие листья растения (1 г) залить кипятком (250 мл). После охлаждения процедить и принимать по 1 ч. л. 3 раза/сутки после еды в течение 7-10 дней.
Лечение гиперхолестеринемии
Лечение вторичной гиперхолестеринемии состоит из медикаментозной терапии и экстракорпоральных методов. Подбирать терапевтический курс должен доктор, с учетом состояния больного и степени тяжести заболевания.
Медикаментозная терапия
При гиперхолестеринемии назначают следующие группы препаратов:
- Статины предназначены для понижения уровня холестерина в крови. Также оказывают положительное влияние на продолжительность жизни и предотвращают повреждение новых участков сосудов, помогают снимать воспаление и понижают производство холестерина печенью. Однако, статины наносят большой вред печени, поэтому их нельзя применять в случае наличия болезней печени. К статинам относятся: Аторвастанин, Флувастанин, Симвастатин, Ловастатин, Розувастатин.
- Эзетимиб и подобные ему препараты не дают плохому холестерину усваиваться в желудочно-кишечном тракте. Применяются совместно со статинами или, если у пациента присутствует непереносимость статинов, могут назначать один только этот препарат, однако в одиночку его эффект гораздо слабее.
- Секвестранты холиевых кислот выводят холестерин, который поступает в организм человека в составе жирных кислот. В качестве побочных эффектов у этой группы препаратов можно наблюдать замедление процесса пищеварения, влияние на вкусовые рецепторы – Колестирамин, Колестипол.
- Фибраты повышают концентрацию веществ, предотвращающих развитие атеросклероза и понижают уровень триглицеридов – Ципрофибрат (микронизированная форма), Фенофибрат (немикронизированная форма).
- Омега-3 полиненасыщенные жирные кислоты – это незаменимые для организма человека вещества, однако, сам он их не вырабатывает и единственный способ получать данное вещество, это употреблять его с пищей. Эти кислоты помогают уменьшить уровень триглицеридов и стимулируют деятельность сердца.
Очищение крови
Выполняется процедура очищения крови при помощи плазмафереза – метода экстракорпоральной терапии. Его цель удалить плазму, в которой находятся токсические и метаболические вещества и носители причин болезней.
В наше время плазмаферез проводится в специальных плазмафильтрах или сепараторах – кровь разделяется на клетки и плазму. Плазма удаляется, а клетки крови, вместе с плазмозамещающими препаратами возвращаются обратно в кровоток пациента.
Чтобы провести эту процедуру, пациента подключают к аппарату через периферическую вену посредством катетера, который соединен с набором магистралей, также используется плазмафильтр. Весь процесс выполняется абсолютно безопасно и автоматически. Длится процедура 1,5-2 часа.
Коррекция структуры ДНК
Это направление ещё не до конца разработано. В будущем данный метод будут применять во время терапии первичной наследственной гиперхолестеринемии.
Народные рецепты
Народные средства не используют в случае диагноза врожденной гиперхолестеринемии, максимум – возможна легкая коррекция уровня холестерина в случае приобретенной формы болезни. В таких ситуациях используют следующие рецепты:
- Льняное семя. Перед употреблением его в пищу, ознакомьтесь с противопоказаниями. Давление станет более стабильным, сердце спокойнее, улучшится работа желудочно-кишечного тракта.
- Корень одуванчика. Употребляйте по 1 ч. л. перемолотого корня перед каждым приемом пищи, чтобы вывести из организма избыточный холестерин.
- Прополис. Возьмите 4% настойку прополиса и растворите 7 капель в 30 мл воды. Принимайте трижды в день за 30 минут до еды на протяжении 4-х месяцев.
- Фасоль. Залейте с вечера полстакана фасоли водой. Слейте утром воду, залейте свежую и добавьте на кончике чайной ложки пищевой соды. Сварите до готовности и съешьте в два приема. Курс лечения – 3 недели, в день вы должны съедать не менее 100 г фасоли.
- Сельдерей. Нарежьте в произвольном количестве и опустите в кипящую воду на пару минут. Достаньте из воды, посыпьте кунжутом, посолите и добавьте немного сахара и оливкового масла. Такое блюдо понижает уровень холестерина и помогает очистить сосуды. Рецепт не рекомендуется больным гипотонией.
На что влияет патология?
Синдром влияет на патологические изменения в строении сосудистых оболочек системы кровотока во всем организме больного человека.
Данные нарушения проявляются:
- В изменении просвета магистральных артерий крупного диаметра;
- В поражениях коронарных артерий;
- В нарушениях в сосудистой стенке мозговых сосудов;
- В патологическом изменении в строении сердечного миокарда;
- В нарушениях проходимости крови в мелких капиллярах конечностей и всей периферической сфере системы кровотока;
- Нарушения во внутренних органах и в сосудах данных органов.
Осложнённая форма гиперлипидемии — атеросклероз, поражает все сосуды в системе кровотока и становится причиной серьезных заболеваний, которые могут привести к смертельному исходу.
Классификация
Основной и уже используемый на протяжении многих лет способ классификации гиперхолестеринемии был предложен в середине прошлого столетия. Он называется типизация по Фредриксону. Главным критерием, используемым в этой методике, является вид вещества, которое провоцирует развитие патологии. Исходя из этого, насчитывается 6 типов расстройства.
Тип 1
Увеличивается содержание хиломикронов – небольших частиц, способных хорошо прикрепляться на сосудистых стенках. Но к образованию бляшек их повышение практически никогда не приводит. Как правило, данная разновидность нарушения носит наследственный характер.
Поэтому полноценное лечение заключается в сведении к минимуму дальнейшего развития дисфункции. Воздействовать на этиологию радикальным образом возможности нет. В ходе терапии для избавления организма от лишних жиров используются лекарственные препараты – статины. Следует отметить, что встречается данный диагноз крайне редко.
Тип 2а
При этом виде нарушений отмечается рост содержания ЛПНП, то есть «плохого» холестерина. Благодаря многочисленным исследованиям было установлено, что гиперхолестеринемия 2а типа также имеет генетическое происхождение, и этот фактор играет ведущую роль. Терапевтический подход идентичен вышеописанной разновидности – включает в себя прием статинов и никотиновой кислоты.
Тип 2b
Такое состояние является наиболее опасной формой, поскольку имеет комплексный характер. У пациента определяется повышенный уровень ЛПОНП, ЛПНП и триглицеридов в крови, что носит название гипертриглицеридемия. В связи с чем требуются системные коррекционные мероприятия.
Без надлежащего лечения с высокой долей вероятности можно предположить развитие атеросклеротических бляшек. Но, несмотря на тяжесть, патологический процесс протекает довольно медленно и вяло. Поэтому у врача есть время на тщательную разработку максимально подходящей терапевтической стратегии.
Тип 3
Этот тип изучен пока недостаточно хорошо. Но выяснено, что причина его возникновения наследственная. Для типа 3 типичен рост ЛППП. Специфичной чертой данного нарушения является полное отсутствие каких-либо симптомов на протяжении весьма длительного периода. В ходе терапии предпочтение отдается фибратам, поскольку назначение статинов не приносит ожидаемого эффекта.

Типы гиперхолестеринемии
Тип 4
Состояние развивается на фоне роста в крови ЛПОНП. Тип 4 – один из основных видов, являющихся причиной развития бляшек на сосудистых стенках. При нем становление атеросклероза носит стремительный характер, что сопровождается большой опасностью для здоровья пациента. Лечение в данном случае обязательно, и желательно начинать его как можно раньше. В основном применяется никотиновая кислота, а вот статины в меньшей степени, так как их эффективность в этой ситуации недостаточна.
Тип 5
Разновидность имеет комбинированную, и потому опасную форму. Одновременно сочетает черты нескольких нарушений – увеличиваются хиломикроны и ЛПОНП. Расстройство характеризуется генетическим происхождением, как и большая часть упомянутых ранее. Из-за тяжести патологии терапию следует начинать максимально быстро, поскольку времени на восстановление мало.
Справка! Чистая гиперхолестеринемия, когда увеличивается содержание только холестерина, то есть ЛПНП (тип 2а), отмечается достаточно редко. Гораздо чаще встречаются комбинированные разновидности расстройства.
Также существуют и другие классификации, к примеру, по происхождению патологического процесса. Первичная форма. Причины возникновения такого нарушения кроются в генах, и передаются от родителей детям. Поэтому оно и носит название «семейная гиперхолестеринемия». Отклонения в организме начинают происходить с раннего возраста, но у детей их сложно диагностировать, так как симптомы появляются значительно позже.
Эта форма гиперхолестеринемии пока полностью не изучена, и стопроцентного средства ее предупреждения также не существует. Гомозиготная СГ развивается, если ребенок получает аномальные гены от обоих родителей, а гетерозиготная – если носителем является только отец или мать. Первая разновидность встречается очень редко – примерно один случай на миллион, в то время как вторая (гетерозиготная) – у 90 % людей.
Вторичная форма. Случаев ее возникновения намного больше. Расстройство появляется под воздействием определенных факторов – различных заболеваний и нарушений обменных процессов. Алиментарная форма. Обусловлена образом жизни конкретного человека, и развивается вследствие нездоровых привычек питания.