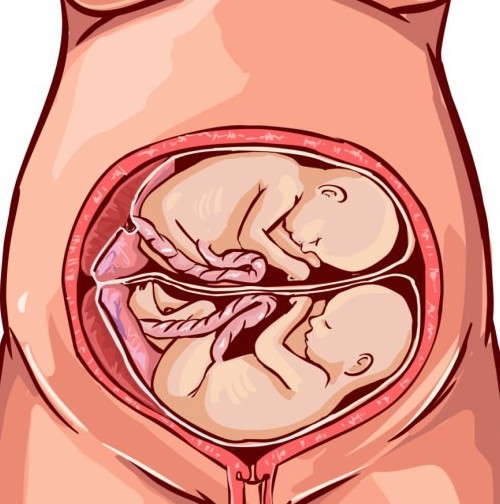
Варианты головного предлежания плода и особенности родов при затылочной, переднеголовной, лобной и лицевой позиции
Содержание:
Поперечное и косое положение плода
Поперечное и косое положения плода являются абсолютным показанием для операции кесарево сечение, роды через естественные родовые пути невозможны. Предлежащая часть не определяется. Такие положение определяются в 0,2-0,4% случаев. Применявшиеся ранее повороты за ножку в процессе родов сейчас не применяются ввиду большой травматичности для матери и малыша. Изредка подобный поворот может применяться при двойнях, когда после рождения первого плода, второй принял поперечное положение.
Поперечное положение может быть из-за опухолей в матке (например, миомы), которые мешают принять нормальное положение, у многорожавших женщин вследствие перерастяжения матки, при крупном плоде, при короткой пуповине или обвитии ее вокруг шеи.
При отсутствии причин, препятствующих повороту плода на головку, можно выполнять то же упражнения, что при тазовом предлежании. При косом положении нужно больше лежать на том боку, куда преимущественно обращена спинка.
За 2-3 недели до родов женщина госпитализируется для подготовки к оперативному родоразрешению.
Что это такое?
В течение беременности малыш неоднократно меняет свое положение в утробе матери. В первом и втором триместре ребенок имеет достаточно много свободного места в матке, чтобы переворачиваться, кувыркаться и занимать самые разнообразные позиции. Предлежание плода на этих сроках озвучивается лишь как факт и не более того, никакой диагностической ценности эта информация не имеет. Но в третьем триместре все меняется.
У малыша становится мало места для маневров, к 35 неделе беременности устанавливается постоянное расположение в матке и переворот становится весьма маловероятным
В заключительной трети срока гестации очень важно, какое положение занят малыш – правильное или неправильное. От этого зависит выбор тактики родоразрешения и вероятный риск развития осложнений как для матери, так и для ее малютки
Рассчитать срок беременности
Говоря о предлежании, важно понимать, о чем именно идет речь. Давайте попробуем разораться в терминологии
Предлежание плода – это отношение крупной части плода к выходу из полости матки в область малого таза. Малыш может быть повернутым к выходу либо головкой, либо ягодицами, либо находиться в косом положении, поперек матки.
Положением плода называют отношение расположения продольной оси тела малютки к аналогичной оси маточной полости. Кроха может располагаться , поперечно или наискосок. Нормой считается продольное положение. Позицией плода называется отношение его спинки к одной из стенок матки – левой или правой. Видом позиции считается отношение спинки к задней или передней стенке матки. Членорасположением называют отношение ручек, ножек, головы малютки по отношению к его собственному телу.
Все эти параметры определяют позу крохи, и ее обязательно учитывают принимая решение о том, каким способом предстоит рожать женщине – естественным, естественным со стимуляцией или путем кесарева сечения. Повлиять на это решение может отклонение от норм в любом из перечисленных параметров, но решающим обычно является все-таки предлежание.
Что следует предпринять?
Очень частой неприятностью, с которой сталкиваются многие беременные женщины с низким предлежанием, является появление геморроя или запора. Чем больше становится малыш, тем сильнее матка сдавливает прямую кишку. Такое механическое сдавливание способствует тому, что походы в туалет становятся нерегулярными. Некоторые женщины отмечают даже, что у них появляется болезненность при дефекации.
Для того чтобы справиться с этими неблагоприятными симптомами, будущей маме следует тщательно следить за своим питанием и питьевым режимом. Нормализовать движение пищи по кишечнику поможет растительная клетчатка, которая в огромном количестве содержится в овощах и фруктах. Овощной салат, заправленный растительным маслом, может стать отличным дополнением к основному приему пищи. Регулярное поступление клетчатки поможет улучшить стул.


В некоторых случаях врачи могут порекомендовать ношение специального бандажа – он будет дополнительно фиксировать переднюю брюшную стенку.

Многие женщины жалуются своим врачам на развитие у них частого мочеиспускания. Частые походы в туалет можно объяснить тем, что растущая головка малыша сильно давит на мочевой пузырь. Для уменьшения частоты мочеиспускания будущей маме следует контролировать количество выпиваемой жидкости. Пить воду и другие напитки лучше в первую половину дня, в вечернее же время и особенно ближе ко сну их количество должно быть уменьшено.
При низком предлежании плода врачи обычно ограничивают занятия сексом и ведение активной половой жизни. Многие женщины волнуются о том, могут ли они лететь на самолете, имея такую особенность течения беременности
Каких-то строгих рекомендаций по этому поводу у врачей нет, однако соблюдать меры предосторожности во время перелетов все же стоит

О том, чем опасно низкое предлежание плода, смотрите в следующем видео.
Одноплодная
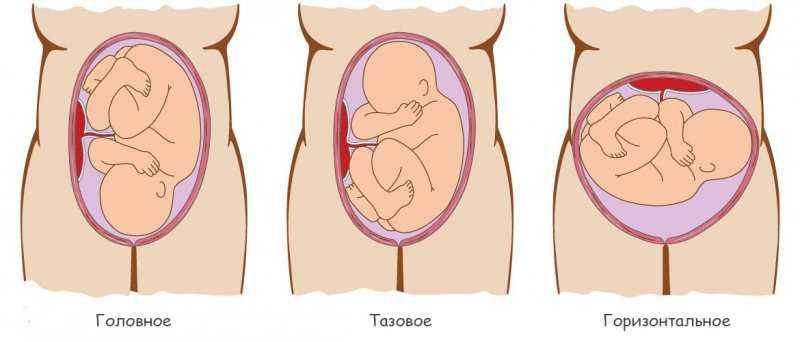
Самым распространенным предлежанием, при котором плод расположен продольно оси матки головкой вниз, является головное. Оно встречается в акушерской практике чаще всего. Самый оптимальный вариант – если ребенок находится в головном предлежании затылком вниз. В этом случае его прохождение по родовым путям происходит физиологично, угроза развития родовых повреждений при этом ничтожно мала.
Если ребенок находится в лобном предлежании, то в таком случае естественные роды бывают возможны, но уже могут осложняться развитием определенных патологий. У женщин, имеющих узкий таз, риск развития родовых повреждений при таком варианте предлежания увеличивается.
Для того чтобы избежать опасных патологий, врачи вынуждены иногда прибегать к хирургическому способу родовспоможения и выполнять кесарево сечение.
При лицевом предлежании ближе к родовому каналу находится лицо плода. Как правило, при таком положении малыш находится в несколько разогнутом состоянии. Естественные роды при таком предлежании могут быть опасны как для беременной женщины, так и для ее малыша. Лучшая тактика при этом – кесарево сечение.
Гораздо реже в медицинской практике встречается тазовое предлежание плода. В этом случае ближе к родовому каналу находится таз ребенка, головка малыша при этом расположена в области дна матки. Тазовое предлежание, по статистике, встречается в 4-5% случаев.
Будущей маме, у которой во время беременности было определено тазовое предлежание плода, следует быть более внимательной к собственному здоровью. Такое расположение ребенка может протекать с развитием патологий, а также приводить к появлению неблагоприятных симптомов.
Течение беременности при тазовом предлежании усугубляется.
Одним из вариантов тазового предлежания является ножное. В этом случае при естественных родах первыми должны родиться ножки ребенка, а не его головка. Однако такой вариант родов не является физиологичным с точки зрения природы. Хрупкие маленькие косточки малыша могут травмироваться при движении по родовому каналу. Более того, они также могут сильно повредить и половые пути мамы.
Для того чтобы уменьшить вероятность развития родовых травм и повреждений, врачи прибегают к проведению хирургических методов родовспоможения. Это позволяет избежать развития опасных патологий во время родового процесса.
Еще одним вариантом тазового предлежания является ягодичное. В этом случае ребенок как бы «приседает на корточки». В такой ситуации при рождении первым появляется таз, затем рождаются ручки и ножки, а голова рождается последней. Роды при ягодичном предлежании протекают довольно тяжело. Для того чтобы минимизировать угрозу развития опасных патологий, врачи могут прибегнуть к выполнению кесарева сечения.
Тактика родовспоможения при тазовом предлежании определяется ближе к родам. До третьего триместра беременности врачи еще не торопятся принять решение о том, как будут проводить роды. Если тазовое предлежание определено на достаточно ранних сроках, то к моменту родов оно может еще измениться. Торопиться с выбором тактики родоразрешения в такой ситуации не стоит.
Одним из довольно опасных осложнений при тазовом предлежании плода является возможное развитие кровотечений из половых путей. Это состояние может быть очень опасно как для будущей мамы, так и для ее малыша. Для того чтобы предупредить развитие грозных осложнений, врачи составляют для беременной женщины комплекс рекомендаций. Он обязательно включает в себя советы по коррекции режима дня и отдыха, ограничения по подъему тяжестей, а также исключение интенсивных физических нагрузок.
Многие будущие мамочки, услышав о том, что ребенок находится в тазовом предлежании, прибегают к выполнению различных упражнений. Они направлены на то, чтобы плод изменил свое положение в матке.
Выполнять такие упражнения можно лишь только после консультации с акушером-гинекологом. В некоторых случаях такая «гимнастика» может лишь навредить, а не способствовать улучшению ситуации.
К изменению положения ребенка в матке могут помочь даже занятия в бассейне. Водная среда, в которой находится будущая мама во время плавания, оказывает воздействие и на малыша, находящегося в ее животике. Случается так, что после плавания в бассейне положение ребенка в матке может поменяться.
Родоразрешение
Как уже говорилось, роды с ягодичным предлежанием плода считаются самыми сложными. И как рожать в таком случае, зависит от многих факторов.
Чаще всего, врачи склоняются к проведению планового кесарева сечения. Но многие из них уверены и в том, что осложнения при естественных родах связаны не столько с предлежанием, сколько с недостаточным опытом врача или заболеваниями у женщины или ребенка.
Чтобы определиться с тем, как будут проходить роды, врачи используют специальную шкалу. Рожать естественным путем женщина может, если:
- беременность одноплодная или многоплодная, но в ягодичном предлежании находится только один из плодов;
- масса плода не превышает 3,5 кг;
- прямых показаний к проведению кесарева сечения у женщины нет;
- размер таза роженицы определен, как нормальный;
- шейка матки зрелая;
- состояние плода удовлетворительное.
Роды в таких случаях проходят поэтапно:
- рождается нижняя часть примерно до уровня пупка;
- акушер освобождает туловище до уровня лопаток;
- происходит выход плечиков;
- последней выходит головка.
По статистике, во время естественных родов, в каждом третьем случае возникает показание к проведению экстренного хирургического вмешательства.
Прямым показанием к проведению плановой операции являются:
- масса плода более 3,5 кг;
- разогнутая головка;
- узкий таз женщины;
- ножное предлежание;
- слабая родовая деятельность;
- перенашивание;
- нарушение роста или развития плода;
- с момента излития вод прошло более 12 часов;
- наличие в матки рубцов или новообразований;
- многоплодная беременность с неправильным положением обоих плодов;
- отслойка или предлежание плаценты;
- травма или гибель малыша в предыдущих родах у женщины.
Если во время осмотра гинеколога или после проведения УЗИ было выявлено ягодичное предлежание и врач счел возможными естественные роды, бояться этого не стоит.
Рядом с вами всегда будет бригада квалифицированных специалистов, которые, в случае необходимости, всегда смогут помочь вашему малышу появиться на свет абсолютно здоровым. Читайте статью по теме: Как побороть страх родов?>>>.
В некоторых случаях, при естественных родах, могут возникнуть осложнения:
- слабая родовая деятельность, даже после медикаментозной стимуляции;
- выпадение пуповины или ранний отход вод, что может спровоцировать кислородное голодание малыша;
- сложность с выходом головки, что обычно связано с запрокидыванием ребенком рук.
Готовясь к родам при ягодичном предлежании, медики всегда учитывают возможность таких осложнений. Поэтому, при их возникновении, они всегда готовы оказать роженице и малышу квалифицированную помощь.
Лечение
Лечение П. п. проводят в стационаре. При массивном кровотечении вне зависимости от вида П. п. и состояния плода показано кесарево сечение. Эту операцию производят при полном П. п. и при умеренном кровотечении, а также при сочетании П. п. с неправильным положением плода. Для обезболивания применяют интубационный комбинированный наркоз. Матку рассекают в нижнем сегменте поперечным разрезом, к корпоральному разрезу прибегают, когда женщина или плод находятся в угрожающем состоянии. Во время и после кесарева сечения проводят переливание крови, инфузионную терапию. При шеечном прикреплении плаценты кесарево сечение завершают экстирпацией матки (см.).
При небольшом, временами прекращающемся кровотечении назначают строгий постельный режим, препараты, уменьшающие интенсивность маточных сокращений (свечи с папаверином, сульфат магния, прогестерон, снотворные), повышающие свертываемость крови (викасол), укрепляющие сосудистую стенку (аскорутин), способствующие регенерации крови (витамин B12, антианемин), проводят профилактику гипоксии плода, гемотрансфузии. В. М. Садаускас при недоношенной беременности рекомендует обшивание шейки матки в области внутреннего маточного зева циркулярным швом, что способствует остановке кровотечения и предотвращению преждевременных родов (см.). Если кровотечение прекращается, то спустя 2—3 дня производят исследование с помощью зеркал, а затем влагалищное исследование (в операционной, готовой для выполнения лапаротомии). В тех случаях, когда кровотечение не прекращается или возобновляется, несмотря на проводимую терапию, в операционной при влагалищном исследовании устанавливают вид П. п. При полном предлежании прибегают к кесареву сечению, при частичном — инструментально, желательно с помощью зеркал, вскрывают плодный пузырь (см. Роды). Если кровотечение не останавливается, маточные сокращения недостаточны, головка плода не опускается и не тампонирует отслоившуюся часть плаценты, накладывают кожно-головные щипцы по Уилту или по Иванову (см. Кожно-головные щипцы), к к-рым подвешивают груз, имеющий вес не более 400 г. Низведение ножки с подвешиванием такого же груза в случаях ягодичного предлежания применяют при мертвом или нежизнеспособном плоде. Сразу после рождения ребенка через естественные родовые пути производят ручное отделение и удаление последа (см. Последовый период), для остановки кровотечения вводят метилэргометрин, окситоцин. При атонических кровотечениях, глубоком врастании ворсин предлежащей плаценты в стенку матки показана экстирпация матки. Во избежание присоединения инфекции назначают антибиотики, продолжают гемотрансфузии, контролируют и корригируют состояние свертывающей системы крови. Новорожденные в случаях П. п. требуют особого внимания неонатологов, а в последующем — педиатров.
Диагностика
Расположение плода в утробе определяется на УЗИ с 12-ой недели, но никакого практического значения эти данные на столь ранних сроках беременности не имеют. На этот пункт в протоколе УЗИ можно не обращаться никакого внимания, ведь доктор описывает всего лишь позу, в которой малыша «застали» в момент ультразвукового сканирования. С 28-ой недели беременности определять тип предлежания в общих чертах начинает акушер-гинеколог, который наблюдает беременную.
Он пользуется приемами наружного акушерского исследования: измеряет высоту стояния дна матки и прощупывает предлежащую часть через живот беременной. При тазовом предлежании внизу живота над лобком прощупывается попа, которая более мягкая и менее подвижная, чем головка малютки, а высота стояния дна матки при тазовом предлежании выше норм по сроку. При поперечном предлежании головка обнаруживается в правом или левом боку, а высота стояния дна матки часто отстает от нормативных значений.
Сердцебиение малыша при головном расположении прослушивается в нижней части живота, ниже пупка, а при тазовом или поперечном — в области пупка будущей мамы или выше него. Именно поэтому на каждом осмотре после 28-ой недели доктор измеряет живот сантиметровой лентой и ощупывает предлежащую часть. Однако даже самый опытный акушер-гинеколог не может наощупь или через влагалищное исследование определить степень разгибания головки, если она имеется.
Поэтому самым точным способом диагностики является УЗИ. Оно позволяет определить точный тип головного предлежания, установить предполагаемый вес малыша, особенности расположения его спинки (передний или задний вид) относительно передней брюшной стенки матери, а также показывает, как расположены другие части тела, нет ли обвития пуповиной и предлежания плаценты. Вся эта информация является обязательной для принятия решения о способе родоразрешения.
Что делать?
Если у женщины обнаружилось поперечное предлежание на 24-25 неделе беременности, а также ранее или позже этого срока, паниковать не нужно. Вплоть до 35 недели у малыша есть время на переворот. Будущей маме нужно попробовать всеми силами помочь своему ребенку принять верное положение в полости матки.
Для этого рекомендуется специальная гимнастика, в которой каждое упражнение продумано таким образом, чтобы максимально расслабить мускулатуру матки, дать крохе возможность повернуться. К комплексу упражнений относят комплексы упражнений Диканя, Шулешовой, Грищенко. Есть и другие комплексы, разработанные врачами-гинекологами специально для женщин, которым нужна помощь в развороте малыша. Нужно отметить, что при позитивном настрое и ежедневных занятиях эффективность гимнастики достигает около 70-75%. Именно такой процент малышей из неустойчивого поперечного или косого расположения все-таки переходят в головное.
Если у беременной есть отеки, признаки гестоза, угроза прерывания беременности, кровянистые выделения, предлежание или низкое расположение плаценты, гимнастику делать нельзя.
Делать гимнастику тем, кому она не противопоказана, целесообразно с 30 до 36 недель беременности. Если кроха упорно не захочет принять другое положение, врачи могут предложить акушерский переворот по Архангельскому. Его делают в условиях стационара под контролем УЗИ. Малыша разворачивают вручную. Но такое вмешательство довольно опасно, оно может спровоцировать разрыв плодных оболочек, излитие амниотической жидкости, начало преждевременных родов, а также травмирование плода. Именно поэтому на акушерский разворот сами врачи решаются редко.
Отдельно хочется подчеркнуть важность позитивного настроя беременной. Многие специалисты утверждают, что методы убеждения малыша, ласковые уговоры в сочетании с корригирующей гимнастикой дают удивительные результаты
При поперечном предлежании важно не допустить преждевременных родов
Именно поэтому женщине следует быть предельно осторожной – не поднимать тяжестей, не прыгать, не совершать резких наклонов корпуса тела
С осторожностью следует заниматься сексом, ведь оргазм и даже обычное половое возбуждение у женщины вызывают кратковременные спазмы гладкой мускулатуры матки. Если одновременно с поперечным предлежанием диагностировано низкое положение или предлежание плаценты, то от секса рекомендуется отказаться совсем, как и от
Следует избегать стрессов.
Дополнительно женщине следует желать только на боку, полностью повторяя позу ее малыша. Как это сделать правильно, расскажет врач после проведения УЗИ, поскольку он увидит точное расположение тела и частей тела ребенка.
Нельзя пропускать плановые визиты к врачу в женскую консультацию. Скорее всего, лечащий доктор предложит раннюю госпитализацию – на 36-37 неделе беременности, и это будет единственное разумное решение, чтобы избежать нежелательных осложнений. Отказываться от нее ни в коем случае не надо.
Женщине будет оказана неотложная помощь, с вероятностью в 99% ей проведут экстренное кесарево сечение сразу после доставки ее в стационар.
Виды
В зависимости от того, какая часть тела ближе всего располагается (прилегает) к выходу из матки в малый таз (а это начало пути малыша при рождении), различают несколько видов предлежания:
Тазовое
Примерно у 4-6% беременных женщин малыш располагается к выходу попой или ножками. Полным тазовым предлежанием называется такое положение в матке, при котором малыш нацелен в сторону выхода ягодицами. Его еще называют ягодичным. Ножным считается такое предлежание, при котором в сторону выхода «смотрят» ножки ребенка – одна или обе. Смешанным (комбинированным или неполным) тазовым предлежанием считается такое положение, при котором к выходу прилегают и ягодицы, и ножки.
Бывает также коленное предлежание, при котором к выходу прилегают согнутые в коленных суставах ножки малыша.
Причины, по которым малыш занимает тазовое предлежание, могут быть различными, и далеко не все они очевидны и понятны для медиков и ученых. Считается, что головкой вверх и попой вниз чаще всего располагаются дети, чьи мамы страдают патологиями и аномалиями строения матки, придатков, яичников. Женщины, которые перенесли много абортов и хирургических выскабливаний полости матки, дамы с наличием рубцов на матке, часто и много рожающие – тоже в группе риска.
Причиной тазового предлежания может быть хромосомное нарушение у самого ребенка, а также аномалии строения его центральной нервной системы – отсутствие головного мозга, микроцефалия или гидроцефалия, нарушение строения и функций вестибулярного аппарата, врожденные пороки развития опорно-двигательной системы. Из двойни один малыш тоже может принять положение сидя, и опасно, если этот малыш лежит первым к выходу.
Маловодие и многоводие, , обвитие, мешающие развороту крохи, – все это дополнительные факторы риска.
Головное
Головное предлежание считается правильным, предусмотренным в качестве идеального для ребенка самой природой. При нем к выходу в малый таз женщины прилегает головка малютки. В зависимости от позиции и вида позиции ребенка различают несколько видов головного предлежания. Если кроха повернут к выходу затылком, то это головное предлежание. Первым на свет появится именно затылок. Если малыш расположен к выходу в профиль, это переднетеменное или височное предлежание.
Лобное предлежание – наиболее опасное. При нем малыш «пробивает» себе дорогу лбом. Если малыш повернут к выходу личиком, это значит, что предлежание называется , именно лицевые структуры крохи появятся на свет первыми. Безопасным для матери и плода в родах считается затылочный вариант головного предлежания. Остальные виды – разгибательные варианты головного предлежания, нормальными их считать довольно трудно. При прохождении по родовым путям, например, при лицевом предлежании, существует вероятность травмирования шейных позвонков.
Также головное предлежание может быть . О нем говорят на «финишной прямой», когда живот «опускается», малыш прижимается головкой к выходу в малый таз или частично выходит в него слишком рано. В норме этот процесс протекает в течение последнего месяца до родов. Если опущение головки происходит раньше, беременность и предлежание также считаются патологическими.
В головном предлежании обычно к 32-33 неделе беременности расположены до 95% всех малышей
Поперечное
И косое, и поперечное положение тела малыша в матке, характеризующееся отсутствием как таковой предлежащей части, считаются патологическими. Такое предлежание встречается редко, только 0,5-0,8% всех беременностей протекают при таком осложнении. Причины, по которым малыш может расположиться поперек матки или под острым углом к выходу в малый таз, также достаточно трудно систематизировать. Они не всегда поддаются разумному и логичному объяснению.
Чаще всего поперечное положение плода свойственно женщинам, беременность которых протекает на фоне многоводия или маловодия. В первом случае малыш имеет слишком большое пространство для перемещений, во втором его двигательные возможности существенно ограничены. Часто рожавшие женщины страдают перерастянутостью связочного аппарата и мышц матки, которые не обладают достаточной эластичностью, чтобы фиксировать положение плода даже на больших сроках беременности, ребенок продолжает менять положение тела.
Полезные советы
Сегодня врачи рекомендуют беременным мысленно убеждать своего малыша перевернуться. Достаточно часто это помогает. Для этого женщина должна принять удобное для нее положение тела, расслабиться, включить приятную музыку, погладить животик, мысленно представляя, как малыш переворачивается головкой вниз. Разговоры с сыном или дочкой тоже полезны.

Из других методов можно отметить воздействием звуком и светом. Часто будущие мамы подносят наушники с музыкой к низу живота. Считается, что малыш должен попытаться развернуться в сторону звука головкой. Точно по таким же соображениям подносят к нижней части материнского живота и включенный фонарик. Малыш после 32 недели уже различает свет и темноту. Он может попробовать развернуться на свет.

Кому-то может показаться, что эти методы — скорее отчаяние. Если ничего не помогает, на какие только хитрости не идут женщины. Врачи им не мешают: все способы хороши, лишь бы будущая мама не попыталась разворачивать чадо вручную. Акушерский переворот (когда плод разворачивают через переднюю брюшную стенку руками) осуществляется только в условиях стационара, в последнее время он почти не практикуется ввиду спорности пользы. Самостоятельные попытки повернуть малыша головой вниз могут привести к его травмированию.
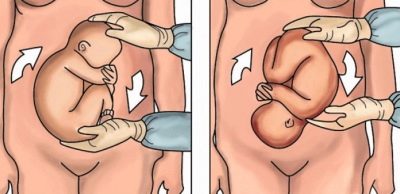
Акушерский переворот
Когда у женщины подтверждается продольно головное предлежание плода, нормальные роды проходят при весе ребенка до 3600 г. В остальных случаях применяется кесарево сечение. Преждевременное излитие вод провоцирует начало родовой деятельности.
При многоплодной беременности, если нет признаков осложнения, используют акушерский переворот. Для этого проверяют расположение плода, далее ребенок переворачивается руками, положение становится продольным головным. Этот способ применяют, когда первый малыш родился, а второй расположен поперёк. Акушеры рекомендуют корригирующую гимнастику без использования дополнительных методов
Несмотря на положительные отзывы, важно знать о противопоказаниях
Нельзя проводить зарядку в таких случаях:
- при выделениях и кровотечениях;
- недостатке или избытке жидкости;
- новообразованиях и опухолях;
- повышенном тонусе матки;
- многоплодной беременности;
- патологии плаценты.
Перед назначением изучают историю болезни и карту ведения беременности
Женщине рекомендуют уделить внимание наклонам, подъёмам таза, коленно-локтевой позе. Назначается гимнастика по методу И
Ф. Диканя. Её разрешают начинать с 30 недели. Выполняют простые троекратные повороты с одного бока на другой.
В процессе родовой деятельности, в головном и тазовом предлежании, алгоритм действий акушера стандартный. На седьмом месяце живот ощупывают. Если положение плода продольное, а предлежащая часть с головкой находится в согнутом состоянии, проводят мероприятия, необходимые для нормального протекания процесса родов.
Мама может самостоятельно скорректировать предлежание младенца. Если головка находится сбоку, необходимо чаще лежать на боку, где расположен плод. Как только малыш будет лежать продольно, надевают бандаж. Изделие поможет закрепить предлежание. Снимают бандаж при купании или для того, чтобы переодеться. Часто ребёнок меняет положение в последний момент. На это влияет излитие околоплодных вод, когда становится больше места и плод поворачивается вниз головкой.
Единственным вариантом родоразрешения при неправильном положении – кесарево сечение. Естественный процесс считается опасным, это принесёт вред малышу и осложнения маме. Не стоит рисковать здоровьем, а прислушаться к совету акушера. Необходимость оперативного проведения родов позволит появиться на свет ребенку здоровым и невредимым.