Виды гастрита. классификация гастритов
Содержание:
Стадии развития гастропатий
В зависимости от того, как долго протекает заболевание, и насколько эффективно проводится его лечение, различают следующие стадии развития гастрита:
- Начальная стадия. Интенсивность протекания воспалительного процесса носит умеренный характер, воспаление затрагивает поверхностные слои слизистой оболочки, целостность ее не нарушается. Если заболевание вовремя диагностируется и проводится адекватное лечение, то на этой стадии можно достигнуть полного выздоровления.
- Хроническая стадия – логический исход, если диагностика была проведена с опозданием, или больной игнорировал лечение. На этой стадии происходит устойчивое нарушение секреции желудочного сока. В зависимости от особенностей протекания болезни, хроническая стадия имеет две формы завершения патологического процесса: эрозивная форма, которая характеризуется появлением язв и эрозий, и диффузная форма, при которой происходит поражение железистого аппарата и повсеместное воспаление слизистой оболочки.
- Атрофическая стадия – свидетельствует о том, что заболевание запущено. На этой стадии происходит вырождение стенок желудка, и эти участки заменяются обычной соединительной тканью. Пищеварительная функция желудка в этом случае нарушена полностью. По этой причине изменяется поступление в организм необходимых для жизнедеятельности веществ (витаминов, микроэлементов, белка), что ведет к развитию анемических состояний, общего ухудшения самочувствия. Больной на этой стадии ощущает горечь во рту, тошноту, теряет в весе. Атрофическая стадия характеризуется чередованием периодов острого протекания заболевания и периодов ремиссии. Во время ремиссии происходит временное облегчение протекания болезни, в это время она себя никак не проявляет. Лечение на этой стадии длительное и тяжелое.
- Гипертрофический гастрит – последняя возможная стадия запущенного гастрита. Она характеризуется возникновением в слизистой оболочке желудка множества аденом и кист, при этом сама слизистая значительно грубеет и утолщается. Такой больной теряет аппетит, масса его тела резко снижается. Эта стадия гастрита еще недостаточно изучена, и встречается редко.

Эрозивный гастрит
Эрозивный гастрит – воспалительное заболевание слизистой желудка, характеризующееся нарушением ее целостности с образованием единичных или множественных поверхностных повреждений (эрозий).
Главным звеном патогенеза эрозивного гастрита является то, что защитные механизмы не могут противостоять агрессивным влияниям внешних и внутренних повреждающих факторов на слизистую желудка.
Повреждающие слизистую агенты разнообразны:
- медикаменты;
- наркотики;
- алкоголь;
- стресс.
Реже к развитию хронического эрозивного гастрита приводит хелибактерное инфицирование, в этом случае заболевание чаще локализуется в антральном отделе желудка.
Длительное время эрозивный гастрит может протекать с минимально выраженными симптомами.
Основные признаки эрозивного гастрита:
- небольшие тупые боли в эпигастрии;
- тошнота;
- изжога;
- неустойчивый стул.
Манифестирует эрозивный гастрит кровотечением, признаками которого являются рвота с кровью и мелена.
Лечение эрозивного гастрита вне кровотечения включает: диету, ИПП, ИГР, антациды, спазмолитики, гастропротекторы, прокинетики.
Во время кровотечения назначают переливание крови и кровезаменителей, при необходимости прибегают к хирургическому гемостазу.
Лечение гастрита
Если ввести в поисковике «гастрит симптомы и лечение» – он выдаст советы, которые рассчитаны на «среднего больного». А как мы уже поняли, это заболевание имеет разные причины и формы протекания, поэтому лечить гастрит нужно индивидуально, устраняя первопричину, и только при участии врача. Однако имеются и универсальные рекомендации, без соблюдения которых успеха в лечении не будет.
Для всех видов гастрита обязательное правило – диета, отказ от вредных привычек и уменьшение стрессовых факторов.
Что можно есть при гастрите
При остром гастрите или тяжелом обострении хронического, первые 2 недели рекомендуется диета 1А, когда все блюда подаются в протертом и кашицеподобном виде. Запрещены все овощи и фрукты в любом виде, а также хлеб.
После снятия острого состояния можно переходить на диету 1. Все блюда употреблять только в вареном, паровом или запеченном (без корочки!) виде.
Разрешенные крупы – манная, гречневая, рисовая, овсяная. Запрещенные – перловка, пшено, ячмень. Хлеб можно только из муки тонкого помола, вчерашний или слегка подсушенный. Исключаются, как горячие, так и холодные продукты.
Запрещены все острые, кислые, копченые, консервированные продукты, крепкие бульоны, приправы, кетчупы, соленья, грибы, лук, чеснок, белокочанная капуста, томаты, кофе, шоколад, крепкий чай, острые и соленые сыры, жирное мясо, сдоба и слоеное тесто. При гастрите следует употреблять меньше соли, так как она раздражает стенки желудка.
Питание рекомендуется дробное – 5-6 раз в день небольшими порциями.
Для молодых людей при легких формах заболевания бывает достаточно длительного соблюдения диеты для вхождения в стойкую ремиссию.
Вредные привычки
Для успешного лечения гастрита категорически запрещен алкоголь и сигареты.
Если пациент не может отказаться от курения, необходимо хотя бы ограничить количество выкуренных сигарет, и ни в коем случае не курить натощак.
Устранение стресса
Гастрит относится к психосоматическим заболеваниям. Это значит, что психологическая составляющая имеет большое значение при его формировании.
Стрессы, неврозы, повышенная тревожность – все это приводит к спазмам желудка и его раздражению. В результате развивается гастрит.
Поэтому при лечении этой болезни обязательно устранить причины стресса, успокоить и разгрузить пациента, поэтому при лечении болезней ЖКТ всегда назначают седативные препараты: валериану и пустырник (желательно в таблетках, чтобы не вызвать раздражения желудка спиртовым раствором), различные успокоительные микстуры.
Хороши аутогенные разгрузочные сеансы, спокойные дыхательные и медитативные упражнения, йога, прогулки на природе – все, что приносит расслабление и удовольствие пациенту.
В случае неврозов и тревожных расстройств желательно подключить к лечению психотерапевта.
Медикаментозная терапия
При выраженном болевом синдроме применяют спазмолитики.
Для нейтрализации кислотности – антацидные препараты (маалокс, альмагель), блокаторы протонной помпы (омепразол, нольпаза).
Широко назначаются обволакивающие, вяжущие средства, в том числе травы – семя льна, ромашку, зверобой, лист подорожника, а также заживляющие и восстанавливающие клетки эпителия лекарства. Например на основе действующего вещества сукральфата.
Внимание! Для нейтрализации повышенного кислотности желудочного сока не нужно пользоваться пищевой содой. При растворении в кислоте желудка она образует большое количество углекислоты, которая затем образует угольную кислоту, против которой слизистая оболочка желудка и кишечника беззащитна
Получив мгновенное облегчение, вы наносите огромный вред организму. Потому проконсультируйтесь с врачом и используйте антацидные препараты, которые он назначит.
При гастрите типа В в обязательном порядке применяют антибактериальную терапию, направленную на уничтожение хеликобактера.
При типе А антибиотики будут малоэффективны. В этом случае требуется лечение, направленное на снижение активности аутоиммунного процесса. Для этого используют кортикостероиды, иммуносупрессоры.
При лечении формы С, необходимы препараты, направленные на нормализацию моторики желудка и восстановление замыкающей функции нижнего пищеводного сфинктера двенадцатиперстной кишки, также нейтрализацию действия желчи на слизистую оболочку желудка.
Патогенез
Гастрит возникает из-за нарушения баланса между повреждающими факторами и защитными механизмами желудочно-кишечного тракта. Когда факторы агрессии начинают брать верх над факторами защиты, слизистая оболочка пищеварительной системы становится уязвима – повышается её проницаемость.
Здоровая слизистая – это надёжный прочный барьер, который преграждает путь бактериям и токсинам, населяющим ЖКТ. Если в слизистой появляются трещинки, болезнетворные микробы свободно проникают через неё, развивается воспаление низкой или высокой интенсивности (зависит от силы повреждающего воздействия).
Вследствие воспаления возникают сбои в микроциркуляции, отеки и другие функциональные нарушения. В наиболее неблагоприятных ситуациях может отмечаться разрушение и отмирание тканей желудка.
Дальнейшее развитие событий зависит от уровня сопротивляемости организма и интенсивности факторов агрессии. Чем сильнее воздействие на слизистую желудка некачественной пищи, желчи, токсинов, алкоголя, а также других внутренних и внешних повреждающих факторов, тем быстрее нарастают патологические сдвиги.
Важным элементом патогенеза при хронической форме гастрита является сбой в производстве соляной кислоты. В одних случаях аммиак, который выделяется хеликобактерией, приводит к усилению синтеза гастрина и уменьшению концентрации соматостатина. В итоге возникает избыточная продукция соляной кислоты, и у пациента отмечается хронический гастрит с повышенной кислотностью. При хроническом гастрите с пониженной кислотностью ситуация другая: разрушение обкладочных клеток и слизистой желудка уменьшает синтез соляной кислоты.
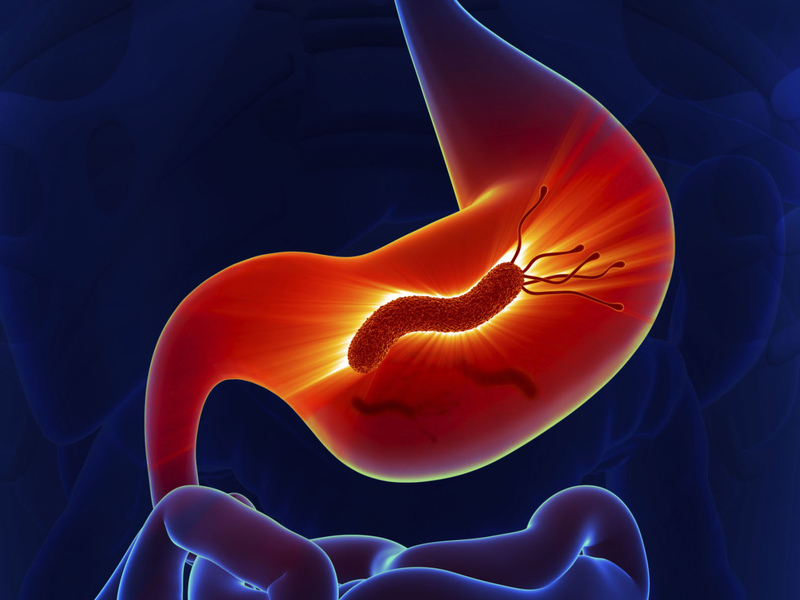 Бактерия Helicobacter pylori — главная причина гастрита
Бактерия Helicobacter pylori — главная причина гастрита
Причины гастрита
Причиной гастрита в 80–90% случаев является заражение бактерией хеликобактер пилори (H. Pylori). Этот микроб широко распространен и встречается в почве, воде, на окружающих предметах. Передается от человека к человеку через поцелуй, посуду, бытовые предметы. Заражение хеликобактер пилори обычно происходит в детском возрасте. У некоторых людей бактерия живет в желудке, не причиняя вреда, однако у части людей — приводит к развитию длительного воспаления на слизистой оболочке.
Другими причинами хронического гастрита являются:
- заброс в желудок желчи из двенадцатиперстной кишки;
- выработка антител (защитных белков) иммунной системой организма, которые повреждают слизистую оболочку собственного желудка;
- длительный прием НПВС — нестероидных противовоспалительных средств (диклофенак (вольтарен), индометацин, аспирин и др.) и некоторых других препаратов.
Предрасполагающие факторы развития гастрита
В связи с развитием теории об инфекционной (хеликобактерной) природе хронического гастрита, значение других причин в развитии воспаления желудка нередко недооценивается. По отдельности эти факторы не приводят к развитию гастрита, однако, действуя в комплексе, могут повысить риск заболевания:
Лечение
Терапия ХГ подразумевает комплексный подход. Обязательными этапами лечения патологии являются курс приема медикаментов и соблюдение диеты. Методы могут быть дополнены физиотерапевтическими процедурами. Список необходимых препаратов зависит от формы болезни и причины ее возникновения.
Если провоцирующим фактором стали патогенные микроорганизмы, то терапия дополняется антибиотиками.
Медикаментозное лечение
Медикаментозная терапия ХГ направлена на устранение симптоматики болезни, устранение причины ее проявления, а также укрепление пищеварительной системы и иммунитета для создания длительной ремиссии. Заниматься самолечением не рекомендуется. Гастриты разных форм подразумевают использование разных видов лекарственных средств.
Примеры препаратов:
- препараты висмута (Вентрисол, Де-Нол);
- ингибиторы протонной помпы (Эманера, Париет, Омез, Нольпаза);
- лекарственные средства для понижения кислотности желудочного сока (Маалокс, Альмагель, Фосфалюгель);
- средства для восстановления функций поджелудочной железы (Холензим, Панкреатин);
- препараты для заживления эрозий и язв (Никотиновая и Фолиевая кислота);
- обволакивающие средства (висмута дицитрат, Сукральфат);
- антибиотики (Тетрациклин, Кларитромицин);
- пробиотики (Бифиформ, Линекс);
- противомикробные средства (Метронидазол).
Диета при хроническом гастрите
Соблюдение диеты при ХГ является обязательным этапом терапии. Рекомендации по питанию при разных формах заболевания отличаются. Если кислотность желудочного сока повышена, то за рацион составляется по принципам Диеты №1а (на семь дней) и №1 (на три месяца). Пациенту разрешается употреблять только жидкие или максимально измельченные блюда. Все продукты, способные оказать раздражающее воздействие на пищеварительный тракт из меню исключаются. При пониженной кислотности назначается Диета №2.
Правила питания при ремиссии:
- исключение переедания, длительного голодания, перекусов;
- нельзя употреблять алкогольные и газированные напитки, кофе, крепкий чай;
- из рациона исключаются острые, соленые, маринованные, жирные, жареные блюда;
- нельзя употреблять слишком горячую или холодную пищу (правило распространяется на напитки);
- свежие овощи и фрукты исключаются из меню (продукты должны проходить термическую обработку, исключением являются бананы);
- соблюдение питьевого режима (в сутки следует употреблять не менее двух литров воды).
Вам будет интересно это видео:
Профилактика

Чтобы не развился гастрит, что необходимо делать? Предупредить заболевание всегда лучше, чем его лечить.
Профилактика хронического атрофического гастрита включает в себя сбалансированное питание, отказ от алкоголя и табакокурения, своевременное лечение заболеваний полости рта и органов желудочно-кишечного тракта.
Чтобы предупредить развитие патологии, следует исключить из рациона фаст-фуд, газированные сладкие напитки, острые приправы (чеснок, горький перец, горчица), иначе воспаление будет беспокоить часто.
Ешьте часто, порции должны быть маленькими. Добавляйте в свой рацион как можно больше натуральных витаминов и микроэлементов. Старайтесь избегать стрессов и нервного перенапряжения.
Профилактика хронического гастрита — дело важное. Если вы почувствовали недомогание, постарайтесь избавиться от проблемы, употребляя минимум лекарств
Применение медикаментов при лечении различных заболеваний негативно сказывается на состоянии желудка и поджелудочных железы и других органов, вызывая нарушения в работе ЖКТ.
Нередко гастрит диагностируется у детей. Здоровье ребенка в большей степени зависит от родителей.
Чтобы сын или дочь не страдали от воспалительно-инфекционных заболеваний, приучайте ребенка с детства следить за своим здоровьем, правильно питаться, вести здоровый образ жизни.
Самым лучшим способом является личный пример. Если родители будут соблюдать необходимые правила, то и дети будут следовать их советам.
Лечение
Первая помощь при остром гастрите заключается в ликвидации причин его проявления. При катаральном гастрите достаточно очистить желудок. Облегчить состояние больного поможет теплый компресс на область желудка и соблюдение постельного режима.
Медикаментозное
 Обычно при остром гастрите специалисты назначают:
Обычно при остром гастрите специалисты назначают:
- Терапию по выведению и нейтрализации яда — внутривенное введение препаратов глюкозы, витаминов, или натрия хлорид;
- Снятие болевого синдрома – холинолитики (Оксибутин, Питофенон), спазмалитики (Дротаверин, Бендазол), опиаты.
- Противоаллергическая терапия – применяются антигистаминные препараты (Супрастин, Кларитин) При сильных проявлениях аллергии, фармакологические средства вводятся внутримышечно.
- Кровоостанавливающие мероприятия применяются при кровоточащих эрозиях и язвах. Используются антогонисты (Зантак капельно, далее препарат принимается внутрь 2 р. в день).
- Антибиотики назначаются при бактериальном остром гастрите. Главной целью при лечении такого заболевания является уничтожение болезнетворных бактерий. Лучше всего с ней борются пенициллиновые препараты. Применяется также и медицинский препарат Де-нол, имеющий повышенную устойчивость к кислой среде.
- В целях профилактики снижения кислотности желудочного сока применяются ферментативные средства (Мезим, Фестал), принимаются во время еды. Если кислотность высокая, прием ферментов не рекомендуется. В этом случае назначаются лекарства, нейтрализующие кислоту (Альмагель).
- Хирургическая операция при флегмонозной форме острого гастрита – единственный метод лечения. Вмешательство производят на фоне антибактериальной терапии, введением гемодеза и вспомогательными сердечно-сосудистыми препаратами.
Народные средства
Острый гастрит можно лечить и народными средствами, но прежде чем приступать к такой терапии, необходима консультация с лечащим врачом.
В борьбе с этим недугом используются сборы лекарственных трав
- При остром гастрите с пониженной кислотностью – смешать равные части полыни, тмина и аира, залить кипящей водой и настоять 40-60 минут. Принимать перед едой по 0,5 стакана.
- При расстройствах пищеварения из-за недостатка ферментов – соединить в равных пропорциях цветоносы ромашки аптечной, фенхеля, аира, перечной мяты и корня валерианы. Залить кипятком и выдержать на водяной бане 20-30 мин. Принимать по 250 мл, дважды в сутки после еды.
- При спазмах желудка – ягоды аниса и фенхеля смешать с равными частями семян тмина и мятой. Залить горячей водой и нагревать на медленном огне 10-15 мин, не доводя до кипения. Принимать небольшими порциями в течение всего дня.
- При остром гастрите с высокой кислотностью – настой липовых соцветий, или чай с листочками мяты. Свежевыжатый сок картофеля или моркови также показан при этом виде заболевания. Употреблять его следует по 100 мл 4-5 р. в сутки.
- От повышенного газообразования помогает настой зверобоя или душицы.
Поскольку при остром гастрите наблюдаются и другие расстройства ЖКТ, нелишним будет употребление отваров из подорожника и золототысячника. В борьбе воспалительными процессами помогут кора дуба и тысячелистник.
Хьюстонская классификация
В 1996 году была предложена еще одна классификация хронического гастрита. Она является модификацией Сиднейской, но с более подробным описанием видов заболевания. Хьюстонская классификация определяет следующие типы гастрита:
| Тип гастрита | Прежнее название | Этиологические факторы |
|---|---|---|
| Неатрофический | Поверхностный Гастрит типа В |
Хеликобактери |
| Атрофический | Гастрит типа А | Нарушение работы иммунной системы |
| Атрофический мультифокальный | Смешанный гастрит | Хеликобактери Нарушение режима питания Воздействие химикатов |
| Химический | Реактивный рефлюкс-гастрит | Воздействие химических раздражителей |
| Радиационный | Поражение лучевого воздействия | |
| Лимфоцитарный | Хеликобактери Нарушение в работе иммунной системы |
|
| Гранулематозный | Болезнь Крона Попадание инородных тел Саркоидоз |
|
| Эозинофильный | Аллергический гастрит | Пищевая аллергия |
| Другой инфекционный тип | Бактерии Паразиты |
|
| Гиганский гипертрофический | Болезнь Менетрие |
Данная классификация практически не используется современными врачами, поскольку не содержат важной информации о состоянии желудка. Так, не было продумано воздействие нарушение секреции, не учитываются осложнения и т.д
В современной медицине классификация хронического гастрита имеет немаловажное значение. Благодаря подробному описанию заболевания удается поставить точный диагноз и провести его анализ
Также представленные виды гастрита определяют диагноз с максимальной точностью.
Сейчас наиболее часто используется классификация, предложенная С.М. Рысса. Остальные типы гастрита являются лишь ее дополнением, преобразованием в заболевания, образующиеся в результате воздействия определенных факторов.
Медикаментозное лечение: какие препараты назначают при гастрите?
При любой болезни человек пытается найти универсальное средство против проблемы, такую себе большую волшебную таблетку. К сожалению, её не существует и лечение болезни возможно лишь комплексно.
Кроме этого, необходимо применять лекарства, подавляющие отдельные симптомы гастрита и препараты, помогающие восстановить нормальную деятельность слизистых желудка и ЖКТ в целом.
- Антибиотики. Устраняя симптомы гастрита, не забывайте о необходимости борьбы с причиной заболевания. Очень частой причиной вышеописанной проблемы является заражение слизистых желудка, специфической бактерией «Хеликобюактер Пилори». Эффективным средством в этом случае, принято считать антибиотики широкого спектра действия, например, Ампиццилин.
- Ферменты. Восстановить нормальную секрецию слизистых ЖКТ помогу препараты Дигестал и Мезим Форте.
- Антигистамины. Одна из причин гастритов – это классическая пищевая аллергия. Эффективно уменьшить симптоматику её проявления, поможет Диазолин, Лоратадин, Алерон.
- Противорвотные. Данный тип препаратов поможет избавиться от рвотных позывов во время гастрита. Наиболее эффективным лекарством этого спектра, является Молитиум.
- Спазмолитики. Болезнь, особенно в период обострения, нередко сопровождают спазмы. Избавиться от них поможет Но-шпа, Папаверин или Дротаверин.
- Антидиуретики. Сильный понос во время гастрита остановит «Альмагель» или же «Смекта».
- Анальгетики. Заболевание часто сопровождается сильными болевыми синдромами, так что пациенту могут понадобиться препараты по типу Баралгина.
- Прокинетики. У вас запор? Тогда можно попробовать применить лекарства, ускоряющие моторику ЖКТ – это Ганатон или Церукал.
- Ветрогонные. Проблемы с ЖКТ и гастрит нередко провоцируют повышенное газообразование и как следствие – дискомфорт и вздутие живота. Избавиться от этого состояния можно при помощи Эспумизана.
- Антитоксические лекарства. При острых гастритах наряду с обычно симптоматикой, нередко наблюдаются разнообразные токсические проявления. В данном случае рационально использовать Сульгин, Фуразолидон и проч.
- Гормональные. Врач-профессионал в случае хронического гастрита, для улучшения эффективности лечения может прописать пациенту гормональные препараты системного действия, которые блокируют отдельные рецепторы ЖКТ.
- Лекарства дополнительной терапии. В качестве дополнительной терапии при гастритах любых форм, назначаются гепатопротекторы, нормализирующие работу печени, которая очень страдает из-за обильного приёма лекарственных препаратов. Также рационально по назначению принимать пробиотики, улучшающие полезную микрофлору ЖКТ, ну и гомеопатические средства, в случае доказанности их эффективности в конкретном случае.
Острый гастрит
Острый гастрит — это острое воспалительное заболевание слизистой желудка, возникшее в результате непродолжительного воздействия сильного раздражителя. Болезнь начинается резко, её симптомы выражены ярко.
Разновидности и причины острого гастрита
По характеру повреждения СОЖ и клиническим проявлениям различают 4 вида острого гастрита:
- Катаральный (простой, банальный). Причины гастрита этого типа — неправильное питание или пищевое отравление, аллергическое воспаление. Болезнь сопровождается инфильтрацией (скоплением) лейкоцитов в СОЖ, дистрофическими нарушениями эпителиальных клеток желудка и приливом крови к повреждённому участку органа.
- Фибринозный (дифтеритический). Фибринозный острый гастрит развивается на фоне тяжёлых инфекций и отравлений.
- Коррозивный (токсико-химический, некротический). Причина развития — попадание в желудок концентрированных щелочей и кислот, солей тяжёлых металлов. Сопровождается некрозом СОЖ.
- Флегмонозный. Острый гастрит этого типа характеризуется гнойным расплавлением желудочной стенки и распространением гноя по подслизистой ткани. Среди возможных причин — тяжёлые инфекции, травмы, осложнения рака или язвы желудка.
При лёгких отравлениях острый гастрит поражает только эпителиальные клетки СОЖ. При тяжёлых формах заболевания затрагивается также мышечный слой.
Симптомы
Проявления болезни во многом зависят от характера повреждающего агента, длительности его воздействия и реакции организма на него.
Симптомы проявляются спустя 6-12 часов после приёма некачественной пищи. При отравлении концентрированными щелочами и кислотами признаки болезни наступают раньше.
В гастроэнтерологии выделяют следующие симптомы острого гастрита:
- слабость;
- головокружение;
- бледность слизистых оболочек и кожи;
- боль и тяжесть в области желудка
- тошнота с рвотой;
- сухость во рту или слюнотечение (одно из двух);
- диарея.
Диагностика
Острый гастрит диагностируется на основе характерной клинической картины и собранного анамнеза. Последний метод заключается в сборе сведений о пациенте путём устного опроса.
Выявляются погрешности в диете (употребление алкоголя или недоброкачественной пищи), введения ядов с целью самоубийства или по неосторожности
В некоторых случаях при острой форме гастрита диагностика включает в себя:
- Общий анализ крови.
- Гастроскопию — исследование состояния СОЖ путём её осмотра с помощью гастроскопа, вводимого пациенту через рот.
- УЗИ органов брюшной полости — для исключения другой острой патологии, которая может дебютировать рвотой (холецистит, панкреатит, аппендицит).
- Рентгенографическое исследование грудной клетки и пищеварительного тракта.
- Бактериологический анализ рвотных масс.
Как вылечить гастрит острого течения
Острый гастрит при лёгком течении лечат амбулаторно. Тяжёлые формы заболевания требуют пребывания пациента в стационаре. Лечение гастрита у детей и взрослых одинаково: оно может занять от 2 дней до 2 недель.
На длительности лечения сказываются причины и степень тяжести заболевания.
Первая помощь при остром гастрите заключается в очищении желудка. Это помогает вывести из организма раздражитель, ставший причиной заболевания.
Самостоятельно вызываем рвоту, предварительно выпив 1-2 стакана теплой воды или раствора питьевой соды. В некоторых случаях желудок дополнительно промывается минеральной водой (не газированной) или раствором соды. Для опорожнения кишечника рекомендован приём слабительных лекарственных препаратов, иногда пациенту делают очистительную клизму.
Назначаемые при гастрите лекарства:
- Адсорбенты для очищения организма от попавшего внутрь раздражителя.
- Спазмолитики, если пациент жалуется на сильные боли при гастрите.
- Антигистаминные препараты, если гастрит был вызван пищевым отравлением аллергической природы.
- Антибиотики, если причина болезни — бактериальная инфекция.
Диета является одним из главных условий эффективного лечения острого гастрита.
В первые два дня болезни пациенту ничего есть нельзя. Можно только пить (воду или чёрный чай). В течение следующей недели в меню при гастрите острого течения можно включать:
- кисель;
- слизистый суп;
- нежирный бульон;
- пюре из рыбы и мяса, приготовленных на пару;
- каши из риса, гречки, овсянки или манки;
- яйца, сваренные всмятку.
Из меню при гастрите исключают:
- кисломолочные продукты;
- сыр, творог и сметану;
- хлебобулочные изделия;
- кофе, газировки, какао, квас;
- жирные, жареные, острые блюда.
Диету во время лечения гастрита нужно соблюдать 9–10 дней. Затем пациент может постепенно возвращаться к привычному для него питанию.
Повторим все вкратце
Основные группы причин появления гастрита
Выделяют три группы причин, способствующих возникновению гастрита.
Инфекционные факторы, которые вызывают развитие гастрита типа В (bacterial — бактериальный). Наиболее часто хронический гастрит вызывает Helicobacter, реже — вирусы, грибки, паразиты. Бактерии из рода Helicobacter являются известным патогенным фактором у животных и людей. Campylobacter fetus, jejuni и coli могут вызвать у людей поражения внутренних органов, такие как воспаление желчного пузыря, аппендицит, воспаление головного мозга, воспаление легких, сепсис и даже реактивное воспаление печени, однако чаще всего — энтероколит.
HP — грамотрицательная палочка, оптимально растущая в микроаэрофильной среде лишь при температуре 37 °С. Образует 2-миллиметровые, выпуклые бледно-серые колонии со слабой гемолитической зоной вокруг. Чувствительны ко многим антибиотикам, в частности, к цефалоспоринам, эритромицину, пенициллину, гентамицину, тетрациклину и, кроме того, к препаратам висмута и в 80% случаев к метронидазолу. В неблагоприятных условиях, подобно тому, как другие палочки семейства Helicobacter, HP может переходить в коккоидальные формы. Специфическая подвижность этих бактерий позволяет им легко передвигаться в вязкой среде, какой является слизь. HP с помощью уреазы расщепляют мочевину до углекислого газа и аммиака. Последний угнетает митохондриальное окисление, замедляет репродукцию клеток и оказывает прямое цитотоксическое действие. Протеазы и липазы, продуцируемые HP, нарушают мицеллярную структуру и вязкость желудочной слизи, открывая доступ к воздействию на эпителий желудка соляной кислоты и пепсина. При этом образуется мощный м
едиатор воспаления, который и является причиной гастрита желудка — фактор агрегации тромбоцитов, который вызывает нарушение кровоснабжения, ишемию и эрозию слизистой оболочки.
Неинфекционные причины появления гастрита:
- иммунологические факторы приводят к формированию аутоиммунного атрофического гастрита — хронического гастрита типа A (autoimmunological). При этом происходит образование аутоантител против главных клеток слизистой оболочки желудка, париетальных клеток и внутреннего фактора, основные изменения в области дна и тела желудка (атрофия железистой ткани). У больных проявляются признаки нарушения пищеварения и дефицит витамина В12 (на его долю приходится 15-18% случаев заболевания);
- химические факторы (НПВС, алкоголь, рефлюкс желчи в культю резецированного желудка). Эти причины приводят к формированию заболевания гастрит типа С (chemical — химическитоксически индуцированный), или рефлюкс-гастрита.
Алиментарный фактор является одной из основных причин возникновения гастрита. Сюда можно отнести питание (недоброкачественная пища, употребление слишком горячих напитков, нарушение режима и ритма питания — систематическое недоедание или переедание, однообразное питание, грубая или острая пища) и факторы внешней среды (ионизирующее излучение, угольная или силикатная пыль, работа в горячих цехах, нервно-психический фактор и др.). Эта группа экзогенных факторов ведет к секреторной недостаточности в течение длительного времени, но чаще вероятность трансформации в рак.
При назначении лечения учитываются причины развития заболевания и основные признаки его проявления.