Мочеполовые инфекции и воспаления: симптомы и лечение
Содержание:
- Профилактические меры
- Методы лечения
- Виды лекарств для мочеполовой системы
- Антибиотикопрофилактика
- Распространенные болезни
- Неязвенные поражения
- Факторы риска и причины
- Механизм развития патологии и осложнений гестации
- Пробиотические бактерии
- Общие сведения
- Совет 7. Употребляйте фрукты, овощи и злаки
- Инфекция мочевыводящих путей у детей
- Профилактика инфекций мочевыводящих путей
Профилактические меры
Чтобы избежать заболеваний мочевого пузыря, следует тщательно следить за состоянием здоровья. При первых симптомах рекомендуется обратиться к доктору и проверить, как работает внутренний орган.
Профилактика болезней заключается, в первую очередь, в правильном питании и нормальном режиме дня. Чтобы поддерживать мужской и женский организм, рекомендуется заниматься спортом и ежедневно выполнять специальные упражнения.
Не стоит забывать, что любое заболевания можно предупредить, чем потом долго и мучительно лечить.
1) Важное значение в профилактических мерах отводится своевременной санации хронических очагов бактериальной инфекции (тонзиллит, гайморит, холецистит, кариес зубов и прочие), из которых инфекция может с током крови распространиться и поразить мочевыделительную систему. 2) Соблюдение гигиенических правил ухода за интимными зонами, особенно девочками и женщинами, беременными женщинами
3) Избегать переутомления, переохлаждения организма
2) Соблюдение гигиенических правил ухода за интимными зонами, особенно девочками и женщинами, беременными женщинами. 3) Избегать переутомления, переохлаждения организма.
4) Своевременная коррекция изменений в иммунной системе человека. 5) Своевременное лечение заболеваний мочевыделительной системы (мочекаменная болезнь, простатиты, аномалии развития).
Методы лечения
Официально, существует два вида лечения:
- медикаментозное,
- хирургическое.
Но также существует и народная медицина, которая улучшает работу мочевыделительной системы и устраняет воспаление.
Медикаментозное
Специалист назначает больному антибиотики:
- фурадонин,
- фурагин,
- нитроксолин.
Также в лечение участвуют нестероидные противовоспалительные лекарства – кетонал, ибупрофен. При сильных болях помогает но-шпа, дротаверин или дриптан.

Устранить заболевание и восстановить поврежденные ткани может физиопроцедура.
Если пациенту нельзя принимать антибиотики, то ему назначают урологические медикаменты – канефрон или цистон.
Народная медицина
Данный метод лечения все больше и больше приобретает популярность. Природные травы становятся главным помощником в борьбе с недугом.
Прежде чем заниматься «самолечением» надо посоветоваться с лечащим врачом. Нужно это для того, чтобы не получить обратный эффект. Если врач одобрил такой метод, то можете переходить к самому лечению.

Самая главная трава, которая помогает бороться с различными заболеваниями, в том числе и с уретритом – это зеленчука желтая. У неё есть и другое название – губаня желтая:
- Нужно взять одну чайную ложку такой травы и залить кипятком.
- Настаивается напиток около часа.
- Принимать по одному стакану за несколько минут до еды три раза в день.
Существует еще одна трава, которая не менее эффективна – грыжник голый. Одна чайная ложка травы заливается 200 мл кипятка, хорошо настаивается. Пить по два раза в день по 0,5 стакана. Лучше всего делать это утром и вечером.
Если болезнь перешла в хроническую форму, то для лечения применяется следующая настойка.
Понадобится:
- трава золотарника,
- корневища пырея и корзинки ромашки — по тридцать грамм;
- листья березы и толокнянки — пятьдесят грамм.
Приготовление:
- Все травы между собой тщательно перемешиваете.
- Берется одна столовая ложка данного сбора и заливается одним стаканом кипятка.
- Напиток кипятить не более пяти минут, а настаивать минут двадцать.
Принимать по 3 раза в день за полчаса до еды. Каждый раз готовится свежая порция настойки.
Посмотрите видео, в котором описаны методы лечения уретрита народными средствами:
Хирургическое
Когда нарушаются ткани, проводят операцию по восстановлению пораженного участка.
Операцию могут назначить, если пациент долгое время страдает от мочекаменной болезни. Происходит сильно воспаление, возникает вероятность образование свищей к другим органа, поэтому производят хирургическое вмешательство.
Беременным
Лечение зависит от вида и характера заболевания. Если у женщины выявили болезнь, то её в срочном порядке госпитализируют.
Врач подбирает антибиотики, которые не проникают через плаценту. Также назначают препараты местного действия и иммунотерапию.

Беременным назначают спринцевание из различных настоек. Самые распространенные – это из ромашки и липы. Обязательно обильное питье кислых соков и морсов.
Женщина, которая находится в положении, должна больше употреблять в пищу листовых овощей.
Цель всего этого заключается в следующем:
- Восстановить микрофлору и стенки мочеточника;
- повысить иммунитет;
- усилить защиту организма.
Виды лекарств для мочеполовой системы
От инфекций мочевыводящих путей принимают антибиотики, уросептики, НПВП, иммуномодулянты и прочие медикаменты.
- антибактериальные средства;
- НПВП;
- уросептики;
- препараты для симптоматического лечения;
- иммуномодулянты.
Антибиотики
Антибактериальные препараты для лечения почек и инфекций мочевыводящих путей назначаются в зависимости от возбудителя. Но на его определение требуется время, потому, как правило, терапию начинают с антибиотиков широкого спектра действия. Лечение такими лекарствами помогает в короткие сроки избавиться от проблемы, но требует комплексного подхода
После курса приема таких средств следует обратить внимание на восстановление полезной микрофлоры
Группы лекарств
Для излечения воспаления мочеполовой системы используют следующие виды антибактериальных средств:
- Нитрофурановые препараты — назначают для борьбы с инфекцией у пожилых людей. Не используют при почечной недостаточности.
- Цефалоспорины — эффективно уничтожают практически все виды патогенных микроорганизмов мочеполовой системы.
- Макролиды обладают иммуномодулирующим и противовоспалительным действием. Но применяются только по назначению врача.
- Сульфаниламиды — успешно борются с бактериальными воспалениями. Не применяют при проблемах работы почек.
- Антибактериальные средства на основе пипемидиновой кислоты используют для борьбы с инфекцией у мужчин, обусловленной аденомой простаты.
Противовоспалительные средства
Группа препаратов, способных в короткие сроки снять боль и воспаления мочевого пузыря. Способствуют восстановлению нормальной циркуляции крови и прекращению спазмов. Средства на основе «Ибупрофена» быстро помогают вернуться к обычному способу жизни, облегчают симптомы болезни. При диагностировании проблем ЖКТ не используют таблетки. Противовоспалительное средство вводят внутримышечно или используют ректальные свечи, для предупреждения расстройств работы желудка.
Уросептики
Лекарственные препараты этой группы оказывают антимикробное и антисептическое действие. Они созданы на основе трав и, как правило, используются для профилактики заболеваний у людей с хроническими инфекционными заболеваниями мочевыводящей системы. Действие средств направлено на улучшение функций мочеполовых органов, дезинфицируют мочу и способствуют выведению вредных веществ естественным путем.
Препараты симптоматического лечения
Инфекция мочевыводящих путей сопровождается следующими симптомами:
- боль в пояснице или в надлобковой зоне;
- жжение при испускании мочи;
- частые позывы в туалет, каждые 10—15 минут;
- появление в моче гноя, крови или слизи;
- повышение температуры.
Для избавления от этих симптомов при воспалении почек врачи назначают симптоматическую терапию спазмолитиками, диуретиками или анальгетиками. Первые препятствуют задержке мочи и снимают боль. Диуретики увеличивают количество мочи. В свою очередь, обезболивающие средства не должны быть нефротоксичными. В противном случае развивается острая почечная недостаточность. Кроме того, во время приема курса антибиотиков, нелишним будет использование пребиотических препаратов для восстановления работы ЖКТ и возобновления полезной микрофлоры.
Иммуностимуляторы
Инфекции мочевыводящих путей негативно влияют на иммунитет в целом. Для коррекции этого состояния, а также для профилактики новых заболеваний назначают медицинские препараты, содержащие комплекс витаминов и микроэлементов. Кроме того, в тяжелых случаях назначают иммуномодулянты. Но применять их без предварительной консультации врача нельзя. Имеют побочные реакции в виде аллергии, а также могут стать стимуляторами аутоиммунных заболеваний.
Не стоит заниматься самолечением. Препараты для лечения мочеполовой системы должен назначать врач.
Антибиотикопрофилактика
Антибиотикопрофилактика применяется только после того, как исчерпан клинический потенциал поведенческой терапии и небактерицидных препаратов. Лечение может быть непрерывным (ежедневно или один раз в неделю в течение 3-6 месяцев) или немедленным (однократная доза после полового акта).
| Препарат | Доза | Вариант приема |
| Нитрофурантоин | 50 мг или 100 мг | 1 раз в день ежедневно |
| Триметоприм | 100 мг | 1 раз в день ежедневно |
| Ко тримоксазол | 40/200 мг | 1 раз в день ежедневно или 3 раза в неделю |
| Фосфомицин | 3 г | каждые 10 дней |
Выбор антибиотика должен основываться на выявлении и определении бактериальной восприимчивости, а также на истории аллергии и местных эпидемиологических состояниях. Рутинное использование фторхинолонов и цефалоспоринов не рекомендуется, а эффективность триметоприма с или без сульфаметоксазола в эпоху резистентности сомнительна.
Следует отметить, что для профилактики рецидивирующих ИМП у беременных женщин можно использовать цефалексин (125 мг или 250 мг в день) или цефаклор (250 мг в день).
При рассмотрении вопроса о длительном применении нитрофурантоина (или его производных) следует учитывать риск редких, но серьезных осложнений со стороны легких и печени.
Распространенные болезни
Болезни женских мочеполовых органов чаще всего проявляются уже на определенной стадии развития. Если рассматривать мочевыделительную систему, то наиболее распространенными ее заболеваниями являются:
- пиелонефрит. Воспалительное заболевание, которое протекает в почках, чаще всего сосредоточено в почечных лоханках. Может протекать как на одной почке, так и на обеих. В большинстве случаев имеет бактериальную этиологию;
- уретрит. Заболевание обусловлено воспалением уретры (мочеиспускательного канала), вызвано вирусным поражением или влиянием патогенных бактерий. Течение заболевания может проходить в острой стадии или в хронической;
- мочекаменная болезнь. Характеризуется большим скоплением белка и солей в структуре мочи, в результате чего формируются конкременты в мочевом пузыре или в других мочеточниках;
- цистит. Воспаление тканей мочевого пузыря. Поражаться может слизистая оболочка, в результате чего нарушается функционирование органа.
(Картинка кликабельна, нажмите для увеличения)
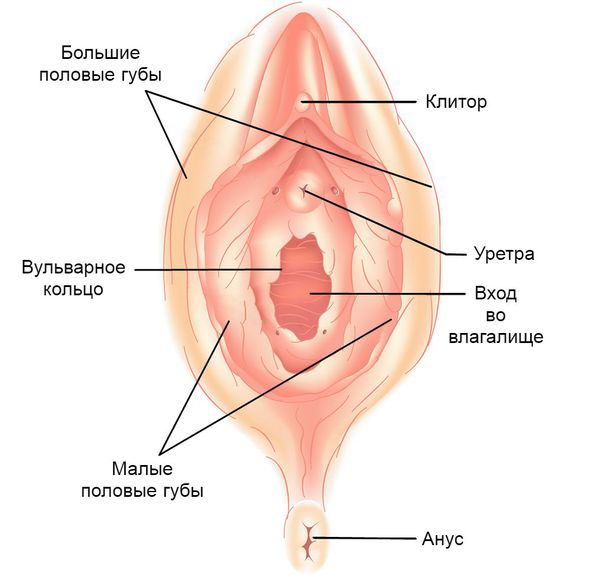
К распространенным заболеваниям женской половой системы можно отнести:
- вагинит. Воспалительный процесс, протекающий в слизистой оболочке стен влагалища. Имеет бактериальную этиологию;
- хламидиоз. Заболевание, как правило, передается половым путем, характеризуется наличием в микрофлоре влагалища патогенных бактерий хламидий;
- молочница (кандидоз). Грибковая патология, которая вызвана распространением дрожжевых грибов. Может поражать слизистые влагалища, кожные покровы;
- миома матки. Доброкачественное образование гормональной этиологии, которое может возникать внутри матки или в ее наружных стенках;
- киста яичника. Доброкачественное образование, располагающееся на теле яичника, может трансформироваться в злокачественное;
- эрозия шейки матки. Обусловлена повреждением эпителия, либо стенки маточной шейки;
- эндометриоз. Характеризуется разрастанием внутреннего слизистого слоя матки. В некоторых случаях может распространяться во влагалище или брюшную полость.
Любое заболевание мочеполовой системы женщин требует лечения. В некоторых случаях необходимо хирургическое вмешательство.
Неязвенные поражения
Одними из самых частых неязвенной поражений вульвы является кондиломы. Остроконечные кондиломы — бородавчатые поражения, вызванные вирусом папилломы человека, передаются половым путем и могут возникать в любом участке аногенитальной области. Другие неязвенные поражения могут быть представлены контагиозным моллюском, вызываемым ДНК-содержащих поксвирусами, почесухой и лобковым педикулезом.
Дифференциальную диагностику проводят с фолликулитом, учитывая присутствующие вследствие воспаления волосяных фолликулов. Фолликулит вызывается флорой кожи, конечно золотистым стафилококком и может привести в тяжелых случаях к развитию фурункула, карбункула или абсцесса. Факторами, способствующими поражением аногенитального участка является тесное белье, использование синтетических прокладок, плохая гигиена, диабет и иммуносупрессия.
Папилломавирусная инфекция
Наиболее частыми клиническими проявлениями папилломавирусной инфекции (ВПЧ) является остроконечные кондиломы (генитальные бородавки). Частота остроконечных кондилом достигает 1: 1000 женщин, но частота бессимптомной ВПЧ инфекции значительно выше (в 20-45% женщин и у 60-80% их сексуальных партнеров). Кроме того, папилломавирусная инфекция является единственным доказанным фактором риска премалигнизирующихи малигнизующих изменений вульвы и шейки матки (интраэпителиальная неоплазия и рак вульвы и шейки матки). Остроконечные кондиломы вызваны преимущественно ВПЧ 6 и 11, в отличие от рака шейки матки (серотипы ВПЧ 16, 18, 31).
Остроконечные кондиломы могут возникать в любом участке аногенитального региона и нередко сопровождаются зудом и кровяными выделениями вследствие травмирования.
Диагностика остроконечных кондилом базируется на типичной клинической картине. Кондиломы обычно являются маленькими и имеют вид острых сосочков с бархатной поверхностью, диаметром 1-5 мм. Но иногда они характеризуются чрезмерным ростом в виде «цветной капусты» и могут занимать весь аноректальный участок, переходить на анальный канал, стенки влагалища и шейку матки, особенно у имуноскомпроментированных людей. При трудностях дифференциальной диагностики, в том числе с бородавчатой раком вульвы, выполняют биопсию и гистологическое исследование поражений.
Лечение. Хирургическое лечение остроконечных кондилом включает локальную эксцизии, криохирургию, лазерную вапоризацию (СО2 лазер). Медикаментозное лечение (локальная аппликация подофиллина, кондилина, 5-фторурацилового крема) является долговременным (2 раза в день в течение 3-4 нед и более, к ликвидации поражений) и недостаточно эффективным. Частота рецидивов высока (до 20%) и не имеет четкой зависимости от метода лечения.
Контагиозный моллюск
Контагиозный моллюск вызывается поксвирусами, которые передаются при тесных контактах с инфицированным индивидом или путем аутоинокуляции. Поражения являются маленькими, 1-5 мм в диаметре и имеют вид несколько поднятых папул с пупкообразное углублением в центре — «водяные бородавки». Поражения содержат влажный материал, в котором при микроскопическом исследовании обнаруживают интрацитоплазматические включения в виде телец моллюска при окраске по Гимзе или Райтс.
Контагиозный моллюск может манифестировать на любых участках тела, за исключением ладоней и подошв. Поражение часто бессимптомное и имеет склонность к спонтанной регрессии. При персистенции заболевания выполняют эксцизии, кюретаж папул, криохирургию, электрокаутеризацию или лазерную вапоризацию.
Факторы риска и причины
Развитие инфекции мочевыделительных путей обычно вызвано следующими факторами риска:
- переохлаждением, особенно в осенне-зимний период;
- частыми респираторными заболеваниями;
- слабой иммунной системой;
- гинекологическими и урологическими операциями;
- патологическими изменениями в мочевыделительной системе в силу преклонного возраста;
- нарушением оттока мочи, вызванного различными патологиями.
Особенно внимательно нужно относиться к состоянию мочевыделительной системы беременным женщинам.
 Дело в том, что в этот период помимо снижения иммунитета и изменения гормонального фона, растущий плод сдавливает мочевой пузырь и другие органы малого таза. Это приводит к появлению застойных явлений, которые способствуют активизации деятельности патологических бактерий.
Дело в том, что в этот период помимо снижения иммунитета и изменения гормонального фона, растущий плод сдавливает мочевой пузырь и другие органы малого таза. Это приводит к появлению застойных явлений, которые способствуют активизации деятельности патологических бактерий.
К сопутствующим причинам, приводящим к развитию ИМВП, можно отнести наличие у больного:
- мочекаменной болезни;
- сахарного диабета;
- аденомы предстательной железы у мужчин;
- миомы матки у женщин;
- почечной недостаточности;
- проблем с опорожнением мочевого пузыря;
- поражения спинного мозга.
Женщины гораздо чаще подвергаются заражению инфекцией мочевыводящих путей, чем мужчины. Это обусловлено коротким и широким мочеиспускательным каналом, что дает микроорганизмам возможность беспрепятственно проникать в мочевыводящую систему.
Механизм развития патологии и осложнений гестации
Распространение инфекции происходит несколькими путями:
- восходящим;
- нисходящим;
- гематогенным;
- лимфогенным;
- контактным.
Чаще всего у беременных реализуется восходящее инфицирование. Возбудители проникают в уретру из влагалища. Это обусловлено их близким расположением, а также анатомическими особенностями самого мочеиспускательного канала, который у женщин короткий и широкий.
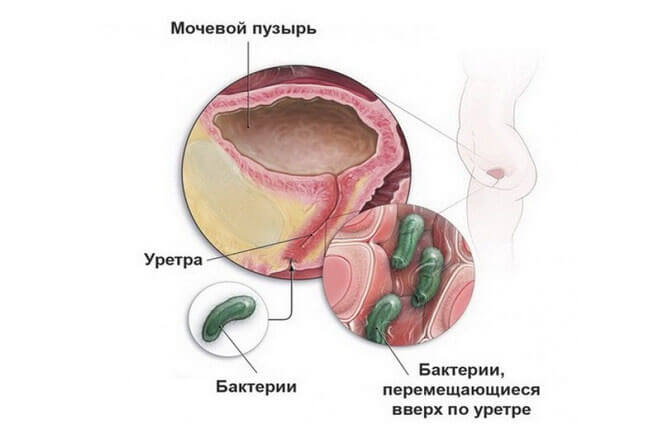
Слизистая оболочка мочевого пузыря эффективно противостоит развитию воспаления, но во время беременности увеличивается влияние дополнительных факторов риска:
- иммуносупрессия;
- гиповитаминоз;
- переутомление;
- гормональные изменения;
- переохлаждение;
- беспорядочные половые связи;
- несоблюдение личной гигиены;
- анатомические аномалии;
- оперативные вмешательства и манипуляции.
Если у женщины до беременности имелся хронический цистит, то в большинстве случаев в период гестации произойдет его обострение. С увеличением срока гестации риск также повышается. Механическое сдавление маткой мочевого пузыря и мочеточников мешает нормальному оттоку мочи. Поэтому цистит может приобретать рецидивирующее течение.
Любая инфекция в организме увеличивает риск развития осложнений гестации. После инфицирования нижних мочевых путей возбудители легко проникают выше. Это обусловлено естественным отсутствием устойчивости мозгового вещества почек к микробным агентам. Для этой среды характерно гипертоническое состояние, которое препятствует проникновению лейкоцитов, фагоцитов, ограничено действие системы комплемента, что и вызывает отсутствие устойчивости перед инфекцией.
На фоне воспаления мочевыводящих путей повышается вероятность самопроизвольного прерывания беременности, рождения недоношенного ребенка. Риск преждевременных родов увеличивается из-за местного синтеза простагландинов, которые являются медиаторами воспаления и усиливают маточные сокращения.
Воспаление мочевыводящих путей может развиться как осложнение послеродового периода. Во время родов происходит сдавление мочевого пузыря, нарушается его иннервация и кровоснабжение. Это дополнительный фактор задержки мочеиспускания. Если имеется инфекция преддверия влагалища, вагинит, то возбудителей в мочевой пузырь можно занести во время обязательной катетеризации.
Пробиотические бактерии
Данные об использовании пробиотических бактерий для снижения риска рецидивирующих ИМП не универсальны. Наиболее убедительные данные касаются штаммов Lactobacillus, особенно штаммов Lactobacillus rhamnosus GR-1 и Lactobacillus reuteri RC-14, вводимых вагинально 1-2 раза в неделю.
Кроме того, одно исследование доказывает эффективность вагинального применения Lactobacillus crispatus у пациентов в пременопаузе.
Данные клинических испытаний были включены в мета-анализ, который не продемонстрировал явного преимущества использования пробиотических бактерий во вторичной профилактике рецидивирующих ИМП
Однако различия в клинической эффективности доступных составов требуют большой осторожности при интерпретации этих результатов
Общие сведения
ИМВП (инфекции мочевыводящих путей) — термин, который объединяет в себя все воспалительные процессы в мочевыводящей системе. Главная причина недуга — проникновение патогенной микрофлоры или активация условно-патогенной. Развитию заболевания подвержены женщины, однако мужчины тоже с ним сталкиваются.
Возбудители
Заболевания мочевыводящих путей провоцируются проникновением в организм гонококка, трепонемы, хламидии, трихомонад. В ряде случаев инфекцию вызывают вирус папилломы, герпеса, а также цитомегаловирус. Среди условных патогенов чаще всего причинами становятся кишечная палочка, стафилококки, стрептококки.
Пути попадания
Болезнетворная микрофлора проникает в организм разными способами. Выделяют такие:
- Уретральный или восходящий. Инфекция пузыря и мочевыводящего канала поднимается к почкам и мочеточникам.
- Гематогенный. Патогены проникают в уретру вместе с током крови из соседних органов малого таза.
- Нисходящий. Инфекция из почек опускается по мочевыводящим каналам к органам половой системы.
Факторы риска
Беспорядочные половые связи, переохлаждение, несоблюдение гигиены — все это может спровоцировать инфекцию мочевыводящих путей. Также появление неприятных симптомов обусловлено такими факторами:
- чужеродные тела в органах мочевыделения;
- сопутствующие патологии (камни в почках, застой урины, уретрит);
- врожденные дефекты строения;
- нарушение обмена веществ;
- травмы;
- стрессы.
ИМВП классифицируются в зависимости от симптомов, очага поражения и происхождения.
По локализации бывают:
- инфекции верхних отделов МВС (мочевыводящей системы) — пиелонефрит;
- нижних — цистит, уретрит.
По течению различают неосложненную форму — нарушения работы органов мочевыводящей системы несущественные, осложненную — характеризуется тяжелыми дизурическими расстройствами, госпитальную — заражение произошло после медицинский манипуляций, внебольничную — инфекция не связана с проведением каких-то процедур.
Исходя из симптомов различают ИМВП:
- выраженную — женщины сталкиваются с расстройством мочеиспускания, болями при посещении туалета, недомоганием, увеличением температуры;
- скрытую — признаки появляются лишь при наличии провоцирующего фактора.
Совет 7. Употребляйте фрукты, овощи и злаки
Здоровые продукты с высоким содержанием клетчатки и углеводов из злаковых и круп, овсянки, чечевицы, фасоли, отрубей необходимы для поддержания здоровья не только пищеварительной, но и мочевыделительной системы. Женщинам особенно рекомендуется употребление бобовых культур, содержащих фитоэстрогены – естественные гормоны женского здоровья, поскольку они по сравнению с мужчинами более подвержены частым острым и хроническим инфекционным заболеваниям мочеполовых органов.
Употребляйте фрукты, овощи и злаки
Полезны для здоровья мочеполовых путей фрукты и овощи. Например, груши, зеленые бобы, кабачки и картофель обладают легким мочегонным и защитным действием. Бананы уменьшают раздражение мочевого пузыря.
Но важно понимать, что при наличии инфекции употребление любых продуктов без противомикробных лекарственных средств никогда не приведет к выздоровлению
Инфекция мочевыводящих путей у детей
Течение ИМП у детей может значительно отличаться от такового у взрослых. Один эпизод ИМП у мальчиков и два у девочек – показатель точного диагноза инфекции мочевых путей и показание для выявления врожденных патологий мочеполовой системы.
Инфекция мочевыводящих путей у детей
Наиболее распространенные патологии:
- пузырно-мочеточниковый рефлюкс (ОПМ);
- обструкция тазового мочеточника;
- обструктивная уропатия и нейрогенная дисфункция мочевого пузыря, которые в крайних случаях без надлежащего лечения могут привести к почечной недостаточности.
При ОПМ развивается так называемая дренажная нефропатия, приводящая к развитию почечной гипертонии и, наконец, к почечной недостаточности. Этиология ИМП у детей – это те же микроорганизмы с таким же частотным распределением, что и у взрослых.
Симптомы ИМП у детей не являются специфическими и зависят от возраста ребенка.
- У новорожденных преобладают расстройства аппетита, синдром расстройств всасывания, раздражительность, нарушение нормального развития и бессимптомная бактериурия вплоть до сепсиса мочи.
- У детей в возрасте до 6 месяцев выходят на первый план желудочно-кишечные симптомы, такие как рвота, диарея, анорексия и повышение температуры тела.
- У детей дошкольного возраста симптомы ИМП более специфичны для мочевыводящих путей. Наблюдаются срочность мочеиспускания, боли внизу живота, поллакиурия и непроизвольное мочевыделение.
- У детей старшего возраста – в школьном возрасте – уже можно различить инфекцию верхних и нижних мочевых путей, поскольку большинство детей этого возраста могут описать и локализовать симптомы заболевания.
С практической точки зрения ИМП у детей можно разделить на тяжелую или легкую инфекцию.
- Симптомы тяжелой инфекции: температура тела >39 ° C, постоянная рвота и умеренная или высокая степень дегидратации.
- Симптомы легкой инфекции: повышение температуры тела низкое, рвоты нет, дети правильно потребляют жидкости и не обезвожены (или низкая дегидратация).
Физикальное обследование должно исключить фимоз, атрофию половых губ и орхит / эпидидимит. В качестве значимой бактериурии у детей с симптомами ИМП берут показатель > 104 бактерий / мл мочи, а у детей без симптомов > 105 бактерий / мл мочи в средней пробе. В пробе мочи, взятой с помощью катетера, > 103 бактерий / мл считается бактериурией.
Когда моча собирается путем надлобковой пункции, бактериурия считается значимой независимо от количества микроорганизмов, культивированных из 1 мл мочи. При общем исследовании мочи пиурия у девочек диагностируется, если количество лейкоцитов достигает > 10 в поле зрения (wpw). У мальчиков этот показатель составляет > 3 www.
В случае одноразового ИМП у мальчиков и двух эпизодов ИМП у девочек рекомендуется проводить тщательную диагностику. Сначала следует сделать УЗИ брюшной полости, затем провести цистографию мочеиспускания и урографию. Динамическая перфузионная сцинтиграфия должна выполняться для оценки секреторной функции почек. Дети с ИМП нуждаются в особом наблюдении и специализированной помощи.
Лечение инфекций мочевыводящих путей проводится препаратами первого ряда. Для детей с ИМП – это:
- цефалоспорины второго и третьего поколения;
- аминопенициллин с ингибитором бета-лактамазы и триметоприм.
После того как ребенок выведен из острого состояния, рекомендуется профилактика в виде низких доз препаратов в течение полугода. Препаратами выбора в этом случае являются нитрофурантоин, триметоприм, цефалексин и цефаклор.
Инфекция мочевыводящих путей – диагностика
Профилактика инфекций мочевыводящих путей
Основные профилактические меры
Советы по снижению риска инфекции мочевыводящих путей
Пейте достаточное количество воды. Наши источники рекомендуют пить 6-8 стаканов воды или другие различные напитки (соки, бульоны, чай и т. д.) в день. Однако эти показатели (6-8 стаканов) не являются точными научными данными. Клюквенный сок является отличной альтернативой чистой воде, так как предотвращает размножение бактерий в стенках мочевыводящих путей. Также, здоровый взрослый человек должен выделять от ½ до 2 литров мочи в день.
Не сдерживайте желание помочиться, удержание мочи в мочевом пузыре — способствует размножению бактерий.
Лечите нарушения пищеварительного тракта, особенно запоров, которые способствуют циститу, потому что бактерии задерживаются в прямой кишке и размножаются.
Рекомендации для женщин
Лучший способ предотвратить инфекцию мочевыводящих путей для девочек и женщин — это всегда протирать туалетной бумагой интимные места спереди назад после дефекации или после мочеиспускания.
Всегда сразу после полового акта секса желательно помочится.
Ежедневно мойте анальную и влагалищную зоны. Однако слишком «агрессивно» подмываться не рекомендуется, поскольку могут ослабеть слизистые оболочки.
По возможности избегайте использования дезодорирующих средств (интимной парфюмерии) в области половых органов и масел для ванн или муссов, которые могут раздражать слизистую оболочку мочеиспускательного канала. Вызывая симптомы похожие на инфекции мочевыводящих путей.
Всегда используйте презервативы с лубрикантами, которые меньше раздражают половые органы. И не стесняйтесь добавлять смазочный гель.
Во время секса, в случае сухости влагалища, используйте водорастворимую смазку, чтобы избежать раздражения.
В случае частых инфекций, вызванных применением диафрагмы, целесообразно поменять метод контрацепции.
Рекомендации для мужчин
Профилактику инфекций мочевыводящих путей у мужчин проводить труднее
Важно пить достаточное количество жидкостей, чтобы поддерживать опорожнение мочевого пузыря, и при необходимости лечить заболевания предстательной железы.
Кроме того, уретрит, возникающий в результате инфекций, передаваемых половым путем, можно предотвратить, используя презервативы во время полового акта с партнером или партнершей. Воспаление мочеиспускательного канала часто встречается у мужчин, у которых развивается гонорея или хламидиоз, вследствие незащищенного секса.
Меры по предотвращению осложненийЛечение инфекций мочевого пузыря антибиотиками предотвращает пиелонефрит, гораздо более серьезную болезнь.Важно не лечиться самостоятельно, например, принимая оставшиеся антибиотики от предыдущего лечения
Злоупотребление антибиотиками без соблюдения предписаний врача может осложнить лечение цистита и ухудшить ситуацию.
Меры по предотвращению рецидивовРецидивирующие инфекции мочевыводящих путей очень распространены среди женщин. В дополнение к упомянутым выше профилактическим мероприятиям эффективными также могут быть лекарства или народные средства, в частности клюквенный сок.Профилактика с помощью лекарств
Некоторым пациентам, у которых часто возникают инфекции мочевыводящих путей (более чем 2-х раз каждые 6 месяцев), могут быть назначены антибиотики в качестве профилактического средства с низкой дозировкой в течение нескольких месяцев. То же самое поможет и мужчинам, у которых хронические заболевания простаты, повышающие риск инфекции мочевых путей.
Например, врач может назначать приём антибиотиков ежедневно в течение нескольких месяцев или после каждого полового акта, чтобы предотвратить рецидив и позволить иммунной системе восстановить контроль. Речь идет о профилактической антибиотикотерапии.
Профилактика клюквенным соком
Как показали результаты некоторых исследований, регулярное употребление клюквенного сока снижает риск рецидивирующих инфекций мочевыводящих путей у женщин.
Клюква уже давно используется для профилактики инфекций мочевыводящих путей. Исследования опубликованные в 2008-2009 годах на сайте www.ncbi.nlm.nih.gov тут и тут) показывали, что потребление клюквенного сока (или в виде сухого экстракта) снижает частоту рецидивов.
Согласно исследованиям уровень рецидивов среди молодых женщин снижается на 35% за 1 год. Однако профилактическая эффективность клюквенного сока менее очевидна у детей, пожилых людей и пациентов с неврологическими заболеваниями.
Пейте 250-500 мл клюквенного сока в день или принимайте дважды в день от 300 мг до 400 мг экстракта в виде капсул или таблеток. Свежие или замороженные фрукты также можно употреблять в количестве от 125 мл до 250 мл в день.