Обширный инсульт: последствия, шансы и прогнозы
Содержание:
Восстановление и реабилитация
Эффективность восстановления пациента после инсульта левой стороны мозга в большей степени зависит от того, насколько быстро была оказана первая медицинская помощь. Восстановление после инсульта вполне возможно в любом возрасте, главное при этом — хороший уход и соблюдение всех указаний и рекомендаций врача.
После выписки из стационара больной находится под наблюдением врача-невролога. Все также необходимо принимать некоторые лекарственные средства для укрепления организма. Все эти препараты выписываются врачом в зависимости от состояния.
Лечебная физкультура
Физкультура и дыхательная гимнастика для восстановления также играют большую роль. После инсульта левого полушария мозга пациенты могут заниматься самостоятельно или же с помощью близких и родственников. Это также зависит от того, насколько организм окреп. Первое время желательно контролировать занятия больного и помогать ему с ними.
Восстановление речи
 Моральная поддержка тут тоже очень значима.
Моральная поддержка тут тоже очень значима.
Необходимо больше общаться с больным, задавать ему вопросы, чтобы тот мог отвечать.
Если речевые функции после лечения не были восстановлены, то нужно приглашать к больному логопеда, чтобы он занимался с ним, заново учил хорошо говорить и мыслить.
Гирудотерапия
Часто в профилактике повторного инсульта и восстановлении применяется гирудотерапия. Для этого лечебного метода необходимы медицинские пиявки, которые прокусывают кожу в специальных местах и вместе с ее слюной в кровь попадает большое количество активных веществ, среди которых гирудин (антикоагулянт). Он помогает рассасывать тромбы, улучшать кровоснабжение. Обычно пиявок ставят за ушными раковинами или в области копчика.
Лечебный массаж
Для восстановления двигательной активности правой части тела пациенту делается лечебный массаж. Необходимо проводить его сначала по 5 минут, затем увеличивать время до 30 минут. Массаж должен делать специально приглашенный массажист, который знает все необходимые нюансы и основы лечебного массажа после инсульта. Массаж способствует разжижению крови, снижению тонуса, профилактике пролежней.
Специальная диета
Далеко не последнее место отводится специальной диете со сниженным количеством холестерина, из-за которого происходит закупорка сосудов и появление бляшек, что впоследствии ведет к образованию тромбов.
Продукты питания, которые можно употреблять в пищу: цитрусовые, шпинат, горчица, ягоды, орехи, кукуруза, овощи, сухофрукты, томатная паста, фрукты, отруби пшеничные, морская рыба, морская капуста, свежевыжатые соки и т.д.
Продукты, которые необходимо исключить из рациона: копченые, соленые, консервированные, жирные и наваристые бульоны, колбасы и сосиски, молоко и все, что из него сделано, сладости и мучные изделия, полуфабрикаты, фаст-фуд, газировку, мороженое, крепкий чай и кофе, манку и т.д.
Врачи советуют есть продукты, содержащие в себе витамин Е. Также этот витамин можно пить в таблетках. Он снижает риск повторного инсульта.
Избавление от вредных привычек
 Тяжело избавляться от вредных привычек, но для здоровья это сделать необходимо.
Тяжело избавляться от вредных привычек, но для здоровья это сделать необходимо.
После инсульта больному запрещается принимать алкоголь и курить.
Не только родные и близкие должны контролировать это, но и самому пациенту необходимо осознавать значимость этого шага для собственного здоровья.
Лечение
Лечение состояния предусматривает комплексный подход.
Лекарственная терапия
Основной причиной паралича становится инсульт, именно поэтому лечение состояния направлено на устранение последствий поражения головного мозга. Развитие паралича обусловлено торможением деятельности клеток, и задача препаратов — восстановление их активности.
В процессе лечения применяются следующие группы:
- Нейротрофические препараты комбинированного действия. Обладают одновременно и вазоактивными, и метаболическими свойствами, что обеспечивает лучший терапевтический эффект. Применяются внутривенно, капельным способом. Курс — 10–25 инъекций/капельниц.
- Антиагреганты. Необходимы для разжижения крови, что препятствует формированию тромбов и нормализует общий кровоток.
- Вазоактивные препараты. Оказывают влияние на тонус сосудов. Средство вводится внутривенно, внутримышечно и капельно (зависит от разновидности медикамента).
- Ангиопротекторы. Применяются для защиты сосудов головного мозга.
Образ жизни
Восстановление после перенесенного инсульта во многом зависит от настроенности человека. Необходимо кардинально пересмотреть привычный образ жизни. Рекомендации будут следующими:
- соблюдение предписанного доктором режима;
- контроль артериального давления;
- посильные физические нагрузки;
- абсолютный отказ от спиртного и табака;
- соблюдение принципов правильного питания;
- полноценный отдых.
Важно обезопасить больного от стрессовых ситуаций
Народные рецепты
Народные средства, используемые в лечении послеинсультного паралича, помогают в нормализации давления, снижении риска формирования тромбов и улучшении состояния сосудистых стенок.
Хорошие результаты показывает лечение продуктами пчеловодства.
- Нужно смешать прополис (2 грамма) и спирт (100 мл). Настоять трое суток. Пить по 8 капель дважды в сутки после еды.
- Майский мед (200 мл) соединить с настоем чайного гриба (60 мл) и мяты перечной (5 мл). Настоять состав в темном месте 10 суток. Принимать по большой ложке трижды в сутки.
Для восстановления правой стороны после паралича, вызванного инсультом, рекомендуется использовать рецепты на основе мумие. Средство способствует улучшению:
- процессов кровообращения;
- передачи нервных импульсов;
- течения обменных процессов.
Кроме того, мумие помогает приводить в норму мышечный тонус.

Наиболее популярные рецепты:
- Больному необходимо съедать по 0,4 грамма продукта дважды в сутки, запивая достаточным объемом теплой воды. Длительность приема — 10 дней. Необходимо пройти три–четыре курса, делая между каждым 5-дневный перерыв.
- Нужно смешать мумие (5 грамм) с соком алоэ (150 мл). Пить 10 суток по большой ложке дважды в сутки строго до еды. Повторить лечебный курс через 15 дней.
Неплохие результаты дает использование трав.
- Необходимо соединить цвет ромашки аптечной, траву тмина, зверобоя, почки березы (каждого компонента взять по 100 грамм). Большую ложку микса переложить в высокий сотейник, заварить 200 мл кипятка и оставить настояться. Долить 300 мл воды. Довести до закипания и сразу снять с плиты. Принимать по полному стакану утром/вечером за 25 минут до еды. Длительность приема — 30 дней.
- Настойка эхинопсии (мордовника). Столовую ложку измельченного продукта залить спиртом (500 мл). Настоять в теплом месте три недели. Принимать ежедневно по 30 капель 3 раза в день.
Массаж правой стороны
Одной из обязательных лечебно-восстановительных процедур после инсульта, сопровождающегося параличом правой стороны, становится массаж. Его основными целями являются:
- восстановление нарушенной функциональности рук и ног;
- возобновление кровотока;
- устранение болевого синдрома, отеков;
- восстановление мышечного тонуса;
- стимуляция ЖКТ, предупреждение развития запоров;
- предупреждение появления пролежней;
- снижение спазмов и гипертонуса.
Довольно часто паралич сопровождается контрактурами (ограничение подвижности в суставах) и атрофией мышечной ткани.

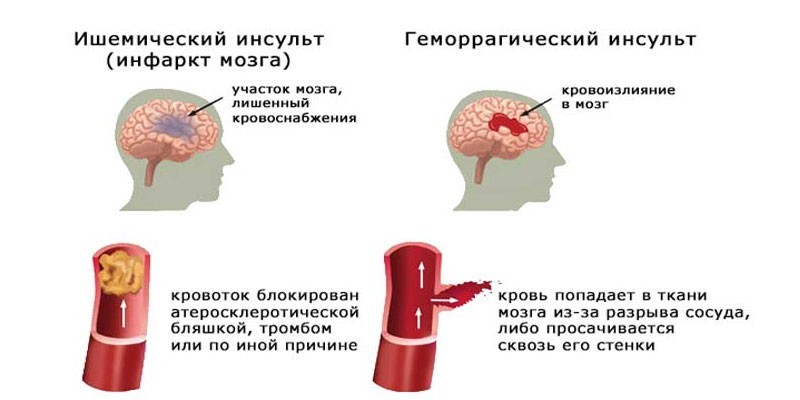
Классификация инсульта

Самой распространенной является классификация TOAST, в которой выделяют следующие варианты:
- кардиоэмболический: эмболами являются тромбы, которые образуются в полости сердца при мерцательной аритмии, митральном пороке сердца, недавно перенесенном инфаркте миокарда;
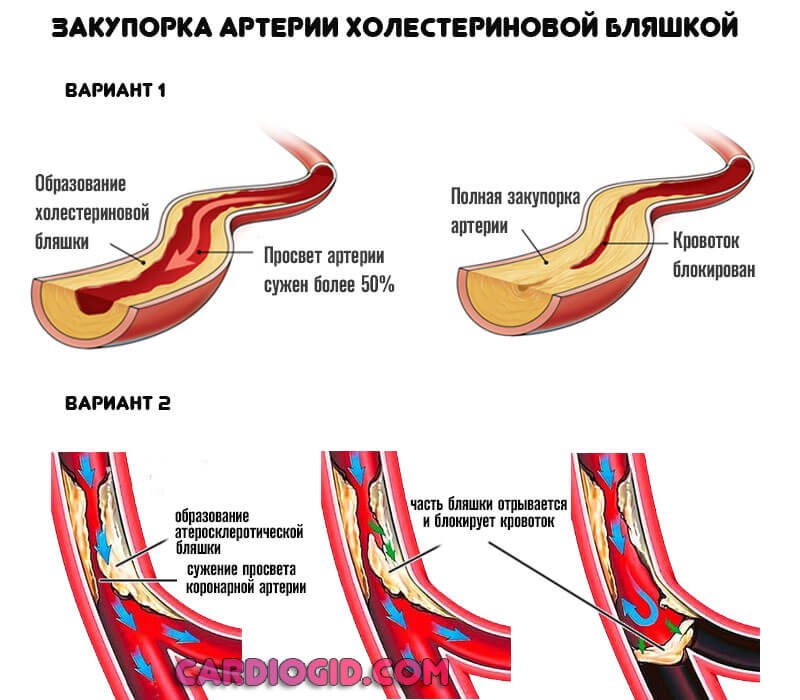
- атеротромботический: в просвете крупных артерий нарастает атеросклеротическая бляшка, которая изъязвляется, на ней образуются тромбы. Если происходит разрыв бляшки, то развивается артерио-артериальная эмболия;
- гемодинамический: инсульт развивается на фоне грубого стеноза 70 % как интракраниальных, так и экстракраниальных сосудов в сочетании с резким падением артериального давления;
- гемореологический: тромбоз в сосудах головного мозга возникает вследствие гематологических заболеваний (гиперкоагуляция крови –эритремия, тромбоцитэмия и др.);
- лакунарный инфаркт: тромбоз артериол головного мозга в подкорковых ядрах. Очаг составляет в среднем 15 мм, но характеризуется своей клиникой, поэтому выделен в отдельную группу.
В зависимости от того, какой поражается сосудистый бассейн, выделяют следующие инсульты:
Каротидный бассейн:
- внутренняя сонная артерия;
- передняя мозговая артерия;
- средняя мозговая артерия.
Вертебробазилярный бассейн:
- позвоночная артерия;
- базилярная артерия;
- инфаркт мозжечка;
- задняя мозговая артерия;
- инфаркт таламуса.
В клинике ишемического инсульта характерно внезапное начало с появлением стойкого неврологического дефицита, который сохраняется более 24 часов. Хотелось бы отметить, что для геморрагического инсульта доминирующей является общемозговая симптоматика. Для ишемического инсульта на первый план выходит очаговое поражение, которое проявляется в виде параличей руки и ноги на одной стороне, лица, нарушения речи и акта глотания, слепоты или выпадения полей зрения, нарушения чувствительности. Очаг поражения соответствует определенному сосудистому бассейну, в котором произошла мозговая катастрофа. Общемозговая симптоматика проявляется в виде угнетения сознания, головной боли, головокружения и значительнее выражена при обширных полушарных инфарктах, инфарктах ствола мозга и мозжечка.
В развитии инсульта выделяют следующие периоды:
- острейший — это первые 3 суток. Если симптомы регрессируют через 24 часа, то выставляется диагноз транзиторной ишемической атаки (ТИА). В острейшем периоде ведущее значение отводится первым трем часам после проявления мозговой катастрофы – так называемое терапевтическое окно (именно в этом промежутке времени возможно активно и кардинально повлиять на течение инсульта путем проведения тромболитической терапии);
- острый – до 28 дней. Если неврологический дефицит регрессирует до 21 дня, то это состояние расценивается как малый инсульт;
- ранний восстановительный – до полугода;
- поздний восстановительный — до 2 лет;
- период остаточных проявлений – более 2 лет.
Причины и опасность патологии
Факторов, являющихся предпосылками инсульта, существует большое количество. К наиболее частым относятся:
- увеличение уровня холестерина в крови;
- избыточный вес;
- болезни сердечно-сосудистой системы в хронической форме;
- патологии почек;
- курение, спиртные напитки;
- сидячий образ жизни;
- регулярное использование контрацептивных препаратов;
- частые стрессы;
- аневризм;
- травмы, повреждение черепа.
После кровоизлияния больной зачастую теряет способность к главным функциональным возможностям организма. Обычно на их возобновление требуется большой промежуток времени. Этой категории пациентов порой приходится снова изучать навык хождения, учиться писать и говорить, разрабатывать чувствительность пальцев на руках, координировать тело. Психологическое состояние человека не изменяется, что позволяет быстрее настроиться и двигаться к выздоровлению.

Ишемическая форма инсульта правого полушария развивается и протекает стремительно. Появляется это состояние обычно после 55 лет в 70%, однако были случаи, когда кровоизлияние случалось у маленьких детей, женщин в положении.
Последствия инсульта
Даже если все условия максимально благоприятные, инсульт бесследно не пройдет. Возможны такие последствия ишемического поражения мозга:
- потеря памяти;
- локальный или полный паралич левой стороны тела;
- депрессивное состояние;
- расстройство речи у левшей;
- неправильное восприятие пространства;
- искаженное лицо из-за парализованных мышц.
 После инсульта возможна потеря памяти и неправильное восприятие пространства
После инсульта возможна потеря памяти и неправильное восприятие пространства
Последствиями геморрагического поражения мозга будут:
- нарушение зрительных функций;
- сбой в работе вестибулярного аппарата;
- эпилепсия;
- расстройства психического характера и сна;
- нарушенное глотание.
При поражении правой части мозга теряется способность образно мыслить, целостно воспринимать окружающий мир и себя в нем. Человек не способен адекватно воспринимать музыку, посторонние эмоции.
Левосторонний инсульт: две стороны одной болезни
Что ожидает человека после инсульта левой стороны, нельзя сказать со стопроцентной точностью, ведь каждый организм сугубо индивидуален, кроме того, факторов, усугубляющих или облегчающих последствия болезни, достаточно много. Давайте попробуем составить приблизительную «карту рисков», ознакомившись с разновидностями инсульта и их влиянием на организм.
Не «выдержали» стенки сосудов – что дальше?
Если сосудистые стенки головного мозга нарушились, кровь попала в мозговое вещество, врачи охарактеризуют случившееся как геморрагический инсульт. Левая сторона мозга при поражении негативно воздействует на всю правую сторону тела. Левостороннее кровоизлияние в мозг часто диагностируется с опозданием, поэтому нередко время, необходимое для эффективной помощи, утрачивается.
Последствия левостороннего геморрагического инсульта
Патологические изменения, спровоцированные инсультом, зависят от того, насколько велик размер пораженного участка мозга, и каково общее состояние организма пациента. Геморрагический удар, повредивший левое полушарие мозга, может вызвать разные проблемы со здоровьем.
Возможные последствия «удара»:
- парез мышц;
- паралич тела справа;
- отсутствие нормальной координации движений;
- затруднения глотания, произношения, чтения слов;
- сбои в функционировании кишечника и мочевого пузыря;
- неадекватное поведение и оценка происходящего;
- нарушения мыслительных операций и памяти;
- раздражительность и депрессивное настроение;
- приступы боли.
В результате таких нарушений работы ЦНС, воздействующей на весь организм, человек становится неспособным обслуживать себя и оценивать свои поступки, неадекватно воспринимает окружающих людей. Без поддержки любящих родных ему не обойтись.
Восстановление и прогноз
Реабилитационный период после такого приступа длится довольно долго – до 2 лет. За это время нужно пройти курс терапии и массажа, назначенный доктором, заняться лечебной гимнастикой, логопедией, использованием рефлекторно-нагрузочных систем и других методов реабилитации.
Увенчаются ли эти усилия успехом, зависит от правильности лечения, возможности двигаться, состояния жизненно важных органов человека и его личного стремления выжить. 80% людей после кровоизлияния в мозг получают инвалидность.
Что касается продолжительности жизни, отечественная статистика неутешительна – 50% пациентов с такой патологией умирают, но забывать о том, что у перенесших инсульт есть шансы попасть в другую половину, нельзя.
Инсульт ишемический: левая сторона
Ишемическим инсультом называют острое нарушение мозгового кровообращения, лишающее часть мозга кровоснабжения на некоторое время. Такое нарушение не может пройти бесследно для ЦНС. Если проблема с кровообращением возникла с левой стороны, нарушатся функции, которые регулировало левое полушарие мозга.
«Следы» левостороннего ишемического удара:
- расстройства речи, вплоть до полной потери способности говорить;
- нарушение чувствительности, а также паралич правой стороны тела;
- проблемы со зрением, слухом, обонянием;
- аритмия, потливость, дрожь мышц;
- изменение оттенка кожи;
- приступы панического страха;
- потеря равновесия при движениях.
Шансы на выздоровление: каковы они?
После ишемического инсульта, поразившего левое полушарие головного мозга, придется восстанавливаться до 3 лет. Для того чтобы больной вернулся к нормальной жизни, применяются те же терапевтические методы, что и при геморрагической разновидности недуга.
Преклонный возраст, сопутствующие заболевания, осложнения, обездвиженность – это «враги», мешающие человеку выжить и хоть частично восстановиться. Врачи утверждают – если случился ишемический инсульт, поразивший левую сторону мозга, последствия определяют, сколько живут пациенты. 25% больных гибнут в течение первого месяца после такого инсульта из-за осложнений. У 60% остаются тяжелые неврологические расстройства.
Год после этого патологического состояния удается прожить 70% людей, 5 лет – половине, а 10 лет – 25%. Самый серьезный фактор риска – это повторный удар. Вторая атака случается приблизительно у 30% пациентов. После повторного удара продолжительность жизни почти половины пациентов сокращается до 2-3 лет.
По каким причинам может случиться левосторонний инсульт
Причинами инсульта левого полушария головного мозга могут быть:
-
Атеросклероз церебральных артерий. Заболевание развивается годами и может прогрессировать. В его основе — дислипидемия (нарушение соотношения атерогенных и антиатерогенных липопротеидов). В крови человека повышается концентрация ЛПНП (липопротеинов низкой плотности). Они откладываются на эндотелии сосуда. Образуются жировые пятна. Затем наблюдается кальциноз (отложение солей кальция). Появляются твердые бляшки, уменьшающие просвет сосудов. Это затрудняет кровоток.
- Курение. В сигаретном дыме большое количество вредных веществ, которые повреждают сосуды (сужают их, снижают эластичность) и делают кровь более вязкой. Последствиями могут быть тромбоз, атеросклероз и артериальная гипертензия (повышенное давление). В сигаретном дыме содержатся смолы, формальдегид, угарный газ, цианистый водород, никотин. Пассивное курение повышает вероятность развития инфаркта мозга (ишемического инсульта) на 20-25%.
- Артериальная гипертензия (давление выше 139/89 мм. рт. ст.). Бывает первичной (лежит в основе развития гипертонической болезни) и вторичной. Факторами риска являются курение, стресс (способствует выбросу адреналина и норадреналина), заболевания почек (гломерулонефрит), тиреотоксикоз, гипертиреоз, аномалии развития сосудов и феохромоцитома.
- Регулярные гипертонические кризы. Они характеризуются эпизодами резкого повышения АД, значение которого превышает пороговое. При кризе наблюдается сужение сосудов, на фоне чего поднимается давление.
- Тромбоз сосудов головного мозга. Тромбы образуются при снижении скорости кровотока в месте повреждения эндотелия (внутреннего слоя сосудов). Причинами их появления могут быть септические состояния, инфаркт миокарда, патология клапанов, мерцательная аритмия, сгущение крови, длительная иммобилизация, операции, злокачественные опухоли, аутоиммунная патология, полицитемия, антифосфолипидный синдром, инфекции и нарушение жирового обмена.
- Тромбоэмболия. При данной патологии оторвавшийся тромб или его фрагмент закупоривает церебральные артерии. Факторами риска являются гиподинамия, высокое давление, варикозное расширение вен, тромбофлебит, тромбоз глубоких вен, усиленное тромбообразование (тромбофилия), ишемическая болезнь сердца и нарушение сердечного ритма. Ишемический левосторонний инсульт возникает при закупорке мозговых артерий более чем на 70% или полной их обструкции.
- Диабетическая макроангиопатия. Одно из осложнений сахарного диабета, в основе которого лежат атеросклеротические изменения. Характеризуется поражением крупных артерий. Сосуды теряют свою эластичность, становятся хрупкими и ломкими. Следствием может быть разрушение стенок артерий, причиной — повышенная концентрация глюкозы в крови.
- Аневризма сосудов головного мозга. Локальное патологическое выпячивание внутреннего слоя артерии характеризуется тем, что в данной области сосуд становится тонким и менее эластичным. Резкое усиление кровотока может вызвать разрыв аневризмы и кровоизлияние.
- Инфаркт миокарда. Острая форма ишемической болезни, при которой образуется зона некроза в сердечной мышце. Осложнением инфаркта является тромбоз. Инфаркт развивается у женщин и мужчин преклонного возраста (старше 50 лет). Предрасполагающими факторами являются гипертензия, стресс, курение, алкоголизм, атеросклероз и стенокардия.
- Фибрилляция предсердий (мерцательная аритмия). Длительный приступ провоцирует развитие тромбоза и ишемического инсульта.
- Артериовенозная мальформация. Врожденная патология, при которой имеется патологический участок без капилляров, а артерии сразу переходят в вены. Частым осложнением является кровоизлияние в мозг (под оболочки или в паренхиму). Причиной мальформации выступает нарушение внутриутробного развития.
- Ожирение. Инсульт чаще выявляется у тучных людей вследствие нарушения у них жирового обмена.
- Прием наркотических средств.
- Системная патология (красная волчанка, ревматизм).
- Васкулит (воспаление сосудов).
К предрасполагающим факторам относятся:
-
алкоголизм;
- нерациональное питание (избыток соли, злоупотребление жирной пищей, пристрастие к сладостям и хлебобулочным изделиям);
- наследственная предрасположенность;
- низкая двигательная активность (сидячий или лежачий образ жизни);
- шейный остеохондроз;
- пожилой возраст;
- бесконтрольное применение лекарств (антикоагулянтов, антиагрегантов, антифибринолитиков, пероральных противозачаточных);
- стресс.
Общемозговые нарушения
Возникают в результате раздражения рецепторов головного мозга из-за сдавления его скопившейся в мозговой полости крови. Общемозговая симптоматика проявляется в виде:
- Сильной головной боли, которая часто сопровождается тошнотой и рвотой не приносящей облегчения. Данные симптомы усиливаются пропорционально нарастанию внутричерепного давления и сдавлению мозга.
- Шум в ушах, головокружение и потеря координации. Возникает при поражении мозжечковых структур или их раздражении.
- Спутанность сознания. Возможно полное отсутствие сознания или даже коматозное состояние, при котором не определяются рефлексы.
- Утрата функции памяти, речи, письменности и чтения.
Важно отметить, что общемозговая симптоматика не специфична и не может указывать на локализацию очага кровоизлияния. Для этого необходимо проведение топической диагностики специалистом-неврологом или нейрохирургом
Признаки патологии
Левое полушарие контролирует следующие функции организма:
- логическое мышление;
- способность к обработке полученной информации;
- возможность оперировать точными данными;
- речевую функцию;
- умение читать;
- способность воспринимать словесную информацию.
При ишемическом инсульте с левой стороны нарушаются описанные выше функции, затрудняется или полностью прекращается двигательная активность правой стороны тела.
 Функции полушарий головного мозга (Инфографика)
Функции полушарий головного мозга (Инфографика)
По месту нарушения кровотока выделяют:
- Каротидный бассейн. Закупорка артериального сплетения тромбом или атеросклеротической бляшкой сопровождается гемипарезом, параличом языка и мимической мускулатуры, справа. Но при нарушении кровотока в левом каротидном бассейне страдает глаз слева. Если на фоне правосторонних нарушений у больного возникает нарушение зрения справа, то можно предположить, что обширное поражение левого полушария вызвало частичный стеноз сосудов в правом каротидном бассейне.
- ЛСМА. Ишемический инсульт в бассейне ЛСМА сопровождается нарушением речи, параличом глазных мышц, левосторонним снижением силы и чувствительности конечностей. Ишемический инсульт в бассейне левой СМА нередко имеет «предшественников» — транзиторные ишемические атаки. Если у человека диагностирован синдром средней мозговой артерии, то неврологи часто выявляют очаги перенесенных ранее микроинсультов.
- Задняя артерия мозга. Ишемический инсульт в бассейне задней мозговой артерии сопровождается выпадением полей зрения, афазией, потерей памяти, монопарезом стопы или кисти слева. Как и при ишемическом инсульте в левой СМА, поражение задней мозговой артерии редко возникает внезапно – пациентов дополнительно обнаруживаются очаги микроповреждений мозговой ткани.
- Передний артериальный сосуд. Парез или гемипарез конечностей с более сильным поражением ноги (рука может не затрагиваться), нарушением речи, расстройством мочеиспускания, появлением патологических хватательных рефлексов. Чаще у пострадавшего развивается ишемический атеротромботический инсульт, спровоцированный сужением сосуда отложениями при атеросклерозе.
- Внутренняя мозговая артерия. При закупорке этого сосуда симптоматика выражена относительно слабо и человек может не подозревать о развитии патологии. У больных отмечается незначительная слабость и онемение с одной стороны, ухудшение памяти, появление некритичности к своим поступкам и высказываниям, снижение зрения. Причиной становится медленное образование тромба или атеросклеротической бляшки.
- Вертебробазилярный бассейн. Сосуды в вертебробазилярном бассейне кровоснабжают затылочную долю, мозжечок и мозговой ствол. Ишемический инсульт левого бассейна в вертебробазилярной области сопровождается двигательными расстройствами: шаткость походки, проблемы с координацией и мышечными параличами или парезами.
Посмотрим основную информацию: синдром средней мозговой артерии, что это и как проявляется.
Ишемический инсульт левого полушария головного мозга, когда затронута средняя мозговая артерия, вызывает следующую симптоматику:
- правосторонний паралич или парез конечностей (никогда не бывает с левосторонним гемипарезом);
- снижение чувствительности кожи справа;
- появление проблем с координацией;
- нарушение речи;
- расстройство обоняния;
- снижение слуха;
- ухудшение зрения;
- снижение памяти (иногда больной перестает узнавать окружающих, утрачивает полученные ранее знания и навыки);
- потеря или нарушение речи (человек теряет способность говорить или невнятно выговаривает слова).
Левосторонний инсульт головного мозга характеризуется вегетативными нарушениями:
- беспричинная тревожность и страх;
- чувство нехватки воздуха, одышка;
- повышенная потливость;
- нарушение сердечного ритма (брадикардия, тахикардия или аритмия);
- появление нервной дрожи;
- бледность или гиперемия кожных покровов;
- ощущение жара.
Помимо описанных симптомов из-за повышения внутричерепного давления у пострадавшего от ишемического приступа возникают сильные головные боли, помутнение сознания или обморок, судороги.
Клиническая картина будет немного изменяться в зависимости от локализации очага. У пострадавшего при ишемическом инсульте с левой стороны могут преобладать речевые расстройства или двигательные нарушения.
Реабилитация
После того, как кризисное состояние больного миновало, пострадавшему от инсульта предстоит длительный реабилитационный период, от качества которого зависит его дальнейшая жизнь и место в ней.
Также немаловажную роль играет регулярность проводимых процедур и соответствие их состоянию больного. Активная ранняя реабилитация увеличивает шансы человека на максимальное восстановление.

Реабилитация требует комплексного подхода и включает следующие мероприятия:
- Соблюдение диеты, основное назначение которой заключается в снижении и контроле уровня холестерина в крови.
- Лечебная гимнастика способствует восстановлению движений и должна проводиться согласно рекомендаций врача – реабилитолога или с его участием.
- С той же целью, а также для улучшения кровообращения, повышения иммунитета врачами часто рекомендуются пешие прогулки.
- Физиопроцедуры включают методы электрического, магнитного, механического, лазерного воздействия на организм. Подобные процедуры помогают сохранить работоспособность мышц, улучшить кровоснабжение, восстановить функции мозга.
- Массаж также помогает сохранить работоспособность мышц и улучшить кровоснабжения в тканях. К тому же во время массажа происходит воздействие на определенные точки в организме, которые помогут пациенту быстрее восстановиться.
- Механотерапия – использование тренажеров для восстановления функций верхних и нижних конечностей, мелкой моторики руки.
- Психологическая помощь, главной задачей которой является побуждение пациента вернуться к активной жизни, а также поддержка в депрессивном состоянии.
- Занятия с логопедом поможет по максимуму восстановить речевой аппарат, успех проводимых упражнений во многом зависит от желания самого больного.
- Эрготерапия – моделирование ситуаций, которые помогают пациенту вновь овладеть элементарными навыками самостоятельной жизни (письмо, работа с клавиатурой, открывание дверей, застегивание пуговиц).
При ишемическом инсульте восстановление двигательной функции наступает, как правило, через 2 – 4 месяца активных реабилитационных мероприятий, после геморрагического период увеличивается от года до нескольких лет.
Как восстановить движение после инсульта рассказывается на видео:
https://youtube.com/watch?v=TB4or8aXKIk