Эффективное медикаментозное лечение седалищного нерва
Содержание:
- Как диагностировать болезнь?
- Заболевания седалищного нерва
- Лекарства
- Симптомы на фоне невралгии
- Симптомы воспаления седалищного нерва
- Лечение
- Лечение седалищного нерва народными средствами в домашних условиях
- Лечение иглоукалыванием
- Причины ишиаса
- Причины развития болезни
- Лечение
- Воспаление седалищного нерва — симптомы.
Как диагностировать болезнь?
Довольно распространено мнение, что всякая невралгия в области ног является проявлением ишиаса, что в действительности вовсе не так. Подобного рода заблуждение при определении диагноза предопределяет неверно назначенное лечение.
Исходя из этого, следует указать, что наиболее важным диагностическим шагом для невролога является выявление степени поражения нерва. Такое положение обусловлено тем, что защемление корешков нерва в области поясницы способно передавать болевой сигнал посредством тех же волокон, что входят в состав седалищного нерва.
Однако довольно редким явлением на уровне позвоночника является поражение одновременно нескольких нервных корешков.
Для опытного доктора не составит труда точно определить природу заболевания. Правильная постановка диагноза позволит сократить время лечения за счет целенаправленного эффективного воздействия на проблемную зону, в чем в значительной мере помогают мануальные навыки медицинского специалиста.
Они дают возможность выявить спазм грушеобразной мышцы, который является одной из наиболее частых причин защемления седалищного нерва.
Каким образом мышца способна оказывать воздействие на нерв? Грушевидная мышца располагается рядом с седалищным нервом и в случае ее спазма может давить соседствующий нерв.
Поскольку он самый крупный в человеческом организме, то и болевые ощущения могут быть довольно обширными и интенсивными, отдавать в зону ягодиц, бедер, икры, нижний спинной отдел и стопы.
Заболевания седалищного нерва
В большинстве случаев нарушение работы нерва связано с его защемлением и последующим воспалительным процессом. Невралгия седалищного нерва всегда сопровождается сильными болезненными ощущениями. Они настолько меняют привычный образ жизни, снижают работоспособность, что пациент вынужден полностью ограничить свои передвижения. При отсутствии соответствующей терапии происходит прогрессирование заболевания, что в итоге может привести к развитию пареза нижних конечностей, паралича. Инвалидность является главным осложнением поражения седалищного нерва.

Причины заболевания седалищного нерва
Воспалительный процесс, затрагивающий нерв, принято обозначать термином «ишиас». Развивается он на фоне защемления нервного сплетения, которое начинает недополучать необходимые питательные вещества. Подобные причины ишиаса в большинстве случаев связаны с заболеваниями позвоночного столба, суставов, с травмами. Как показывают врачебные наблюдения, даже неудачно выполненная инъекция в ягодичную мышцу может привести к воспалению нерва. Среди основных факторов, провоцирующих заболевания седалищного нерва, выделяют:
- травмирование нерва (травмы, порезы, ушибы);
- патологии опорно-двигательного аппарата: межпозвоночная грыжа, остеохондроз, подагра;
- инфекционные заболевания в области малого таза, гинекологические болезни;
- тромбоз вен нижних конечностей;
- частое поднятие тяжестей;
- опухолевидные процессы в области локализации нерва;
- частые переохлаждения организма.
Заболевания седалищного нерва – симптомы
О том, что болит седалищный нерв, можно узнать по локализации неприятных ощущений. В большинстве случаев ишиас начинается с небольших болей, ощущения мурашек по коже, которые возникают в области поясницы, ягодиц. Пациенты при этом предъявляют жалобы на ощущения тяжести в ногах, усталости. Впоследствии боль переходит на заднюю поверхность бедра, голень и стопу, достигая в некоторых случаях кончиков пальцев ног. Сам характер боли пациенты могут описывать по-разному:
- стреляющая;
- жгучая;
- тянущая;
- колющая;
- ноющая.
Характерным признаком является непостоянство болей. Они могут усиливаться, ослабевать или полностью исчезать на некоторое время. В большинстве случаев поражение затрагивает одну ногу. Постепенное прогрессирование болезни может вызвать устойчивые спазмы мышц нижней конечности, снижение ее мышечной массы и привести к полному обездвиживанию в последующем.
Как лечить седалищный нерв?
Предварительно необходимо убедиться, что наблюдаемые болезненные ощущения связаны непосредственно с ишиасом. Для этого нужно:
- пройти консультацию невролога;
- обследоваться (МРТ, рентген, анализ крови, ликвора).
После постановки диагноза приступают к комплексной терапии. Она предполагает одновременное применение нескольких методик. Как избавиться от боли седалищного нерва – в каждом конкретном случае определяет врач. В составе лечения выделяют следующие методики:
- Медикаментозное лечение: противовоспалительные препараты (Диклофенак, Ибупрофен), анальгетики (Новокаин), витамины и минералы (В6, В12, С, магний).
- Физиотерапия: лечебная физкультура, массаж, иглоукалывание, электрофорез.
- Хирургическое лечение – показано при отсутствии эффекта от длительного медикаментозного лечения.
Лекарства
Фото: mediad.publicbroadcasting.net
Нестероидные противовоспалительные средства (НПВС) назначаются для купирования болевого синдрома, а также для уменьшения воспалительного процесса. Данная группа препаратов обладает следующими эффектами: обезболивающим, жаропонижающим и противовоспалительным. Достигаются данные эффекты за счет угнетения циклооксигеназы 1 и 2, которые участвуют в синтезе арахидоновой кислоты, в результате чего снижается количество простагландинов, участвующих в процессе образования боли и воспаления. Наибольшей анальгезирующей активностью из группы НПВС обладает кеторолак. Данное средство достаточно мощное, в некоторых случаях по своей эффективности сравнивается с одним из наркотических анальгетиков – морфином. Не рекомендуется длительно использовать препарат, так как это может привести к развитию заболеваний желудочно-кишечного тракта (гастрит, дуоденит, язвенная болезнь желудка и двенадцатиперстной кишки). При пероральном использовании препарата допускается курс лечения, составляющий 1 – 2 недели, внутримышечное введение препарата не должно превышать 5 инъекций. Диклофенак – представитель группы нестероидных противовоспалительных средств, в равной степени обладающий обезболивающим и противовоспалительным эффектами. Он значительно меньше влияет на слизистую оболочку желудочно-кишечного тракта, однако при длительном приеме могут развиться следующие побочные эффекты: дискомфорт или боль в эпигастральной области (верхней части живота), вздутие живота, тошнота, диарея или, наоборот, запор и другие.
Глюкокортикостероиды обладают выраженным противовоспалительным действием, а также их назначение рационально для купирования выраженного болевого синдрома. Наиболее часто используется преднизолон, который может назначаться как в виде таблеток, так и в виде инъекций. При назначении таблеток преднизолона пациенту необходимо напомнить, что препарат следует принимать в утренние часы (7 – 9 часов). Это связано с ритмом работы надпочечников и выбросом гормонов в соответствии с циркадным ритмом. К сожалению, на фоне приема глюкокортикостероидов развиваются следующие побочные эффекты:
- повышение артериального давления, что особенно опасно для людей, страдающих артериальной гипертензией;
- увеличение массы тела;
- развитие остеопороза;
- увеличение содержания глюкозы в крови, что имеет определенную опасность для людей, страдающих сахарным диабетом;
- развитие стероидной язвы желудка с повышенным риском прободения и кровотечения.
Миорелаксанты (мидокалм, толперизон) назначаются для устранения мышечного спазма, возникающего при ишиасе. Препараты хорошо переносятся, лишь в некоторых случаях возможно развитие таких побочных эффектов, как снижение артериального давления, головная боль, тошнота, расстройство стула (диарея или, наоборот, запор), нарушение сна, общая слабость, тремор и так далее. Противопоказаны миорелаксанты при миастении, наличии аллергии на любой из компонентов препарата, во время беременности и лактации, а также в детском возрасте.
Из витаминных препаратов во время лечения ишиаса предпочтение отдается витаминам группы В (В12 (цианокобаламин), В1 (тиамина гидрохлорид) и В6 (пиридоксин)). Дело в том, что витамины группы В используются в лечении неврологических заболеваний из-за того, что они способствуют улучшению нервно-мышечного проведения, а также оказывают нейропротективное действие. Существуют комбинированные препараты, например, неуробекс нео, в состав которого входят витамины В1, В6 и В12. Однако стоит отметить, что лучше использовать инъекционные формы, которые назначаются специальным курсом, после чего пациент переводится на таблетированные формы препарата.
Симптомы на фоне невралгии
Невралгические нарушения опасны неправильной проводимостью рефлексов от основания позвоночника к пораженной ноге. Симптомы при невралгии не зависят от длительности заболевания, однако, выражаются по-разному, например у пациентов может:
- снижаться ахилловый рефлекс (уменьшается или вовсе пропадает выраженность функции сгибания стопы в ответ на ударную реакцию молоточком по ахиллову сухожилию);
- отсутствовать реакция на подошвенный рефлекс;
- возникать интенсивная покалывающая боль в ягодице (обычно наблюдается при попытке человека закинуть ногу на ногу либо положить согнутую в коленном суставе конечность на внутреннюю часть голени второй ноги);
- ослабляться коленный рефлекс.
Как только человек столкнулся с таким заболеванием как ишиас, незамедлительное лечение должно быть главной целью на пути к выздоровлению. В ином случае, осложнения болезни могут стать причиной инвалидности. Целесообразно обращаться к врачу при первых недомоганиях, боль еще слабая, а реакция на импульсы в пределах нормы. Это гарантирует эффективность проводимой терапии.
Симптомы воспаления седалищного нерва
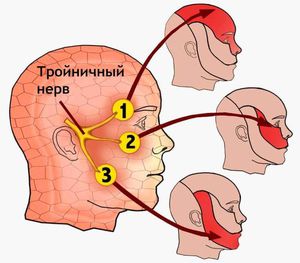
Перед тем как перейти к основным симптомам защемления седалищного нерва у женщин и мужчин, необходимо понимать анатомические особенности.
Седалищный нерв, на самом деле, является парным разветвлением нервных окончаний, являющихся самыми крупными по толщине и длине в человеческом организме. Берет свое основание из спинного мозга крестцового отдела. Затем, через ягодичную мышцу идет по задней поверхности бедренной части ноги и доходит, разветвляясь, до нижней части.
Интересным фактом является то, что нервное окончание проходит через отверстие в тазобедренных костях и в ягодичных мышцах. Толщина волокна в этом месте составляет около 1 см у взрослого человека. Поэтому малейшая дисфункция седалищного нерва формирует ишиас со всеми вытекающими негативными болезненными ощущениями.
При защемлении седалищного нерва у пациента могут возникать следующие симптомы:
Боль, которая носит самый разнообразный характер. Она может быть жгучей, тянущей, резкой или тупой.
- Дизестезическая боль формируется, когда поражены внешние слои нервного волокна. Боль может быть колющей, стреляющей, жгучей и напоминающей удар электрического тока.
- Трункальные состояния и ощущения образуются, когда возникает поражение во внутренних слоях нервных отростков. В этом случае дискомфорт проявляется в виде давящего, ноющего и ломящего состояния.
- В нижних конечностях может возникать онемение и эффект бегающих мурашек.
- Кожные покровы и внутренние, более глубокие слои мышц, могут ощущать эффект жжения.
- Кроме того, что у пациента болит седалищный нерв, у него могут образовываться отечные состояния, которые ярче всего проявляются в стопах и икрах.
- Подошвы ступней могут становиться излишне потливыми или наоборот, предельно сухими.
- Кожные покровы становятся иногда красными. Причем этот эффект может захватывать как нижнюю часть ноги, так и участки в районе бедра.
Защемление седалищного нерва в тазобедренном суставе иногда может сопровождаться повышенной температурой тела именно в том участке, где ощущается боль. Это происходит из-за воспалительного процесса, который протекает неконтролируемо.
Как видно из всего выше представленного, симптомы воспаления седалищного нерва довольно интенсивные и мешают нормальному функционированию человека.
Лечение
Общие принципы терапии ишиаса
В остром периоде ишиасаобезболивающие средстваАспиринДиклофенакКетановгормонымиорелаксантыВ периоды ремиссии ишиасамагнитотерапияиглорефлексотерапияинфекционными заболеваниямиантибиотикамиОперативное лечениеопухолямигрыжей межпозвоночного дисканедержание мочикала
Средства лечения ишиаса
- Лекарственные препараты (применяют для купирования болей, нормализации микроциркуляции, чувствительности и подвижности конечности).
- Массаж и мануальная терапия (применяют для купирования болей, расслабления и нормализации тонуса мышц, а также для восстановления правильного положения позвонков, вследствие чего удается достигать длительных ремиссий или даже полностью излечивать ишиас).
- Физиотерапия (применяют для улучшения микроциркуляции, проведения нервных импульсов, восстановления чувствительности и силы мышечного сокращений и, соответственно, подвижности конечности).
- Акупунктура (иглоукалывание) – применяют для купирования болей, улучшения микроциркуляции и питания как тканей пораженной конечности, так и ущемленных корешков спинного мозга. За счет улучшения питания состояние корешков спинного мозга и тканей ноги улучшается, и в результате функции седалищного нерва восстанавливаются вплоть до нормы.
- Лечебная гимнастика – применяется в периоды ремиссии для расслабления мышц в области позвоночника и улучшения кровоснабжения спинного мозга, его корешков и крестцового нервного сплетения.
- Апитерапия (лечение укусами пчел) – применяют для купирования болей и расслабления мышц с целью устранения зажима седалищного нерва.
- Гирудотерапия (лечение пиявками) – применяют для купирования отека в области защемленного нерва, вследствие чего объем тканей уменьшается, нерв высвобождается из зажима и начинает функционировать нормально.
- Санаторное лечение (применение лечебных грязей, ванн и т.д.).
Медикаментозное лечение ишиаса
лекарственных препаратов1.Нестероидныепротивовоспалительные средства(НПВС)
- Анальгин;
- Диклофенак (Биоран, Вольтарен, Диклак, Дикловит, Диклоген, Диклофенак, Наклофен, Ортофен, Раптен, СвиссДжет, Флотак и др.);
- Индометацин;
- Мелоксикам (Амелотекс, Артрозан, Матарен, Мелокс, Мелоксикам, Мовалис, Мовасин, Оксикамокс и др.);
- Лорноксикам (Ксефокам, Зорника);
- Кеторолак (Адолор, Долак, Кеталгин, Кетанов, Кетолак, Кеторолак, Кеторол и др.);
- Кетопрофен (Артрозилен, Артрум, Кетонал, Кетопрофен, Фламакс, Флексен и др.).
2.Комбинированные нестероидные и ненаркотические обезболивающие препараты
- Андипал;
- Темпалгин;
- Пенталгин;
- Седальгин и Седальгин Нео;
- Баралгин.
3.Наркотические обезболивающие группы опиатов4.Местноанестезирующие средства.
- Новокаин;
- Ультракаин.
5.Кортикостероидные гормоны
- Гидрокортизон;
- Дексаметазон;
- Преднизолон.
6.Миорелаксанты.
- Тизанидин (Сирдалуд, Тизалуд, Тизанил, Тизанидин);
- Толперизон (Мидокалм, Толперизон, Толизор).
7.Витаминыгруппы В16комплексные препараты, содержащие витамины
- Бинавит;
- Комбилипен;
- Мильгамма;
- Нейробион;
- Нейродикловит (содержит витамины группы В и обезболивающее средство);
- Юнигамма.
8.Ангиопротекторы и корректоры микроциркуляции.
- Актовегин;
- Доксилек;
- Курантил;
- Рутин;
- Солкосерил;
- Пентоксифиллин (Трентал, Плентал и др.).
9.Метаболические препараты.
- Инозин;
- Мельдоний (Милдронат, Мельдоний, Кардионат и т.д.);
- Карницетин;
- Корилип;
- Рибофлавин;
- Элькар.
10.Антиоксиданты.
- Витамин Е;
- Витамин С;
- Селен;
- Медь.
11.Препараты для местного лечения.
- Мази и гели, содержащие экстракт перца стручкового (Эспол);
- Мази, содержащие пчелиный яд (Апифор, Унгапивен);
- Мази, содержащие змеиный яд (Наятокс и др.);
- Мази, содержащие камфару (камфорная мазь);
- Скипидарная мазь;
- Мази, содержащие любые разогревающие и раздражающие компоненты (Капсикам, Эфкамон, Випросал, Финалгон и др.);
- Мази и гели для наружного применения группы НПВС (Вольтарен, Индометацин, Диклофенак и т.д.).
Мази при ишиасе
- Камфорная и скипидарная мазь;
- Мази с экстрактом перца стручкового (Эспол);
- Мази с пчелиным ядом (Апифор, Унгапивен);
- Мази со змеиным ядом (Наятокс и др.);
- Мази, содержащие разнообразные разогревающие и раздражающие компоненты (Капсикам, Эфкамон, Випросал, Финалгон и др.);
- Мази и гели для наружного применения группы НПВС (Вольтарен, Индометацин, Диклофенак и т.д.).
Физиотерапия
- Дарсонвализация;
- Диадинамические токи;
- Лазеротерапия;
- Магнитотерапия;
- УВЧ;
- Электрофорез и т.д.
Подробнее о физиотерапии
Лечение седалищного нерва народными средствами в домашних условиях

Как лечить седалищный нерв народными средствами:
- Подготовить измельченные хреновое корневище и картошку, немного меда.
- Смешать первые два ингредиента, добавить ложку продукции пчеловодства.
- Тщательно перемешать.
- Выложить смесь на марлевую ткань.
- Для такого лечения народными средствами необходимо намазать больной участок подсолнечным маслом.
- Приложить компресс на 2–3 ч.
- Сверху обмотать шалью.
Компресс будет нагревать, лечение седалищного нерва народными средствами в домашних условиях может вызвать покраснение на коже, поэтому способ используют с интервалом день.
Рецепт с маслом пихты:
- Смочить в эссенции кусок марлевой ткани.
- Наложить компресс.
- Накрыть полиэтиленом, приложить грелку на 1–2 ч.
Когда произошло защемление седалищного нерва, лечение народными средствами продолжается до полного устранения симптоматики патологии.
Как вылечить седалищный нерв народными средствами (мумие):
- Добавить к главному компоненту немного очищенной серы.
- Разбавить теплой водой.
Использовать ежедневно после душа или ванны в качестве мази при защемлении седалищного нерва в пояснице.
Что принимать при воспалении седалищного нерва:
- Отвар из листвы рябины. Прокипятить их в течение получаса. Пить жидкость каждые 4 ч.
- Настой календулы. Пару ложек залить 500 мл кипятка. Дать постоять 2 ч. Потреблять внутрь.
- Настой желудника. Залить горячей водой и оставить на 2 ч. Пить по 200 мл перед потреблением пищи.
Когда диагностировано воспаление седалищного нерва, лечение в домашних условиях (лекарства из альтернативной медицины) используется при отсутствии непереносимости составляющих ингредиентов рецепта. Чтобы выявить ее, нужно немного средства нанести на внутреннюю область локтя или запястья. Если через полчаса не возникло зуда, жжения, покраснения, его можно применять.
Лечебные упражнения

Если выявлены защемление седалищного нерва симптомы, и лечение в домашних условиях (уколы и т. д.) назначено, его рекомендуется дополнить ЛФК. Физкультура помогает скорее вернуть двигательную способность, укрепить мускулатуру. Сначала занятия должны проводиться под контролем специалиста. Когда движения будут отточены, лечить седалищный нерв в домашних условиях гимнастикой можно будет самостоятельно.
Когда произошло защемление седалищного нерва, препараты для лечения устранят тяжелую симптоматику и избавят от патологического состояния. Любой медикамент выписывается квалифицированным врачом. Самостоятельное применение лекарств может вызвать тяжелые последствия, опасные для жизни.
Лечение иглоукалыванием
При ишиасе эффективно проявило себя иглоукалывание. Врач будет вставлять в активные зоны на коже тонкие иголки из нержавеющей стали. После процедуры можно увидеть такие результаты:

- В кожу попадают эндорфины, которые снимают приступ боли;
- Повышается регенерация тканей и улучшается иммунитет;
- Сосуды расширяются, и налаживается процесс кровообращения;
- Полностью устраняется отечное состояние.
Необходимо помнить, что иглоукалывание не проводится при инфекционных болезнях у пациента, а также при онкологических заболеваниях. Нельзя вводить иголку, если кожный покров поврежден.
Курс лечения иголками длится до 3 месяцев в зависимости от состояния ишиаса. Необходимо делать 4 сеанса в первые недели. После этого можно ограничиться 2 процедурами в неделю.
Причины ишиаса
Основными причинами развития ишиаса являются грыжа межпозвоночных дисков и воспаление, а также защемление седалищного нерва во время беременности (см. Ишиас при беременности: причины, симптомы, лечение упражнениями).
У большинства людей боль в седалищном нерве вызывается межпозвоночными грыжами, что означает, что диск в позвоночнике смещается, а фиброзное кольцо трескается или разрывается. Грыжа межпозвоночного диска выпячивается из позвоночного канала, что означает, что он изменяет химические сообщения, которые отправляются через нервы к конечностям. Если межпозвоночный диск выступает в определенной области, он может «зажать» седалищный нерв, который является одним из основных каналов связи между позвоночником и ногами. Седалищный нерв соединяет меньшие ветви нервов, которые проходят через спинной канал, от таза по ногам в лодыжки и ступни. Грыжа вызывает симптомы, оказывая давление на позвоночник.
Не все люди с межпозвоночной грыжей имеют ишиас. Люди, у которых межпозвоночные диски сильно изношены, более восприимчивы к возникновению всех видов спинальных проблем, способных вызывать болезненные симптомы в различных областях тела.
Межпозвоночные диски расположены между позвонками в позвоночнике и выполняют роль естественного амортизатора тела. Они должны оставаться эластичными, чтобы поглощать вибрации и давление на позвоночник от различных движений, положений и ситуаций, в которые мы попадаем. Когда межпозвоночные диски теряют свою эластичность, гораздо более вероятно, что ткань диска может выпячиваться и раздражать области поясничного отдела позвоночника (нижняя часть спины).
У большинства взрослых людей грыжи межпозвоночного диска или смещение межпозвоночных дисков являются результатом многолетнего старения и воздействия стресса на организм, такого как физические нагрузки, плохая осанка, высокий уровень воспаления и иногда травмы. С возрастом, межпозвоночные диски естественным образом теряют свою эластичность по мере уменьшения спинномозговой жидкости, что приводит к увеличению вероятности трещин или разрывов.
В то время как защемление в спинномозговых нервах многие годы считалось единственной причиной ишиаса, исследователи теперь знают, что воспаление ухудшает состояние и даже может быть реальной причиной в некоторых случаях. Исследования показали, что симптомы ишиаса могут возникать при отсутствии прямого защемления нервных корешков, возможно, в результате высвобождения провоспалительных факторов. Это по-прежнему вызывает такую же серьезную боль, потому что это вызывает хроническое повторное воспаление воспаленного нервного корешка.
У людей, которые не очень хорошо заботятся о себе в целом, например, употребляющих некачественную вредную пищу, не получающих достаточного количества сна и подвергающихся значительному стрессу — межпозвоночные диски стареют и изнашиваются быстрее. У людей с грыжей межпозвоночного диска, воспаление только усугубляет проблему и обычно делает ишиас более болезненным.
Причины развития болезни
Все заболевания и состояния, которые становятся причинами ишиаса, делятся на две группы:
- вертеброгенные, т. е. связанные с травмами и заболеваниями позвоночника, – сюда входят остеохондроз, травмы и деформации позвонков либо межпозвонковых дисков, спондилез, стеноз пояснично-крестцового отдела;
- невертебральные, т. е. не связанные с позвоночником, – это инфекционные воспаления мочеполовой системы или мышечной ткани, переохлаждение, чрезмерные физические нагрузки на мышечный корсет поясницы и тазовой области, малоподвижный образ жизни, лишний вес, беременность, развитие опухоли и т. д.
Любое сдавливание седалищного нерва приводит к развитию заболевания. Наиболее часто его причиной становится грыжа межпозвонкового диска – кольца фиброзной ткани, которое разделяет между собой позвонки.
Лечение
Существует несколько способов борьбы с проблемой: прием медикаментов, проведение ЛФК и физиотерапевтических процедур, применение средств нетрадиционной медицины, хирургическое вмешательство. Каждый способ может использоваться в качестве монотерапии или быть дополнением другой методики лечения.
Немедикаментозная помощь при воспалении седалищного нерва
Эффективность в борьбе с ишиасом показали физиотерапевтические мероприятия с использованием электрического тока, магнитного поля, лазерного и ультразвукового излучения. Процедуры улучшают кровоснабжение в пораженном участке, что способствует снятию болевых ощущений и отечности мягких тканей. Физиотерапия показана и в стадии обострения, и в стадии ремиссии воспаления седалищного нерва.
ЛФК при воспалении седалищного нерва
Комплекс упражнений позволяет восстановить работу пораженных мышц. Рассмотрим один из вариантов гимнастики, выполняемой в положении на четвереньках:
- Медленные скручивания и распрямления спины в позвоночнике – 20 раз.
- Перемещение по полу с растягивающимся шагом – 20 раз для каждой конечности.
- Опускания корпуса к полу с согнутыми в локтях руками – 10 повторов.
- Подъемы таза вверх – 30 раз.
Движения оказывают благотворное влияние на организм в целом. Обычно ЛФК назначают в комплексе к медикаментозному лечению или для скорейшей реабилитации после операции.
Медикаментозное лечение ишиаса
Для лечения воспаления седалищного нерва больным прописывают нестероидные средства с противовоспалительным и обезболивающим действием (НПВС) – Нимесулид, Кетанов, Пироксикам. Лекарства могут приниматься перорально или вводиться внутримышечно посредством инъекций. Препараты данной группы используют только по рекомендации врача, так как они плохо отражаются на работе ЖКТ.
В дополнение к НПВС пациентам рекомендуется прием витаминных комплексов (В1, В6). Обычно их назначают для внутримышечного введения по 1-2 мл. Витамины предупреждают повторное обострение воспаления седалищного нерва.
Если нестероидные препараты не помогают в купировании болей, то пациентам назначают гормональные препараты: Метилпреднизон, Преднизон, Дексаметазон. Средства не только уменьшают интенсивность дискомфорта, но и снимают отечность пораженных тканей.
Медикаментозную схему терапии дополняют миорелаксантами центрального действия. Их терапевтический эффект направлен на купирование спазма мышц в области воспаления. К списку миорелаксантов, назначаемых с НПВС, относят Мидокалм, Баклофен, Сирдалуд.
Хирургическое лечение воспаления седалищного нерва
При защемлении седалищного нерва операция проводится только в крайнем случае. Показания для проведения вмешательства:
- деформация межпозвоночных дисков;
- грыжа;
- злокачественные опухоли в пояснично-крестцовом отделе позвоночника.
Существует несколько способов проведения операции: микродисэктомия, фесэктомия, пункционное лазерное вмешательство, ламинэктомия. Метод оперирования подбирается с учетом тяжести заболевания и причины его появления.
Народные методы
Средства нетрадиционной медицины лучше использовать в составе комплексного лечения. Наилучшие способы борьбы с воспалением седалищного нерва в домашних условиях:
- Аппликации с пчелиным воском. Облегчают боль благодаря прогреванию пораженного участка и улучшению кровоснабжения в нем.
- Травяной бальзам, приготовленный из чистотела, горького перца и алоэ. Растительные компоненты берут в одинаковых пропорциях (по 1 ст. л.) и заливают 200 мл водки. Средство настаивают 7 дней, а затем используют для смачивания проблемного места. Курс лечения – 8-10 суток.
- Гирудотерапия. Больные чувствуют улучшение состояния через 2 сеанса после лечения пиявками. Положительный эффект достигается благодаря тому, что гирудотерапия улучшает обменные процессы в поврежденных тканях, что способствует скорейшему устранению воспалительного процесса.
Воспаление седалищного нерва — симптомы.
- Главный симптом воспаления или защемления седалищного нерва — сильная стреляющая боль.
- При поражении малых нервных волокон боль жгучая, колющая, стреляющая, напоминающая боль от ожога.
- При компрессии спинномозговых корешков боль чаще всего давящая, тянущая, ноющая.
- Кроме боли присутствуют другие симптомы: покалывание, жжение, онемение в нижней части ноги.
- Если болезнь давняя, то колено начинает работать с трудом, появляется слабость в ягодично-икроножной мышце, что приводит к хромоте, искривлению позвоночника.
Основной признак ишиаса — боль в области седалищного нерва.
- Как правило, боль локализуется с одной стороны тела, а с противоположной стороны ощущается онемение соответствующей области, которое периодически сменяется покалыванием. Однако бывает, что болят обе ноги одновременно.
- Интенсивность симптомов воспаления может быть различной. Вначале боли выражены слабо, усиливаются при физической нагрузке, кашле, чихании и смехе. По мере развития воспаления неприятные ощущения нарастают. Боли присутствуют постоянно, становясь особенно интенсивными в ночное время. Больной может просыпаться от приступов. В тяжелых случаях пациент не может шевелиться из-за острой боли.
- При ишиасе может наблюдаться снижение подвижности суставов коленей или ступней.
- Ослабленные или аномальные неврологические рефлексы.
- Усиление боли при попытке поднять прямую ногу вверх
Для постановки диагноза следует обратиться к неврологу. Подтвердить диагноз помогут общий и биохимический анализ крови, рентгеновские снимки, выполненные в разных проекциях, положении стоя и лежа, магнитно-резонансная томография.
Иногда может потребоваться дополнительно посещение другого специалиста: ревматолога, сосудистого хирурга, вертебролога.
Срочная консультация врача требуется:
- если на фоне боли повышается температура тела до 38 градусов цельсия,
- на спине появился отек или кожа покраснела,
- боль постепенно распространяется на новые участки тела,
- присутствует сильное жжение в тазовой области, бедрах, ногах, мешающее ходить,
- появляется чувство жжения при мочеиспускании, возникают проблемы с удержанием мочи и кала.
Елена Малышева о симптомах ишиаса:
Причиной воспаления нерва могут быть:
- Переохлаждение
- Тяжелая физическая работа
- Стресс, нервный срыв
- Межпозвонковая грыжа
- Избыточный вес
- Длительное сидение в неправильной позе (например, перед монитором)