Кератоконус.ру — диагностика и лечение кератоконуса
Содержание:
Почему возникает болезнь?
Что это такое — кератоконус, и как он развивается, необходимо знать каждому человеку, только так удастся избежать осложнений. Правда, рассматриваемая патология еще до сих пор полностью не изучена. Многие медики считают, что кератоконус — хроническая дегенеративная болезнь. К основным ее причинам относят наследственные факторы, особенности строения роговицы и негативное воздействие окружающей среды.
При кератоконусе в роговой оболочке происходит разрушение боуменовой мембраны. Этот патологический процесс приводит к тому, что роговица приобретает неравномерную толщину, с областями помутнения и истончения. В итоге она растягивается и деформируется под воздействием давления внутри глаза, что приводит к ухудшению остроты зрения.
Есть несколько гипотез, которые объясняют причины, содействующие развитию этого недуга. Например, эндокринные заболевания. У больных с подобными нарушениями понижена активность ингибиторов протеазы в слезной жидкости и роговой оболочке. Вместе с тем увеличивается активность протеаз — ферментов, разрушительных для коллагена. Уменьшение количества ингибиторов протеазы приводит к тому, что они не могут противостоять поражению коллагеновых связок в прозрачном слое роговицы.
Кроме этого, прогрессированию заболевания содействует скопление оксидантов и свободных радикалов в роговой оболочке, вследствие падения активности альдегиддегидрогеназы. При увеличении количества маркеров оксидативного стресса тоже может развиться кератоконус.
Наследственность также является причиной формирования этого недуга. По мнению ряда ученых, патологии роговицы передаются на генетическом уровне. Наследуются подобные заболевания по аутосомно-доминантному типу. Правда, найти ген, в котором появляется нарушение, они еще не смогли, однако, по статистике, у пациентов, страдающих синдромом Дауна, истончение роговицы происходит намного чаще, нежели у здоровых людей.
Специалисты еще предполагают, что в основе кератоконуса лежит генетически либо наследственно обусловленная особенность организма, которая выражена в снижении активности, отсутствии, дефиците того или иного фермента. Наследственная ферментопатия никак себя не проявляет до определенного момента. Запустить же подобный процесс может резкое ухудшение работы иммунитета, перестройка гормонального фона или серьезная болезнь — все это приводит к изменениям в роговой оболочке.
К причинам развития кератоконуса еще следует отнести иммунологические. Согласно данной гипотезе, в роговице образуются биоактивные вещества, под воздействием которых нарушаются процессы регенерации эпителия глаза. Подобные расстройства приводят через некоторое время к истончению роговой оболочки. Одновременно с кератоконусом у больного могут появиться следующие проблемы: атопический дерматит, экзема, аллергическая реакция, поллиноз и бронхиальная астма.
Исследователи также отметили, что среди пациентов, страдающих вирусом гепатита В, много тех, у кого выявлено истончение роговицы.
Нередко кератоконус появляется при постоянном повреждении роговицы и использовании неверно подобранных контактных линз. Такая болезнь может развиться и после оперативного вмешательства, например, лазерной коррекции зрения.

Некоторые специалисты связывают возникновение кератоконуса с психологическими нарушениями: психотравмами, стрессами или сильными негативными переживаниями. Но такая теория, как и многие остальные, всего лишь предположения ученых.
Понятие кератоконуса у взрослых и детей
Кератоконус является заболеванием, при котором истончается и деформируется роговая оболочка глаза. В норме роговица имеет форму сферы. На начальных стадиях кератоконуса она истончается, и её упругость резко снижается. Под действием внутриглазного давления роговица выпячивается вперёд и принимает форму конуса. При этом сильно ухудшается зрение: у человека двоится в глазах, появляется сильная близорукость и астигматизм.
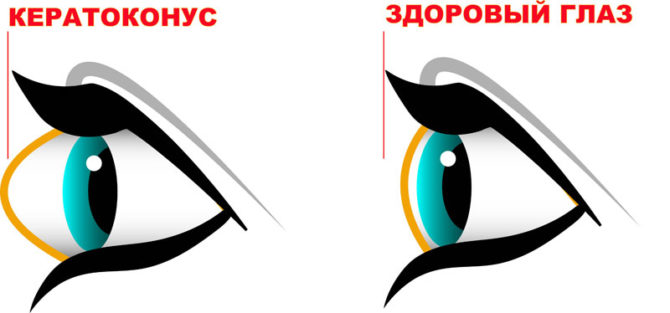
При кератоконусе роговица принимает конусообразную форму
В зависимости от формы, которую принимает роговица, различают 6 типов кератоконуса:
- островершинный;
- туповершинный;
- пикообразный;
- низковершинный;
- атипичный низковершинный;
- атипичный пикообразный.
Как правило, вначале заболевание поражает лишь 1 глаз, однако вскоре плохо видеть начинает и его «собрат». Снижение зрения плохо корректируется очками, и больные вынуждены постоянно их менять. Вдобавок у них развивается полиопия, когда вместо единичного предмета человек видит множество его копий. Кератоконус прогрессирует медленно: от начала изменения до принятия роговицей неправильной формы может пройти несколько лет. Скорость ухудшения зрения на разных глазах может отличаться.
Чаще всего кератоконусом страдают подростки, но иногда это заболевание возникает у маленьких детей, при этом обычно поражаются сразу оба глаза
Часто заболевание стартует после начала периода полового созревания, но бывает, что оно поражает людей среднего возраста или детей. Толчком к развитию недуга могут послужить разные факторы, от слишком долгого нахождения на ярком солнце до болезней и травм роговицы. Маленьким детям кератоконус может достаться от родителей по наследству либо развиться как осложнение каких-либо заболеваний глаз на фоне сниженного иммунитета. Как правило, у малышей кератоконус поражает сразу оба глаза, а болезнь развивается гораздо быстрее.
Профилактика кератоконуса
Чтобы свести к минимуму возникновение кератоконуса, молодым людям в первую очередь необходимо регулярное посещение офтальмолога и выполнение всех его рекомендаций. При обнаружении воспалительных процессов в органах зрения следует принимать оперативные меры к их устранению.
Во время чтения, работы за компьютером, при просмотре телевизора необходимо контролировать нагрузку на глаза
Для предотвращения чрезмерного напряжения нужно обеспечивать достаточное освещение места проведения работы или занятий, при которых требуется сосредоточенность и внимание глазам
Не следует пренебрегать защитными средствами при обстоятельствах, которые могут нанести вред глазам: запыленность воздуха, холодный ветер, яркий свет.
Правильное питание и образ жизни без вредных привычек пойдут на пользу всему организму и глазам в частности
Важно принимать оперативные меры при появлении аллергических процессов и соблюдать гигиену глаз, промывая их отварами целительных растений
Все перечисленные рекомендации помогут свести к минимуму риск возникновения кератоконуса.
Типология
Классификация кератоконуса происходит по разным факторам:
- по причине появления;
- по поражению одно или двух глаз;
- по характеру течения;
- по толщине истончения роговицы;
- по величине её деформации;
- по форме.
По причине появления:
- Первичный — появляется самостоятельно без явных причин.
- Вторичный — появляется как последствие после каких либо заболеваний, травм, операций.
При кератоконусе в большинстве случаях поражены два глаза — двусторонний тип заболевания, но иногда, в пяти процентах случаях, он является односторонним.
По характеру течения:
- Стационарный — протекает в вялотекущем режиме.
- Прогрессирующий — быстро развивается.
- Острый — внезапный отёк роговицы, вызванный разрывом десцеметовой мембраны и попадание в строму жидкости.
По толщине:
- слабый — толщина роговицы более 506 мкм;
- средний — от 300-400 мкм;
- продвинутый — тоньше 300 мкм.
По степени кривизны роговицы:
- слабый (меньше 45 Д);
- средний (до 52 Д);
- развитой (до 62 Д);
- тяжёлый (выше 62Д).
По морфологическому строению роговицы:
- точечный — расположение в самом центре не более 5 миллиметров;
- овальный — расположение книзу от центра размера от 5 до 6 миллиметров;
- шаровой — поражено 75 процентов роговицы, размер более 6 миллиметров.
Сейчас подобная классификация уходит на второй план.
Титаренко на базе всех диагностических данных установила пять ступеней кератоконуса. Но показания по этой классификации не всегда соответствовали полученным.
Классификация Амслера-Абуговой
В настоящее время более распространённой является классификация Амслера, составленная в 1961 году и дополненная в 2010 Абуговой биомикроскопическими параметрами.
Состояние роговицы при кератоконусе разбивается на четыре стадии, исходя из качества зрения, биомикроскопических, офтальмо-, рефракто- и пахиметрических показателей:
- Для этой стадии характерно наличие миопии и астигматизма. Астигматизм — до 5 Д. Острота зрения 0,5-1,0. Преломляющая сила роговицы в центральной части (офтальмометрические значения) — меньше или равно 48,0 Д. Показания пахиметрии — меньше 500 мкм (норма). Наблюдаются нарушения в расположение роговичных пластин — разрежение стромы (явление называемое «гаснущей звездой»). Появления утолщенных нервных окончаний. Неправильная форма внутреннего слоя роговицы (эндотелия). Корригирование может осуществляться с помощью линз и очков.
- Наблюдается более сильная степень астигматизма — до 8 Д. Острота зрения — 0,1-0,4. Значения офтальмометрии — до 53 Д. Показания пахиметрии — более 400 мкм. Появление линий Фогта (сильное разъединение роговичных пластин при растяжение стромы). Корригирование различными видами линз.
- Острота зрения — меньше 0,1. Офтальмометрические значения — выше 53 Д. Пахиметрия — от 300 до 400 мкм. Роговица мутнеет и сильно выпячивается. Корригирование жесткими и склерными контактными линзами.
- Острота зрения — 0,01-0,02. Офтальмометрия — больше 55 Д. Пахиметрия — от 200 до 300 мкм. Помутнение боуменовой и сильная деформация десцеметовой мембран. Не подлежит корригированию линзами. Лечение только хирургическим путём.
Также при этой классификации выделяется шесть видов патологии исходя из показаний топографической карты роговицы:
- островершинный;
- туповершинный;
- пикообразный;
- атипичный пикообразный;
- низковершинный;
- атипичный низковершинный.
Выделяются три типа от стадии остановки прогрессирования заболевания:
- несостоявшийся;
- абортивный;
- классический.
Классификация Слонимского
Предыдущая типизация удобна врачам, которые занимаются выбором коррекции. Но контактные линзы не вылечивают данное заболевание, поэтому была добавлена классификация Слонимского. Он выделяет три стадии при кератоконусе:
- до хирургическая — операция не нужна, возможна коррекция очками, более успешно контактными линзами;
- хирургическая — необходимость операции, непереносимость контактных линз;
- терминальная — запущенная стадия, но операция ещё возможна.
Предположительные причины недуга
Точные причины возникновения означенного недуга на сегодняшний день не изучены.
Есть ряд предположительных теорий:
- Наследственный фактор. Было установлено, что у многих пациентов, страдающих кератоконусом, были в роду носители такого заболевания.
- Аутоиммунные причины. Самой популярной считается гипотеза об иммунном происхождении кератоконуса. Считается, что в результате иммуносупрессии может развиться данное заболевание.
- Внешние факторы риска. Определен ряд факторов, провоцирующих развитие указанного недуга. Например, считается, что излишнее воздействие УФ-лучей на поверхность роговицы глаза, принятие кортикостероидов, загрязненная среда и радиация способны увеличить риски развития такого заболевания.
- Наличие хронических заболеваний. Люди, страдающие синдромом Дауна, бронхиальной астмой, тяжелыми формами аллергии и некоторыми эндокринными недугами более подвержены риску возникновения кератоконуса.
- Присутствие сопутствующих офтальмологических расстройств. Некоторые другие заболевания роговицы могут повлиять на развитие рассматриваемого недуга. Пациенты с хроническими проблемами со зрением всегда относятся к особой группе риска.
Возможно, существуют и другие причины, способствующие возникновению указанного расстройства. С учетом темпов развития современной медицины можно надеяться на скорейшее выявление точных факторов, напрямую связанных с развитием деформирующих процессов в области роговицы глаза.
Симптомы кератоконуса
Обычно кератоконус развивается у подростков в 13-16 лет. Также встречаются случаи более раннего (8-12 лет) и более позднего (20-30 лет) начала .
От возраста, в котором впервые проявляется заболевание, зависит скорость прогрессии кератоконуса: чем младше пациент, тем быстрее и тяжелее будут изменения в роговице. Принято считать, что болезнь наиболее активно развивается в первые 5-10 лет, после чего прогрессирование заболевания, как правило, прекращается или значительно замедляется. Так, у людей до 30 лет течение кератоконус прогрессирует в 80 % случаев, а у людей старше 30 лет — только в 20 % случаев .
Зачастую первой жалобой у людей с кератоконусом бывает снижение зрения, невозможность улучшить остроту зрения привычными очками или линзами, частая смена очков. Также пациенты могут отмечать блики, вспышки, искажение предметов, туманное изображение, красноту и сухость глаз.
Дальнейшие симптомы может распознать врач во время осмотра пациента. Они зависят от степени развития кератоконуса:
- появление неправильного астигматизма (нарушение способности глаза фокусировать световые лучи на сетчатке), усиление ранее существующего астигматизма, усиление преломляющей силы роговицы более 45-46 дптр;
- истончение стромы (основного вещества) роговицы в центре, коническое выпячивание вперёд;
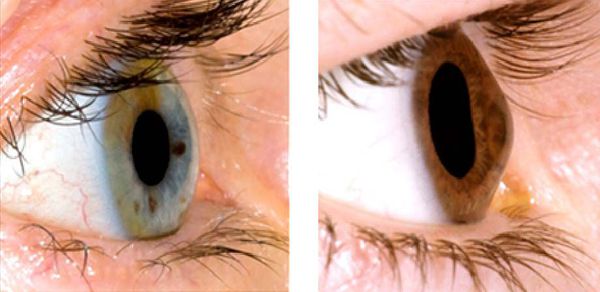
- при микроскопии роговицы — трещины в десцеметовой оболочке (стрии Фогта);
- поверхностные, а затем и глубокие рубцы стромы;
- в терминальных (завершающих) стадиях выпячивание нижнего века при направлении взгляда вниз (симптом Munson), кольцевидное отложение железа в эпителиальном слое вокруг конуса (кольцо Кайзера — Флейшера) .
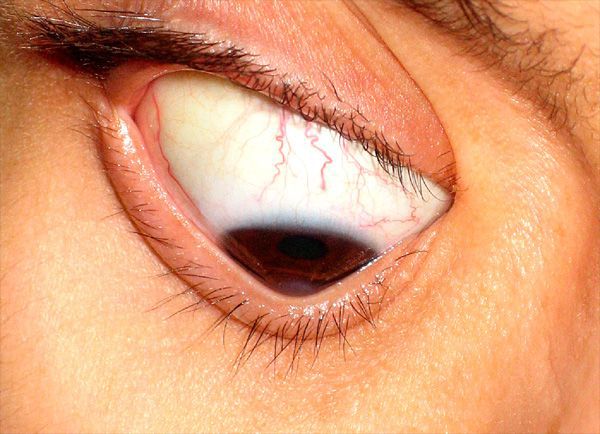
Что такое кератоконус
При заболевании патологические изменения происходят в тканях роговицы, под их влиянием она истончается, перестает держать нормальную сферическую форму и выдвигается вперед в виде конуса.
Первые признаки заболевания фиксируются у подростков до 16 лет, в редких случаях заболевание впервые возникает после 25 лет. Не выявлено зависимости от расовой или половой принадлежности, среди пожилых пациентов офтальмолога патологии практически не выявляется.
Деформация роговицы при кератоконусе связана с множеством биохимических изменений. Заболевание характеризуется уменьшением выработки коллагена и общего белка, фиксируется недостаточность ферментов, снижается антиоксидантная активность. Под влиянием всех этих изменений роговица теряет эластичность, легко подвергается растягиванию, в результате чего и принимает конусовидную форму.
Болезнь опасна снижением зрения и развитием астигматизма. И хотя дистрофия сетчатки никогда не приводит к полной утрате зрения, но может настолько ухудшить его, что человеку придется отказаться от привычной деятельности.
Возможности и прогнозы в лечении
В последнее десятилетие в связи с ухудшением экологической обстановки наблюдается увеличение заболеваемости кератоконусом. В запущенных случаях в исходе кератоконуса происходит перфорация роговицы, которая при отсутствии лечения может привести к потере глаза. Диагностика кератоконуса на ранних стадиях сложна и требует применения специального оборудования, поэтому при наличии подозрения на кератоконус, появлении астигматизма, требуется проведение обследования в современно оборудованной клинике.
На самых ранних сроках развития заболевания в качестве лечения показано ношение жёстких контактных линз, которые достаточно хорошо корректируют зрение, кроме того, выступают в роли каркаса, сдерживающего прогрессирование кератоконуса. Однако не все пациенты с кератоконусом могут переносить коррекцию жесткими контактными линзами. Причин может быть много: аллергические заболевания, недостаток слезы, раздражение и боли в глазу при надевании контактной линзы, невозможность подбора адекватной коррекции, отек роговицы и, в конце концов, нежелание самого пациента.
Специалистами клиники «Новый взгляд» был разработан уникальный комплекс диагностических и хирургических мероприятий для пациентов с различными стадиями кератоконуса:
- диагностика кератоконуса (разработан оптимальный набор современных диагностических методик, которые позволяют четко выявить наличие начального кератоконуса, включающий компьютерную топографию роговицы, ультразвуковую пахиметрию минимум в 5-ти различных точках роговицы для определения ее толщины, а также тщательный осмотр роговицы в щелевую лампу);
- эксимерлазерная хирургия начального кератоконуса (ФРК+ФТК, этот разработанный нами уникальный метод был удостоен патента РФ);
- кросслинкинг (новый современный метод, позволяющий укрепить роговицу);
- кераринг (имплантация роговичных колец);
- кератопластика (сквозная пересадка роговицы).
В отличие от обычных рефракционных эксимерлазерных процедур (ФРК, ЛАСИК), операция ФРК+ФТК имеет своей целью не только устранить патологию рефракции, но и оказать терапевтическое, лечебное действие на патологически измененную роговицу.
Таким образом, своевременное проведение эксимерлазерной операции ФРК+ФТК при начальном кератоконусе позволяет:
- получить высокую остроту зрения и избавиться от близорукости и астигматизма,
- предотвратить дальнейшее прогрессирование кератоконуса,
- отсрочить или предотвратить проведение сквозной кератопластики.
При существенной потере толщины роговицы эксимерлазерная хирургия не может быть проведена и тогда остается один выход – сквозная пересадка роговицы (кератопластика). Мы имеем большой опыт в проведении этого радикального метода, однако с ним сопряжен ряд вопросов – юридического плана и в отношении донорской роговицы, в связи с чем операция проводится в крайних случаях.
Уже несколько лет в России с успехом применяется кросслинкинг (в мировой практике – с 2004 года). Этот метод лечения, применяющийся как на начальной стадии, так и в далеко зашедших случаях, позволяет воздействовать на прочность роговицы, тем самым дает возможность…
- остановить или существенно замедлить дальнейшее прогрессирование кератоконуса,
- отсрочить и, возможно, проведение сквозной кератопластики.
Этот метод лечения кератоконуса может выполняться в качестве подготовки к другим видам операций. К сожалению, кросслинкинг проводится только с целью терапевтического эффекта и не приводит к значительному повышению качества зрения (возможно улучшение лишь на 1-2 строчки, вследствие уплощения роговицы), поэтому при наличии достаточной толщины роговицы зрение может быть восстановлено с помощью операции ФРК+ФТК, а при ее недостаточности, когда кератоконус перешел уже в развитую стадию, рассматривается имплантация интрастромальных колец – кераринг (операции проводятся д.м.н. Евгенией Аркадьевной Каспаровой и ведущим офтальмохирургом Е.В.Шестых).
При кераринге в роговицу имплантируются полукольца, которые за счет выправления деформации роговицы (растягивают и уплощают ее центральную зону) влияют на качество зрения, кроме того, в некоторых случаях повышается прочность роговицы. Кераринг дает возможность повысить остроту зрения и уменьшить имеющиеся близорукость и астигматизм, улучшить посадку жестких или мягких контактных линз (если это необходимо).
Каждому пациенту, обратившемуся в нашу клинику, после тщательной диагностики подбирается оптимальная индивидуальная программа лечения кератоконуса с использованием всех возможных современных методик, позволяющих добиться максимального эффекта.
Симптомы и стадии заболевания
На первых этапах заболевания пациенты редко жалуются и обращаются к врачу. Чаще всего симптомы схожи с различными другими заболеваниями органов зрения, такими как близорукость и астигматизм. Самыми распространёнными являются следующие проявления:
- диплопия или двоение зрения, которая особенно заметна, если рассматривать объекты на светлом фоне;
- снижение остроты зрения по мере прогрессирования заболевания;
- вокруг источников света создаются своеобразные круги рассеяния;
- сухость глаз, частое моргание не снижает проявление неприятных симптомов;
- снижение остроты зрения и частая смена очков из-за постоянного прогрессирования заболевания;
- роговица глаза выпячивается;
- усталость глаз, особенно при работе с компьютером;
- засветы вокруг предметов в тёмное время суток.
Существует несколько классификаций кератоконуса, но самой распространённой из них является предложенная в 1961 году офтальмологом Марком Амслером. Он выделил несколько стадий, которые характеризуются определёнными симптомами.
Таблица о степенях развития патологии
| Степень | Морфологические характеристики | Качество зрения | Величина кривизны роговицы |
| Первая степень | В центральной зоне нервных волокон легко выявляются участки более тонкого слоя роговицы, нарушения строения соединительной ткани. Появляется пятно выпячивания при обследовании с помощью компьютерной томографии. Выявляются нервы роговицы. | Острота зрения от 1,0 до 0,5. Формируется миопия и миопический астигматизм слабой формы. Для коррекции используют специальные линзы. | Менее 45 Дптр. |
| Вторая степень | Внешне схоже с проявлениями первой степени. Могут чуть усилиться нарушения строения роговицы. Изменяются клетки эндотелия. | Астигматизм прогрессирует, острота зрения падает до 0,4–0,1. Заболевание можно корректировать. | От 45 до 52 Дптр. |
| Третья степень | Появляются стрии Фогта — специфические линии, сформированные в строме. Также обнаруживается кольцо Флейшера, представляющие собой отложения гемосиредина в эпителии роговицы жёлтого или коричневого цвета. Сама форма роговицы искажается и ещё сильнее выпячивается. | Острота зрения от 0,1–0,05. Сильновыраженный астигматизм и миопия. Коррекция с помощью линз практически не приносит результата. | От 52 до 62 Дптр. |
| Четвёртая степень | Невозможно измерить рефракцию или провести обследование с помощью компьютерной диагностики. На поверхности глаза сильно выделяется характерный конус с заострённой вершиной. Роговица становится мутной, с разломами и рубцами, может сформироваться отёк. | Зрение очень сильно снижается, порой человек может разглядеть предметы, только близко поднеся их к лицу. | Более 62 Дптр. |
| Острый кератоконус | У пациентов сильно болят глаза, они становятся красного цвета, может сформироваться отёк. Строма мутнеет, изменяется дисцементовая мембрана. Если не провести операцию, может произойти перфорация роговицы и потеря зрения. | Зрение внезапно пропадает. | Данные различаются. |
Кольцо Флейшера — это характерный симптом кератоконуса
Во время компьютерной диагностики могут наблюдаться следующие виды кератоконуса, различающиеся по форме изменённой роговицы:
- атипичный низковершинный;
- атипичный пикообразный;
- островершинный;
- пикообразный;
- туповершинный;
- низковершинный.
Кератоконус и армия
«Берут ли в армию с кератоконусом?» — вопрос очень важный и имеет большой социальный аспект, поскольку, как упоминалось ранее, кератоконус – это болезнь молодых, и первые ее признаки могут проявиться незадолго до призыва. Сразу следует отметить, что с подобным заболеванием в армию не берут. Более того, если есть подозрение на кератоконус глаза, то молодой человек получает отсрочку от призыва в армию на шесть месяцев. Через указанный промежуток времени диагноз должен либо подтвердиться, либо быть опровергнутым.
В данной ситуации нужно четко понимать, что при любом военкомате существует своя медицинская комиссия, которая оценивает здоровье призывника, и только она вправе решать, годен пациент к службе в армии или нет. Обычные офтальмологи не могут принимать за комиссию такие решения.