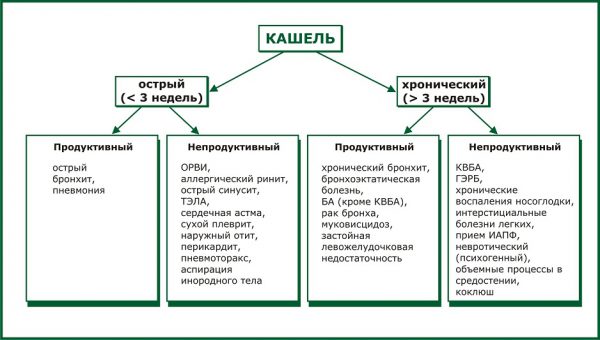
Коклюш
Содержание:
Как распознать: первые признаки
Коклюш часто может протекать под маской любого другого острого вирусного респираторного заболевания. Зачастую он проявляется первыми характерными симптомами:
- Повышение температуры тела до 38-39 градусов уже в первую неделю заболевания. Нарастает такое повышение стремительно. Температура долгое время остается достаточно высокой (несмотря на проводимую терапию жаропонижающими препаратами). Чем она выше, тем больше интоксикационных симптомов появляется у малыша.
- Сильный кашель. В течение первых двух недель после начала болезни ребенок кашляет практически постоянно, без передышек. Доктора отмечают, что к вечеру или в ночное время кашель заметно усиливается. Ближе к концу второй недели ребенок кашляет уже не постоянно, а приступами. Обычно характерен приступообразный «лающий» кашель. После короткого вдоха малыш издает 7-10 кашлевых звуков на выдохе. При этом характер кашля несколько свистящий. Это обусловлено тем, что во время вдоха воздушный поток проходит через поврежденные связки. Голос становится сиплым, малыш с трудом разговаривает.
- Выраженные симптомы интоксикации. Ребенок становится очень вялым, отказывается от еды. У него заметно снижается аппетит. Малышу становятся неинтересными привычные для него занятия, которые доставляли ему удовольствие. Детки очень слабые, проводят больше времени в кровати, капризничают. У малышей при высокой температуре появляется выраженная головная боль, а также тошнота (или даже рвота).
- Изменение поведения. Ребенок, вымотанный длительными приступами сильного кашля, становится очень капризным, нервным. Многие дети замыкаются в себе, отказываются общаться со сверстниками. Чрезмерный кашель даже может вызвать рвоту (особенно к концу первой недели заболевания). Желудок при этом здоров. Это связано с раздражением нервов вследствие бактериальной инфекции. В межприступный период детки чувствуют себя вполне здоровыми, играют. При усилении кашля их самочувствие заметно ухудшается.


Проявления заболевания могут значительно различаться. Эти особенности хорошо прослеживаются у детей разного возраста.
У грудничков
У новорожденных малышей заболевание может иметь очень неблагоприятный исход и тяжелое течение. Данные исследований говорят, что каждый второй грудничок, заболевший коклюшем, умирает. Это связано с особенностью строения и функционирования иммунной и нервной систем грудного ребенка. Неокрепший детский организм еще не способен бороться с агрессивными бактериями.
У более взрослых ребят
Для малышей более старшего возраста характерно достаточно предсказуемое течение заболевания. У малышей старше пяти лет инкубационный период, как правило, длится 14 дней. Повышение температуры тела и выраженность приступов кашля зависят от того, насколько детский организм ослаблен. Если заболевание протекает в сравнительно легкой форме, то общее состояние малыша сильно не страдает. Привитые дети переносят болезнь более легко, чем ребятишки без прививок от коклюша.
Лекарства
Фото: drugrecalllawyerblog.com
Из антибактериальных препаратов предпочтение отдается группе макролидов, так как возбудитель коклюша достаточно чувствителен к препаратам данной группы, а это значит, что необходимый эффект в лечении не заставит себя ждать. Зачастую врачи назначают азитромицин. Его действие заключается в угнетающем воздействии на вредоносный микроорганизм. Этот эффект достигается за счет блокирования выработки бактериями некоторых жизненно важных для них белков, что позволяет остановить их дальнейший рост и развитие. Кроме того, этот уникальный препарат накапливается не в плазме крови, а в тканях, что способствует накоплению активного вещества препарата непосредственно в очаге инфекции. Несмотря на все полезные свойства данного антибиотика, как и многие другие, азитромицин способен вызывать явление дисбактериоза. Поэтому с профилактической целью назначаются эубиотики. Линекс содержит молочнокислые бактерии, которые являются составляющей естественной микрофлоры кишечника.
При выборе НПВС важно помнить, что при данной проблеме необходим препарат с выраженным противовоспалительным и жаропонижающим эффектами. Такими свойствами обладает ибупрофен
Данный препарат особенно подходит для детского организма, так как хорошо переносится и крайне редко вызывает побочные эффекты. Также важно напомнить родителям, что ни в коем случае нельзя давать ребенку аспирин из-за возможности развития синдрома Рея. Этот синдром характеризуется тяжелой энцефалопатией и токсическим поражением печени, зачастую приводит к летальному исходу.
Для купирования судорожного синдрома используется диазепам (седуксен, реланиум). Так как данное состояние является неотложным, препарат вводится внутримышечно или внутривенно для быстрого достижения необходимой концентрации препарата в крови.
При тяжелой форме заболевания используются глюкокортикостероиды, например, преднизолон.
Лечение Коклюша у детей:
Госпитализируют грудничков и дошкольников, а также детей с тяжелыми формами коклюша и с осложнениями. Применяется патогенетическое и симптоматическое лечение коклюша у детей. В самом начале заболевания эффективная антибиотикотерапия. Антибиотики также применяются в первые дни спазматического кашля.
Когда антибиотики применяются в начале болезни, приступы кашля значительно облегчаются, сокращается длительность заболевания. Врачи прописывают азитромицин, эритромицин в дозах, адекватных возрасту больного ребенка. Лечение длится 5-7 суток.
В спазматический период болезни антибиотики не применяют, так как их эффективность практически равна нулю. Чтобы уменьшить тяжесть и частоту кашлевых приступов, применяют такие нейролептические средства как аминазин, пропазин. Они снимают спазм бронхов, способствуют успокоению больного, понижают возбудимость дыхательного центра.
Для ликвидации гипоксии и гипоксемии применяется оксигенотерапия. Во время апноэ необходимо отсасывать слизь из носа и ротоглотки и проводить искусственную вентиляцию легких.
При коклюше часто возникают аллергические процессы, потому врачи могут назначить больному также такие антигистаминные препараты как дипразин, димедрол, супрастин и пр.
Патогенетическая терапия проводится Эреспал сиропом. Тяжелые случаи лечат кортикостероидами курсом от 7 до 10 суток.
Также необходимы препараты для разжижения вязкой мокроты и улучшения функции внешнего дыхания. Врачи могут прописать ингаляции аэрозолей с протеолитическими ферментами и спазмолитиками.
Для лечения больному ребенку нужно организовать правильный режим. Во время лечения нужно обеспечить больному прохладный свежий воздух. Он влияет на ослабление приступов кашля и успокаивает ЦНС. Рекомендуется исключить внешние раздражители, приводящие к кашлевым приступам. Питание должно быть витаминизированным и полноценным. Если у грудничка часты приступы рвоты, рекомендуется докармливание. Воспалительные явления лечат антибиотиками.
Симптомы и первые признаки коклюша
На начальном этапе заболевание не вызывает особой тревоги у родителей, так как по первым признакам коклюш у ребенка напоминает обычную простуду. У малыша возникает сильный озноб из-за повышающейся температуры, головная боль, слабость. Появляются сопли, а затем усиливающийся сухой кашель. Причем обычные средства от кашля не помогают. И только через несколько дней могут появиться симптомы типичного коклюша, которые постепенно усиливаются.
Существуют следующие периоды развития у ребенка симптомов коклюша:
- Продромальный. Это период, связанный с появлением предвестников коклюша: сухого, постепенно усиливающегося (особенно ночью) кашля, незначительного повышения температуры. При этом ребенок чувствует себя неплохо. Но такое состояние длится 1-2 недели без изменения.
- Спазматический. Возникают приступы судорожного кашля, связанного с попыткой вытолкнуть то, что раздражает дыхательные пути, трудно вдохнуть воздух. После нескольких кашлевых выдохов следует глубокий вдох с характерным свистящим звуком (реприз), возникающим из-за спазма гортани в области голосовых связок. После этого малыш судорожно вздрагивает несколько раз. Приступ заканчивается выделением слизи или рвотой. Приступы кашля при коклюше могут повторяться от 5 до 40 раз в сутки. Частота их появления является характеристикой тяжести заболевания. Во время приступа у ребенка язык высунут, лицо имеет красно-синий цвет. Глаза краснеют, так как из-за напряжения лопаются сосудики. Возможна остановка дыхания на 30-60 секунд. Такой период заболевания длится примерно 2 недели.
- Обратное развитие (разрешение). Кашель постепенно ослабевает, приступы появляются еще дней 10, паузы между ними увеличиваются. Затем тяжелые симптомы исчезают. Ребенок еще 2-3 недели немного кашляет, но кашель обычный.
У грудных детей мучительные приступы длятся не так долго, но после нескольких кашлевых движений может возникнуть остановка дыхания. Кислородное голодание мозга становится причиной заболеваний нервной системы, отставания в развитии. Возможна даже гибель.
Симптомы коклюша
Инкубационный период коклюша составляет 6-20 дней (как правило, 7 дней). В случае возникновения коклюша у ребенка, главным симптомом являются приступы сильного спазматического кашля, повторяющиеся в течение длительного времени (см. фото).
День за днем кашель усиливается, на 12-14 день заболевания он носит спазматический, приступообразный характер. Ночью приступы кашля, как правило, учащаются, мешая малышу спокойно спать. В зависимости от течения заболевания, приступы могут длиться по 4-5 минут и повторяться до 20 раз в день. По окончании приступа кашля ребенок может жаловаться на боль в области груди и живота. В ряде случаев болезнь сопровождается рвотой.
Заболевание протекает в три стадии (катаральная, пароксизмальная и стадия выздоровления). В целом, болезнь длится 6-8 недель.
- Катаральная. Общее состояние ребенка остается без выраженных изменений. Температура тела может повышаться до субфебрильных цифр (37,5оС). Появляется сухой кашель, усиливающийся вечером и ночью. Кашель постепенно становится навязчивым, постепенно переходит в приступообразный. Может быть насморк, снижение аппетита, беспокойство и раздражительность. Симптомы напоминают проявления фарингита, ларингита, трахеита. Чем тяжелее заболевание, тем короче катаральная стадия. Так у детей на первом году жизни длительность катарального периода составляет 3-5 дней, у старших деток – до 14 дней.
- Пароксизмальная. Признаки ОРЗ отсутствуют вообще, а кашель становится навязчивым, спазматическим. Это происходит на второй или третьей неделе болезни. Именно на этой стадии удается распознать коклюш у ребенка по характерному кашлю. Опытный педиатр по типу кашля сразу определит: коклюш это или нет. И для этого не потребуется какая-либо диагностика, лабораторные исследования. Признаки коклюша у привитого ребенка на этой стадии проявляются гораздо мягче. Часто бывает, что коклюш переносится без постановки диагноза: покашлял, и все прошло без какого-либо лечения.
- Период разрешения (от 2 до 4 недель). В этот период иммунитет организма мобилизует свои силы и с помощью антибиотиков побеждает агрессора. Кашель стихает, приступы становятся реже. Проходит «петушиный» характер кашля. Состав мокроты меняется – она становится слизисто-гнойной и постепенно прекращает выделяться. Со временем постепенно проходят все симптомы заболевания и малыш выздоравливает.
Тяжелое течение коклюша у детей может привести к серьезным последствиям и осложнениям, в частности развивается гипоксия, в результате которой нарушается кровоснабжение мозга и сердечной мышцы. При неправильной методике лечения коклюша у детей могут быть осложнения в работе органов дыхательной системы, развивается плеврит, эмфизема, пневмония. Так же в застоявшейся легочной ткани могут развиваться другие бактерии.
Симптомы коклюша у детей
Период от заражения до первых проявлений болезни длится в среднем 5-7 дней, может варьировать до 3 недель. Палочка коклюша поражает бронхи и мелкие бронхиолы. Носоглотка, гортань и трахея менее подвержены специфическому воспалению.
При этом бактерия выделяет токсин, активирующий кашлевой центр в мозге. Отсюда вытекает и характерная клиника болезни. Коклюш в своем развитии проходит следующие стадии:
Продромальный период
Длится 1-2 недели, схож с обычной простудой. У ребенка появляется насморк/чихание, незначительное повышение температуры (никогда не поднимается выше 38ºС!), слабая боль в горле и кашель.
Пароксизмальный период
Начинается с 3 недели. Размножение бактерий приводит к усилению кашля. Приступы становятся мучительными, четко прослеживается спастический характер кашля: свистящий шум на вдохе и несколько судорожных кашлевых толчков на выдохе, заканчивающихся в лучшем случае отхождением вязкой мокроты.
Приступы специфического «лающего» кашля, длящиеся 3-4 минуты, чаще возникают ночью/утром.
При этом болезненные симптомы коклюша могут сопровождаться рвотой, судорогами, остановкой дыхания. Коклюш у детей до года не имеет типичного течения: после нескольких кашлевых спазмов наступает апноэ, которое длится несколько секунд или минут.
На фоне нормальной температуры страдает и общее состояние ребенка: появляется раздражительность и плаксивость, лицо становится одутловатым, возможно появление мелких кровоизлияний на коже и конъюнктивита.
Период выздоровления
Постепенно симптомы коклюша у детей слабеют и полностью устраняются под действием вырабатываемых в организме специфических антител, инактивирующих патогенную палочку, и снятия возбуждения с кашлевого центра.
Методы лечения
Терапия подбирается лечащим врачом с учетом особенностей организма и течения заболевания
Важно соблюдать все рекомендации доктора, чаще бывать на свежем воздухе, делать влажные уборки в помещении. Госпитализации взрослые пациенты не требуют, за исключением индивидуальных случаев, когда в этом есть острая необходимость:
- при наличии медикаментозной аллергии;
- если имеются хронические заболевания органов дыхания;
- при наличии сильных приступов кашля и удушья;
- пациенты преклонного возраста;
- при наличии психических и аутоиммунных заболеваний.
Продолжительность курса лечения зависит от особенностей иммунитета, возраста и используемых медикаментов.
Медикаментозное лечение
При сильной нагрузке на иммунитет и присоединении сторонней инфекции требуется антибиотикотерапия. Назначаются препараты тетрациклинового и цефалоспоринового ряда. Дозировка подбирается в индивидуальном порядке. Также используются такие препараты:
- Бронходилататоры и спазмолитики – назначаются в первые дни проявления острых приступов кашля. Способствуют купированию бронхоспазма и подавлению кашлевого рефлекса.
- Муколитики – способствуют разжижению мокроты и скорейшему ее выведению.
- Витаминные комплексы и иммуномодуляторы – поддерживают организм, стимулируя активную выработку антител к коклюшу.
 При коклюше у взрослых назначают муколитики
При коклюше у взрослых назначают муколитики
При сильной рвоте могут вводиться противорвотные препараты. Для снижения температуры используются жаропонижающие средства.
Кислородотерапия
Процедура позволяет насытить организм кислородом, нормализуя работу органов дыхания. Приток крови к бронхам стимулирует активизацию обменных процессов, что ускоряет процесс выздоровления. Аэротерапия может осуществляться в нескольких формах:
- Пешие прогулки на свежем воздухе.
- Дыхательная гимнастика, с помощью которой легкие насыщаются кислородом.
- Ингаляции с лекарственными препаратами и эфирными маслами.
Больным показаны частые прогулки на свежем воздухе, особенно перед сном. Дыхательная гимнастика назначается при наличии застойных процессов в бронхах, что предупреждает развитие осложнений на фоне коклюша. Ингаляции с помощью небулайзера способствуют проникновению лекарственных растворов в самые отдаленные участки бронхов, что ускоряет процесс выздоровления в несколько раз.
Кислородотерапия может осуществляться с помощью специальных аппаратов, которые насыщают воздух О2. Это способствует восполнению его дефицита в крови и нормализации обменных процессов.
Народные способы
Вылечить коклюш, используя только рецепты нетрадиционной медицины, невозможно. Но с их помощью можно ускорить данный процесс. Самыми полезными для здоровья и иммунной системы являются такие рецепты, как:
- Травяной чай – на 1 л кипятка берут по половине чайной ложки ромашки, шалфея, липы, мяты, мать-и-мачехи. Запаривают в термосе, после чего пьют вместо чая каждые 30-40 минут. Такой сбор снижает чувство тошноты в желудке, расслабляет спазмированные мышцы, выводя из организма накопившиеся шлаки и токсины.
- Лекарственная лепешка – картофель в кожуре варят на медленном огне, после чего сливают воду и разминают до состояния пюре. Вводят 2-3 столовые ложки муки, 1 чайную ложку молотого имбиря, 3 капли эфирного масла эвкалипта, 2 капли масла чайного дерева. Хорошо перемешивают и формируют лепешку, которую укладывают на грудь, утепляя шарфом. Такая лепешка облегчит отхождение мокроты и снизит частоту кашлевых приступов.
- Лекарственная мазь – берут 50 г кокосового масла, топят на водяной бане до жидкого состояния. Вводят 10 капель эфирного масла косточек персика, 10 капель эвкалипта, 5 капель эфирного масла чайного дерева, 4 капли масла лаванды. Перемешивают до однородного состояния и переливают в баночку. Дают остыть при комнатной температуре. Наносят на грудную клетку мягкими массирующими движениями.
 Травяной чай – один из народных методов борьбы
Травяной чай – один из народных методов борьбы
Некоторые рецепты имеют противопоказания, поэтому перед использованием нужна консультация специалиста.
Как лечить коклюш у детей?
Лечение коклюша у детей в основном домашнее. Госпитализация необходима лишь для грудных деток и при развитии осложнений.
Режим
Особое внимание уделяется режиму:
- Обязательно создайте малышу максимально комфортные условия. Приглушённый свет, тишина, отсутствие незваных гостей сократят количество приступов и тем самым облегчат состояние больного.
- Питание дробное, частое, желательно максимально измельчённое. Так как приём пищи и её активное пережёвывание может спровоцировать приступ, а затем и рвоту.
- Влажная уборка и проветривание комнаты.
- Обязательно гуляйте! Особенно если за окном осенняя или зимняя погода. Прохладный влажный воздух в этом случае просто необходим. Мокрота при этом не будет сохнуть и застаиваться, образуя затем прекрасную среду для возбудителей пневмонии. Она станет жиже и будет легче отходить.
Во время прогулок избегайте общения с детьми. Если присоединится другая инфекция, риск осложнений возрастет в десятки раз.
Одевайтесь по погоде, но избегайте перегрева.
Медикаментозное лечение
- Применение антибиотиков.
У родителей зачастую мнения касательно их приёма диаметрально противоположные. Одни дают детям при каждом чихе, другие тянут и дожидаются осложнений.
Лечение антибиотиками разрешено только после назначения их врачом! Пожалуйста, не назначайте их сами своим малышам. Они в одном случае — благо, во втором — бесполезны, в третьем — яд.
Но в случае с коклюшем они необходимы. Особенно важен их приём в начале. Назначают обычно эритромицин или азитромицин.
Когда коклюш уже в стадии разгара, антибиотики делают его незаразным для окружающих и способствуют минимизации бактериальных осложнений. Но на угасание самого кашлевого приступа повлиять уже не способны. Сколько усилий ни прилагай, вылечить теперь может только время.
Говорит доктор Комаровский: «…А вот если тот же эритромицин назначается в катаральном периоде — в первые дни болезни, когда ещё нет перевозбуждения кашлевого центра — так вот, в этом периоде лекарство вполне может прервать болезнь и не довести человека до приступов».
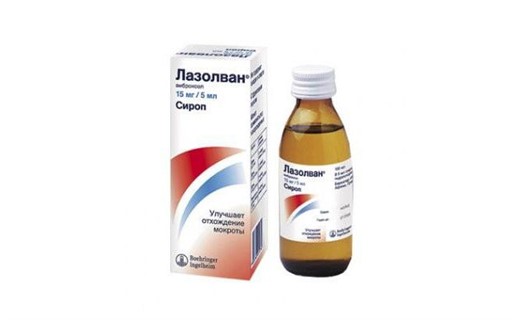
- Муколитики.
Да, кашель не станет продуктивнее и реже при их приёме. Но! Мокрота, на которую они повлияют, станет менее вязкой, её легче будет вывести из организма. Тот же самый амброксол (он же «Лазолван») в этом случае очень Вам помогут.
Не используйте при коклюшном кашле банки, горчичники, грелки и прочие народные средства, такие как капустные листья, толчёный чеснок, керосин и иные советы — отзывы с форумов в сети — они не принесут пользы, а даже могут навредить!
При появлении осложнений (пневмонии, ателектазы, поражения сердечно-сосудистой и нервной систем) лечение проходит исключительно в стационаре. Там уже средства намного серьёзнее и зависят от клинических проявлений. Также обязательной госпитализации подлежат грудные дети. Они тяжелее переносят приступы кашля, у них чаще развиваются осложнения. Коклюш у детей до года самый опасный.
Диагностика
Для данного заболевания характерны специфические симптомы, которые очень трудно перепутать с другими острыми респираторными инфекциями. Поставить правильный диагноз по характеру кашля достаточно просто. Если ребенок посещает образовательное учреждение, в этом случае врачу-педиатру гораздо легче определить коклюш. У заболевших детей будут выявлены такие же симптомы, которые свидетельствуют об однотипности источника болезни.
В редких случаях (когда поставить диагноз ребенку сложно) врачи прибегают к вспомогательным анализам. Одним из самых простых лабораторных тестов, который позволяет уточнить диагноз, является общий анализ крови. Он позволяет увидеть повышение количества защитных иммунных клеток — лейкоцитов. Это свидетельствует о наличии инфекции в организме малыша. Анализируя лейкоцитарную формулу, врач выдаст заключение о том, есть ли в организме малыша микроб.
Бакпосев с задней стенки зева на ранних стадиях заболевания может показать наличие коклюшной палочки. Однако этот метод не всегда является высокоинформативным. На более поздних стадиях заболевания эффективность данного теста практически стремится к нулю.
Он позволяет с высокой точностью определить наличие коклюшной палочки в организме малыша. Минус данного анализа — достаточно высокая стоимость.
Коклюш – симптомы
Развитие коклюша происходит в 4 периода (стадии):
2. Первые признаки коклюша (продромальный, или катаральный период)
- Кашель (одиночные покашливания);
- Температура тела нормальная или слегка повышенная – до 37-37,5 °С;
- Насморк;
- Самочувствие пациента нормальное.
3. Основные симптомы коклюша (спазматический период)
Кашель при коклюше – основной его признак, причем он имеет некоторую особенность, из-за которой его еще называют — коклюшный кашель. Коклюшный кашель обычно настает в конце 2й недели после инфицирования и характеризуется серией кашлевых толчков, после чего больной делает глубокий свистящий вдох (реприз) и серия кашлевых судорожных рефлексов повторяется. Один приступ обычно длиться 4-5 минут, состоит из 2-15 циклов, и заканчивается обильным выделением вязкой мокроты или рвотой. Число приступов в сутки может быть от 5 до 50, что зависит от возраста, стадии и состояния здоровья человека. Период приступов коклюшного кашля – 3-4 недели, после они сменяются обычным кашлем, который может длиться еще до 2х месяцев. Коклюш у взрослых чаще проходит без приступов кашля, однако часто сопровождается длительным течением бронхита.
Другие симптомы спазматического периода:
- Насморк (ринит);
- Повышенная температура тела (субфебрильная);
- Общее недомогание, слабость;
- Тошнота, снижение аппетита;
- Отечность лица;
- Цианоз лица и слизистых;
- Рвота;
- Апноэ;
- Появление кровоизлияний в склеры;
- Диарея (понос);
- Обезвоживание организма;
- Возможны кратковременная потеря сознания.
Коклюш у детей дополнительно проявляется в виде:
- Повышенной нервозности и раздражительности ребенка;
- Посинением лица;
- Расширением вен в области шеи;
- Налитых кровью глаз;
- Высунутым наружу языком;
- Иногда – травмированной уздечкой языка.
Длительность приступов в среднем составляет 4 минуты.
Важно! У привитых детей заболевание может протекать в стертой форме
- Коклюшный кашель становится все реже, после исчезает, заменяясь на одиночные покашливания;
- Клинические проявления болезни проходят.
Контагиозность заболевания

Проникает инфекция в организм человека через непосредственный контакт с переносчиком вируса. Произойти это может только воздушно-капельным путем. Всего один раз покашляв или чихнув возле здорового человека можно его заразить (расстояние распространения инфекции в воздухе не превышает двух с половиной метров).
Более того, пик заразности приходиться на последние дни инкубационного периода, а такжена первую неделю активного течения заболевания. Именно в это время больной должен быть изолирован от общества, чтобы не стать переносчиком инфекции. Больше всего опасность представляют люди с нечеткими маловыраженными симптомами.
Диагностика коклюша у детей
Своевременная диагностика коклюша способствует ограничению сферы распространения возбудителя. Происходит естественное прерывание цепочки заражения, сокращается численность пострадавших детей. Не менее важна быстрая диагностика коклюша у детей в отношении самого пациента и прогноза для его жизни и здоровья. Как показывает практика, ранее лечение заболевания с помощью антибиотиков сокращает период выздоровления почти в 2 раза.
Первичный диагноз устанавливается исходя из клинической картины. В составе периферической крови изменения не значительные. Может наблюдаться лейкоцитоз и изменения скорости оседания эритроцитов. Увеличивается количество лимфоцитов. В спазматическом периоде может выявляться снижение уровня гемоглобина и гематокрита.
Для уточнения диагноза проводится бактериологический посев мокроты или мазок из зева. Для более быстрого установления окончательного диагноза может быть проведен серологический анализ крови на предмет наличия специфических антител. Изучается реакция агглютинации. На ранней стадии выявить патологию помогает метод внутрикожной пробы.
Причины развития
Несмотря на то, что коклюш может поразить организм ребенка любого возраста, в группу риска входят дети до 6-7 лет.
До двухлетнего возраста вероятность заражения коклюшной палочкой особенно велика.
Чаще всего вспышки коклюша наблюдаются в зимний или осенний период. Объясняется такой фактор коротким световым днем, а солнечный свет является губительным для бактерий, провоцирующих инфекцию.
Причинами коклюша могут стать следующие факторы:
- контакт с носителем коклюшной палочки;
- отсутствие своевременной вакцинации ребенка от коклюша;
- низкий уровень защитных функций организма.
О симптомах и лечении инфекционного мононуклеоза у детей читайте здесь.
Профилактика
Поскольку коклюш очень заразен, то при обнаружении случаев заболевания в детском учреждении проводится обследование и профилактическое лечение всех детей и взрослых, находившихся в контакте с больным. Применяются эритромицин, убивающий бактерий коклюша, а также инъекции гамма-глобулина, стимулирующего выработку антител.
Особенно опасно заражение коклюшем грудных малышей. Поэтому необходимо ограничить пребывание ребенка в местах скопления людей и общение с незнакомыми детьми и взрослыми. Если ребенка приносят из роддома, при этом кто-то из членов семьи болен, необходимо полностью исключить его контакт с малышом.
Главной мерой профилактики является вакцинация. Она позволяет снизить риск заражения. В случае заболевания коклюш протекает значительно легче.