Общий анализ крови (оак) во время беременности. основные показатели и нормы
Содержание:
- Другие причины кровотечения на ранних сроках беременности
- Возможные причины кровотечения на поздних сроках беременности
- Патологические причины: 7 основных причин, связанных с вынашиванием
- Что я могу сделать, чтобы предотвратить выкидыш?
- Выделения в норме
- Внематочная беременность
- Кровотечение во время беременности: нужно ли сообщать врачу
- Причины, провоцирующие кровотечения
- Анализ на гормоны
- Что делать при кровотечении в первом триместре беременности
Другие причины кровотечения на ранних сроках беременности
Провоцирующими факторами являются:
- затяжные стрессовые состояния,
- чрезмерные физические нагрузки,
- резус-конфликт плода и матери,
- курение, употребление алкоголя,
- посещение бани.
А также наличие медицинской спирали при зачатии, проведение диагностических процедур с проникновением в полость матки, плохая производственная или экологическая обстановка.
Помимо маточного кровотечения, могут отмечаться следующие симптомы:
- Боль в нижней половине живота различной интенсивности и характера – тупая, режущая, в виде схваток с иррадиацией в прямую кишку, крестец, бедро.
- Боль в поясничной области.
- Тошнота и рвота.
- Озноб и подъем температуры при интоксикации.
- Слабость, головокружение, потемнение в глазах.
- Предобморочное состояние, потеря сознания.
Возможные причины кровотечения на поздних сроках беременности
Если беременность протекает без осложнений, женщина чувствует себя хорошо и по данным УЗИ, КТГ и прочих базовых исследований ребенок развивается согласно срокам, визиты к врачу обычно сведены к необходимому минимуму.
Когда до родов остаются считанные недели, начавшееся кровотечение становится большой неожиданностью. Что это — нормальный предвестник родов или опасное состояние, с которым надо поспешить в стационар?
Раскрытие матки и отделение слизистой пробки может действительно сопровождаться выделениями с обильной примесью крови. Если это случается за 1-2 недели до ПДР, то означает начавшиеся роды и завершится появлением на свет долгожданного здорового малыша.
Но возможны и другие причины кровотечений, связанные с патологией беременности или заболеваниями будущей мамы.
Предлежание плаценты
 Об этом диагнозе говорят, когда плацента расположена в нижних сегментах матки. Ее нахождение вблизи внутреннего зева или на нем является серьезным осложнением беременности и диагностируется на ранних сроках.
Об этом диагнозе говорят, когда плацента расположена в нижних сегментах матки. Ее нахождение вблизи внутреннего зева или на нем является серьезным осложнением беременности и диагностируется на ранних сроках.
Но в более легких ситуациях, если плацента сформировалась ниже дна матки, но расстояние до внутреннего зева составляет 3 см и более, тревожных симптомов на более ранних сроках может не наблюдаться.
Однако, к концу беременности, когда матка максимально растянута и растет давление плода на сосуды, может появиться кровотечение. Его источник определит врач.
Необильные кровотечения из внешних сосудов обычно неопасны для плода и позволят доносить беременность.
Преждевременная отслойка плаценты
Даже если плацента расположена правильно и исправно выполняла свою функцию на протяжении всей беременности, процессы преждевременного старения, слабость сосудов матери, крупный плод или многоплодная беременность могут привести к преждевременной отслойке (отрыву плаценты или ее части от стенки матки).
Это опасное состояние, сопровождающееся обильным кровотечением. Нарушается кровоснабжение плода, а это прямая угроза жизни малыша. Но существуют медицинские методики, позволяющие при частичной отслойке остановить кровотечение и доносить беременность. Все зависит от расположения плаценты и степени отслойки.
Разрыв тела матки
Это достаточно редкое осложнение. Не выдержав растущего давления плода или под влиянием внешних факторов целостность ткани матки может быть нарушена, что сопровождается резкими болями, кровотечением, несет угрозу жизни матери и плода.
В зависимости от размеров поражения различают «трещину» (на теле матки или в нижнем сегменте), «неполный разрыв» или полный отрыв матки от сводов влагалища.
Причиной данного осложнения могут быть сопутствующие заболевания эндометрия, рубцовые изменения после операций или кесарева сечения, внешние травматические факторы.
Разрыв матки требует срочного врачебного вмешательства.
Разрыв шейки матки
Давление (особенно при наличии крупного плода) на ткани шейки матки может привести к кровотечению в конце беременности. Пережимаются кровеносные сосуды, нарушается кровоснабжение ткани и ее эластичность, с течением беременности эти провоцирующие факторы нарастают и итогом может стать разрыв ткани шейки матки или влагалища.
Это не так опасно, как разрыв тела матки, но также требует срочной медицинской помощи.
Миома матки
 Миома должна быть диагностирована заранее и врач учитывает этот фактор при ведении беременности.
Миома должна быть диагностирована заранее и врач учитывает этот фактор при ведении беременности.
В зависимости от размеров и локализации, миома может быть препятствием наступлению беременности. но иногда может являться основной причиной постоянных кровотечений во время беременности.
Когда беременность уже наступила и протекает благополучно, многие миоматозные узлы уменьшаются (а некоторые и исчезают) по причине скудного кровоснабжения.
Однако, для некоторых типов узлов происходящие дегенеративные изменения означают образование полостей с геморрагическим содержимым. При разрыве такого пузыря происходит выход кровянистого содержимого наружу. Если при этом сохраняется целостность сосудов — явление неопасно.
Эрозия шейки матки
Эрозия шейки матки означает, что слизистая более рыхлая, сосуды расширены, на этом фоне могут появиться раны или изъязвления. И даже если у женщины не было подобного диагноза до беременности, в процессе вынашивания ребенка под влиянием гормональных изменений и снижении иммунитета он может проявиться.
Рыхлая слизистая и расширенные сосуды, испытывая давление растущей матки, могут быть источником кровотечения. Как правило, оно необильно, но опасно вторичными осложнениями: инфицированием, болевым синдромом или неприятными ощущениями в половых органах, способных рефлекторно влиять на тонус матки.
Патологические причины: 7 основных причин, связанных с вынашиванием
Факторы, грозящие прекращением беременности, можно разбить на 2 большие группы:
- связанные с зачатием;
- и не связанные с успешным оплодотворением.
И те, и другие причины требуют вмешательства врачей. Потому что кровотечение в гестационном периоде — маячок, сигнализирующий о серьезном нарушении процесса вынашивания.
Действия медиков призваны:
- остановить кровь;
- устранить причину состояния;
- помочь справиться с симптомами и последствиями явления.
В группу причин, связанных с вынашиванием, относят:
| Срок | Кровотечение | Дополнительные признаки | Возможная причина |
| На сроке 1-16 недель (реже до 20 недель) | Мазня | Жирная кожа, нагрубание молочных желез, болезненность, угри, повышенное оволосение (герсутизм), гипертонус матки, тянущие боли в нижней части живота | Дефицит прогестерона |
| 1- 12 неделе, чаще бывает на 3 — 4 неделе | Сильное. При выкидыше — со сгустками | Выделение крови более болезненное, чем при менструации. | Угроза самоаборта, начинающийся выкидыш. |
| В 4-5 недель | Обильное | С выраженными болями. Есть угроза разрыва фаллопиевой трубы. | Внематочная (трубная, яичниковая, брюшная) беременность |
| На любом сроке | Обильное или скудное | Сильная боль в пояснице и в нижней части живота. | Замирание плода |
| На любом сроке | Обильное, кровь алая. При полной отслойке кровь со сгустками. | Может протекать бессимптомно или с легкой болезненностью внизу живота. | Отслойка хориона (в дальнейшем плаценты) |
| В 6-7 недель | Скудные или обильные (чаще второе) | Боль в пояснице. | Пузырный занос |
| До 15 недели | Скудные или обильные | Боль в пояснице и внизу живота. | Исчезающий близнец |
Если кровотечение началось после ЭКО, возможно, беременность не состоялась. Но точно определить это может только врач. Рассмотрим негативные факторы подробнее.
Недостаток гормонов и угроза срыва
Возможно ли кровотечение при недостатке прогестерона, спрашивают многие женщины. К сожалению, да. Именно дефицит гормона беременности может стать причиной ее срыва и появления крови в вагинальном секрете. Такое состояние требует приема специальных средств для поддержания беременности (17-ОПК, Дюфастон или Утрожестан).
Причиной для самоаборта на ранних сроках вынашивания может быть и нарушение развития эмбриона, часто несовместимое с жизнью. Поэтому, если беременность наступила не после ЭКО, и у женщин нет дефицита прогестерона до 10-12 недели, многие специалисты не рекомендуют сохранять плод.
При некоторых нарушениях гестации серьезная физическая нагрузка, травмы в области живота, стресс, перелет в самолете, переутомление могут спровоцировать самопроизвольное прекращение беременности.
Внематочное вынашивание
При внематочной беременности, если она диагностирована несвоевременно, у женщины могут быть сильные боли со стороны внедрения зародыша в стенку фаллопиевой трубы и довольно обильные кровотечения. Состояние носит угрожающий характер для жизни беременной и требует оперативного вмешательства. Сохранение беременности в этом случае невозможно.
Замирание плода
Кровянистые выделения при замершей беременности бывают как скудными, так и обильными. Они сопровождаются болями в поясничной зоне, ухудшением общего самочувствия женщины, признаками интоксикации. Регистрируется стойкое падение уровня ХГЧ в течение нескольких суток.
К УЗИ-признакам на ранних сроках относят: малый диаметр плодного яйца или его деформацию, отсутствие визуальных признаков зародыша на сроке 6-7 недель.
Отслойка хориона и исчезающий близнец
Отслойка хориона или плаценты (на более поздних сроках) может быть частичной или полной. Во втором случае зародыш погибает и изгоняется с кровью со сгустками. При частичной отслойке между хорионом (или плацентой на более поздних сроках) формируется гематома. В зависимости от ее величины выделяют разные степени патологии. При этом общее самочувствие будущей мамы нарушено. Появляется слабость, одышка, тахикардия.

Наружное кровотечение бывает далеко не всегда. Легкая степень патологии протекает бессимптомно и диагностируется после УЗИ.
«Исчезающий близнец» — это малоизученное явление у человека. Почему происходит рассасывание одного из плодов неизвестно. Если женщина беременна двойней, очень редко, но возникают ситуации, когда второй эмбрион рассасывается.
Данное явление известно у живородящих животных, но практически неизвестно у человека. Симптомы данного странного явления похожи на таковые при отслойке хориона или пузырном заносе. Сохранить беременность (второй плод) обычно удается.
Пузырный занос
Это нарушение процесса оплодотворения, в результате которого формируется доброкачественное новообразование. Явление может сопровождаться необильным истечением крови. Лечение сводится к выскабливанию.
Что я могу сделать, чтобы предотвратить выкидыш?
Остановить выкидыш женщина самостоятельно не может. Главное – это успокоиться и вызвать врача. Уже врач назначит необходимые исследования, которые скажут о причине выкидыша и возможности сохранения беременности.
Очень редко причиной выкидыша становятся неправильные действия матери. Основное, что должны сделать будущие родители при планировании беременности – пройти медико-генетическое обследование, чтобы узнать генетическую совместимость. Там же можно получить данные о риске возникновения у ребенка генетического заболевания, если таковое встречалось в семье одного или обоих родителей.
Выделения в норме
Связаны выделения с большим количеством отделяемого секрета, который продуцирует железистая ткань шейки матки. Состав и характер динамически изменяется и зависит от колебаний женских стероидных половых гормонов.
Водянистые выделения могут быть двух типов. В первый период менструального цикла они наиболее жидкие, что способствует продвижению сперматозоидов по родовым путям, а затем помогает оплодотворенной яйцеклетке прикрепиться к эндометрию матки женщины.
Во втором периоде менструального цикла выделения приобретают густую консистенцию и образуют слизистую пробку во влагалище, которая предотвращает развитие инфекционного процесса из внешней среды. Густые выделения обладают защитной функцией и контролируются женским половым гормоном – прогестероном. Выделения при беременности до задержки аналогичны выделениям нерожавших женщин.
В первом триместре
Водянистые выделения при беременности на ранних сроках встречаются довольно часто. Особенно во время беременности до задержки. Ранние сроки включают весь первый триместр беременности, однако выделения в этот промежуток времени появляются чаще всего к концу 10 недели. В период с 1 по 10 неделю выделения контролируются гормоном прогестероном. Прогестерон необходим для нормальной имплантации плодного яйца и его дальнейшего развития.
Также гормон отвечает за защиту плодного яйца от всевозможных вредных факторов окружающей среды и инфекции. Концентрация прогестерона достигает пика в 8 недель, после чего его выработка уменьшается и к 13 неделе значительно сокращается. Начиная с 11-12 недели в организме женщины начинает усиленно вырабатываться эстроген, что и характеризует развитие водянистых выделений на ранних сроках. Как говорилось выше, эстроген способствует развитию и активизации желез шейки матки, с этим и связано начало выделений у беременных в конце первого триместра.
Во втором триместре
Во втором триместре, который длится с 14 по 27 неделю, в организме женщины преобладает эстроген, что и характеризует обильные выделения практически с самого начала беременности. Эстроген начинает усиленно вырабатываться плацентой и преобладает в организме вплоть до самых родов. Высокая концентрация эстрогена необходима для нормального физиологического развития органов и систем ребенка, также эстроген готовит организм матери к предстоящему родоразрешению.
При постоянной высокой концентрации эстрогенов в крови, железистый слой цервикального канала матки изменяет состав шеечной слизи, она становится более жидкой и постоянно выделяется, особенно по утрам. В норме такие выделения не вызывают никаких ощущений кроме повышенной влажности в промежности. В некоторых случаях выделения могут приобретать белесоватый оттенок. Объем и консистенция выделений у разных женщин разные и могут варьироваться в широких пределах.
В третьем триместре
Третий триместр длится от 27 недели и до самого родоразрешения, которое в норме наступает на 40-41 неделе беременности. В третьем триместре выделения ничем не отличаются от второго и продолжают появляться, так как доминантным гормоном остается все тот же эстроген. Однако к выделениям в третьем триместре нужно относиться серьезно, ведь их легко можно спутать с подтеканием амниотической жидкости, что является патологическим состоянием. Подробнее о подтекании вод →
Провести проверку можно и в домашних условиях, прибегнув к использованию специальных тест–полосок (амниотест). В целом если выделения стали намного жиже и их объем увеличился, не стоит затягивать с обращением в женскую консультацию за медицинской помощью.
Внематочная беременность
Внедрение оплодотворённой яйцеклетки в слизистую оболочку маточной трубы, яичника, шейки матки или брюшной полости приводит к развитию эктопической, или внематочной, беременности.
Факторы развития
Спровоцировать такое явление могут:
- воспалительные процессы внутренних половых органов;
- новообразования;
-
эндометриоз;
- постановка внутриматочной спирали;
- курение;
- восстановительные операции на маточных трубах.
Рост и развитие эмбриона, значительно увеличивающегося в объёме, приводят к разрыву органа, в который имплантировалась яйцеклетка. Чаще всего такое патологическое состояние возникает в полости маточной трубы.
Симптомы заболевания
Нарушение целостности полостного органа, а зачастую это маточная труба, вызывает ряд симптомов у женщины:
- обильное кровотечение в брюшную полость и выделения из влагалища по типу менструальных;
- резкую боль в паху;
- учащённое сердцебиение;
- снижение артериального давления;
- головокружение;
- потерю сознания.
Диагностика патологии
Диагностические меры включают в себя:
- осмотр шейки матки в зеркалах и двуручное влагалищное исследование — определяют нависание заднего свода над влагалищем и его резкую болезненность, а также несоответствие размеров матки предполагаемым срокам беременности;
- общий анализ крови — позволяет диагностировать степень кровопотери и уровень снижения гемоглобина;
- анализ на хорионический гонадотропин человека (ХГЧ) — гормон в крови и мочи женщины, который подтверждает беременность;
- ультразвуковая диагностика тазовых органов — определяет наличие эмбриона и место разрыва маточной трубы;
- пункция заднего свода через влагалище — проводят с целью получения и диагностики жидкости из брюшной полости (при эктопической беременности и нарушении целостности маточной трубы происходит скопление крови).
Лечение
Лечебная тактика при внематочной беременности и разрыве трубы в первую очередь включает оперативное вмешательство, которое может быть выполнено как открытым, так и эндоскопическим путём. Его проводят с целью устранения эмбриона, восстановления и реконструкции маточной трубы, а также для прижигания кровоточащих сосудов.
Медикаментозную терапию применяют для возобновления объёма крови, повышения уровня гемоглобина и остановки кровотечения:
- кровоостанавливающие препараты — Дицинон, Транексам, Аминокапроновая кислота, Контрикал, Викасол;
- лекарственные средства, которые пополняют объём циркулирующей крови в сосудах — Реополиглюкин, Альбумин;
- медикаменты для восстановления запасов железа и нормальных показателей гемоглобина — Феррум Лек, Актиферрин, Мальтофер;
- средства для стимуляции сокращения матки — Окситоцин, Динопрост;
- если диагностика внематочной беременности была проведена на ранних сроках, то используют консервативные методы устранения эмбриона — Винбластин, Метотрексат.
Дополнительные методы лечения
Питание после оперативного вмешательства в первый день должно быть низкокалорийным с преобладанием в рационе пищи углеводного и белкового происхождения.
Прогноз и последствия
Разрыв маточной трубы и кровотечение могут привести к геморрагическому или болевому шоку, что грозит летальным исходом. Повторные эктопические беременности и повреждения трубы вынуждают специалистов проводить операции по удалению органа, что в результате может привести к бесплодию.
Кровотечение во время беременности: нужно ли сообщать врачу
Да. О любом кровотечении во время беременности нужно немедленно сообщить гинекологу.
Любое вагинальное выделение крови до 24 недели беременности считается потенциальной угрозой выкидыша. После 24 недели это называется дородовое кровотечение.
Тем, у кого отрицательный резус фактор, нужно в течение 72 часов после кровотечения обязательно обратиться к врачу, поскольку есть подозрения, что кровь ребенка может смешаться с вашей. Если происходит смешивание, то материнский организм может начать выработку антител против позитивного резуса крови ребенка.
Позитивный резус намного более распространен, чем негативный. Для первой беременности смешивание крови не несет никаких последствий, но при последующих организм может решить, что нужно атаковать незнакомую материю с помощью антител, если у ребенка снова будет положительный резус.
Ниже представлены наиболее частые причины кровотечения во время беременности. Не все из них страшны и опасны. Во время беременности случаются небольшие судороги и тянущие ощущения, и это нормально. Но если кровотечение сопровождается сильными болями и судорогами, незамедлительно обратитесь за помощью врачей.
Причины, провоцирующие кровотечения
Эктопическая (внематочная) беременность — это явление, при котором оплодотворённая яйцеклетка прикрепляется за пределами матки — на шейке матки, яичнике, в фаллопиевой трубе, брюшной полости.
Главной причиной внематочной беременности является непроходимость маточных труб. Такое отклонение может произойти в силу различных заболеваний в анамнезе:
- инфекции (хронические или перенесённые) матки и придатков;
- опухоли;
- спайки и рубцовая ткань в результате воспалительных процессов;
- аднексит — воспалительное заболевание придатков;
- эндометриоз — воспаление слизистого слоя полости матки;
- операции на женских половых органах;
- аборт;
- гормональные нарушения;
- аномалии развития труб;
- внутриматочная спираль.
С возрастом риск эктопической беременности возрастает.
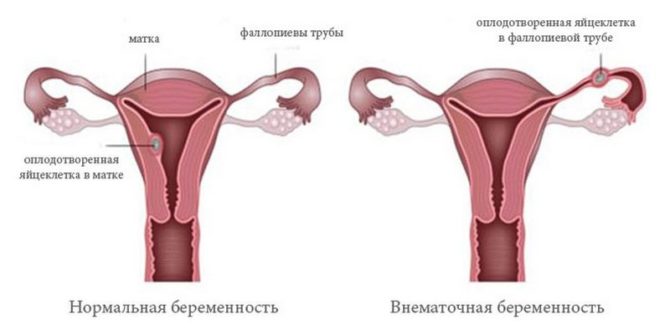
Один из вариантов расположения оплодотворённой яйцеклетки вне полости матки
Ещё одна из причин кровотечений — неразвивающаяся беременность. Это аномальное прекращение роста и развития эмбриона, которое чаще всего случается на сроке до 3 месяцев. Факторы, провоцирующие замирание беременности:
- патологии внутренних половых органов;
- внутриутробные инфекции, приводящие к порокам развития плода:
- герпес,
- краснуха,
- токсоплазмоз,
- цитомегаловирус;
- аутоиммунные нарушения, например, антифосфолипидный синдром;
- гормональный сбой;
- ЭКО (экстракорпоральное оплодотворение);
- сильные стрессы;
- тяжёлый физический труд;
- некоторые лекарственные препараты;
- вредные привычки — алкоголизм, табакокурение, приём наркотиков.
Маточное кровотечение может свидетельствовать об угрозе самопроизвольного аборта или о состоявшемся выкидыше. Факторами, которые провоцируют невынашивание беременности, могут быть:
- гормональный дисбаланс — недостаточность прогестерона или избыток андрогенов;
- конфликт по резус-фактору;
- иммунные нарушения;
- генетические сбои — хромосомные мутации;
- инфекции, которые передаются половым путём;
- болезни половых органов — миома матки, эндометриоз;
- истмико-цервикальная недостаточность, которая может развиться из-за механических травм шейки во время абортов, сложных родов или гормональных отклонений;
- инфекционные и воспалительные заболевания:
- вирусный гепатит,
- ангина,
- краснуха,
- пиелонефрит,
- аппендицит;
- хронические болезни сердца, сосудов, почек;
- травмы живота;
- сильные стрессы, которые не могут стать первопричиной выкидыша, но являются предрасполагающим фактором;
- эндокринные заболевания.
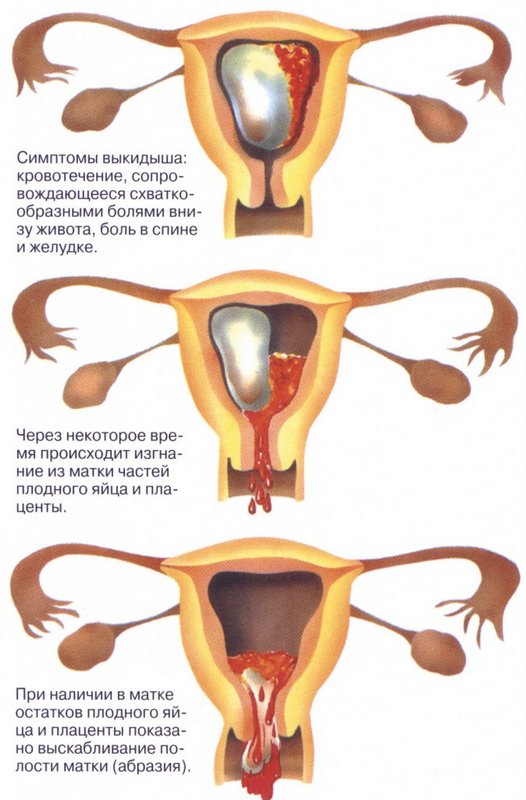
Одна из причин сильного кровотечения во время беременности — самопроизвольный аборт
Пузырный занос — ещё одна из причин обильных маточных кровотечений. Это патологическое состояние, при котором нормального развития эмбриона не происходит (он может полностью отсутствовать), а трофобласт (наружный слой клеток оплодотворённой яйцеклетки) разрастается. Из трофобласта при нормальном течении беременности формируется плацента, в случае пузырного заноса этого не происходит. Причиной такого патологического отклонения считается отсутствие или неполный набор хромосом матери при наличии двойного хромосомного набора отца. Это явление может произойти, если 2 сперматозоида одновременно оплодотворили яйцеклетку с аномалиями развития — безъядерную или с задержкой хромосомного набора. Провоцирующими факторами заноса считают вирусные или инфекционные заболевания, недостаток эстрогенов, генетические мутации. До конца причинно-следственные связи пузырного заноса не изучены.
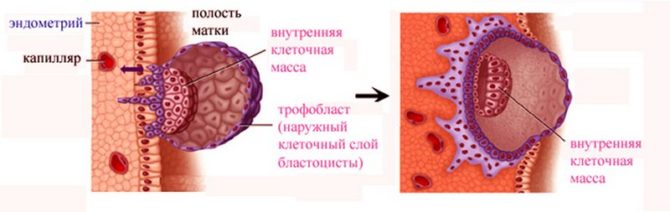
Пузырный занос — опухолевое образование, которое вызывает обильное маточное кровотечение
Имплантационные кровотечения наблюдаются приблизительно у 30% беременных и особой опасности не представляют. Они похожи на скудную менструацию. Такое кровотечение случается через несколько дней после овуляции или за 7 дней до предполагаемой даты начала месячных. Оплодотворённая яйцеклетка внедряется в эпителий внутреннего слоя матки, тем самым повреждая сосуды.
Прорывное кровотечение (прорыв менструации) в начале беременности свидетельствует о гормональных нарушениях. Иногда такое случается на первых месяцах вынашивания неоднократно, при этом выделения напоминают обыкновенные месячные, из-за чего будущая мама может и не догадываться о своём особом положении. Это явление возникает в силу резкой гормональной перестройки женского организма.
Незначительные кровотечения могут быть спровоцированы обострением гинекологических заболеваний, таких как цервикальная эктопия, полипы, миома матки и другие.
Анализ на гормоны
| Эстрогены | Их уровень во время беременности повышается, что приводит к отложению жира на талии, груди, ягодицах. |
| Пролактин и адренокортикотропный гормон (АКТГ) | Являются гормонами гипофиза. Повышение их уровня во время беременности обусловлено увеличением самого гипофиза. |
| Прогестерон, хорионический гонадотропин (ХГЧ), свободный эстриол | Вырабатываются плацентой. |
| Гормоны щитовидной железы (к примеру, свободный Т4) | Их содержание также увеличивается, что является следствием гиперфункции щитовидки, чаще наблюдающейся в первой половине беременности. Возможно так же активирование паращитовидных желез и соответственно повышение уровня паратиреоидного гормона. |
| Фолликулостимулирующий гормон (ФСГ, фоллитропин) | Синтезируется передней долей гипофиза. Его выработка во время беременности снижена. |
Что делать при кровотечении в первом триместре беременности
Если вы обнаружили у себя на белье кровянистые выделения, стоит принять все меры, чтобы их предотвратить:
- В первую очередь, не паниковать и обратиться к врачу. Гинеколог сможет точно поставить диагноз, используя различные методы исследований и в случае необходимости назначит необходимое лечение, направленное на спасение беременности. Тем более, что некоторые виды кровотечений несут опасность и самой будущей маме, и пренебрегать ими не стоит.
- При возникновении сильного кровотечения при беременности вызовите «Скорую помощь» и прилягте. Стоит избегать самостоятельных «путешествий» в больницу – лучше всего, если врач приедет на дом.
- После посещения врача обязательно соблюдайте все его рекомендации, по возможности берегите свои нервы и снизьте тяжелые физические нагрузки.
- Если вам предложат остаться в стационаре – прислушайтесь к этому дельному совету, если хотите сохранить беременность и свое здоровье.