Менингит у ребенка. симптомы и лечение, фото, первые признаки, как распознать
Содержание:
Лечение заболевания у детей
Терапия менингита — как у детей, так и у взрослых — проводится исключительно в больнице под наблюдением специалистов. Это необходимо для постоянного контроля за состоянием больного и быстрого реагирования в случае появления осложнений. Лечение дома может привести к непоправимым изменениям в организме и даже к летальному исходу.
Особенности терапии новорожденных
Для качественного лечения первоначально устанавливают причину появления заболевания и устраняют ее.
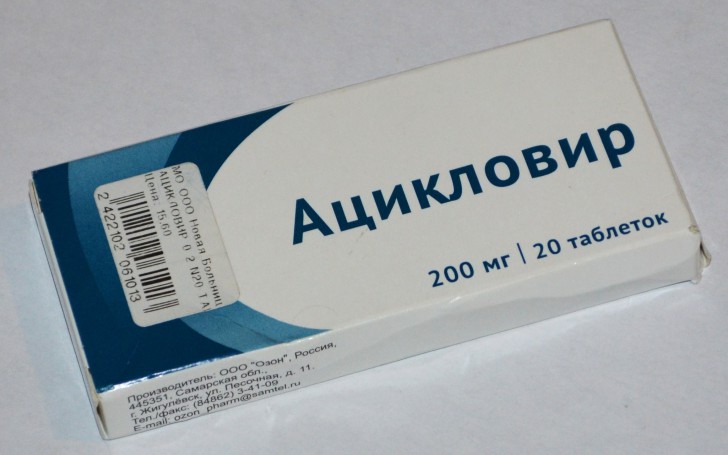
При вирусной природе заболевания назначается симптоматическая терапия, возможно применение противовирусных средств (Ацикловира). Бактериальный менингит у новорожденных лечат антибиотиками, такими как Ампициллин, Гентамицин, Цефотаксим. Препараты вводятся внутривенно, но в некоторых случаях допускается внутримышечное введение лекарства.
После получения результатов оценки антибиотикочувствительности возбудителя курс терапии корректируется. Параллельно у детей до года проводится противосудорожная и иммунокоррегирующая терапия.
Лечение детей от 2-3 лет и старше
Лечебные мероприятия зависят от возбудителя. Если менингит появился в результате воздействия на организм вредоносных бактерий, обязательно назначают антибактериальные средства. Курс лечения вирусного менингита состоит из приема Интерферона, литической смеси, жаропонижающих и обезболивающих препаратов (рекомендуем прочитать: литическая смесь детям: состав и дозировка).
ЧИТАЕМ ПОДРОБНО: симптомы, лечение и инкубационный период менингита у детей
Во время лечения менингита у детей медики придерживаются следующих постулатов:
- уменьшение интоксикации организма ребенка,
- недопущение отека мозга,
- поддержание полноценной работы всех органов.
Особое внимание уделяется восполнению потерянной в результате температуры и рвоты жидкости. Малое ее количество может привести к обезвоживанию, а большое – спровоцировать отек мозга
Библиография
- Медицинская микробиология, иммугология и вирусология: учебник для мед.вузов/ А.И. Коротяев, С.А. Бабичев. — СПБ.: СпецЛит, 2008. — 4-е изд., испр. и доп.-767с.: ил.
- Ющук Н.Д. Инфекционные болезни: Учебное пособие / Н.Д. Ющук, Ю.Я. Венгерова. — М. ГЭОТАР-Медиа, 2013. — 692 с.
- Боголептов Н.К. Клинические лекции по невропатологии / Н.К. Боголептов. — М.: Медицина, 2012. — 431 с.
- Менингит – это опасно, но излечимо. БЮДЖЕТНОЕ УЧРЕЖДЕНИЕ ХАНТЫ-МАНСИЙСКОГО АВТОНОМНОГО ОКРУГА – ЮГРЫ. ЦЕНТР МЕДИЦИНСКОЙ ПРОФИЛАКТИКИ.
- Дифференциальная диагностика нейроинфекций у детей. Харьков, ХНМУ, 2014
Лечение
Важно! Ни в коем случае нельзя заниматься самолечением. При подозрении наличия этого недуга, производится незамедлительная госпитализация ребенка
Лечение проводится под пристальным наблюдением врача. Заболевание очень коварное, и в любой момент состояние больного может ухудшиться, вплоть по критического.
Менингит может вызвать необратимые нарушения работы головного мозга, а также привести к летальному исходу. Именно поэтому его лечение должно проводиться в стационаре под строгим наблюдением врача.
Важно! Правильная диагностика и спинномозговая пункция поможет определить форму заболевания и подобрать правильное лечение.
Лечение менингита у ребенка зависит от того, чем он вызван (вирусами или бактериями), а также от его стадии и степени поражения мозговых оболочек. Основной формой лечения этого заболевания является применение медикаментозных препаратов.
-
Вирусная форма менингита у детей считается наиболее простой в лечении, так как она практически никогда не сопровождается бактериальной инфекцией. В данном случае основой лечения являются противовирусные препараты, которые тормозят взаимодействие клетки с вирусом на разных этапах заболевания.Чаще всего выписываются следующие противовирусные препараты:
- Интерферон – 120 рублей.
- Амантадин – в виде таблеток 200, а в виде инъекций — 1350 р.
- Оксолин – средняя стоимость 60 р.
- Ремантадин – 230 р.
-
Антибактериальные препараты назначаются при острой форме менингита, вызванной различными бактериями. Также антибиотикотерапию назначают в тех случаях, когда невозможно определить возбудителя инфекции. Чаще всего назначают следующие препараты:
- Амоксицилин – средняя цена 130 р.
- Цефуроксим – 1300 р.
- Азтреонам – 120 р.
Общие рекомендации
Для облегчения состояния больного ребенка нужно придерживаться следующих рекомендаций:
- В связи с повышение чувствительности к свету, которая появляется после снятия воспаления, больной ребенок должен находится в затемненном помещении.
- Обеспечить полный покой ребенку. Он не должен нервничать и плакать.
- Следует повышать иммунитет с помощью витаминных комплексов.
- Рекомендуется соблюдение щадящей диеты, исключить горячие блюда (даже супы должны быть теплыми), сладости, жирные продукты, маринады и соленья (они влияют возбуждающе/раздражающе на нервную систему).
Запомните:
- Ни в коем случае нельзя растирать либо выдавливать фурункулы или крупные прыщи в области шеи либо лица.
- При развитии первых симптомов синусита, отита либо любого другого заболевания немедленно получите консультацию специалиста относительно эффективного лечения одного из данных недугов.
- Узнайте у Вашего семейного врача о возможности проведения вакцинации в поликлинике.
Народная медицина
Стоит отметить что лечение этого заболевания в домашних условиях недопустимо.
Многие родители стремятся оградить своего ребенка от приема медикаментозных препаратов, но именно в этом случае это грозит плачевными последствиями, вплоть до летального исхода. Лечение менингита детей должно проводится при помощи специальных препаратов, выписанных врачом. Однако некоторые народные методы могут дополнить лечение и благоприятно воздействовать на организм.
- При сильных головных болях можно давать ребенку отвары из таких трав, как: барбарис обыкновенный, вязолистная таволга. Такие отвары рекомендуется принимать не чаще 2 раз в день по 1-2 столовой ложке после еды.
- Против судорог и спазм хорошо помогает настой цветков лекарственной лаванды. Для этого необходимо залить 2 чайные ложки сухого сырья кипятком, а затем дать настояться несколько часов. Принимать следует 2 раза в день утром и вечером.
- Липовый чай является отличным болеутоляющим и противовоспалительным средством при менингите. Необходимо заварит четверть стакана липового цвета кипятком и дать настояться 10-15 минут.
- Во время судорог больному ребенку рекомендуется делать обертывание. Соль необходимо развести в теплой воде и замочить в ней простыню. Затем ребенка оборачивают в нее, утепляют и оставляют в таком положении на 1 час.
- Ещё одним хорошим народным средством считается ванна с настоем вероники лекарственной. Необходимо измельчить 200 г сырья и залить 2-3 литрами кипятка. После того, как отвар настоится, его добавляют в воду для ванны, температуры которой должна быть не более 37,5 градусов. Продолжительность процедуры не должна превышать четверть часа. Применение этого народного средства должно быть согласованно с лечащим врачом.
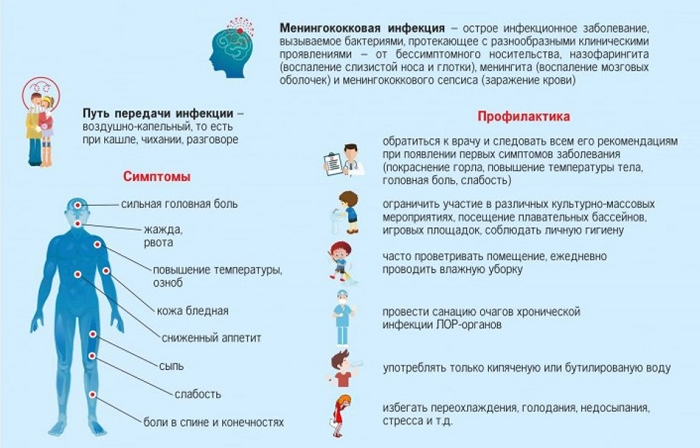
Признаки менингита у детей
При появлении первых симптомов менингита у ребенка необходимо срочно обратиться за медицинской помощью – только при правильном и своевременном лечении можно избежать последствий этого сложного заболевания:
- парезов и параличей;
- вестибулярных расстройств;
- судорожного синдрома;
- гидроцефалии;
- нарушений психики;
- стойких вегетативных расстройств (головные боли, стойкие снижения давления, слабости).

Основными симптомами менингита является менингеальная триада:
- Высокая температура;
- Выраженная головная боль;
- Рвота.
Заболевание всегда развивается остро: признаки появляются внезапно, как правило, на фоне полного здоровья или слабо выраженных катаральных появлений (насморка, покашливания, вялости).
- Температура при менингите поднимается до фебрильных цифр (39 – 40 С) с первых часов болезни, устойчива к применению жаропонижающих средств.
- Головная боль стойкая, выраженная и обусловлена воспалительным процессом и нарастающим отеком головного мозга.
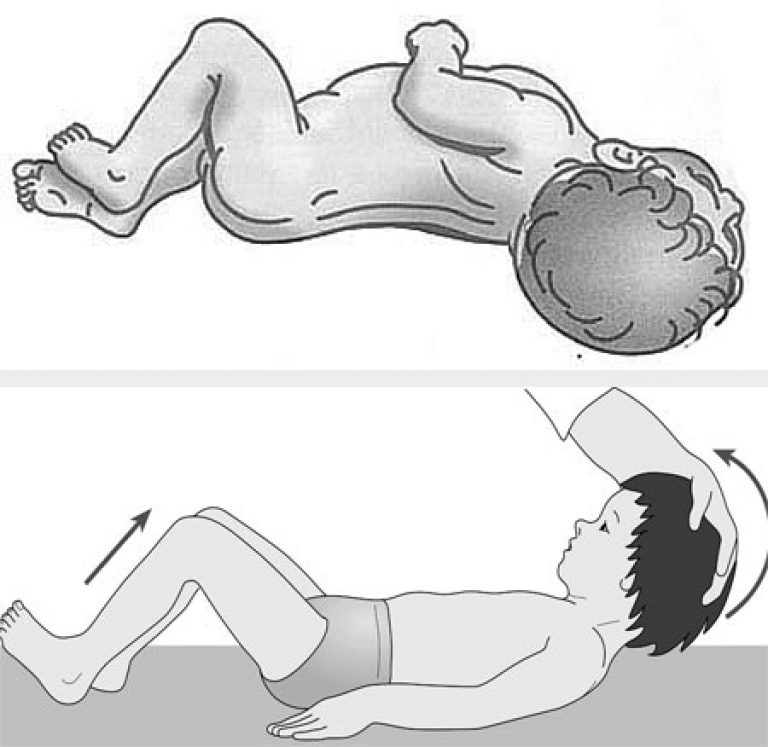
У детей до года этот симптом проявляется:
-
- длительным монотонным или громким нарастающим криком;
- напряжением большого родничка, его выбуханием;
- малыш отказывается от еды;
- отмечается характерная поза ребенка (поза «взведенного курка») — в положении на боку наблюдается запрокидывание головки, рефлекторное сгибание ног в коленках с поджатием их к животику.
Малыши старшего возраста жалуются на диффузную сильную головную боль нечеткой локализации, которая усиливается при резких движениях, раздражении звуком и светом.
Рвота при менингитах развивается без тошноты, на высоте головной боли, но не приносит облегчения. У новорожденных и грудничков отмечается рвота «фонтаном» или упорные срыгивания.
Также симптомами менингита проявляются в виде:
- общемозговых симптомов — выраженной слабости, заторможенности, спутанности сознания, а при тяжелых состояниях судорог и потери сознания;
- локальной неврологической симптоматики в результате поражения черепных нервов – определение неврологического статуса проводит врач — невролог;
- оболочечных симптомов — ригидности затылочных мышц, щечного симптома, напряжения мышц задней поверхности бедра и длинных мышц спины;
- изменений спинномозговой жидкости — наличие воспалительной клеточно-белковой диссоциации при анализе ликвора.
Диагностика
Главными диагностическими критериями развития менингита считаются:
- наличие симптомов менингита;
- исследование спинномозговой жидкости после проведения люмбальной пункции.

В комплекс обязательных исследований входят:
- клинический анализ крови и мочи;
- определение сахара крови;
- рентгенологическое исследование легких, позвоночника.
По характеру изменений ликвора определяется вид воспалительного процесса:
- вирусный менингит у детей: спинномозговая жидкость имеет обычную окраску, вытекает под давлением (струей), увеличивается количество белка и лимфоцитов, возбудителя определяют путем вирусологических исследований;
- гнойный (бактериальный или инфекционный менингит) – отмечается изменение цвета ликвора, он приобретает беловатую окраску, вытекает по каплям или в виде небольшой струи, повышается белок и количество нейтрофилов, бактериальные посевы определяют возбудителя и чувствительность к антибиотикам.
В некоторых случаях необходимо проведение инструментальных исследований головного и/или спинного мозга МРТ или КТ, чтобы исключить поражения мозга различного генеза (опухоли, демиелинизирующие заболевания).
У подростков менингиты часто возникают на фоне заражения и осложненного течения половых инфекций (сифилис, хламидиоз, гонококковая инфекция) и туберкулеза, поэтому часто необходимы дополнительные лабораторные исследования и осмотры узких специалистов (дерматолога, фтизиатра).
Методы профилактики
Наиболее эффективный метод профилактики – прививка от менингита детям. К сожалению, она не входит в перечень обязательных мероприятий, поэтому приобрести вакцину вам придется самостоятельно. Снизить риск заражения помогают и некоторые плановые прививки.

Какие прививки и вакцины могут защитить от менингита:
- Менинго ACW, менингококковые A, A+C, A+C+Y+W135 иммунитет вырабатывается в течение 14 дней, сохраняется на протяжении 3-4 лет. Многие дети плохо переносят эти вакцины, но осложнения от прививки несопоставимы с последствиями менингита. Вакцинацию проводят в возрасте от 9 месяцев до 2 лет, в зависимости от типа вакцины, эпидемиологической обстановки в регионе.
- Вакцина от гемофильной палочки, иммунизацию проводят одновременно с прививкой АКДС, чаще всего используют препарат Пентаксим.
- Вакцина от пневмококкового менингита – в плановом порядке делают детям, которые часто и долго болеют бронхитами. Иммунизацию можно проводить с 2 месяцев до 5 лет препаратом Превенар 13, вводить его нужно 4 раза. Если ваш малыш не входит в группу риска, вам придется оплатить вакцину.
- Тривакцина от краснухи, кори и паротита, прививка от пневмококка, ветряной оспы – эти прививки напрямую не защищают ребенка от менингита, но значительно снижают риск заражения опасной болезнью.
Всем детям, которые контактировали с больным менингитом, в инфекционном отделении делаю химиопрофилактику – проводят короткий курс антибактериальной терапии с препаратами широкого спектра действия. Дети находятся 10 дней под наблюдением врача, ежедневно у них берут кровь на общий и биохимический анализ.
Поскольку многие опасные бактерии проникают в организм с грязными руками, с ранних лет приучайте малыша часто и хорошо мыть руки, на прогулке пользуйтесь антибактериальными спреями и салфетками.
Возбудители менингита
В зависимости от вида возбудителя менингиты бывают вирусными, бактериальными, грибковыми. Некоторые простейшие (например, амеба и токсоплазма) тоже могут вызвать менингит.
Развитие вирусного менингита может сопровождать течение широко известных инфекций – ветряной оспы, кори, краснухи, эпидемического паротита (свинки), поражение мозговых оболочек встречается при гриппе, при инфекциях, вызванных вирусами герпеса. У ослабленных больных, у стариков, у младенцев встречаются менингиты, вызванные грибками (понятно, что в этих ситуациях именно недостаточность иммунитета играет ведущую роль в возникновении болезни).
Особое значение имеют менингиты бактериальные. Любой гнойный очаг в организме – пневмония, инфицированный ожог, ангина, разнообразные абсцессы и т. п. – может стать причиной менингита, при условии, что возбудитель попадет в кровь и с током крови достигнет мозговых оболочек. Понятно, что всем известные возбудители гнойных процессов (стафилококки, стрептококки, синегнойные палочки и т. д.) и будут в этом случае возбудителем менингита. Одним из самых страшных является менингит туберкулезный – почти забытый, он сейчас встречается все чаще и чаще.
В то же время существует микроорганизм, вызывающий менингиты наиболее часто (60-70% всех бактериальных менингитов). Неудивительно, что он так и называется – менингококк. Заражение происходит воздушно-капельным путем, менингококк оседает на слизистых оболочках носоглотки и может вызвать состояние, очень сходное с обычной респираторной вирусной инфекцией: небольшой насморк, покраснение горла – менингококковый назофарингит. Я не зря употребил словосочетание «может вызвать» – дело в том, что попадание менингококка в организм довольно редко приводит к возникновению болезни, ведущая роль здесь принадлежит совершенно особым индивидуальным сдвигам в иммунитете. Легко объяснимы в этой связи два факта: первый – опасность развития менингита при контактах, например, в детских учреждениях составляет 1/1000, и второй – частое обнаружение менингококка в носоглотке у совершенно здоровых лиц (от 2 до 5% детей являются здоровыми носителями). Неспособность организма к тому, чтобы локализовать микроб в носоглотке, сопровождается проникновением менингококка через слизистую оболочку в кровь. С током крови он попадает в мозговые оболочки, глаза, уши, суставы, легкие, надпочечники и в каждом из этих органов может возникнуть очень опасный воспалительный процесс. Очевидно, что поражение мозговых оболочек сопровождается развитием менингококкового менингита.
Иногда менингококк попадает в кровь быстро и в огромных количествах. Возникает менингококковый сепсис, или менингококкемия – самая, пожалуй, страшная из всех детских инфекционных болезней. Микроб выделяет яды (токсины), под их воздействием происходит множественная закупорка мелких сосудов, нарушается свертываемость крови, на теле появляются множественные кровоизлияния. Иногда уже через несколько часов после начала болезни происходит кровоизлияние в надпочечники, резко падает артериальное давление и человек погибает.
Существует удивительная по своему драматизму закономерность в возникновении менингококкемии, которая состоит в следующем. Дело в том, что при проникновении микроба в кровь он начинает реагировать с определенными антителами, пытающимися менингококк уничтожить. Доказано, что существует перекрестная активность ряда антител, – то есть если в большом количестве имеются антитела, например, к стрептококку, пневмококку, стафилококку – то эти антитела способны оказывать тормозящее воздействие на менингококк. Вот и получается, что дети болезненные, имеющие хронические очаги инфекций, перенесшие воспаление легких и множество других болячек, менингококкемией не болеют почти никогда. Страшность менингококкемии как раз и состоит в том, что в течение 10-12 часов может погибнуть абсолютно здоровый и никогда ранее не болевший ребенок!
Симптомы
Любая из форм менингита характеризуется общими и специфическими симптомами и особенностями динамики. Заболевание всегда развивается внезапно. У внешне здорового ребенка резко ухудшается самочувствие, появляются первые признаки, характерные и для некоторых форм ОРВИ: слабость, высокая температура, рвота. В этот момент часто возникает больше всего вопросов, как распознать симптомы менингита у детей, дифференцировать его с обычной простудой.
Инкубационный период длится до 10 дней, срок зависит от иммунитета ребенка. За это время возбудитель успевает попасть в оболочки мозга и привести к их воспалению. По завершении инкубационного периода появляются:
- Высокая температура. Столбик термометра поднимается до 39-40 °С и практические не опускается даже при приеме жаропонижающих препаратов. Держится несколько дней.
- Рвота. Связана с влиянием токсинов на центры головного мозга, а не с нарушением пищеварения. Не приносит облегчения, может быть непрерывной. Как говорит Е. Комаровский, если появляется рвота и высокая температура, нужно срочно звонить врачу. Без дополнительных симптомов, которыми характеризуется ОРВИ и энтеровирусная инфекция, эти два момента могут быть первыми признаками менингита у ребенка.
- Жесткость затылочных мышц. Мускульная ткань в затылочной области и на шее спазмирована, ребенок неспособен пошевелить головой, подтянуть ее к груди. Обнаруживается «поза легавой» — туловище выгнуто, руки сжаты в районе груди, голова запрокинута назад. Указанные три симптома составляют так называемый менингиальный синдром.
- Головная боль. Носит интенсивный характер, усиливается с развитием заболевания, при наклоне вниз, от сильных звуков, света. Возникает ощущение распирания головы. Локализуется преимущественно в затылочной области, в районе лба, отдает во все отделы позвоночника. После особо мощного болевого приступа ребенок может потерять сознание. Столь интенсивную боль связывают с повышением внутричерепного давления.
- Бледность. Является признаком спазмирования сосудов.
- Слабость. К ней приводят серьезные патологические процессы, происходящие в организме.
- Светобоязнь. Яркий свет усиливает головную боль, раздражает глаза. Ребенок стремится укрыться от него, избежать его раздражающего воздействия.
- Спутанность и нарушения сознания. Появляется при тяжелой форме болезни. Во многих случаях наблюдаются галлюцинации, возможно развитие комы.
- Судороги. Проявляются в виде вздрагивания, дрожания подбородка. У грудных детей могут быть первым признаком болезни. Ухудшение состояния характеризуется тонико-клоническими судорогами, сопровождаемыми напряжением всего тела, вытягиванием ног, сгибанием рук, потерей сознания. Приступ напоминает эпилептический припадок.
Симптомы гнойного менингита
Наиболее опасной считается гнойный вид менингита. В начале болезни проявляется общий менингиальный синдром. При менингококковом менингите практически сразу образуется сыпь фиолетового или красного цвета. Первичным очагом поражения являются стопы, в дальнейшем она распространяется по всему телу. Если нажать на пятно, оно не исчезает.
При появлении сыпи важно сразу вызвать скорую помощь и госпитализировать ребенка. За несколько часов менингококковый менингит может привести к смерти
Среди других симптомов выделяют появление косоглазия, паралич лица. В некоторых случаях появляется гидроцефалия, аритмия. Нередко возникает спутанность сознания, переходящая в кому. У грудничков заметно напряжение и набухание большого родничка, температура может то подниматься, то опускаться. Отмечается срыгивание фонтаном, сильный крик.
Через короткое время после появления первых симптомов обнаруживаются признаки менингитного энцефалита.
Симптомы вирусного менингита
Обычно вирусный менингит характеризуется острым течением. Симптомы проявляются пошагово. Первым признаком является высокая температура, которую невозможно снять жаропонижающими средствами. К ней присоединяется рвота и спутанность сознания.
На следующий день появляются сильнейшие боли в голове, ригидность мышц, сонливость, насморк. Ребенок отказывается кушать, прикосновение вызывает боль и раздражение. Возможно появление сыпи, но она практически всегда носит аллергический характер. Ориентировочно через неделю эти признаки стихают, но через 2-3 дня возникают снова. Болезнь длится 14-17 дней. Судорожные явления и кома не возникают.
Проявления в зависимости от возраста
Заболевание протекает у детей до года тяжелее, чем у старших. Для грудничков типична молниеносная форма менингита. Это объясняется несовершенством иммунной системы, повышенной проницаемостью гематоэнцефалического барьера. Подростки переносят заболевание легче.

У новорожденных
В этом возрасте менингит протекает особенно нетипично. Заболевание чаще развивается постепенно. Малыш сначала проявляет беспокойство, затем оно сменяется вялостью. Плач монотонный, пронзительный. Глаза смотрят в одну точку, ручки прижаты к груди.
Трудность диагностики в том, что новорожденный не может сказать о своих ощущениях. О типичных признаках менингита можно только догадываться по поведению ребенка.
У детей до года
В этом возрасте тонус мышц повышен. Поэтому определить менингеальные симптомы нельзя. Предположить воспаление позволяет выбухающий родничок. Положителен симптом Лессажа — грудничка берут за подмышки, приподнимают, колени подтягиваются к животу. Наблюдается жидкий стул.
У детей 2-3 лет
Малыши этого возраста уже могут объяснить, что их беспокоит. Первые симптомы менингита у детей развиваются остро. Малыш внезапно становится вялым, жалуется на головную боль. Быстро повышается температура до 38-38,5°С. На этом фоне начинаются судороги, нередко малыш теряет сознание.
Специфические признаки менингита у детей 3 лет определяются хорошо. Отчетливо прослеживается ригидность шейных мышц, симптом Брудзинского. Звук и свет провоцируют рвоту фонтаном. Отмечается снижение слуха. Дыхание шумное, учащенное.
У детей 6-9 лет
Появляется боль при надавливании на ушную раковину, постукивании по лбу, скулам. Лицо отечное, кожа краснеет. Отчетливо определяется симптом Брудзинского. Высокая температура вызывает бред, малыш заговаривается. При тяжелом течении появляются слуховые и зрительные галлюцинации.
Выражена светобоязнь, непереносимость громких звуков, прикосновений. Больной лежит в вынужденной позе, поджав колени к животу. Периодически возникает рвота. Дыхание и пульс учащены, давление низкое. Малыш жалуется на боль в животе.
У подростков
Клиническая картина похожа на симптомы у взрослого. Заболевание у подростков развивается постепенно. Ему предшествуют симптомы ОРЗ — кашель, чихание, недомогание. Температура быстро нарастает
Привлекает внимание раздражительность подростка
Заметно покраснение лица. Через 3-4 часа начинается самопроизвольная рвота. Спутанность сознания возникает редко, в основном бывает возбуждение. У подростков хорошо определяется напряжение мышц шеи.