Нейродермит
Содержание:
Нейродермит лечение
Прежде всего, необходимо восстановить правильный баланс эндокринной, иммунной, нервной системы. Лечение состоит из медикаментозной коррекции эффективными лекарственными препаратами нового поколения, а также диетотерапии. Сложность в лечении нейродермита состоит в комплексности. Необходимо придерживаться диеты, режима труда и отдыха, стационарного лечения, своевременного принятия антигистаминных препаратов, по показаниям гормонотерапии и обязательного физиотерапевтического лечения. Местно назначают нейтральные крема, а также мази с противозудным эффектом и рассасывающим действием. Выявив с помощью врача индивидуальную причину заболевания, необходимо приступить к немедленному лечению, поскольку каждый вид нейродермита причиняет ощутимый дискомфорт больному.
Как вылечить нейродермит?
Диффузный процесс рекомендовано лечить седативными препаратами с подключением сеансов психотерапии. Упорное течение болезни лечат кортикостероидными гормонами. Для того чтобы привести в порядок нервную систему, назначают транквилизаторы (Либриум, Седуксен, Элениум), ганглиоблокаторы (Аминазин, Наноофин, Гексоний, Гексаметоний).
Для понижения сенсибилизации организма используют антигистаминные препараты, обладающие противозудным эффектом: Димедрол, Тавегил, Супрастин, Дипразин. Показаны в лечении витамины А, В, PP. Метилтестостерон назначают обычно заболевшим пожилого возраста. Из физиотерапевтических процедур рекомендованы радоновые, а также сероводородные ванны, облучение ультрафиолетом.
Как и чем еще лечить нейродермит? Скин-кап поможет быстро устранить кожные проблемы и предотвратить развитие вторичного инфицирования. Скин-кап относится к негормональным наружным, антибактериальным, противовоспалительным средствам, без побочных действий. Если поражения обширны, то лучше воспользоваться аэрозолями, при сухой коже лучше крем, обладающий увлажняющим эффектом. Препарат Скин-кап при нейродермите назначают взрослым до двух раз в сутки. Также эффективны мази «Флуценар», «Локакортен», «Синалар», «Фторокорт». При вторичной инфекции назначают анилиновые краски или мази «Локакортен-виоформ», «Оксикорт», «Локакортен Н», «Геокортон».
После водных процедур пересыхает кожа и в этом остром случае она наиболее нуждается в смазывании жирными питательными маслами. В этом помогает оливковое масло. Аналогично эффективны мази с нафталаном, серой, дегтем, ихтиолом, обладающие кератопластическим эффектом. Профилактикой заболевания послужит соблюдение гигиены для взрослых, а для детей присоединяется еще режим грудного вскармливания.
Симптомы нейродермита + фото
К первым признакам нейродермита относятся такие первичные морфологические элементы, как:
- эпидермно-дермальные папулы, которые имеют обычный цвет, присущий коже. Папулы эти в определенных местах друг с другом сливаются, образуя, тем самым, зоны папулезной инфильтрации сплошного типа.
- В этих зонах кожа сухая, располагает значительным количеством экскориаций, а также мелкими чешуйками.
- В результате инфильтрации зачастую в областях кожных складок появляются трещины.
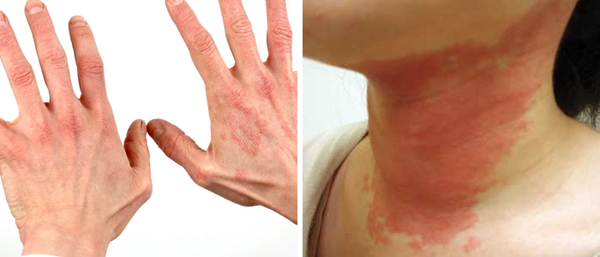
Нейродермит на шее Локализация очагов — различные участки тела, но, в основном, происходит поражение:
- кожи головы (затылочная область),
- задней и боковой поверхности шеи,
- на руках — зоны локтевого сгиба,
- в области пахово-бедренной складки,
- промежности — межъягодичные складки, аногенитальной зоны и мошонки,
- а также на ногах в области внутренней поверхности бедер и подколенных ямок.
Дифференциальная диагностика осуществляется с:
- псориазом;
- красным плоским лишаем;
- экземой;
- почесухой;
- грибовидным микозом.
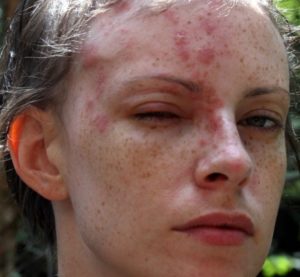
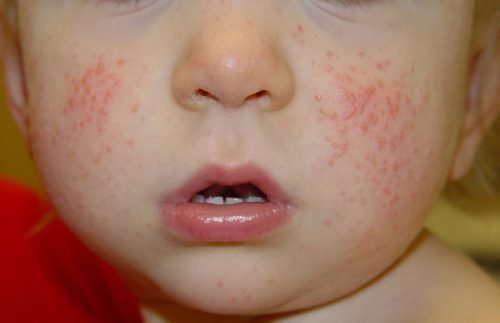
На лице
Нейродермит на лице достаточно часто становится сплошным, приобретая, тем самым, характер вторичной формы эритродермии. Нередко отмечается инфицирование очагов при последующем развитии лимфаденита (воспаления лимфоузлов), лимфангита. Зачастую заболевание сочетается с заболеваниями аллергического типа (крапивница, поллиноз, астма).
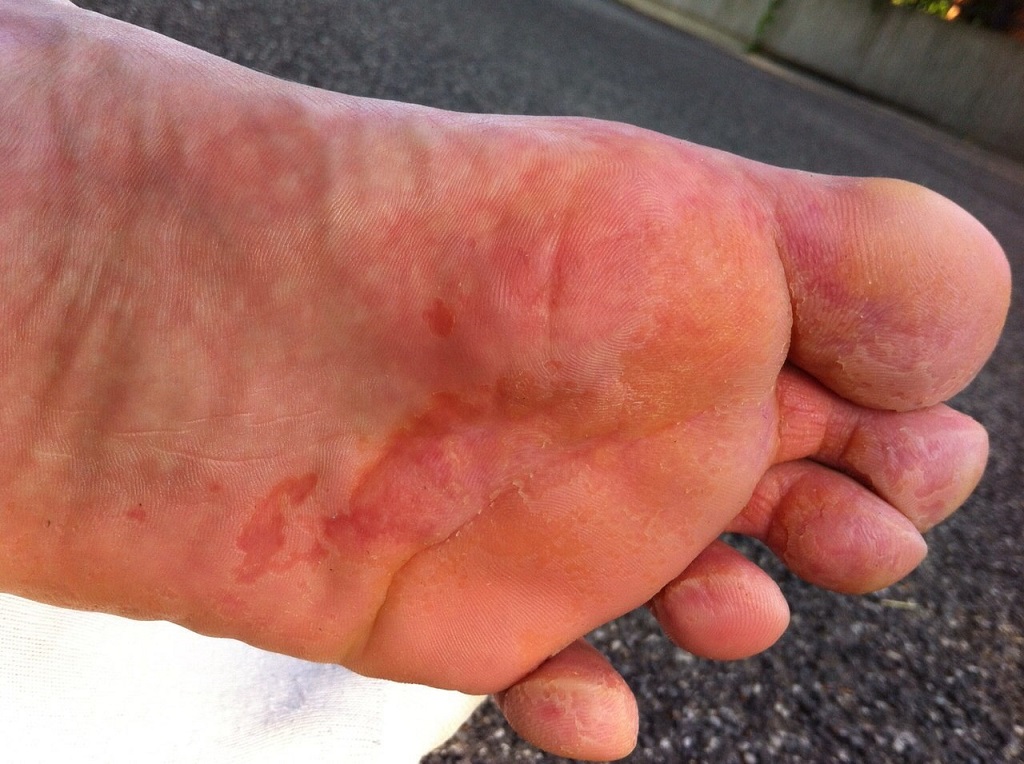
Нейродермит на руках
Нейродермит на руках проявляется сильным зудом. Чаще нейродермиту подвержена зона локтевых суставов и предплечья. Мытье пораженных участков болезненно, применение гелей для душа и увлажняющего крема только усугубляет течение болезни.
- На коже присутствуют многочисленные чешуйки, превращающиеся в мокнущие корочки.
- Корочки отпадают, под ними остаются раны, после этого процесс снова повторяется.
Основным симптомом острой стадии болезни является:
- нестерпимый зуд, который усиливается в ночное время. Другие признаки появляются позже.
- Поначалу сыпь напоминает красные пятнышки, папулы и бляшки, склонные к слиянию.
- Из-за расчесывания тело поражает вторичная инфекция, которая превращает элементы в пустулы – пузырьки с содержимым.
- Кожные ткани отекают и кажутся одутловатыми.
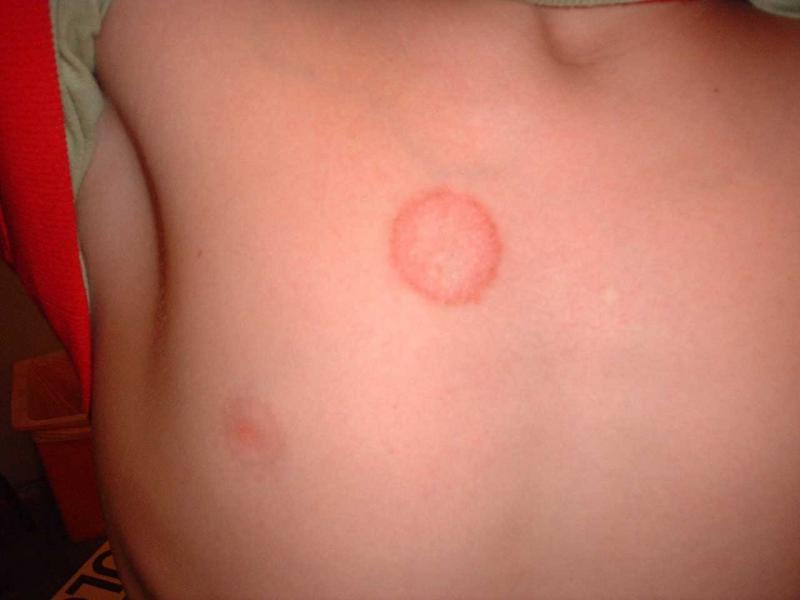
При ограниченном нейродермите поражение кожи обычно представлено:
- локальными зудящими бляшками величиной не более ладони в области задней или боковой поверхности шеи, пахово-бедренных складок, мошонки, половых губ, межъягодичной складки.
- Измененные участки кожи представляют собой зоны лихенификации, окруженные диссеминированными папулами по периферии.
- В позднем периоде нейродермита по краям очагов формируется гиперпигментация, на фоне которой, в местах расчесов, может образовываться вторичная лейкодерма — участки обесцвеченной кожи.
Симптомы диффузной формы:
- Одно из самых пагубных заболеваний кожи. Помимо того что оно поражает многие участки тела, затрагивает и лицо.
- Высыпания наблюдаются на веках и губах. Также они могут проявиться и на внутренних сторонах локтевых и коленных изгибов.
Облегчение при таких состояниях достигается с помощью ультразвуковых сеансов и физиолечения.
У пациентов могут наблюдаться следующие симптомы:
- ощущение тревоги;
- раздражительность;
- депрессия;
- быстрая утомляемость;
- вялость и апатия;
- чрезмерная эмоциональность;
- плаксивость;
- нарушения сна.
В некоторых случаях нейродермит у взрослых может стать причиной развития лимфаденита (воспаления лимфоузлов), а это, в свою очередь, приводит к ухудшению работы многих органов. Как правило, рецидивы заболевания возникают в холодное время года, а в летний период у пациентов, наоборот, отмечаются значительные улучшения в состоянии здоровья.
Характеристики и причины заболевания
Ранее болезнь именовали «нейродермит», что говорило о связи с ЦНС. О таком термине, как атопия, впервые заговорили только в начале XX века. В то время он означал чрезмерную реакцию организма на аллергены. Сегодня же атопический дерматит и нейродермит — это синонимы. Согласно современным исследованиям, спровоцировать болезнь у взрослых может инфекция или сильный стресс. Однако в 90% случаев она диагностируется в детском возрасте до семи лет. При этом основным фактором её проявления считается аллергия.
Симптоматика зачастую выражена ярко:
- зуд;
- покраснение;
- шелушение;
- сыпь;
- образования гнойного характера;
- поллиноз;
- астма;
- аллергический ринит.
Причины появления заболевания до конца не изучены. Среди самых распространённых факторов, которые могут повлиять на возникновение такой формы дерматита, следующие:

- Постоянное взаимодействие с аллергеном — пылью, пыльцой, шерстью домашних питомцев, плесенью или пищей, которая провоцирует аллергическую реакцию.
- Сильные стрессы и переживания.
- Бытовая химия плохого качества.
- Вакцинация, приём медикаментов.
- Наследственность.
- Нарушения в гормональной системе.
- Заболевания ЖКТ.
- Неправильное питание.
- Несоблюдение правил личной гигиены.
Лечение
Универсальной системы лечения, которая способна полностью избавить человека от данного заболевания, на сегодня не существует. Терапевтические методы, которые назначает врач, зависят от причин, степени проявления болезни, индивидуальных особенностей пациента, наличия осложнений. Как лечить нейродермит?
Главными направлениями в лечении являются:
- урегулирование режима дня, физических нагрузок;
- диетическое питание;
- прием медикаментозных средств (включая наружные);
- физиотерапия.
Поэтапная терапия:
- Первый шаг в лечении нейродермита – это прекращение контакта со специфическим аллергеном (если он уже известен) и со всеми неспецифическими антигенами, которые способствуют обострению нейродермита.
- Второй шаг – базисная терапия в период ремиссии (период отсутствия симптомов), которая заключается в использовании смягчающих и увлажняющих средств (бепантен, эмолиенты, актовегин и другие).
- Третий шаг – это выбор препаратов для наружной (местной) и общей терапии в зависимости от фазы нейродермита.
Лекарственные средства
При терапии нейродермита показано использовать антигистаминные препараты 2 и 3 поколения. Они не оказывают ярко выраженного седативного и снотворного действия. Частота приема – всего 1 раз в сутки.
По выбору врача назначают следующие препараты:
- Кетотифен;
- Лоратадин;
- Аллергодил;
- Кларитин.
Глюкокортикостероиды назначают при тяжелом течении заболевания, которое сопровождается отеком Квинке, крапивницей, сильным зудом. Препараты выбора – Преднизолон, Триамцинолон, Дексаметазон, Гидрокортизон, Кортизон.
Кроме таблетированных форм кортикостероидов, показано использование мазей и увлажняющих средств. Мази наносят 1 раз в сутки. Длительное использование этих препаратов снижает естественную продукцию гормонов надпочечников, поэтому средства используют курсами с перерывами.
Негормональные мази при нейродермите у взрослых способствуют снижению силы проявлений симптомов. Такие средства снимают зуд, смягчают кожные покровы, подсушивают прыщики, имеют противовоспалительное действие. Популярными негормональными препаратами являются:
- Нафтадерм – лекарство ликвидирует воспаление, снижает зуд, заживляет кожу.
- Радевит – запускает процесс регенерации тканей, содержит витамины.
- Гистан – применяется для облегчения зуда и профилактики нейродермита и атопического дерматита у взрослых.
- Деситин – содержит оксид цинка, который обладает противовоспалительными и антисептическими свойствами.
Для местного лечения нейродермита в дерматологической практике используются различные примочки (борные, резорциновые, таниновые), а также пасты с дегтем, ихтиолом, нафталаном и пр.
В тяжелых случаях на пораженные участки кожи накладываются негалогенизированные кортикостероидные мази пролонгированного действия, которые не вызывают атрофии и истончения кожных покровов.
При осложнении нейродермита бактериальной/ вирусной инфекцией взрослым пациентам назначают антибактериальные мази:
- Симбикорт;
- Оксикорт;
- Гиоксизон;
- Кортикомицин.
Больным нейродермитом корректируют ферментную недостаточность, лечат заболевания органов ЖКТ и желчевыводящих путей. Устраняют гнилостные процессы в кишечнике и привести в норму микрофлору ЖКТ.
- Для этого назначают ферментные препараты: панкреатин; ораза; панкурмен; абомин; панзинорм; фестал.
- Для лечения дисбактериоза применяют: бифокол; бифидумбактерин; колибактерин. Для очистки кишечника используется шлакогонная диета. В курсе терапии нейродермита применяют витамины А, В и РР
На периоды обострения рекомендуют также заняться коррекцией дисбактериоза и начать прием курса энтеросорбентов («Энтеросгеля», «Полиепана»). Сорбенты использовать на постоянной основе нецелесообразно, поскольку они приводят к удалению из кишечника не только аллергенов, но и витаминов, возместить которые довольно сложно ввиду ограничений в пище и непереносимости синтетических аналогов.
Физиотерапевтические процедуры
Важным компонентом успешной терапии нейродермита является применение:
- светолечения (УФО), метода фототерапии, солевых или хвойных ванн. Процедуры назначают после стихания обострения, курс лечения состоит из 10-15 сеансов.
- При расстройствах нервной системы хороший эффект дают сеансы электросна и суггестивная терапия.
- На больных нейродермитом положительно влияет санаторно-курортное лечение на побережье Черного и Мертвого моря, оно способствует закреплению положительного результата и позволяет достичь длительной ремиссии.
- При ограниченной форме нейродермита больному назначают процедуры электрофореза, дарсонвализацию, обертывание лечебными грязями.
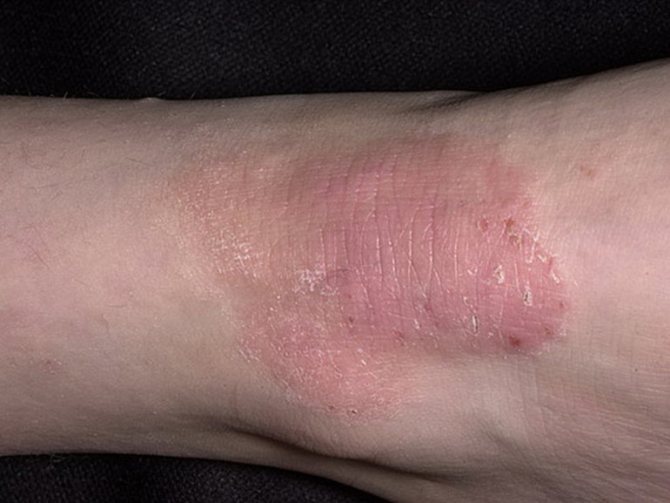
Ограниченный нейродермит
Классические симптомы нейродермита ограниченного типа следующие:
- хронический воспалительный процесс;
- длительное, упорное, многолетнее течение недуга;
- кратковременные и неполные ремиссии;
- инфильтрация;
- утолщение и огрубление кожных покровов (лихенификация);
- сильный (неукротимый) зуд, сконцентрированный на отдельных участках кожи.
Инфильтрация при ограниченном нейродермите проявляется в проникновении в ткани кожных покровов клеточных элементов и химических субстанций. Лихенификация выражается тем, что рисунок кожи становится изборожденным, шероховатым и грубым.
Начинается течение нейродермита у детей и взрослых одинаково – больной ощущает нестерпимый зуд на определенном участке кожи, который не проходит даже после того, как его почешешь, а лишь усиливается. Затем возникают характерные высыпания, представляющие собой плотные папулы, возвышающиеся над поверхностью кожи. Эти элементы вскоре сливаются и образуют сухие, имеющие красный цвет, бляшки, которые сильно выделяются на фоне непораженной кожи.
Несмотря на то, что развитие ограниченного нейродермита протекает на небольшом участке, страдания, причиняемые недугом человеку, – это настоящее мучение. Зуд одолевает больного чаще всего в вечернее время либо по ночам. С прогрессом заболевания трансформируется и рисунок кожи. Все линии становятся утрированно подчеркнутыми. Пораженные участки приобретают вид шагреневой кожи.
Симптомы нейродермита: зонирование очагов болезни
Ограниченный нейродермит характеризуется четким разграничением структуры в зонах поражения. Различают:
- центральную (внутреннюю) часть, отличающуюся инфильтрацией и лихенификацией;
- среднюю часть, расположенную вокруг центральной области, где наблюдаются блестящие изолированные папулы;
- периферическую область, выраженную специфической для ограниченного нейродермита пигментацией.
Свежие очаги лишены периферической зоны. Встречаются такие разновидности ограниченного нейродермита, когда области с инфильтрацией и огрублением кожи могут быть единственными в клинике недуга.
Обычно в лечении нейродермита отмечаются не более двух очагов поражения, но встречаются случаи с большим числом патологических участков. Воспалительный процесс сопровождается покраснением, на фоне которого обнаруживаются свежие расчесы, покрытые корочками засохшей сукровицы. Там, где больной расчесал кожу слишком сильно, поверхности кровоточат.
Высыпания чаще всего носят сухой характер, мокнуть они начинают только после глубокого расчесывания. Подсушиваются эти участки быстро, но если успеет присоединиться гнойничковая инфекция, течение заболевания и лечение нейродермита усложнятся.
Ограниченный нейродермит в стадии обострения
Когда болезнь прогрессирует, в очагах высыпания могут появляться новые рассеянные элементы. Они сильно зудят. В центральной части очагов усиливается шелушение. Более выраженным становится и покраснение.
Типичной, при лечении нейродермита, является следующая локализация поражений:
- задняя поверхность шеи и затылок;
- предплечья;
- подколенные и локтевые сгибы;
- голени;
- у мужчин мошонка;
- внутренняя поверхность бедер;
- область вокруг заднего прохода.
Если ограниченный нейродермит концентрируется на мошонке, в районе промежности и в бедренных складках, расчесы, опрелости и трение во время ходьбы могут привести к образованию гигантских участков утолщений и огрубления кожных покровов. Влагалище, задний проход, мошонка – это области, где заболевание протекает с особенной тяжестью. Инфильтрация, воспалительные процессы и лихенификация доходят до границы слизистых оболочек половых органов.
Симптомы нейродермита: как он отражается на нервной системе?
Приступы изнуряющего зуда истощают нервную систему. Нередко лечение нейродермита протекает на фоне:
- существенных нарушений в работе ЦНС;
- эмоциональной неустойчивости;
- бессонницы;
- изменчивости настроения.
Все это отражается на успешности местной терапии.
Симптомы
К симптомам относят:
- бляшки с измененными участками кожи, усыпанные мелкими узелками с блестящей поверхностью;
- зуд еще до появления бляшек и высыпаний;
- чешуйки и корки на очаге поражения;
- синюшное, багровое окрашивание очага поражения;
- наличие на участке с образованиями депигментированных мест.
Болезнь прогрессирует постепенно. Сначала появляется зуд, затем развиваются бляшки, после этого кожа может менять свой цвет.
Локализация у болезни разная, но чаще она наблюдается на шее, сгибах локтей и колен, мошонке и половых губах, в паховой области и складке между ягодицами.
Вместе со специфическими есть и общие симптомы атопического дерматоза, связанные со снижением функции надпочечников. К ним относят:
- потемнение кожных покровов;
- снижение артериального давления;
- апатию, слабость, утомляемость. Или же может наблюдаться сильная нервная возбудимость;
- значительную потерю массы тела.
Сильнее всего болезнь проявляет себя в холодное время года, а летом она переносится легче.
Распространенный нейродермит
Течение нейродермита хроническое с частыми рецидивами. При появлении очагов нейродермита на различных участках кожного покрова заболевание рассматривают как распространённый нейродермит.
Дифференциальная диагностика. Ограниченный и распространённый нейродермит дифференцируют от хронической экземы, красного плоского лишая, почесухи, амилоидного лихена, болезни Фокса-Фордайса, крауроза вульвы.
От хронической экземы с выраженной лихенизацией ограниченный нейродермит отличается тем, что зуд при нейродермите является первым признаком заболевания и возникает ещё до появления узелковых высыпаний. Высыпания при экземе имеют полиморфный характер (пятна, папулы, везикулы, эрозии, корки), при нейродермите сыпь мономорфная, отсутствуют везикулы, мокнутие. Иногда у больных нейродермитом в период обострения появляется мокнутие, но оно держится недолго и исчезает под влиянием лечения или самопроизвольно. Однако в отдельных случаях требуется длительное наблюдение, чтобы отличить нейродермит от экземы. У больных нейродермитом, особенно диффузным, отмечается белый, у больных экземой, как правило, красный дермографизм. Типичны также локализация очагов нейродермита: в складках кожи, на шее, лице и отсутствие везикуляции. От монетовидной экземы нейродермит отличается более слабо выраженными воспалительными явлениями, нерезкими границами очагов поражения, отсутствием везикуляции.
Нейродермит отличается от красного плоского лишая отсутствием характерных для последнего полигональных папул с пупковидным вдавлением в центре, располагающихся рассеянно, без явлений лихенизации, а также отсутствием поражения слизистых оболочек. В трудных случаях результаты гистологического исследования (гиперкератоз, гранулёз, вакуольная дегенерация базальных клеток с полосовидной лимфоидной инфильтрацией верхней части дермы) позволяют диагностировать красный плоский лишай.
Линеарный нейродермит имеет сходство с линейным красным плоским лишаем, но при нейродермите более резко выражены зуд и лихенизация.
От хронической почесухи взрослых нейродермит отличается отсутствием полиморфной сыпи, состоящей из узелков, волдырей, экскориаций, рубчиков, обычно располагающихся рассеянно на разгибательных поверхностях конечностей, груди, животе.
Для узловатой почесухи Гайда характерно небольшое количество полушаровидных узелков величиной с чечевицу и больше, бородавчатая поверхность которых покрыта чешуйками, располагающихся раздельно без группировки на коже нижних конечностей (чаще голеней). Высыпания сопровождаются сильным зудом.
Амилоидный лихен в известной степени может напоминать нейродермит, однако узелковые высыпания при амилоидном лихене чаще располагаются на коже голеней; форма узелков не остроконечная, а плоская или полушаровидная, они имеют более плотную консистенцию. В трудных случаях диагноз устанавливают на основании результатов гистологического исследования с применением конго красного, окрашивающего изменённые ткани при амилоидозе в красный цвет.
Классификация заболевания
Нейродермит имеет 3 степени тяжести:
- Легкая. Заболевание протекает ненавязчиво, обострения крайне редки, а если и появляются, то ненадолго. На коже образуются небольшие высыпания, локализованные на ограниченных участках. Зуд особо не беспокоит. Нейродермит легкой степени хорошо поддается лечению.
- Средняя. Характеризуется 3-4 обострениями за год, которые более продолжительны, чем при легкой степени заболевания. Высыпания на коже обильные, сопровождающиеся зудом. Требуется продолжительное лечение.
- Тяжелая. Больной страдает от регулярных обострений, которые длятся долго и не всегда поддаются лечению. Зуд навязчивый, нестерпимый. Высыпания обильные, имеют распространенный или диффузный характер.
В зависимости от того, как локализуются кожные высыпания и насколько обильно они покрывают кожу, принято классифицировать нейродермит на такие формы:
- Ограниченная форма или лишай Видаля. Проявляется локально на отдельных участках кожи и не распространяется дальше, если больной не подвергается стрессу или вредным внешним воздействиям, то есть факторам-провокаторам. Высыпания появляются на шее (сзади или по бокам), на голени, голеностопных суставах, между ягодицами, в тазобедренных складках, промежности, на наружных половых органах. Такие проявления часто возникают у маленьких детей как самостоятельное заболевание, обострившееся на фоне дерматита или экземы. Цвет высыпаний – от розового до коричневого. На периферии очагов повреждения наблюдается изменение пигментации кожи. Зуд не беспокоит или беспокоит не сильно. После исчезновения высыпаний на их месте остаются белые пятна, которые проходят со временем.
- Диссеминированная форма – это объединение нескольких ограниченных очагов, расположенных недалеко друг от друга. Поражаются чаще всего такие участки тела, как тыльная сторона кистей, локтевой сгиб, сгиб коленец, кожа над голеностопными суставами, шея, складки в области паха. Высыпания красные, полукруглые, которые сливаются между собой, отчего площадь воспалений увеличивается. Поверхность их плотная, коркообразная, появляются трещины и кровянисто-серозные выделения. Цвет высыпаний – слабовыраженный иссиня-красный.
- Диффузная форма характеризуется слиянием очагов поражения. Самый распространенный вид, поражающий кожные участки у детей и взрослых. Кожный покров приобретает серый оттенок, высыпания проявляются на шее, руках и локтях, на ногах и лице, а также на подколенных впадинах. Сперва на отдельных участках тела появляются небольшие красные папулы, которые по мере развития заболевания сливаются между собой, образуя обширные покраснения. Зуд при диффузной форме сильно беспокоит пациента.
По местам локализации выделяют следующие виды патологии:
- Декальвирующий. Поражает участки тела, покрытые волосами. Провоцирует выпадение волос.
- Линеарный. Такой нейродермит проявляется на сгибах локтей и колен, запястьях. Высыпания приобретают вид полос с бородавчатой и шероховатой поверхностью.
- Фолликулярный. Появляется на участках кожи, покрытых растительностью, и имеет вид папул.
- Гипертрофический – локализующийся в области паха.
По виду кожных высыпаний нейродермит классифицируется на:
- Псориазиформный – высыпания в виде красных плоских уплотнений с шелушением на поверхности. Чаще покрывают голову и шею.
- Гипертрофический – опухания в области паховых лимфоузлов.