Полицитемия (болезнь вакеза, эритремия, эритроцитоз, эритремия, эритроцитоз)
Содержание:
- Диета при полицитемии
- Причины панцитопении
- Осложнения истинной полицитемии
- Рак или не рак?
- Диагностика
- Симптомы и признаки
- Синдромы заболеваний крови
- Истинная полицитемия
- Симптомы полицитемии
- Полицитемия лечение
- Классификация
- Эритремия – лечение
- Неспецифические проявления
- Лечение полицитемии
- Эритремия – что это за болезнь?
Диета при полицитемии
Диета при густой крови
- Эффективность: лечебный эффект через 1 месяц
- Сроки: три месяца и более
- Стоимость продуктов: 1600-1700 рублей в неделю
Людям, которые болеют эритремией, желательно свести к минимуму количество белковых продуктов в меню. Дело в том, что белок способствует стимуляции кроветворной системы
Особенно важно отказаться от потребления жирных сортов рыбы и мяса, а также твердых сыров с высоким содержанием жира. Следует не допускать повышения показателей холестерина, так как это представляет опасность с точки зрения тромбообразования
Рекомендуется придерживаться растительной и кисломолочной диеты. В рационе таких пациентов должны присутствовать следующие продукты:
- овощи – сырые, тушеные, отварные;
- свежие фрукты и ягоды;
- кисломолочные продукты – йогурт, кефир, простокваша, ряженка, нежирный творог и сметана;
- зелень – петрушка, укроп;
- яйца;
- сухофрукты;
- блюда из цельнозерновых культур;
- зеленый чай с имбирем;
- морская капуста;
- горький шоколад;
- орехи.
Причины панцитопении
Причины возникновения панцитопении до конца не исследованы, поэтому это состояние остается в категории идиопатических, т.е. с невыясненной причиной.
Виды панцитопении условно делятся на идиопатическую панцитопению и панцитопению с установленной причиной.
Кроме того выделяют еще и такие виды панцитопении, как приобретенная и врожденная.
Причинами, подавляющими функцию костного мозга могут стать токсины, ионизирующая радиация, химиотерапия, лучевая терапия, вирусные агенты, прием определенных групп лекарственных средств, аутоиммунные болезни, экологические катастрофы, генетические дефекты системы кроветворения.
Выявление причин синдрома панцитопении очень важно и является необходимым условием для успешного лечения этого состояния. Панцитопения чаще встречается при проведении блоков химиотерапии во время лечения злокачественных новообразований
Химиотерапия вызывает гибель бластных клеток как миелоидного, так и лимфоидного ростков костного мозга. Кстати говоря, при лейкозах это является не побочным эффектом, а целью лечения, так как наравне с нормальными бластными клетками погибают и больные клеточные элементы. Такое состояние красного костного мозга называется запустением
Панцитопения чаще встречается при проведении блоков химиотерапии во время лечения злокачественных новообразований. Химиотерапия вызывает гибель бластных клеток как миелоидного, так и лимфоидного ростков костного мозга. Кстати говоря, при лейкозах это является не побочным эффектом, а целью лечения, так как наравне с нормальными бластными клетками погибают и больные клеточные элементы. Такое состояние красного костного мозга называется запустением.
Существует заболевание не связанное с токсическим действием на костный мозг, но являющееся причиной панцитопении. Этот недуг носит название остеопетроз. При этой болезни происходит заращение костномозговых полостей костными перегородками. В результате для кроветворной ткани красного мозга остается слишком мало места, и кроветворение становится неэффективным. В периферической крови обнаруживается панцитопения и анемия.
В качестве врожденных причин описываемого синдрома можно назвать дефект генетического материала, заложенный в стволовых клетках. Примером такого генетического повреждения служит анемия Фанкони.
Кроме вышеуказанных причин, этиологическим фактором возникновения панцитопении можно предположить усиленное разрушение клеток крови. Разрушение клеток крови происходит в селезенке – это всем известный факт. При заболеваниях сопровождающихся увеличением селезенки (гиперспленизм) происходит активация фагоцитов-мононуклеаров, что приводит к повышенному разрушению форменных элементов крови и развитию панцитопении.
Апластическая панцитопения чаще встречается при апластической анемии.
Осложнения истинной полицитемии
Истинная полицитемия — серьезное заболевание, которое, если его не лечить, может быстро привести к серьезным осложнениям и, как следствие, к смерти. У пациентов риск инсульта, инфаркта миокарда, тромбоэмболии легочной артерии и венозного тромбоза значительно повышен. Это можно объяснить тем, что кровь «густая» (богата тромбоцитами, эритроцитами, гранулоцитами и факторами, способствующими процессам свертывания). Чрезмерная активность костного мозга иногда вызывает его фиброз и последующий отказ (это можно сравнить с «истощением» силы костного мозга для производства крови). У некоторых пациентов истинная полицитемия переходит в гораздо более тяжелый острый лейкоз. Еще одним осложнением может стать появление язв желудка и двенадцатиперстной кишки.
Рак или не рак?
Эритремия – не сказать, что встречается сплошь и рядом, однако на городок в 25 тысяч населения пару человек найдется, при этом мужчин лет 60-ти или около того эта болезнь «любит» почему-то больше, хотя встретиться с подобной патологией могут лица любого возраста.
Для многих людей отнесенное к лейкозам (и неважно: острым или хроническим) заболевание, в первую очередь, ассоциируется с “раком крови”. Вот здесь интересно разобраться: рак это или нет? В таком случае целесообразнее, понятнее и правильнее будет говорить о злокачественности или доброкачественности истинной полицитемии, чтобы определить границу между «добром» и «злом»
Но, поскольку словом «рак» обозначают опухоли из эпителиальных тканей, то в данном случае термин этот неуместен, потому что данная опухоль происходит из кроветворной ткани.
Болезнь Вакеза относится к злокачественным опухолям, но при этом характеризуется высокой дифференцировкой клеток. Течение болезни длительное и хроническое, до поры до времени квалифицируемое как доброкачественное. Однако такое течение может длиться только до определенного момента и то при правильном и своевременном лечении, но по прошествии какого-то срока, когда происходят значительные изменения в эритропоэзе, болезнь переходит в острую форму и приобретает более «злые» черты и проявления. Вот такая она – истинная полицитемия, прогноз которой полностью будет зависеть от того, насколько быстро будет происходить ее прогрессирование.
Диагностика
Большое значение при постановке диагноза истинной полицитемии имеет:
- Оценка клинических, гематологических и биохимических показателей (изменение гематокрита, количества эритроцитов, лейкоцитов, тромбоцитов, повышение вязкости крови, снижение СОЭ, увеличение содержания щелочной фосфатазы, сывороточного витамина В12);
- Характерный внешний вид больного: специфическая окраска кожи и слизистых оболочек), увеличение селёзенки, печени;
- Склонность больного к тромбозам.
Необходимо исключить заболевания, где есть гипоксия и неадекватное лечение витамином В12.
Для уточнения диагноза возможно проведение трепанобиопсии и гистологическое исследование костного мозга.
Для подтверждения истинной полицитемии наиболее часто используются показатели:
- Увеличение массы циркулирующих эритроцитов:
- для мужчин > 36 мл/кг;
- для женщин > 32 мл/кг;
- Увеличение гематокрита: > 52 % мужчин и > 47 % у женщин;
- Увеличение гемоглобина: > 185 г/л у мужчин и > 165 г/л у женщин;
- Насыщение артериальной крови кислородом более 92 %;
- Увеличение селезёнки (спленомегалия);
- Снижение веса;
- Слабость;
- Потливость;
- Отсутствие вторичных эритроцитозов;
- Наличие генетических аномалий в клетках костного мозга (кроме наличия хромосомной транслокации Филадельфийской хромосомы или с перестроенным геном Bcr-Abl;
- Образование колоний эритроидными клетками in vivo;
- Лейкоцитоз > 12,0× 109 /л (при отсутствии температурной реакции, инфекций и интоксикаций);
- Тромбоцитоз > 400× 109 /л;
- Увеличение содержания щелочной фосфатазы нейтрофильных гранулоцитов > 100 ед. (при отсутствии инфекций);
- Уровень сывороточного витамина В12 > 2200 нг;
- Низкий уровень эритропоэтина;
- Пункция костного мозга и гистологическое исследование пунктата, полученного с помощью трепанобиопсии, показывают увеличение мегакариоцитов.
Симптомы и признаки

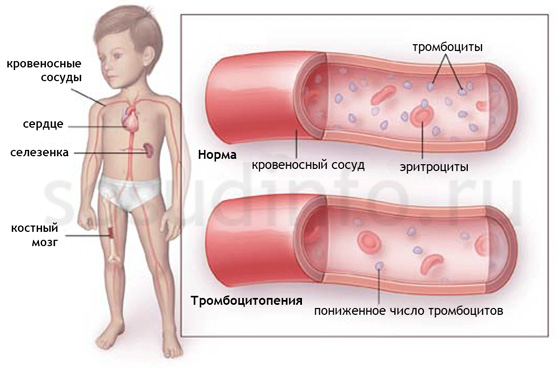
Симптомы панцитопении могут включать слабость или увеличение селезенки в дополнение к симптомам и признакам, связанным с дефицитом специфических клеток крови. Некоторые из этих симптомов включают в себя:
- симптомы, связанные с анемией (низкий уровень эритроцитов), включая бледность, усталость, учащенное сердцебиение (тахикардия) и одышку;
- симптомы, связанные с лейкопенией или нейтропенией (низкий уровень лейкоцитов), включая лихорадку и признаки инфекции, такие как кашель или боль при мочеиспускании;
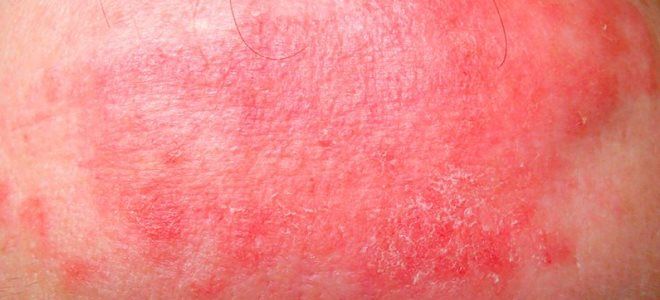
- симптомы, связанные с тромбоцитопенией (низкий уровень тромбоцитов), включая легкие кровоподтеки и сильные кровотечения (см. фото выше).
Синдромы заболеваний крови
Так, в настоящее время врачи выделяют следующие синдромы заболеваний крови:
- Анемический синдром;
- Геморрагический синдром;
- Язвенно-некротический синдром;
- Интоксикационный синдром;
- Оссалгический синдром;
- Синдром белковой патологии;
- Сидеропенический синдром;
- Плеторический синдром;
- Желтушный синдром;
- Синдром лимфаденопатии;
- Синдром гепато-спленомегалии;
- Синдром кровопотери;
- Лихорадочный синдром;
- Гематологический синдром;
- Костномозговой синдром;
- Синдром энтеропатии;
- Синдром артропатии.
Анемический синдром
- Бледность кожного покрова и слизистых оболочек;
- Сухая и шелушащаяся или влажная кожа;
- Сухие, ломкие волосы и ногти;
- Синяки и точечные кровоизлияния на коже;
- Кровотечения из слизистых оболочек – десен, желудка, кишечника и др.;
- Головокружение;
- Шаткая походка;
- Потемнение в глазах;
- Шум в ушах;
- Усталость;
- Сонливость;
- Одышка при ходьбе;
- Сердцебиение.
Геморрагический синдром
Геморрагический синдром проявляется следующими симптомами:
- Кровоточивость десен и длительное кровотечение при удалении зуба и травмировании слизистой полости рта;
- Ощущение дискомфорта в области желудка;
- Черный стул;
- Эритроциты или кровь в моче;
- Маточные кровотечения;
- Кровотечения из проколов от инъекций;
- Синяки и точечные кровоизлияния на коже;
- Головные боли;
- Болезненность и припухлость суставов;
- Невозможность активных движений из-за болей, вызываемых кровоизлияниями в мышцы и суставы.
Геморрагический синдром развивается при следующих заболеваниях крови:1.2.3.4.5.6.7.8.9.10.
Язвенно-некротический синдром
- Боль на слизистой оболочке полости рта;
- Кровотечения из десен;
- Невозможность принимать пищу из-за боли в ротовой полости;
- Повышение температуры тела;
- Ознобы;
- Неприятных запах изо рта;
- Выделения и дискомфорт во влагалище;
- Боль в анусе;
- Трудность дефекации.
лучевой
Интоксикационный синдром
- Общая слабость;
- Лихорадка с ознобами;
- Длительное стойкое повышение температуры тела;
- Недомогание;
- Сниженная трудоспособность;
- Боли на слизистой ротовой полости;
- Симптомы банального респираторного заболевания верхних дыхательных путей.
Синдром белковой патологии
- Головные боли;
- Ухудшение памяти и внимания;
- Сонливость;
- Боль и онемение в ногах и руках;
- Кровоточивость слизистых оболочек носа, десен и языка;
- Гипертония;
- Ретинопатия (нарушение функционирования глаз);
- Почечная недостаточность (на поздних стадиях заболеваний);
- Нарушение функций сердца, языка, суставов, слюнных желез и кожи.
Сидеропенический синдром
- Извращение обоняния (человеку нравятся запахи выхлопных газов, мытого бетонного пола и др.);
- Извращение вкуса (человеку нравится вкус мела, извести, древесного угля, сухих круп и т.д.);
- Трудность проглатывания пищи;
- Мышечная слабость;
- Бледность и сухость кожи;
- Заеды в углах рта;
- Тонкие, ломкие, вогнутые ногти с поперечной исчерченностью;
- Тонкие, ломкие и сухие волосы.
Плеторический синдром
- Головная боль;
- Шум в ушах;
- Ощущение жара в теле;
- Приливы крови к голове;
- Красное лицо;
- Жжение в пальцах рук;
- Парестезии (ощущение бегания мурашек и др.);
- Зуд кожи, усиливающийся после ванны или душа;
- Потливость;
- Непереносимость жары;
- Боль в сердце;
- Боль в стопах.
Синдром лимфаденопатии
лимфаденопатии
- Увеличение и болезненность различных лимфатических узлов;
- Явления интоксикации (лихорадка, головная боль, сонливость и др.);
- Потливость;
- Слабость;
- Сильное похудение;
- Боли в области увеличенного лимфоузла из-за сдавления расположенных рядом органов;
- Свищи с выделением гнойного содержимого.
Синдром гепато-спленомегалии
печени
- Ощущение тяжести в верхней части живота;
- Боли в верхней части живота;
- Увеличение объема живота;
- Слабость;
- Сниженная работоспособность;
- Желтуха (на поздней стадии заболеваний).
Синдром кровопотери
- Синяки на коже;
- Гематомы в мышцах;
- Припухлость и болезненность в суставах из-за кровоизлияний;
- Сосудистые звездочки на коже;
- Сердцебиение.
Истинная полицитемия
Истинная полицитемия является заболеванием с сугубо опухолевым генезом. Основополагающим в этой болезни является то, что в красном костном мозге поражаются стволовые клетки, а вернее клетки-прародительницы форменных элементов крови (также их называют полипотентными стволовыми клетками). Как результат, в организме резко возрастает количество эритроцитов и других форменных элементов (тромбоцитов и лейкоцитов). Но так как организм приспособлен к определенной норме их содержания в крови, то любое превышение лимитов повлечет за собой определенные нарушения в организме.
Истинная полицитемия отличается довольно злокачественным течением и трудно поддается лечению. Это объясняется тем, что практически невозможно воздействовать на основную причину возникновения истинной полицитемии — мутировавшую стволовую клетку с высокой митотической активностью (способностью к делению).
Ярким и характерным признаком полицитемии будет плеторический синдром. Он обусловлен высоким содержанием эритроцитов в русле. Характеризуется этот синдром багрово-красной окраской кожи с сильным ее зудом.
У истинной полицитемии есть три основных стадии, которые расположены согласно активности процесса. Первая стадия — стадия разгара. В этой стадии будут формироваться первые изменения в костном мозге, и формироваться измененные участки кроветворения. Стадию разгара практически невозможно выявить клинически. Чаще всего на этой стадии диагноз истинной полицитемии ставится случайным образом, например при проведении исследований крови для диагностики другого заболевания.
После стадии разгара следует стадия клинических проявлений: здесь появятся все клинические признаки этого заболевания, синдром плеторы, кожный зуд, увеличение селезенки. После стадии клинических проявлений появится конечная стадия — анемическая. При ней будут выявлены все те же клинические признаки, плюс к ним добавятся диагностические симптомы «опустошения» костного мозга (благодаря постоянной гиперплазии костного мозга).
Важно отметить, что истинная полицитемия является грозным заболеванием благодаря своим осложнениям. Повышенное количество эритроцитов и тромбоцитов приведет к повышенному тромбообразованию и развитию тромботических поражений организма
Кроме того, повышается общее кровяное давление, что может привести к стойкой артериальной гипертензии и геморрагическим инсультам, с последующим внутричерепным кровоизлиянием и смертью.
Симптомы полицитемии
Треть пациентов жалуется на:
- головокружение в различных ситуациях,
- затуманенное зрение,
- потеря веса,
- пот,
- боль в животе неизвестной причины,
- покраснение и боль в руках и ногах.
Другие возможные симптомы включают в себя:
- артериальный или венозный тромбоз (проявляется как инсульт, инфаркт миокарда или другой сосудистый инцидент),
- нарушения свертываемости крови (например, в виде продолжительных кровотечений из носа),
- покраснение лица (румянец),
- кровотечение из желудочно-кишечного тракта,
- увеличенная селезенка и печень (осмотрены врачом или визуализированы при ультразвуковом сканировании),
- кожные язвы,
- одышка усилие,
- подагра.
Полицитемия лечение
Для правильного лечения полицитемии важно определить первопричину, которая стала пусковым фактором развития данной патологии. Именно различие в воздействии на главный пусковой фактор полицитемии и будет основополагающим в схеме лечения
Так, например, при вторичной полицитемии занимаются устранением её первопричины, а при истинной полицитемии стараются воздействовать на опухолевые клетки и купировать последствия повышенной выработки клеток — форменных элементов крови.
Истинная полицитемия является довольно сложной в лечении. Достаточно трудно воздействовать на опухолевые клетки и останавливать их активность. Кроме того основополагающим в назначении терапии полицитемии, направленной на угнетение метаболизма опухолевых клеток, является возраст. Так, больным истинной полицитемией, находящимся в возрасте до 50 лет, назначение попределенных препаратов категорически запрещено, они назначаются только тем больным, чей возраст составляет от 70 лет. Чаще всего для супрессии опухолевого процесса применяют препараты миелосупрессоры: Гидроксимочевина, Гидреа, Гидроксикарбамид.
Но кроме непосредственного воздействия на опухоль в костном мозге важно также бороться и с последствиями увеличенного содержания форменных элементов крови. При высоком количестве эритроцитов крайне эффективной является процедура кровопускания
Кроме того, эта процедура является ведущей в лечении истинной полицитемии. Основной целью, которую преследуют при назначении кровопускания при истинной полицитемии, является снижение показателей гематокрита до 46%. Единичный объём крови, который обычно удаляется при проведении процедуры, соответствует приблизительно 500 мл. При наличии определённых патологий (например, нарушение функции сердечно — сосудистой системы) этот объём снижают до 300-350 мл.
Перед первой процедурой кровопускания больным назначается целый ряд исследований, направленных на определение показателей гемоглобина, установления точного числа эритроцитов, гематокрита, а также определению показателей свёртываемости. Все эти показатели необходимы для верного расчёта частоты проведения процедуры, объема изъятия крови и расчёта целевых показателей (особенно гематокрита).
Перед тем как начать первое кровопускание, больному назначаются препараты — антиагреганты: Аспирин или Курантил. Кстати, эти же препараты назначают к применению в течение нескольких недель после окончания процедур. Перед самим кровопусканием больному также назначается введение реополиглюкина с гепарином для улучшения агрегатного состояния крови. Обычно процедуры проводят с очередность 1 раз в два дня.
Ещё одним более современным методом лечения истинной полицитемии является цитоферез. Эта процедура заключается в том, что больного подключает к специальному аппарату с очистительными фильтрами. Катетеризируя вены обеих рук, кровеносную систему больного замыкают на этом аппарате таким образом, что из одной вены кровь поступает в аппарат, проходит через фильтры и возвращается в другую вену. Этот аппарат центрифугирует поступающую в него кровь и «отсеивает» часть эритроцитов, возвращая больному плазму. Таким образом, этот аппарат удаляет излишнее количество эритроцитов из кровеносного русла у больных с истинной полицитемией.
Как уже было сказано выше, вторичная полицитемия излечивается тогда, когда излечивается и устраняется основная причина, вызвавшая полицитемию. При гипоксических первопричинах полицитемии назначают интенсивную оксигенотерапию, а также устранение гипоксического фактора, если таковой имеется. При полицитемиях, развившихся вследствие инфекционных заболеваний, сначала устраняют самого инфекционного агента посредством назначения антибиотиков, а при потерях больших объёмов жидкости проводят замещающие внутривенные вливания коллоидных растворов.
Прогноз полицитемии напрямую зависит от её вида и своевременности лечения. Истинная полицитемия является заболеванием с более тяжёлым прогнозом: вследствие трудности в её терапии и постоянным увеличением числа эритроцитов такие больные вынуждены постоянно продолжать курсы гемоэксфузионной терапии. Кроме того эти больные находятся под высоким риском появления тромбоэмболических осложнений, инсульта и артериальной гипертензии. Прогноз вторичной полицитемии зависит от его первичного заболевания. Кроме того эффективность его устранения зависит от ранней диагностики и назначении адекватного лечения.
Классификация
Подразделение проводят по нескольким критериям. Основной уже был назван. Это происхождение расстройства.
- Первичная разновидность. Развивается с рождения.
- Вторичная. Обусловлена сторонним патологическим процессом. Чуть реже — действиями самого человека. Например, курением, длительным приемом наркотиков, спиртного.
Есть классификация по этапам развития болезни. Эту типизацию можно назвать стадированием. Соответственно, выделают три фазы нарушения:
- I стадия. Практически ничего не меняется. Эритроциты растут постепенно. Но пациент этого не замечает. Обнаружить нарушение можно только с помощью лабораторного исследования. Селезенка в норме, концентрация красных кровяных телец увеличена незначительно, в пределах 10-15%. Первая стадия полицитемии может продолжаться неопределенно долго, обычно речь идет о 2-6 годах. Плюс-минус. Есть уйма времени для того, чтобы выявить патологический процесс.
- II стадия. Иногда подразделяется еще на две стадии. В любом случае, симптоматика хорошо заметна. Селезенка перерождается, становится больше. Кроме того, развиваются и типичные клинические проявления. Со стороны крови — это плеторический синдром: увеличение количества эритроцитов в несколько раз (эритроцитоз), также повышается концентрация лейкоцитов и форменных клеток вообще (плетора — полнокровие). Эта стадия длится более 10-и лет.
- III стадия. Критическая фаза патологического процесса. Сопровождается ростом концентрации всех клеток, которые вырабатываются костным мозгом. Работоспособность падает, пациент без терапии рискует погибнуть. Лечение на крайней стадии представляет большие сложности. Поскольку задействована печень и селезенка. Они перестраиваются на болезнетворный лад.
Подразделить расстройство можно по характеру отклонения. Тогда называют:
- Истинную полицитемию (эритремию). Собственно ту, которая и вызывает симптомы, сопровождается изменениями в анализах.
- Ложную форму. Когда проявления есть, а трансформаций в лабораторных тестах нет. Это отдельное состояние, оно не подпадает под классификацию в рамках D-раздела МКБ-10.
Типизации одинаково полезны врачам. Поскольку позволяют быстрее разобраться в сути ситуации.
Эритремия – лечение
Главный вопрос, который задают пациенты с подобным диагнозом: можно ли вылечить истинную полицитемию и как долго длится терапия? Как показывает практика, если заболевание имеет генетическое происхождение – от него невозможно избавиться. Врачи направляют все усилия на облегчение самочувствия пациента. Так, при плеторическом синдроме, без лейкоцитоза и тромбоцитоза, используют кровопускания. В ходе процедуры врачи извлекают до 400–500 мл крови.
Манипуляции подобного рода осуществляют через день в условиях стационара или каждые 2 дня в поликлинике. Для профилактики тромбозов при кровопусканиях назначают дезагреганты:
- Аспирин;
- Дипиридамол;
- Пентоксифиллин;
- Тиклопидин.

Эритремия – клинические рекомендации
Всем пациентам с диагнозом истинная полицитемия клинические рекомендации выдаются врачом индивидуально. Течение заболевания носит прогрессирующий характер и не имеет склонностей к спонтанным ремиссиям, самопроизвольному излечению.
Учитывая эти особенности заболевания:
- Больные пожизненно вынуждены находиться под наблюдением гематолога.
- Регулярно проходить курсы гемоэксфузионной терапии.
- Соблюдать рекомендации врача по предупреждению геморрагических и тромбоэмболических осложнений.
Эритремия – лечение, препараты
Какие препараты используются для лечения эритремии, как долго длится терапия заболевания – частые вопросы пациентов с данным диагнозом. Характер осуществляемого лечения напрямую зависит от стадии заболевания и клинической картины.
При выраженных гематологических изменениях, развитии сосудистых и висцеральных осложнений используют:
- цитостатики: Бусульфан, Митобронитол, Циклофосфамид;
- терапия радиоактивным фосфором;
- для нормализации агрегатного состояния крови: Гепарин, Дипиридамол;
- при уратном диатезе – Аллопуринол.
Истинная полицитемия – питание
При диагнозе истинная полицитемия лечение не обходится без специальной диеты. Основным ее принципом является содействие разжижению крови с помощью употребления большого объема очищенной воды, уменьшения количества потребляемых белковых продуктов, которые способствуют синтезу эритроцитов. Идеально подходит в таких случаях стол № 6.
Согласно этой диете, из рациона необходимо исключить:
- красные фрукты и овощи, блюда и напитки из них;
- продукты с большим количеством красителей и консервантов (консервы, соусы, копчености);
- алкоголь;
- продукты с витамином С (цитрусовые, яблоки).
Для улучшения самочувствия пациента в его рацион необходимо включать:
- цельные зерна и продукты из них – цельнозерновая мука, отруби;
- яйца;
- молочные продукты;
- зелень и овощи, за исключением красных;
- курага и изюм;
- миндаль, бразильский орех;
- зеленый чай.
Неспецифические проявления
Неспецифические симптомы эритремии:
- повышенная утомляемость, хроническая усталость;
- постоянные боли в голове, головокружение;
- шум в ушах, выразительная пульсация в висках;
- понижение аппетита;
- снижение работоспособности;
- ухудшение зрения, появление перед глазами «мушек»;
- повышение артериального давления;
- снижение массы тела;
- онемение конечностей, параличи;
- нарушение сна.
Нельзя рисковать своим здоровьем и жизнью. При наблюдении каких-либо нарушений, поспешите обратиться к доктору. Уже по одному анализу крови можно подозревать эритремию. Специалист назначит ряд анализов для исследования состояния здоровья пациента. Если подозрения на болезнь Вакеза подтверждаются, необходимо начинать правильное лечение, это обеспечит максимально благоприятный прогноз. Больным, которые вовремя начали терапию, удаётся значительно повысить продолжительность жизни и улучшить её качество.
Лечение полицитемии
Лечение проводят так, чтобы снизить вязкость крови у больного и максимально уменьшить риск серьезных осложнений – образования тромбов и кровотечений.
Доктора
специализация: Гематолог
Бакиров Булат Ахатович
нет отзывовЗаписаться
Подобрать врача и записаться на прием
Лекарства
Аспирин
Реополиглюкин
Клопидогрел
Гепарин
С целью облегчения процесса кровопускания, который назначают для лечения, а также для профилактики тромботических осложнений проводят курсы дезагрегантного лечения. С этой целью применяют препараты Аспирин, Реополиглюкин, Тиклопидин, Клопидогрел. Применение аспирина позволяет уменьшить выраженность микрососудистых нарушений.
Для профилактики свертывания крови назначают Гепарин.
Также применяются препараты, понижающие количество тромбоцитов. С этой целью назначают Интерферон-альфа, Анагрелид. Применяется также неспецифический JAK ингибитор Руксолитиниб.
Больным в старшем возрасте (70 лет и старше) назначают прием миелосупрессивных препаратов. Для проведения химиотерапии назначается Хлорамбуцил, Гидроксимочевина, однако в настоящее время существует мнение о том, что длительное их применение может спровоцировать развитие лейкоза. Применяется также препарат Бусульфан.
При необходимости проводится симптоматическое лечение. К примеру, чтобы уменьшить выраженность зуда кожи, применяют антигистаминные средства (Лоратадин, Цетиризин) и местные препараты. При аутоиммунной гемолитической анемии назначают кортикостероидные гормоны. Для понижения показателей мочевой кислоты назначают противоподагрические лекарства (Аллопуринол, Фебуксостат, Колхицин). Повышенное давление снимают с помощью антигипертензивных лекарств. При язвенных поражениях ЖКТ применяют Омепразол, Альмагель и др.
Процедуры и операции
В процессе лечения полицитемии на ее начальных стадиях применяют кровопускание (флеботомию), с помощью которой можно существенно снизить проявления плеторического синдрома. Эту процедуру проводят тем же способом, что и забор донорской крови. Флеботомия позволяет снизить объем циркулирующей крови, нормализовать гематокрит. Один раз в 2-4 дня удаляют от 300 до 500 мл крови. Процедуру проводят до исчезновения плеторического синдрома.
В современных клиниках кровопускание заменяют эритроцитаферезом. Эта процедура предусматривает забор из крови определенного количества эритроцитов.
В настоящее время не существует эффективной терапии для лечения анемической, третьей, стадии заболевания. В таком случае применяют паллиативные средства. Проводятся также трансфузии компонентов крови для коррекции анемического и геморрагического синдромов.
Эритремия – что это за болезнь?
Эритремия или истинная полицитемия – заболевание миелопролиферативного характера. Оно сопровождается усилением образования эритроцитов, нейтрофильных лейкоцитов и тромбоцитов. Нередко заболевание характеризуют как хронический, доброкачественный лейкоз. Непосредственно поэтому, услышав диагноз истинная полицитемия, это рак или нет – желает знать каждый пациент.
Эритремия имеет доброкачественный характер. Однако сам источник опухолевого роста, клетка-предшественница миелопоэза способна давать начало злокачественным клеткам. Однако на практике это происходит нечасто. Сама заболеваемость эритремией встречается у 6-ти из 10 000 человек. При этом мужчины и женщины заболевают одинаково.
Истинная полицитемия – патогенез
Истинная полицитемия возникает в результате пролиферации всех трех ростков кроветворения, однако чаще остальных страдает красный. В связи с этим основным субстратом для опухоли служат созревающие в избытке эритроциты.
Очаги миелоидного кроветворения образуются в таких органах, как:
- печень
- селезЕнка.
Увеличенное количество эритроцитов и тромбоцитов в составе периферической крови приводит к снижению скорости кровотока с одновременным повышением вязкости и свёртываемости крови. Подобные изменения обуславливаются рядом клинических симптомов, которые сигнализируют о развитии патологии.

Истинная полицитемия – классификация
При описании такой патологии, как эритремия, классификация, используемая врачами, отражает непосредственную причину развития болезни.
Принято выделять:
- относительную;
- истинную эритремию.
Относительная форма диагностируется если при нормальном уровне эритроцитов снижается объем плазмы. Данное состояние нередко носит название стрессовой или ложной полицитемии.
Истинная же форма патологии по происхождению может быть:
- первичной;
- вторичной.
Первичная форма – самостоятельное, миелопролиферативное заболевание, с повреждением миелоидного ростка кроветворения. Вторичная развивается при повышении активности эритропоэтина.
Это состояние является компенсаторной реакцией организма на общую гипоксию. и может встречаться при:
- хронической патологии легких;
- опухолях надпочечников;
- «синих» пороках сердца;
- опухолях надпочечников;
- гемоглобинопатиях.