Что означает головное предлежание плода при беременности, каким оно бывает и как протекают роды?
Содержание:
- 54.Разрывы шейки матки. Диагностика, терапия.
- Правильное расположение плода и виды отклонений
- Причины патологического предлежания
- Виды
- Возможные осложнения
- Что такое членорасположение плода?
- Профилактика осложнений
- Ведение беременности
- Как проходят роды?
- Особенности ведения беременности
- План «переворот»
- Положение плода при беременности
- Причины косого положения плода
54.Разрывы шейки матки. Диагностика, терапия.
Разрывы шейки матки
Клиническая картина при неглубоких разрывах шейки матки (I и II степени) характеризуется нередко бессимптомным течением. При глубоких разрывах (III степень), доходящих до свода и переходящих на него, наблюдается обильное кровотечение с возможным образованием гематомы в параметрии. Диагностируют разрывы шейки матки и влагалища при осмотре с помощью зеркал.
– осмотр шейки матки с помощью зеркал и окончатых зажимов;
– сближение краев раны с помощью инструментов и наложение первого шва выше угла разрыва;
– наложение остальных кетгутовых лигатур до наружного зева;
– проверка гемостаза.
– при разрыве, доходящем до свода влагалища, первый шов накладывают выше угла раны и пальцем контролируют правильность наложенного шва;
– при разрыве, переходящем на свод влагалища, вначале обязательно проводят операцию ручного обследования полости матки для исключения разрыва матки в области нижнего сегмента; при отсутствии разрыва матки ушивают разрыв шейки матки узловыми кетгутовыми швами под контролем пальцев;
– проверка гемостаза.
Правильное расположение плода и виды отклонений
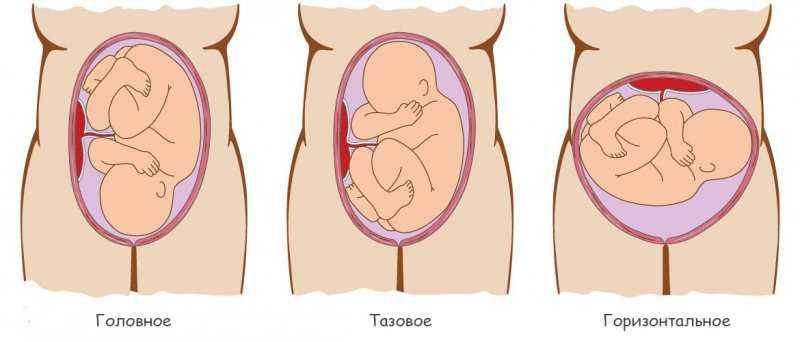
В норме ребёнок во время родов располагается головой вниз, лицом к позвоночнику. Это оптимальное положение, при котором родовые травмы наименее вероятны.
Малыш не сразу принимает верное положение — пока в матке достаточно места, он активно переворачивается, кувыркается. Но чем ближе к родам, тем меньше остаётся места для «манёвров». Как правило, к 32–34 неделям плод занимает верное положение. Но если малыш не принял верную позу в этот срок, не стоит паниковать. Плод может перевернуться и в 35 недель, и даже непосредственно в день родов.
Наиболее часто встречающиеся неправильные положения плода — тазовое и поперечное. Реже случается диагональное.
Поперечное расположение ребёнка — ситуация, когда плод лежит поперёк брюшной стенки, лицом к животу либо к позвоночнику мамы. При этом его продольная ось находится под углом в 90° к оси матки.
Поперечное положение в родах встречается в 1–2% беременностей, случаев же поперечного размещения малыша до 32 недель и впоследствии изменивших положение на правильное тазовое — более 30%.
Причины патологического предлежания
Крупные узлы способны деформировать полость матки. Если миома расположена субсерозно и растет преимущественно в полость живота, она представляет меньшую опасность, чем субмукозный или интерстициальный узел. Последние два могут значительно изменять размер полости матки.
Также следует помнить, что у женщин с небольшим размером узлов, которые были стабильны до беременности, после зачатия может начаться ускоренный рост. Это связано с повышением прогестерона и большим количеством рецепторов к нему на миоматозных узлах. Ребенок в попытке занять удобную позицию будет натыкаться на выпирающий плотный узел и не сможет перевернуться головкой вниз.
По теме: Беременность и роды с миомой матки.
Высокий паритет родов
Причины поперечного положения плода могут крыться в многократных родах. Это состояние значительно реже наблюдается у первородящих, но частота увеличивается при 4-5 родах. Объясняется увеличение риска снижением тонуса мышц живота, более дряблыми тканями, способными к значительному растяжению.
Врожденные пороки матки
При седловидной или двурогой матке, а также при наличии перегородок в ее полости риск неправильной позиции значительно выше. Эта анатомическая особенность закладывается внутриутробно, изменить форму матки невозможно.
Пороки развития плода
Тяжелые аномалии, которые приводят к изменениям анатомии, уменьшению размеров отдельных частей тела плода или их отсутствию могут стать причиной поперечной позиции. Это характерно для анэнцефалии (отсутствие головного мозга), гидроцефалии (водянка).
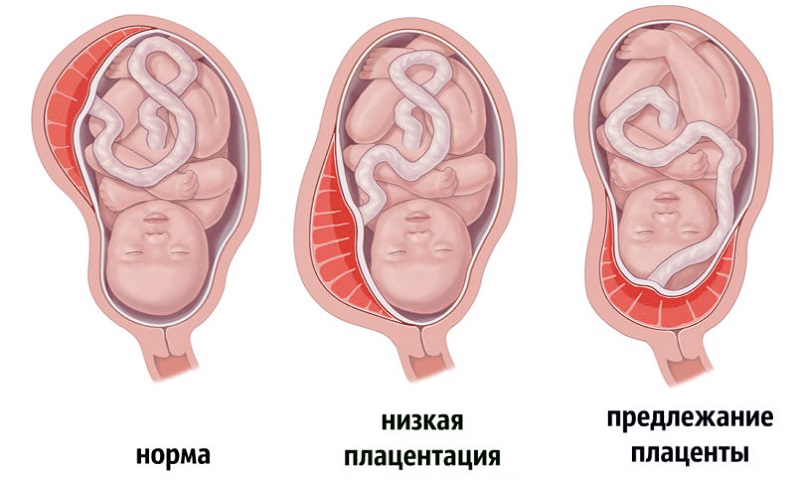
Положение плаценты
Нормальным является прикрепление плаценты по задней стенке выше на 4-5 см внутреннего зева. Прикрепление плаценты ниже, полное предлежание приводят к патологическому положению ребенка. Роды естественным путем в таком случае невозможны: после раскрытия зева матки происходит отслойка плаценты, массивное кровотечение и гибель ребенка.
При 1-2 степени сужения и нормальных размерах плода беременность и роды протекают нормально. Но более высокие степени сужения, кососмещенный, рахитичный таз, наличие костных экзостозов (выростов на костях) не позволит ребенку расположиться правильно. Естественные роды в этом случае физически невозможны.
Подробнее о данной патологии можно почитать в отдельной статье.
Маловодие
При недостаточном количестве амниотических вод ситуация обратная. Ребенок не может принять правильную позицию из-за ограниченного пространства в полости матки.
Многоводие
Большое количество околоплодных вод растягивает матку, позволяет плоду свободно плавать в ее полости и изменять расположение. Многоводие бывает вследствие инфекции, патологии плода, сочетается с внутриутробной гипоксией. При этом повышается двигательная активность ребенка, женщина слышит активные шевеления, увеличивается вероятность поперечного или косого расположения.
Угроза преждевременных родов
При постоянном или часто повторяющемся тонусе матки ребенок испытывает на себе давление ее стенок. Они не позволяют ему перемещаться в необходимую позицию. Поэтому поперечное или косое предлежание может не измениться к нужному сроку на правильное.
Гипотрофия плода
Фето-плацентарная недостаточность приводит к хронической гипоксии. Это сказывается на весе ребенка: происходит отставание в наборе длины и массы тела, иногда на несколько недель. Недобор в весе дает возможность свободного перемещения в полости матки и к моменту родов может сохранять неправильное расположение относительно оси.
Крупный плод
Риск возрастает при наличии узкого таза 1-2 степени. Ребенку не хватает места для движения, он не может опуститься в малый таз, поэтому занимает неверную позицию.
Многоплодная беременность
При двойне один или оба ребенка могут занять позицию наиболее удобную для них, но затрудняющую роды естественным путем. Иногда первый малыш расположен правильно, а второй ложится поперек, формируя вокруг него своеобразный пояс. Роды естественным путем в этом случае невозможны, они приведут к запущенному поперечному положению и гибели плода.
Иногда поперечное положение наблюдается при преждевременных родах, которые происходят в 28-29 недель и до 37 недель. Опухоли придатков, расположенные над входом в малый таз, также являются фактором риска.
Виды
В зависимости от того, какая часть тела ближе всего располагается (прилегает) к выходу из матки в малый таз (а это начало пути малыша при рождении), различают несколько видов предлежания:
Тазовое
Примерно у 4-6% беременных женщин малыш располагается к выходу попой или ножками. Полным тазовым предлежанием называется такое положение в матке, при котором малыш нацелен в сторону выхода ягодицами. Его еще называют ягодичным. Ножным считается такое предлежание, при котором в сторону выхода «смотрят» ножки ребенка – одна или обе. Смешанным (комбинированным или неполным) тазовым предлежанием считается такое положение, при котором к выходу прилегают и ягодицы, и ножки.
Бывает также коленное предлежание, при котором к выходу прилегают согнутые в коленных суставах ножки малыша.
Причины, по которым малыш занимает тазовое предлежание, могут быть различными, и далеко не все они очевидны и понятны для медиков и ученых. Считается, что головкой вверх и попой вниз чаще всего располагаются дети, чьи мамы страдают патологиями и аномалиями строения матки, придатков, яичников. Женщины, которые перенесли много абортов и хирургических выскабливаний полости матки, дамы с наличием рубцов на матке, часто и много рожающие – тоже в группе риска.
Причиной тазового предлежания может быть хромосомное нарушение у самого ребенка, а также аномалии строения его центральной нервной системы – отсутствие головного мозга, микроцефалия или гидроцефалия, нарушение строения и функций вестибулярного аппарата, врожденные пороки развития опорно-двигательной системы. Из двойни один малыш тоже может принять положение сидя, и опасно, если этот малыш лежит первым к выходу.
Маловодие и многоводие, , обвитие, мешающие развороту крохи, – все это дополнительные факторы риска.
Головное
Головное предлежание считается правильным, предусмотренным в качестве идеального для ребенка самой природой. При нем к выходу в малый таз женщины прилегает головка малютки. В зависимости от позиции и вида позиции ребенка различают несколько видов головного предлежания. Если кроха повернут к выходу затылком, то это головное предлежание. Первым на свет появится именно затылок. Если малыш расположен к выходу в профиль, это переднетеменное или височное предлежание.
Лобное предлежание – наиболее опасное. При нем малыш «пробивает» себе дорогу лбом. Если малыш повернут к выходу личиком, это значит, что предлежание называется , именно лицевые структуры крохи появятся на свет первыми. Безопасным для матери и плода в родах считается затылочный вариант головного предлежания. Остальные виды – разгибательные варианты головного предлежания, нормальными их считать довольно трудно. При прохождении по родовым путям, например, при лицевом предлежании, существует вероятность травмирования шейных позвонков.
Также головное предлежание может быть . О нем говорят на «финишной прямой», когда живот «опускается», малыш прижимается головкой к выходу в малый таз или частично выходит в него слишком рано. В норме этот процесс протекает в течение последнего месяца до родов. Если опущение головки происходит раньше, беременность и предлежание также считаются патологическими.
В головном предлежании обычно к 32-33 неделе беременности расположены до 95% всех малышей
Поперечное
И косое, и поперечное положение тела малыша в матке, характеризующееся отсутствием как таковой предлежащей части, считаются патологическими. Такое предлежание встречается редко, только 0,5-0,8% всех беременностей протекают при таком осложнении. Причины, по которым малыш может расположиться поперек матки или под острым углом к выходу в малый таз, также достаточно трудно систематизировать. Они не всегда поддаются разумному и логичному объяснению.
Чаще всего поперечное положение плода свойственно женщинам, беременность которых протекает на фоне многоводия или маловодия. В первом случае малыш имеет слишком большое пространство для перемещений, во втором его двигательные возможности существенно ограничены. Часто рожавшие женщины страдают перерастянутостью связочного аппарата и мышц матки, которые не обладают достаточной эластичностью, чтобы фиксировать положение плода даже на больших сроках беременности, ребенок продолжает менять положение тела.
Возможные осложнения
Поперечное положение — очень опасная и для роженицы, и для ребенка ситуация, которая приводит к следующим осложнениям:
- Раннее излитие амниотических вод. В 99% случаев околоплодная жидкость отходит раньше положенного срока. Излитие ограничивает подвижность ребенка, из-за чего может произойти выпадение конечности из матки. Намного опасней выпадение пуповины, она пережимается, что ведет к нарушению кровообращения и смерти плода.
- Травма матки. При запущенном поперечном положении плода нередко происходит разрыв половых органов. После излития вод ребенок может оказаться в таком положении, что его плечико упирается в маточную стенку. Матка начинает интенсивно сокращаться, плечико малыша ударяется об ее стенку, что ведет к растяжению нижней части органа. Без срочного кесарева сечения стенка матки разрывается.
- Хориоамнионит — воспаление оболочек плода и инфицирование амниотической жидкости. Вследствие хориоамнионита развиваются острый сепсис и перитонит.
- Гипоксия плода. Длительный промежуток между появлением на свет и излитием вод вызывает кислородное голодание у ребенка. Если даже малыш родится живым, у него будут тяжелые физические и психические патологии. Клиническим признаком тяжелой острой гипоксии является аритмия.
- Смерть младенца из-за неправильного положения. Из-за сильных схваток и высокого тонуса матки тельце ребенка сгибается в груди. Шансов выжить при таких родах у младенца нет.
От осложнений в родах и во время вынашивания ребенка никто не застрахован, даже если малыш расположен на первый взгляд правильно. Однако наиболее опасными считаются тазовое и поперечное предлежание.
Главная опасность тазового предлежания плода кроется в вероятности преждевременных родов. Такое происходит примерно в 30% беременностей, при которых малыш располагается в животе у мамы головкой вверх. Очень часто у таких женщин происходит преждевременное излитие околоплодных вод, оно носит стремительный характер, вместе с водами нередко выпадают части тела малыша – ножка, ручка, петли пуповины. Все эти осложнения могут привести к серьезной травме, которая может сделать малыша инвалидом с рождения.
В начале родов у женщин с тазовым предлежанием достаточно часто развивается слабость родовых сил, схватки не приносят желаемого результата – шейка не раскрывается или раскрывается очень медленно. В родах существует риск запрокидывания головки или ручек ребенка, травм шейного отдела позвоночника, головного и спинного мозга, отслойки плаценты, наступления острой гипоксии, которая может привести к гибели ребенка или тотальным нарушениям работы его нервной системы.
Для роженицы тазовое положение плода опасно тяжелыми разрывами промежности, матки, возникновением массированного кровотечения, травмами таза.
Достаточно часто тазовое предлежание сочетается с обвитием пуповиной, гипоксией плода, патологиями плаценты. Детки в тазовом предлежании нередко имеют меньшую массу тела, они гипотрофичны, имеют нарушения обмена веществ, страдают врожденными пороками сердца, патологиями желудочно-кишечного тракта, а также почек.
Если малыш расположен в головном предлежании затылком к выходу продольно, никаких осложнений возникнуть не должно ни во время беременности, ни в процессе родов. Другие варианты головного предлежания могут стать причиной затруднений в родах, ведь головке будет сложнее продвигаться по родовым путям, ее разгибание произойдет не в сторону крестца матери, что может привести к гипоксии, слабости родовых сил.
Опасность поперечного предлежания заключается в том, что естественные роды вряд ли можно осуществить без тяжелых отклонений. Если косое положение малыша еще как-то можно попытаться скорретировать уже в процессе родов, если оно все-таки ближе к головному, то полное поперечное коррекции практически не подлежит.
Последствиями таких родов может стать тяжелая травма опорно-двигательного аппарата малыша, его конечностей, тазобедренной области, позвоночника, а также головного и спинного мозга. Эти травмы редко носят характер вывиха или перелома, обычно это более серьезные поражения, которые по сути делают ребенка инвалидом.
Часто дети в поперечном предлежании испытывают хроническую гипоксию по время беременности, длительное кислородное голодание приводит к необратимым изменениям в нервной системе и развитии органов чувств – зрения, слуха.
Что такое членорасположение плода?
Для прогнозирования протекания родов важно также членорасположение плода. Под этим акушерским термином понимается расположение ручек, ножек, головки младенца по отношению к его туловищу
Физиологичной считается позиция плода, когда тельце согнуто, голова опущена к груди, согнутые и в коленных, и в тазобедренных суставах ножки прижаты к животу, а ручки скрещены на грудной клетке.
Малыш, когда не спит, постоянно совершает движения, меняющие членорасположение. Однако затем конечности вновь располагаются на положенных местах. Лишь в 1–2% случаев головка плода может быть приподнята, а ручки и ножки занимают неправильное положение.
Различные виды членорасположения возможны и при тазовом предлежании. К ним относятся:
- Ягодичное предлежание, когда внизу оказываются ягодицы младенца, ручки сложены на груди, а ножки вытянуты вдоль тела, ступнями касаясь головы. Возможен также полный или неполный вид, когда одна или обе ножки смотрят вниз, при этом они согнуты как в коленных, так и в тазобедренных суставах. Смешанный тип отличает правильное членорасположение, но внизу оказывается не головка, а попка.
- Очень редко встречается ножное предлежание, когда малыш как бы сидит над выходом в малый таз на скрещенных ножках. При этом положение головы может варьироваться.
- Коленное означает, что к выходу в малый таз направлены коленки крохи.

Профилактика осложнений
Роды – процесс сложный и ответственный. Лишь 37% рожениц справляются с ним самостоятельно. Чтобы избежать осложнений, надо регулярно консультироваться с гинекологом, а при необходимости лечь в больницу на сохранение.
При самом физиологичном расположении ребенка надо помнить о возможности осложнений. Затухание родовой деятельности, узкий таз, патология плодных оболочек, травмы в прошлых родах, хронические заболевания могут привести к нарушению процесса. Низкая вероятность благополучно родить без медицинской помощи – повод заранее продумать, где и как рожать. Здоровье и матери, и малыша зависит от того, насколько благополучно пройдет разрешение от беременности.
Ведение беременности
Предлежание плода формируется к 32 неделям. Тазовое предлежание, выявленное до III ультразвукового скрининга, лечения не требует. Поворот плода на головку происходит спонтанно у большинства беременных женщин.
Окончательный диагноз выставляется на сроке 36 недель. Но даже в этом случае у 8% женщин происходит спонтанный поворот плода до срока естественных родов. Чтобы уточнить расположение ребенка в полости матки, нужно повторить УЗИ на сроке 40-41 неделя или ранее при запуске родовой деятельности.
При выявлении тазового предлежания на сроке 36 недель рекомендуется:
- Оценка факторов риска. Выявляются иные возможные противопоказания для естественных родов. Женщина должна быть информирована о высоком риске осложнений при рождении ребенка через естественные родовые пути.
- Лечебная гимнастика. Назначается на сроке 28-30 недель, практикуется до 36 недель.
- Наружный акушерский поворот плода на ножку. Проводится на сроке 36 недель только в условиях стационара с возможностью выполнения экстренного кесарева сечения.
Лечебная гимнастика
Упражнения лечебной гимнастики выполняются самостоятельно или под руководством инструктора. Первородящим женщинам рекомендуется заниматься в группах.
Метод Диканя практикуется с 28 недель гестации. Лежа на твердой кровати или кушетке, беременная женщина поворачивается попеременно на каждый бок и остается в таком положении по 10 минут. Процедура повторяется 3-5 раз трижды в день перед едой.
Метод Фомичевой назначается с 32 недель. Сначала проводится разминка (ходьба на носках и пятках, высокое поднимание коленей). Далее беременной женщине нужно занять исходное положение – ноги на ширине плеч, руки опущены. Из этого положения делаются упражнения:
- сделать наклон в сторону – влево и вправо поочередно;
- сделать небольшой наклон назад, прогнуться в пояснице;
- развести руки в стороны на вдохе, повернуть туловище, свести руки вместе на выдохе;
- поднимать согнутую в тазобедренном и коленном суставе ногу, касаясь руки.
После того как головка плода установится у входа в таз, рекомендуется носить бандаж до срока естественных родов. Ношение бандажа удерживает ребенка в нужном положении и препятствует рецидиву.
Для разворота плода на головку предложено большое число различных методик, однако их эффективность не доказана. Вероятность спонтанного переворота плода невелика. Но вреда от лечебной гимнастики не будет. Предложенные упражнения придают сил мышцам, улучшают общее состояние женщины и служат хорошей подготовкой к предстоящим родам.
Наружный акушерский поворот
Показания:
- срок беременности от 36 недель;
- одноплодная беременность;
- подвижность ягодиц плода;
- согнутое положение головки плода;
- нормальное количество околоплодных вод;
- удовлетворительное состояние плода по УЗИ и КТГ.
Противопоказания:
- многоплодная беременность;
- многоводие или маловодие;
- излитие околоплодных вод;
- разгибательное положение головки плода;
- неподвижность ягодиц плода;
- аномалии развития матки;
- пороки развития плода;
- хроническая гипоксия плода;
- наличие показаний к кесареву сечению.
Подготовка:
- Введение токолитиков – препаратов, расслабляющих мышечный слой матки.
- Тазовое предлежание, расположение плаценты и пуповины подтверждается повторно по УЗИ. Ультразвуковое исследование проводится не позднее, чем за сутки до процедуры.
- КТГ для оценки состояния плода.
- Опорожнение мочевого пузыря женщины.
Наружный поворот выполняется врачом. Доктор одну руку кладет на ягодицы плода, другую – на головку, и толкает в нужное положение. Если первая попытка не удалась, можно повторить манипуляции. После завершения процедуры проводится контрольное УЗИ и КТГ. В течение суток женщина остается под наблюдением в стационаре, после чего выписывается домой.
Поворот плода сопровождается некоторым дискомфортом для женщины. Выраженность неприятных ощущений зависит от индивидуального порога чувствительности. Общая продолжительность процедуры – не более 5 минут.
Наружный поворот проводится под постоянным контролем сердцебиения плода. При развитии брадикардии (ЧСС менее 120 ударов в минуту) манипуляции прекращаются.
Осложнения:
- брадикардия плода в результате пережатия или перекручивания пуповины;
- отслойка плаценты;
- преждевременное излитие околоплодных вод;
- запуск родовой деятельности.
Эффективность наружного поворота – 60-70%. Чем больше срок беременности, тем выше процент неудач.
Как проходят роды?
Как уже говорилось, чаще всего роды протекают в сгибательном затылочном предлежании. Это классические роды, своеобразный «золотой стандарт» акушерства. При них риски травматизма малыша и мамы минимальны. При затылочном предлежании пропорции между размерами рождающейся головки и размерами таза женщины находятся в идеальном соответствии.
По мере продвижения по родовым путям малыш естественным образом разворачивается, и его затылок оказывает повернутым в лону, а личико – к крестцу. Когда головка прорезается, малыш разворачивает плечи и лицом оказывается повернут к бедру матери. Это обеспечивает наиболее безопасное и легкое прохождение тела ребенка.
Иногда такие роды требуют применения акушерских щипцов, хотя в последнее время их стараются использовать как можно реже, поскольку само их наложение представляет собой большой риск травмирования малютки.
При лицевом предлежании роды, если принято решение о естественном родоразрешении, проходят классически, правда, врачи внимательно следят, чтобы малыш не травмировал лицевые структуры, поскольку выходить он будет подбородком вперед. Если возникает угроза травмы или разрывов матки и шейки, проводят срочное кесарево сечение.
При лобном предлежании самостоятельные роды нежелательны, обычно проводится плановое кесарево сечение. Если же по каким-то причинам спонтанные роды происходят, они рискуют быть затяжными, процесс изгнания плода из матки будет длительным и может сопровождаться затуханием силы схваток.
Конечно, опытный акушер может теоретически произвести разворот малыша вручную, но это в процессе родов представляет определенную опасность травмирования шейного отдела позвоночника ребенка. После таких травм чаще всего рождаются дети-инвалиды.
При любом виде головного предлежания, кроме лобного, самостоятельные роды возможны, если доктор сочтет, что размеры ребенка и размеры таза женщины вполне сопоставимы. Даже идеальное затылочное предлежание может закончиться кесаревым сечением, если ребенок крупный и не соответствует размерам таза.
Решение о выборе тактики родов принимается обычно на 36-37-ой неделе беременности. Если назначается кесарево сечение, женщине нужно явиться на госпитализацию заранее, не дожидаясь, когда начнутся спонтанные схватки. Обычно плановые операции врачи стараются проводить на сроке 38-39 недель беременности.
Особенности ведения беременности
Основная проблема, способная осложнить ход беременности при поперечном предлежании, это преждевременные роды. При этой патологии повышается риск раннего разрыва плодного пузыря — это запускает механизм родов
Преждевременные роды в такой ситуации несут в себе множество рисков, поэтому очень важно их не допустить, а для этого будущей матери требуется соблюдать несколько правил:
- ограничить физические нагрузки;
- минимизировать стресс;
- регулярно посещать врача и выполнять все его предписания;
- заниматься специальной гимнастикой, направленной на коррекцию позиции ребёнка.
Гимнастика, с помощью которой можно «заставить» малыша перевернуться, должна быть предписана врачом, самостоятельное назначение каких-либо нагрузок запрещено. Врач определяет допустимые упражнения и их количество в зависимости от состояния женщины и ребёнка. В число этих упражнений обычно входят такие задания:
- лечь на твёрдую поверхность, принять расслабленное положение, лёжа на одном боку, провести так около 7–10 минут, сделать несколько глубоких вдохов, перевернуться через спину на противоположный бок; выполнять по 3–4 подхода в день;
- принять позу лёжа на спине, под поясницу подложить валик или подушку, ноги устроить на возвышение так, чтобы они были расположены выше головы на 25–30 см; отдыхать так по 10 минут 2–3 раза в день;
- принять коленно-локтевую позу, размеренно дышать; оставаться в такой позе 15–20 минут по 2–3 раза в сутки.
Видео: гимнастика для переворота ребёнка
Гимнастику не разрешают выполнять при наличии у будущей матери следующих проблем:
- гестоз;
- угроза преждевременных родов (зрелая шейка матки на недоношенном сроке);
- кровяные выделения из родовых путей (это может быть симптомом отслойки плаценты);
- узкий таз;
- рубец на матке;
- патология пуповинных сосудов;
- предлежание плаценты или её низкое расположение.
Гимнастика для беременных, назначаемая врачом, иногда помогает добиться поворота малыша в нужное положение
Кроме подобной гимнастики, для того, чтобы развернуть малыша в нужную позицию, подходят занятия аквааэробикой, плаванием. Спать полезно на том боку, к которому направлена голова ребёнка.
Ранее для придания ребёнку нужного положения использовалась врачебная процедура разворота плода. Она выполнялась в двух вариантах:
- наружный разворот выполняется путём давления на живот беременной;
- внутренний разворот — во время родов, при открытой шейке матки, акушер вводит руки внутрь матки и разворачивает плод.
На текущий момент эта манипуляция практически не применяется, а некоторых странах и вовсе запрещена. Риски различных осложнений слишком велики — возможно обвитие пуповиной, отслоение плаценты, разрыв матки и прочие. Доктора предпочитают дождаться принятия малышом правильного положения естественным способом, а если этого не произойдёт — провести кесарево сечение.
Самостоятельные роды считаются более безопасным и физиологичным способом для появления ребёнка на свет, именно поэтому врачи стараются сделать всё возможное для того, чтобы плод всё же развернулся и лёг головой вниз. Но если это не происходит, то проводится оперативное родоразрешение — это практически безопасная операция, которая длится менее часа, зачастую при этом женщина находится в сознании и сразу же видит своего младенца. Так что не стоит бояться или расстраиваться, если врач назначает плановое кесарево, ведь в приоритете — здоровье и жизнь ребёнка.
План «переворот»
Если срок родов приближается, а малыш все еще в неправильном положении, не стоит паниковать. Паниковать вообще никогда не стоит, а беременным тем более. Есть план действий!
Шаг 1. Корригирующая гимнастика…
…поможет «уговорить» малыша занять правильную позицию перед родами. Ее проводят после 24 недель или в определенные сроки третьего триместра. Общие противопоказания к любому комплексу упражнений: угроза прерывания беременности, предлежание плаценты. Но бывают и другие особенности беременности, при которых занятие гимнастикой может быть опасно. Прежде чем выполнять любые (!) упражнения, обязательно проконсультируйтесь с врачом!
При тазовом предлежании
- Лягте на бок, но не на мягкую поверхность. Полежите 10 минут на одном боку, повернитесь на другой, полежите еще 10 минут. Поворачивайтесь с боку на бок 3–4 раза. Такие несложные упражнения следует выполнять 2–3 раза в течение дня.
- Лягте на спину, приподняв таз. Для этого положите подушки под ноги и поясницу. Ноги должны быть на 20–30 см выше головы. В таком положении можно проводить 10–15 минут 2–3 раза в день.
- Примите коленно-локтевую позу. Постойте так 15–20 минут. Повторяйте 2–3 раза в день.
Что происходит: При выполнении подобных упражнений стимулируется двигательная активность плода, и он получает больше возможности для поворота.
При поперечном (косом) положении
- Лечь на бок в соответствии с положением плода: головка слева — на правый бок, справа — на левый. Ноги согнуты в коленных и тазобедренных суставах. Лежать 5 минут.
- Глубокий вдох, поворот на противоположный бок. Лежать 5 минут.
- Выпрямить ногу (при 1-й позиции — правую, при 2-й позиции — левую), другая нога остается согнутой.
- Охватить руками колено, отвести его в сторону, противоположную позиции плода. Туловище наклонить вперед. Согнутой ногой описать полукруг, касаясь передней брюшной стенки, сделать глубокий, удлиненный выдох и, расслабляясь, выпрямить и опустить ногу.
Что происходит: Легкое механическое «подталкивание» малыша мышцами в правильное положение.
Шаг 2. Дополнительные действия
- При поперечном положении рекомендуется спать на том боку, где расположена головка плода.
- При тазовом предлежании поворот малыша головкой вниз стимулирует плавание (после консультации врача!).
Шаг 3. Визит к остеопату
После 35-й недели врач в условиях стационара может провести поворот плода (при поперечном и косом, реже — при тазовом предлежании). В течение всей «операции» ведется контроль состояния матери и ребенка. Процедура имеет противопоказания к проведению и большой риск появления осложнений и травм, поэтому проводится в крайних случаях.
Шаг 4. Закрепление результата
Как только старания увенчались успехом и маленький «забастовщик» решил принять правильно положение, важно помочь ему «закрепиться». Для этого приобретите дородовый бандаж, носите его в течение дня и делайте специальное упражнение (консультация врача!)
Сядьте на пол, разведите колени в стороны и как можно ближе прижмите их к полу. Прижмите друг к другу ступни. Оставайтесь в такой позе 10–15 минут. Выполнять можно несколько раз в день.
Что происходит: растяжение связок и мышц таза, что способствует вставлению головки в таз.
Положение плода при беременности
По какому сценарию пойдут роды, зависит и от того, как ваш ребенок расположился в матке относительно входа в малый таз. Поэтому перед появлением на свет врач и акушерка проверяют положение ребенка. С помощью первого приема Леопольда они устанавливают характер предлежания плода.
Идеально, когда перед родами ребенок находится в переднем виде затылочного предлежания. При этом он упирается подбородком в грудь. Как правило, при таком положении плода роды протекают без больших проблем и продолжаются не слишком долго.
При переднем затылочном предлежании ребенок разворачивается так, что его спинка, располагавшаяся раньше сбоку, теперь проходит параллельно брюшной стенке матери, он смотрит назад. В такой позиции плод опускается глубже в родовой канал, наклоняя головку как можно ниже к груди. Прежде чем пройти через влагалище, он выпрямляет голову и слегка запрокидывает ее назад.
В редких случаях при головном предлежании наблюдается иное расположение ребенка.
Он может находиться, например:
- В заднем виде затылочного предлежания, когда во время родов его спинка обращена не к животу матери, а к ее позвоночнику.
- В переднеголовном предлежании со слегка откинутой назад головкой, причем спинка повернута к позвоночнику матери. При таком положении головы ребенок продвигается по родовому каналу уже иначе. Поскольку это затрудняет роды, они могут продлиться несколько дольше. Довольно часто требуется рассечение промежности.
- Если ваш ребенок находится в лицевом или лобном предлежании, роды не могут произойти самопроизвольным путем. Такое расположение настолько неблагоприятно, что естественные роды длились слишком долго. Кроме того, подвергается опасности и кислородное снабжение ребенка. Кесарево сечение здесь гораздо надежнее.
Причины косого положения плода
Для обеспечения безопасности жизни матери и ребенка следует как можно раньше определить эту патологию, поспособствовать правильному развороту всеми возможными способами. В противном случае будут проводиться роды с помощью кесарева сечения. Для постановки диагноза используется визуальный осмотр, а также ультразвуковое исследование.
Исходя из клинической практики, для аномального положения плода на последних сроках беременности существуют следующие предпосылки:
- многоплодная беременность;
- узкий таз матери;
- новообразования в органах малого таза, миома матки;
- нетипичная форма матки, с загибом, седловидная;
- предлежание плаценты;
- слабые мышцы передней брюшной стенки и тазового дна.
Иногда происходит самостоятельный разворот плода при начале схваток, такие роды принимаются без особенных трудностей. Роды с аномальным положением плода обязательно должны проводиться в медицинском учреждении при участии компетентного акушера.