Мочеполовой, кишечный и японский шистосомоз: способы заражения, симптомы, диагностика, лечение
Содержание:
Причины
Основная причина заболевания – контакт с загрязнённой водой. Заражению подвержены люди, которые проживают в бедных районах с антисанитарными условиями. Шистосомы проникают в организм во время мытья, стирки, купания в заражённой воде.
S. japonicum можно заразиться через траву, с которой соприкасались заражённые моллюски. Эта разновидность паразита опасна для сельскохозяйственных работников.
Принципы поведения, которые способствуют распространению шистосомоза:
- ходьба босиком;
- контакт с заражённой водой;
- испражнение в необорудованных для этого местах;
- опорожнение мочевого пузыря при купании в водоёмах.
 Река Меконг — источник Schistosoma mekongi. Купание в таких реках может стать причиной заболевания.
Река Меконг — источник Schistosoma mekongi. Купание в таких реках может стать причиной заболевания.
Клиническая картина
Мочеполовой шистосомоз. Аллергический дерматит, связанный с внедрением церкариев при мочеполовом шистосомозе наблюдается редко.
Через 3—12 нед после заражения у некоторых инвазированных лиц развивается острый шистосомоз, проявляющийся высокой лихорадкой, ознобами, потами, головной болью, болями в спине и конечностях. Возможны появление уртикарной сыпи, увеличение селезенки и печени. Характерны выраженная эозинофилия и лейкоцитоз в крови.
Наиболее ранним и типичным симптомом хронической фазы болезни является терминальная гематурия. Отмечаются боли над лобком и в промежности, возможны рецидивы лихорадки, токсико-аллергических реакций, похудание. При цистоскопии обнаруживают беловато-желтые гранулемы, инфильтраты, эрозии, язвы, «песчаные пятна» — просвечивающие сквозь слизистую оболочку обызвествленные яйца шистосом. Наиболее частые осложнения — пиелонефрит, нефролитиаз, гидронефроз, поражение предстательной железы. В поздние сроки возможно развитие легочного сердца.
При кишечном шистосомозе внедрение личинок сопровождается дерматитом, лихорадкой. Острый шистосомоз развивается в течение первых 3 мес после заражения. Характеризуется лихорадкой, интоксикацией, тошнотой, рвотой, болями в животе, частым жидким стулом, иногда с примесью крови, снижением массы тела. В крови, так же как и при мочеполовом шистосомозе, — лейкоцитоз, эозинофилия.
В хронической стадии преобладают симптомы дистального колита. Отмечают ноющие боли по ходу толстой кишки, понос или запор, возможно их чередование. При обострениях стул частый, дизентериеподобный (слизисто-кровянистый). Наблюдают схваткообразные боли в животе, тенезмы. При эндоскопии обнаруживают картину катарального и катарально-геморрагического колита. В поздние сроки возможно развитие портального цирроза печени.
При японском шистосомозе реакцию на внедрение циркариев отмечают редко. Острый период болезни (болезнь Катаямы) наблюдают значительно чаще, чем при других видах шистосомоза, причем он может протекать как в легкой, так и в тяжелой, молниеносной, форме с редко выраженной интоксикацией, поражением ЦНС и сердечно-сосудистой системы.
В хронической стадии преимущественно поражаются кишечник, печень, брыжейка.
Диагноз основывается на клинико-эпидемиологических данных. Диагноз подтверждается обнаружением яиц в фекалиях (при мочеполовом шистосомозе в моче), данными эндоскопических исследований (ректороман ос копия, цистоскопия). В качестве вспомогательных используют серологические методы (РСК, РИФ, ИФА) и кожную аллергическую пробу.
Лечение проводят празиквантелем (билтрицид, азинокс). При кишечном и мочеполовом шистосомозе препарат назначают в дозе 40 мг/кг однократно, при японском — по 30 мг/кг 2 раза в течение суток.
Прогноз серьезный. В остром периоде возможны летальные исходы при японском шистосомозе. Летальность в поздние сроки связана с развитием цирроза печени, гидронефроза, опухолей мочевого пузыря, сердечно-легочной недостаточности.
Профилактика. Основные направления: раннее выявление и лечение больных, уничтожение моллюсков в водоемах биологическими и химическими методами, отказ от купания, хождения по воде в зараженных водоемах.
Ющук Н.Д., Венгеров Ю.Я.
Опубликовал
Симптомы и патогенез
Самые ранние признаки заболевания связаны с проникновением паразита в организм человека. В момент внедрения личинок в кожу человек может заметить боль, как будто его укололи иглой. В течение нескольких часов на коже появляются симптомы аллергии:
- высыпания;
- зуд;
- отёчность;
- покраснение.
Пример высыпаний на руке вызванных паразитом
Шистосомы активно движутся в тканях тела, попадают в сосуды, а по ним двигаются в направлении кишечника и мочевого пузыря, где откладывают яйца. Больной человек становится заразным через 1-1,5 месяца после внедрения шистосом в организм.
Креативное и познавательное видео о попадании шистосом в организм человека:
Кожные проявления болезни могут сочетаться с симптомами интоксикации:
- головная боль;
- потеря аппетита;
- мышечные боли;
- ночная потливость.
Выраженность этих симптомов зависит от индивидуальных особенностей больного и количества проникших в его организм паразитов.
Спустя 5-6 дней кожные изменения исчезают. Следующие симптомы связаны уже с миграцией паразита внутри человеческого тела.
Шистосомам нужно от одной до трёх недель, чтобы достичь лёгких человека. В момент проникновения паразитов в лёгкие начинается кашель, сопровождающийся мокротой, которая может содержать в себе кровь. Лимфоузлы, печень, селезёнка у больного человека увеличены. Анализ крови показывает высокое содержание лейкоцитов и эозинофилов. Эта стадия продолжается от одной до двух недель.
Острый шистосомоз, вызываемый японской разновидностью паразита и шистосомой Мансона, называется лихорадкой Катаямы. Он начинается спустя 1-2 месяца после проникновения паразитов в организм человека. Болезнь начинается внезапно, в течение двух и более недель человек страдает от лихорадки. У больного появляется сухой кашель, увеличивается селезёнка, печень, на коже возможно появление крапивницы. В крови повышается содержание лейкоцитов и эозинофилов, возрастает СОЭ.
Далее шистосомоз переходит в хроническую стадию. Она связана с достижением паразитами половозрелого состояния. С этого момента проявления болезни варьируются в зависимости от формы заболевания.
Симптомы мочеполового шистосомоза
Если паразиты проникли в мочевой пузырь человека, примерно через месяц после заражения он обнаружит у себя следующие симптомы:
- гематурия (примесь в моче крови, которая становится заметной в конце акта мочеиспускания);
- дизурические явления (болезненное и учащённое мочеиспускание, изменение количества мочи);
- коликообразные боли в области поясницы (если поражены мочеточники);
- воспаление предстательной железы у мужчин;
- вагинальные кровотечения, сбои менструального цикла у женщин.
Обычно заболевание начинается с неприятных ощущений в процессе мочеиспускания. При отсутствии лечения очаг заражения распространяется на соседние органы.
Симптомы кишечного шистосомоза
Кишечную форму заболевания можно заподозрить, если у больного наблюдаются расстройства стула, возникшие через несколько недель после проникновения паразитов через кожу. В тяжёлых случаях возможны кровотечения из прямой кишки, потеря веса, отёчность ног и живота.
Если организм поражён шистосомой Мансона, заболевание протекает в более лёгкой форме. Японская шистосома даёт более выраженные симптомы болезни.
Признаки заболевания:
- зуд и высыпания на месте внедрения церкариев;
- изменения стула (нерегулярность, запоры, диареи);
- боли в животе.
Прогноз
Прогноз в большинстве случаев шистосомоза благоприятный, но развитие осложнений может замедлить выздоровление. При отсутствии лечения возможен летальный исход, обусловленный тяжёлыми поражениями печени, лёгких, головного мозга. Сложнее всего лечится шистосомоз, вызванный японской разновидностью паразита.
Осложнения
При шистосомозе стенки внутренних органов постоянно повреждаются паразитами. Кроме того, гельминты отравляют организм продуктами своей жизнедеятельности. Все виды шистосом могут приводить к раковым заболеваниям, расстройствам метаболизма, аллергическим реакциям.
Шистосома Мансона:
- кишечное кровотечение, железодефицитная анемия;
- диарея, дизентерия;
- фиброз портальных трактов, гепатомегалия, асцит.
Японская шистосома:
- судороги, приступы эпилепсии;
- речевые и зрительные нарушения;
- цирроз печени.
Мочеполовая шистосома:
- кровотечение из мочевыводящих путей;
- железодефицитная анемия;
- обструктивная уропатия;
- кальциинирование мочевого пузыря.
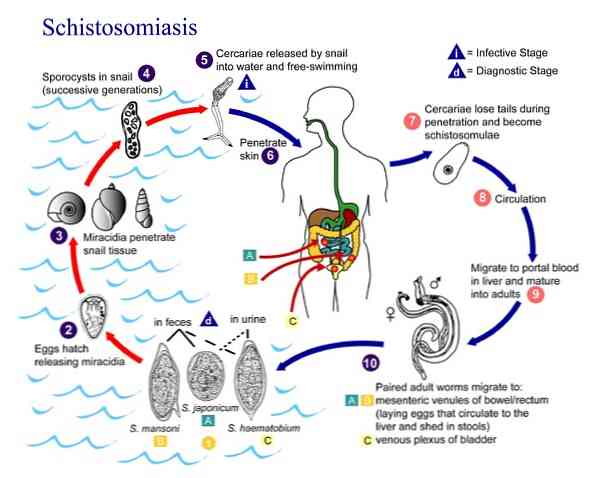
Жизненный цикл
Инкубационные яйца
Когда самка откладывает яйцеклетку, яйцо является незрелым, поэтому ей требуется около 10 дней в тканях, чтобы завершить развитие miracidium внутри.
После созревания яйцо имеет средний срок жизни 12 дней, чтобы достичь просвета кишечника и быть вытесненным через фекалии, где они могут оставаться от 24 до 72 часов, пока не достигнут пресноводного пруда, где вылупляются, в противном случае они погибают.
Яйца выводятся в воду под воздействием соответствующей температуры 28ºC и наличия естественного света (солнечные лучи). Оболочка яйца разбивается, и выходит мирацидий.
Нашествие промежуточного хозяина
У miracidium мало времени, чтобы плавать и находить своего промежуточного хозяина, улитку рода Biomphalaria, который находится в реках пресной воды и медленного течения.
В этом роде есть несколько видов, в том числе: B. glabrata, B. straminea, B. havanensis, B. prona и Б. Шрамми. B. glabrata является основным хозяином S. mansoni.
Мирацидии привлекают водорастворимые вещества, выделяемые моллюсками. При обнаружении они прилипают к мягким частям улитки (усики, голова и ступня) с выделениями адгезивных желез мирацидия..
Затем с помощью секрета апикальной железы проникновения мирацидий, сопровождаемый оптимальной температурой от 18 до 26ºC, попадает внутрь улитки..
Затем miracidium становится матерью или первичным спорохистом, из которого происходит от 200 до 400 спороцист (бесполое размножение). Они высвобождаются из материнского спороквеста и направлены в гепатопанкреас улитки, где они установлены..
Спустя 4-5 недель они превратились в многочисленные церкарии с помощью процесса, называемого полиэмбрионией. Этот процесс приводит к приблизительно 300 000 церкарий для каждого miracidia, введенного в моллюска. Позже церкарии выделяются мягкими частями улитки.
Нашествие окончательного хозяина
Церкарии не питаются, будучи в состоянии жить до 96 часов, однако большинство из них умирает в течение 24 часов.
До этого времени они должны найти своего окончательного хозяина, человека. Когда они вступают в контакт с кожей мужчины, они проникают в нее через литические выделения их желез проникновения..
В этом процессе теряет хвост и с этого момента называется schistosomulo (подростковый червь).
Они мигрируют в кожные венулы и в течение 2 дней достигают правой стороны сердца и оттуда в легкие. Затем они проходят от артериолярного канала к венозным каналам и достигают левой части сердца, чтобы быть распределенными системным артериальным кровообращением..
Необходимо, чтобы им удалось пройти через систему портала, чтобы они могли полностью развиваться, те, которые не успевают умереть. После помещения в внутрипеченочную портальную систему через 1-3 месяца они становятся взрослыми, и начинается совокупление..
Самец мигрирует вместе с самкой в направлении, противоположном кровотоку, и направляется в сторону венул (геморроидальное сплетение и брыжеечные венулы сигмовидной кишки и остальная часть толстой кишки, где находится яйцеклетка самки).
Выпуск яиц за границу
Для этого самка, даже парная, вводится в капилляры подслизистой и слизистой оболочки, откладывая яйца (300 / день / самка). Они должны выйти в стуле.
Тем не менее, это не всегда так, и яйца могут иногда переноситься кровью в печень, легкие и другие органы, что является важным фактором в патологии..
Цикл у человека длится от 6 до 8 недель.
Лечение шистосомоза
Шистосоматоз поддается консервативным методам лечения с использованием такого общедоступного противопаразитарного препарата как Празиквантел. Лечение шистосомы может быть достаточно быстрым — не более недели, все зависит от особенностей течения и тяжести состояния больного.
Доктора
специализация: Инфекционист
Чекулаева Наталья Петровна
4 отзываЗаписаться
Подобрать врача и записаться на прием
Лекарства
Празиквантел
- Антимонила натрия тартат — антигельминтный препарат, используется в форме 1%-ного раствора, который вводят внутривенно, начиная с дозы 3 мл и постепенно увеличивая до 13 мл, не превышая суммарно 150 мл. Длительность лечения – 12 инъекций каждые 48 часов.
- Амбильгар – средство с шистосомо- и амебоцидным действием. Предусмотрено принимать перорально, суточная доза устанавливается в расчёте 25 мг на 1 кг веса не мене 5-7 дней. Не рекомендован при тяжелых поражения печени, портокавальном анастамозе, сильном истощении, дефиците белка, запущенной анемии и эпилепсии.
- Этренол – противогельминтный препарат, помогает как при кишечном, так и мочеполовом шистосомозе. Прием однократный, необходимо внутримышечно ввести дозу 2-3 мг/кг.
- Оксамнихин (Vansil) – препарат используется в случаях шистосомоза Мансони. Суточную дозу рассчитывают с учетом веса тела: детям – 20 мг/кг, взрослым – 15 мг/кг.
- Празиквантел — противогельминтное средство с широким спектром действия. Рекомендуемая доза: 20 мг/кг 2 раза в день. Не следует принимать во время беременности или в период кормления грудью.
Оперативные вмешательства обычно проводятся в случае таких осложнений как стеноз мочеточников.
Лечение Шистосомоза (бильгарциоза):
Стратегия ВОЗ по борьбе против шистосомоза направлена на уменьшение заболеваемости с помощью периодического, целенаправленного лечения празиквантелом. Такое лечение подразумевает регулярное лечение всех людей из групп риска.
Целевыми группами для лечения являются:
• дети школьного возраста в эндемичных районах;
• взрослые из групп риска в эндемичных районах, например беременные женщины и кормящие матери, люди, по роду деятельности контактирующие с зараженной паразитами водой, такие как рыбаки, фермеры и ирригационные работники, а также женщины, контактирующие с зараженной паразитами водой во время домашней работы.
• целые общины, живущие в эндемичных районах.
Шистосомоз безопасно и эффективно лечится празиквантелом. Лекарство прописывают детям в дозе, зависящей от массы тела (50 мг празиквантела на 1 кг массы тела). Для назначения правильной дозы детей или взвешивают или, что легче, измеряют их рост. Рост и масса связаны между собой, поэтому рост можно использовать вместо массы для расчета количества таблеток празиквантела, которые следует прописать ребенку. Проще всего это сделать с помощью «таблеткомера» (‘tablet pole’), который представляет собой рейку для измерения роста детей с нанесенными на ней делениями с указанием количества таблеток, соответствующего росту ребенка. Для определения правильного количества таблеток для каждого ребенка, его просто прислоняют к «таблеткомеру».
Празиквантел для лечения шистосомоза можно без угрозы для здоровья назначать одновременно с альбендазолом, применяемым для лечения инфекций, вызываемых кишечными геогельминтами, такими как круглые глисты, власоглавы и анкилостомы.
Повторное инфицирование шистосомами весьма вероятно, поэтому курс лечения следует повторить через год, если ребенок снова инфицировался. Курс лечения проводится врачом или медико-санитарным работником, а также учителями, обученными лечению детей в школе.
Кого нельзя лечить?
• Если дети уже чувствуют недомогание по какой-либо иной причине, например, имеют повышенную температуру, курс лечения следует отложить до улучшения самочувствия.
• Если девочки беременны, не следует назначать им курс лечения в течение первых трех месяцев беременности.
• Детей с хроническим заболеванием, таким как серповидноклеточная анемия.
• Детей в возрасте до одного года.
Наблюдаются ли какие-либо побочные эффекты?
Празиквантел совершенно безопасен, и большинство людей не ощущает никаких побочных эффектов от его приема; лишь незначительное количество больных сообщают о легких и кратковременных симптомах. Они могут включать в себя головную боль, повышенную температуру, боль в желудке, диарею и рвоту. Наиболее вероятно проявление побочных эффектов у людей с тяжелой формой гельминтоза. Если наблюдаются тяжелые и непрекращающиеся побочные эффекты, детей следует направить в больницу
Детям перед приемом лекарства следует дать небольшую порцию основной пищи для недопущения каких-либо побочных эффектов.
Какую пользу приносит лечение?
Шистосомоз может приводить к очень тяжелому состоянию больного, и поэтому важно, во избежание некоторых описанных выше последствий инфекции, лечить детей. После лечения у детей улучшается общее самочувствие, они значительно меньше пропускают школу из-за болезней, у них улучшается способность концентрироваться и они активнее работают во время школьных занятий.
Возбудитель
Шистосомы во взрослом состоянии выглядят как длинные черви с телом цилиндрической формы. На концах у них имеются приспособления для присасывания. Паразиты питаются частицами крови, передвигаясь по венам хозяина.
Самка этого гельминта производит сотни яиц в сутки. Они проникают в мочевой пузырь или кишечник хозяина, а затем выделяются в окружающую среду во время испражнения. Часть яиц остаётся в кровеносных сосудах и тканях. Это основная причина воспалительных процессов, которые происходят в организме животного или человека, больного шистосоматозом.
Яйца паразита, которые выделились вместе с мочой и калом больного животного или человека, должны попасть в водоём, чтобы продолжить своё развитие. Они остаются жизнеспособными в течение двух дней, за это время яйца могут проникнуть в организм пресноводного моллюска, в теле которого образуются инвазионные личинки.
На момент выхода из тела моллюска личинки превращаются в церкарии, способные внедряться в кожу и слизистые покровы окончательных хозяев (людей, животных, птиц). В организме окончательного хозяина формируются половозрелые особи, которые обитают в кровеносных сосудах брюшной полости. Продолжительность жизни паразита, обосновавшегося в теле человека, – от 8 до 30 лет.
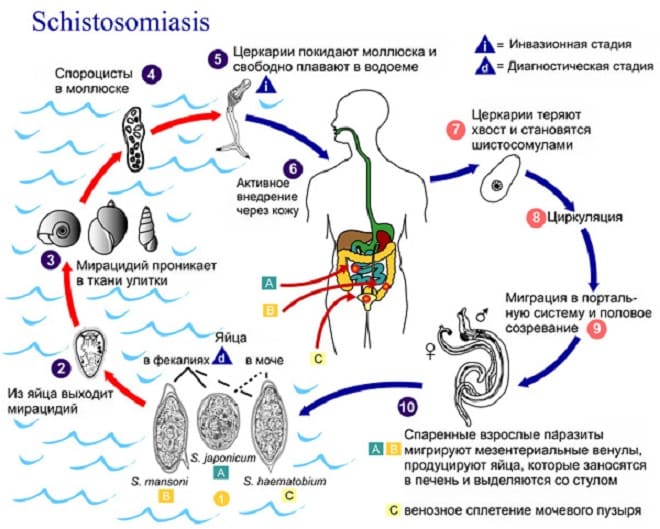 Цикл развития Шистосомоза
Цикл развития Шистосомоза
Симптомы кишечного шистосомоза Мэнсона
Антигены гельминтов оказывают сенсибилизирующее воздействие на организм хозяина.
Острая стадия шистосомоза протекает как следствие аллергической перестройки организма. Симптомы кишечного шистосомоза проявляются через 2-16 (чаще 4-6) недель после заражения. Возникает лихорадка неправильного типа, ухудшается аппетит. Больных беспокоят частый жидкий стул, иногда с примесью крови и слизи, боли в животе. Нередко отмечаются тошнота и рвота. Увеличиваются размеры печени и селезенки. Могут появиться кашель с мокротой, у маленьких детей — одышка, цианоз, тахикардия, гипотония. В крови обнаруживаются эозинофилия и лейкоцитоз. На коже появляется зудящая сыпь, отмечаются локальные отеки кожи. Поражения нервной системы (адинамия, возбуждение, иногда коматозное состояние) отмечаются редко.
В хронической стадии оставшиеся в тканях яйца шистосом служат причиной воспалительных реакций, гранулематозного и фиброзного процессов. Наибольшие патологические изменения развиваются в стенке толстой кишки, в печени и легких. Различают три основные формы хронической стадии кишечного шистосомоза: интерстициальную, гепатоспленомегалическую и легочную. Интерстициальная форма связана с поражением толстого отдела кишечника, особенно его дистальных отделов. Появляется жидкий стул, чередующийся с запорами. Характерные симптомы кишечного шистосомоза Мэнсона: боли в животе ноющего характера, часто образуются трещины заднего прохода, развивается геморрой. Гепатоспленомегалия с портальной гипертензией развивается через 5-15 лет после заражения, появляются признаки нарушения функций печени и селезенки: больные жалуются на чувство тяжести и боли в области подреберий, снижение аппетита, похудение, развитие отеков нижних конечностей и асцит. Возникают пищеводные и желудочные кровотечения. При длительном течении болезни развивается цирроз. Дальнейшее развитие патологических процессов приводит к гибели больного от развившейся печеночной недостаточности, тромбоза сосудов печени, кровотечений или в результате острой сердечно-сосудистой декомпенсации. У 5-10% больных развивается легочная форма кишечного шистосомоза. При этом больные жалуются на одышку, повышенную утомляемость, тахикардию, головокружение, боли в области грудной клетки. Образование гранулем и разрастание фиброзной ткани вокруг яиц шистосом, поступающих по воротной системе в печень, создает пресинусоидальный блок, приводящий к развитию портальной гипертензии. Возникает варикозное расширение вен пищевода и желудка, спленомегалия. В условиях застоя в системе воротной вены отмечается занос яиц шистосом в легкие и другие органы. Занос яиц может вызвать поражения червеобразного отростка, желчного пузыря, поджелудочной железы, половых органов, спинного и редко головного мозга. Как осложнение могут быть кровотечения из вен пищевода, желудочные кровотечения, флегмоны и абсцессы желудка и кишечника, спаечная болезнь, полипоз прямой и сигмовидной кишок, развитие синдрома легочного сердца и др.
Шистосомоз кишечный интеркалярный
Хронический кишечный шистосомоз, распространенный в тропических районах Африки, патогенетически и клинически сходный с кишечным шистосомозом Мэнсона, но отличающийся от него более доброкачественным течением.
Что вызывает хронический кишечный шистосомоз?
Возбудитель — Schistosoma intercalatum, морфологически сходная с S. haematobium. Яйца несколько крупнее. Их размеры 140-240 х 50-85 мкм. Яйца выделяются с калом.
Болезнь хронический кишечный шистосомоз регистрируется в Заире, Габоне, Камеруне, Чаде.
Эпидемиология шистосомоза
Основной источник заражения окружающей среды при всех шистосомозах — больной человек. Некоторые животные (обезьяны, грызуны) также могут заражаться S. mansoni, но в распространении шистосомоза значимой роли не играют. S. japonicum имеет значительно более широкий круг хозяев и, по-видимому, может поражать всех млекопитающих и достигать в них половой зрелости, поэтому животные, особенно домашние (крупный рогатый скот, свиньи, лошади, собаки, кошки и др.), могут быть резервуаром инфекции.
Промежуточные хозяева шистосом — пресноводные моллюски: для S. haematobium — родов Bulinus, Physopsis, Planorbis: для S. mansoni — рода Biomphalaria; для S. japonicum — рода Oncomelania. Ежедневно тело инфицированного моллюска покидает до 1500-4000 и более церкариев, а в итоге за период жизни моллюска — до нескольких сот тысяч инвазионных личинок шистосом.
Естественная восприимчивость людей к заражению всеми пятью видами шистосом всеобщая. В высокоэндемичных очагах поражённость людей шистосомозом достигает максимума во втором десятилетии жизни, затем снижается вследствие формирующегося иммунитета. Отмечают определённый уровень невосприимчивости к суперинвазии и низкую интенсивность инвазии после реинфекции. Шистосомы наиболее чувствительны к воздействию иммунных механизмов организма хозяина в течение первых дней после заражения, т.е. в стадии мигрирующих личинок.
Человек заражается шистосомозом при купании, стирке белья, при работе в водоёмах, сельскохозяйственных работах на поливных землях, во время религиозных обрядов и других контактов с заражённой водой. Местом заражения служат как естественные, так и искусственные водоёмы. Появлению новых очагов способствует строительство новых ирригационных сооружений, усиление миграции населения, связанное с хозяйственным освоением новых территорий, туризмом, паломничеством. Из различных групп населения по роду деятельности чаще заражаются сельские жители, рыбаки, садоводы, сельскохозяйственные рабочие, но особенно велик риск заражения детей (обычно заражаются дети и подростки в возрасте 7-14 лет), так как их игры часто связаны с водой. Ареал различных форм шистосомоза охватывает 74 страны и территории мира тропического и субтропического пояса, в которых, по данным ВОЗ, число инфицированных превышает 200 млн человек, из них более 120 млн страдают клинически манифестными формами болезни, а 20 млн имеют серьёзные осложнения. В странах Африки отмечают как изолированные очаги мочеполового, кишечного шистосомоза, так и сочетанное их распространение. В ряде стран центра Западной Африки (Габон, Заир, Камерун. Чад) выявлены очаги, где регистрируют одновременно мочеполовой, кишечный и интеркалатныи шистосомоз. Изолированные очаги мочеполового шистосомоза отмечают в странах Ближнего и Среднего Востока, а сочетание мочеполового и кишечного шистосомоза — в Йемене, Саудовской Аравии. Ареал японского шистосомоза охватывает Китай, Малайзию, Филиппины, Индонезию, Японию; ареал меконгового шистосомоза — Кампучию, Лаос. Таиланд. В странах Центральной и Южной Америки и на островах Карибского бассейна (за исключением Кубы) распространён кишечный шистосомоз (S. mansoni).
Что провоцирует / Причины Шистосомоза (бильгарциоза):
Возбудителем шистосомоза у человека являются Schistosoma haematobium (мочеполовой шистосомоз), Schistosoma mansoni (кишечный шистосомоз) и Schistosoma japonicum (японский шистосомоз с явлениями аллергии, развитием колита, гепатита, цирроза печени). Шистосомоз мочеполовой системы, который впервые был обнаружен Бильгарцом, получил название бильгарциоза.
Шистосомоз поражает, в основном, людей, занимающихся сельским хозяйством и рыболовством. Женщины, использующие в домашней работе зараженную паразитами воду, например для стирки белья, также подвергаются риску. Особо уязвимы перед инфекцией дети из-за их привычек, связанных с гигиеной и играми.
На северо-востоке Бразилии и в Африке передвижения беженцев и миграция населения в городские районы способствуют проникновению болезни в новые районы. Рост численности населения и, соответственно, потребностей в энергии и воде часто приводит к таким схемам развития и изменениям в окружающей среде, которые также способствуют передаче инфекции.
По мере развития экотуризма и поездок в «неизбитые места» все большее число туристов заражается шистосомозом, иногда в форме тяжелой острой инфекции и с развитием необычных симптомов, включая паралич.
Профилактические мероприятия
Профилактика шистосомозов может быть индивидуальной и общественной (на уровне здравоохранения и государства). Индивидуальная профилактика заключается в соблюдении ряда правил:
- 1Так как шистосомозы не являются типичным заболеванием для РФ, при подготовке к туристической поездке в страны Азии, Африки, Южной Америки (см. выше) необходимо внимательно изучить информацию об инфекционных болезнях в данном регионе. Путешественникам следует быть готовым к обращению в местные медицинские центры и клиники, владеть английским, французским или испанским (в зависимости от выбранной страны) языком, достаточным для общения с врачом.
- 2При возникновении настораживающих симптомов (лихорадка, боли в области печени, живота, мочевого пузыря, тошнота и рвота, нарушение стула, примеси в кале и моче) нельзя заниматься самолечением, «оставлять» лечение до возвращения в Россию. Почему? Потому что основная масса российских клиник не приспособлена для лечения тропических болезней, вместе с тем для тропических стран это обыденное явление (как у нас грипп). Следовательно, лабораторная диагностика шистосомозов в них более доступна.
- 3При посещении эндемичных стран желательно избегать купания, ныряния в стоячих пресноводных водоемах возле населенных пунктов и пастбищ, а также хождения босиком, лежания на траве у берега.
- 4Дети должны находится под наблюдением взрослых, к ним применяются те же самые правила.
- 5Перед поездкой членам семьи желательно получить консультацию инфекциониста о необходимости химиопрофилактики (это будет зависеть от сопутствующих заболеваний, выбранной страны для путешествий и длительности пребывания в ней). По возвращении следует обратиться к тому же самому специалисту для осмотра и выполнения лабораторных тестов.
Общественной профилактикой занимаются здравоохранение эндемичных стран, ВОЗ и государственные структуры. Основная проблема — отсутствие доступа к нормальной питьевой воде и невозможность соблюдения санитарных правил. В африканских, азиатских деревнях населению приходится жить, употреблять воду, стирать и мыться, поить животных и мыть посуду в одной и той же воде из близлежащего пресного водоема.
Именно поэтому основными задачами являются улучшение жилищных и бытовых условий коренного населения, контроль за заболеваемостью шистосомозом среди людей и домашних животных, ранняя диагностика и доступность медикаментозных препаратов, химиопрофилактика.
Информация предназначена для пациентов и широкого круга читателей и не может быть использована в качестве руководства для самолечения и самодиагностики.
| Возбудитель кишечного шистосомоза | Промежуточный хозяин | Географическое распространение |
|---|---|---|
| Schistosoma intercalatum, шистосома интеркалатум | Пресноводные моллюски рода Bulinus | Центральная и Западная Африка |
| Schistosoma mansoni, шистосома мэнсона | Моллюски рода Tropicorbis и рода Biomphalaria | Страны Африки, Среднего Востока, Карибского бассейна и Южной Америки |
| Schistosoma guineensis | Пресноводные моллюски рода Bulinus | Западная Африка |
| Schistosoma malayensis | Моллюски рода Robertsiella | Малайзия |
| Schistosoma japonicum, японский сосальщик | Моллюски рода Oncomelania | Юго-Восток Азии, (Китай, Филиппины, Индонезия) |
| Schistosoma mekongi | Моллюски рода Neotricula | Лаос, Камбоджа, Тайланд |
| Schistosoma mattheei | Пресноводные моллюски рода Bulinus | Африка |
Вид гельминта
Режим дозирования Празиквантела
Побочные эффекты и меры предосторожности
Schistosoma mekongi и japonicum
60 мг/кг в сутки, разделенные на три приема в течение дня
В связи с отсутствием достаточного количества исследований препарат относится к группе В для применения в период беременности. Вместе с тем ВОЗ одобряет назначение празиквантела, если риск заболевания выше, чем риск возможных осложнений беременности
Препарат не изучался у детей младше 4 лет, поэтому не рекомендуется в данной возрастной категории
Остальные виды шистосом, в том числе и гематобиум
40 мг/кг в сутки, разделенные на два приема в течение дня, лучше через 12 часов