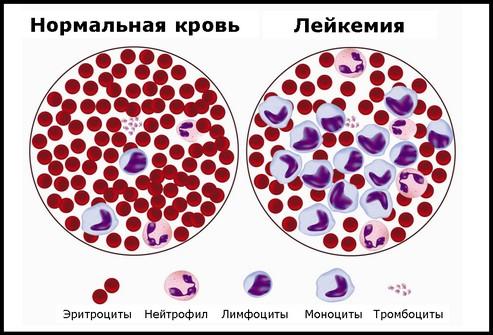
Лейкоцитоз: причины, симптомы и лечение
Содержание:
- Диагностика лейкоцитоза
- Лимфоцитарный лейкоцитоз
- 1. У Вас низкий уровень гемоглобина и мало эритроцитов
- Виды лейкоцитоза
- Классификация
- Эозинофильный лейкоцитоз
- Лейкоцитоз: симптомы заболевания
- Как понизить уровень лейкоцитов в крови
- Лейкоцитоз при беременности
- Диагностика
- Диагностика и лечение
- Базофильный лейкоцитоз
- Корректировка лейкоцитоза
- Прогноз
- Нормы лейкоцитов в крови
- Норма содержания в крови
- Какое количество лейкоцитов считается повышенным?
Диагностика лейкоцитоза
Диагноз лейкоцитоз устанавливается по результатам клинического анализа крови. Прием у врача-терапевта проходит в два этапа: составление анамнеза и осмотр пациента. После анализа полученных данных врач назначает дополнительные исследования для выявления и подтверждения заболевания, вызвавшего лейкоцитоз.
Рассмотрим виды возможных исследований.
- Развернутый анализ крови и биохимический анализ крови. Определяется лейкоцитоз в мазке крови на наличие токсической зернистости нейтрофилов, а также атипичных мононуклеаров.
- Выявление патогена с помощью бактериального посева крови, сочи, мокроты. Идентификация патогена позволит точно определить причину и назначить эффективное лечение.
- Аллергодиагностика. Для подтверждения аллергической природы лейкоцитоза в рамках исследований измеряется уровень иммуноглобулина Е методом ИФА. Также могут проводиться кожные и провокационные аллергические пробы.
- Рентгенография. Этот метод может быть использован для обследования органов грудной клетки, суставов и т.д.
- УЗИ. Эффективный метод диагностики при большом количестве заболеваний. УЗИ помогает выявить, например, увеличение размера почек, уплотнение чашечно-лоханочной системы, также оно актуально для выявления вегетации на клапанах и т.д.
Исследования в нашей клинике проводятся на самом современном оборудовании, в максимально оперативные сроки.
Лимфоцитарный лейкоцитоз
Лимфоцитарный лейкоцитоз (лимфоцитоз) — нередкий гематол, признак; встречается при некоторых острых (коклюш, вирусный гепатит) и хрон, инфекциях (туберкулез, сифилис, бруцеллез), при инф. мононуклеозе. Описан так наз. инф. лимфоцитоз, протекающий с выраженным увеличением количества лимфоцитов в крови (см. Лимфоцитоз острый инфекционный). При лимфоцитарном Л. повышается абсолютное количество лимфоцитов в крови (абсолютный лимфоцитоз), обусловленное увеличением поступления в кровь лимфоцитов из органов лимфоцитопоэза. Механизмы, ответственные за развитие лимфоцитарного Л. при инф. заболеваниях, окончательно не выяснены. Можно предполагать, что в результате воздействия возбудителя в организме усиливается выработка гуморальных стимуляторов лимфоцитопоэза. При этом уменьшается способность лимфоцитов выделять специфический ингибитор лимфоцитарной пролиферации — лимфоцитарный кейлон (см. Кейлоны). Стойкий лимфоцитарный Л. является характерным признаком хронического лимфолейкоза.
Увеличение абсолютного количества лимфоцитов в периферической крови может быть обусловлено и перераспределением лимфоцитов в сосудистом русле. Так, при физ. и эмоциональном напряжении увеличение количества лимфоцитов в крови связано с переходом лимфоцитов из маргинального в циркулирующий пул. Нередко состояния, протекающие с нейтропенией, трактуются как лимфоцитоз. Однако абсолютное содержание лимфоцитов в крови при этом не увеличено, но наличие нейтропении приводит к увеличению процента лимфоцитов в лейкоцитарной формуле.
1. У Вас низкий уровень гемоглобина и мало эритроцитов
Гемоглобин – это дыхательный белок внутри красных кровяных клеток, переносящий кислород. В общем анализе крови белок обозначают аббревиатурой HBG. Если гемоглобин ниже 130 – 140 грамм/литр, то у Вас, вероятно, анемия или малокровие. Но отклонение от указанной в бланке нормы на 10 г/л обычно не имеет серьезного диагностического значения.
Важно!
В женском организме всегда меньше гемоглобина, поэтому не стоит волноваться, если после месячных его значение у Вас будет в пределах 120 – 140 г/л. Это абсолютная норма для женщин.
Как правило, при анемии вместе с гемоглобином уменьшается уровень эритроцитов, поэтому оба показателя рассматривают вместе.
Низкий уровень гемоглобина и эритроцитов наблюдается, если:
- в Вашей пище мало микроэлементов и витаминов, необходимых для синтеза гемоглобина;
- Вы недавно потеряли много крови;
- у Вас периодически выделяется небольшое количество крови с рвотными массами, мокротой, калом или мочой;
- Вы отравились или перенесли острое инфекционное заболевание;
- у Вас патология костного мозга или Вы принимаете препараты, угнетающие кроветворную систему.
Внешне недостаток гемоглобина может никак не проявляться, но если Вас часто беспокоят такие симптомы как общая слабость, бледность кожи и учащенное сердцебиение, диагноз анемии налицо.
Гемоглобин ниже нормы может быть симптомом дисфункции печени и почек, дефицита белка или избытка других веществ в крови, например, триглицеридов, лейкоцитов и патологических гемоглобинов. Последние образуются при болезнях крови. Нередко гемоглобин не снижен, но из-за разбавления крови в 1 мл его становится относительно мало. Например, если почки вовремя не удаляют воду из организма, жидкая часть крови увеличивается. Чтобы избежать ложных результатов, обязательно проинформируйте врача, если накануне пили много воды или у Вас часто отекают ноги. Абсолютно нормальным является небольшое снижение гемоглобина у беременных, ведь кровь у них всегда немного «разбавляется». Но если со второго триместра беременности гемоглобин находится на отметке менее 110 г/л, значит у будущей мамы дефицит железа.
По уровню гемоглобина можно частично определить причину анемии. Если содержание гемоглобина в крови 85 – 120 г/л, то у Вас недостаток железа. Если же показатель ниже 85 г/л, возможными причинами отклонения могут быть значительная кровопотеря, дефицит витамина B12, угнетение функции костного мозга или интоксикации, из-за которых погибает значительная часть красных кровяных клеток.
Интересный факт
Виды лейкоцитоза
Лейкоцитоз может быть истинным или абсолютным (при увеличении лейкоцитов или мобилизации их запасов из костного мозга), а также перераспределительным или относительным (увеличение количества лейкоцитов в результате сгущения крови или их перераспределения в сосудах).
Различают также следующие виды лейкоцитоза:
1. Физиологический лейкоцитоз: наблюдается после физических нагрузок, приема пищи и т.д.;
2. Патологический симптоматический лейкоцитоз: возникает при некоторых инфекционных заболеваниях, гнойно-воспалительных процессах, а также в результате определенной реакции костного мозга на распад тканей, который вызвало токсическое воздействие или расстройство кровообращения;
3. Кратковременный лейкоцитоз: возникает в результате резкого «выброса» лейкоцитов в кровь, например, при стрессе или переохлаждении. В таких случаях заболевание носит реактивный характер, т.е. исчезает вместе с причиной его возникновения;
4. Нейрофильный лейкоцитоз. Такое состояние чаще всего обусловлено увеличением образования и выхода нейтрофилов в кровь, при этом в сосудистом русле отмечается увеличение абсолютного числа лейкоцитов. Наблюдается при острой инфекции, хроническом воспалении, а также миелопролиферативных заболеваниях (болезни крови);
5. Эозинофильный лейкоцитоз развивается в результате ускорения образования или выхода эозинофилов в кровь. Основными причинами являются аллергические реакции, в том числе на продукты и лекарственные препараты;
6. Базофильный лейкоцитоз обусловлен увеличением образования базофилов. Наблюдается при беременности, неспецифическом язвенном колите, микседеме;
7. Лимфоцитарный лейкоцитоз характеризуется увеличением в крови лимфоцитов. Наблюдается при хронических инфекциях (бруцеллез, сифилис, туберкулез, вирусный гепатит) и некоторых острых (коклюш);
8. Моноцитарный лейкоцитоз встречается крайне редко. Наблюдается при злокачественных образованиях, саркоидозе, некоторых бактериальных инфекциях.
Классификация
Лейкоцитозы разделяются по различным критериям. По биологическому значению выделяют физиологическое и патологическое повышение лейкоцитов в крови. Физиологический лейкоцитоз не несет никакого вреда и наблюдается у каждого здорового человека при определенных обстоятельствах — во время интенсивной мышечной работы (миогенный), через 2-3 часа после приема пищи (алиментарный), во втором триместре беременности (гестационный). Причиной патологического лейкоцитоза выступают заболевания. По степени увеличения уровня лейкоцитов выделяют:
- Умеренный лейкоцитоз. Количество лейкоцитов от 9000 до 15000.
- Высокий лейкоцитоз. Содержание лейкоцитов от 15000 до 50000.
- Гиперлейкоцитоз (лейкемоидная реакция). Концентрация лейкоцитов свыше 50000. Часто присутствует большое количество незрелых форм белых клеток крови.
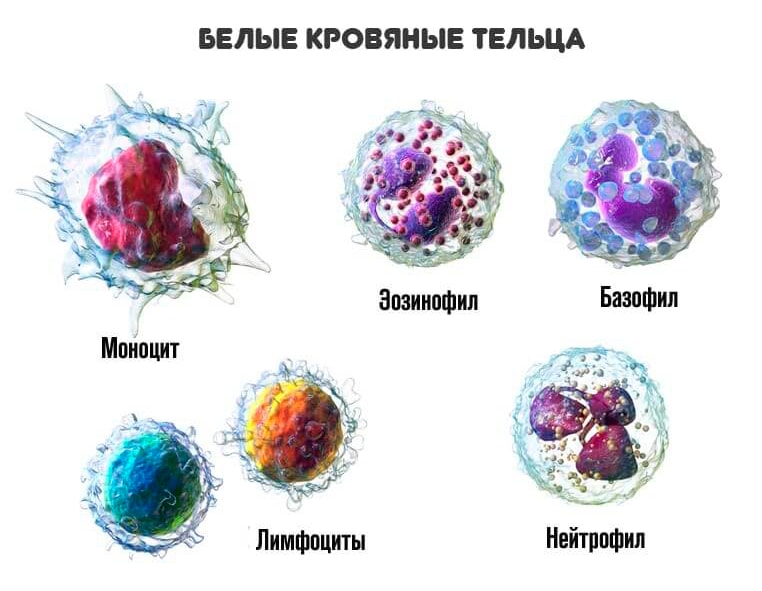
Помимо уровня лейкоцитоза важное значение имеет то, какой именно тип лейкоцитов вышел за пределы нормальных показателей. В зависимости от вида лейкоцитов различают следующие виды лейкоцитоза:
- Нейтрофильный (нейтрофилез). Увеличение нейтрофилов выше 75%. Причиной являются бактериальные инфекции, нагноительные процессы.
- Лимфоцитарный (лимфоцитоз). Содержание лимфоцитов больше 38% (у детей до 7 лет – выше 55%). Частые причины — вирусные инфекции, лимфопролиферативные заболевания.
- Моноцитарный (моноцитоз). Увеличение моноцитов выше 10%. Причинами служат гранулематозные процессы, протозойные инфекции, септический эндокардит.
- Эозинофильный (эозинофилия). Содержание эозинофилов больше 5%. Основными причинами являются глистные инвазии, аллергические реакции, некоторые болезни легких.
- Базофильный (базофилия). Увеличение базофилов выше 1%. Очень редкое состояние. Причиной выступают аллергии, истинная полицитемия, неспецифический язвенный колит.
Эозинофильный лейкоцитоз
Эозинофильный лейкоцитоз (см. Эозинофилия) обусловлен ускорением продукции и (или) выхода эозинофилов из костного мозга в кровь. Он встречается при многих патол, состояниях. Частой причиной эозинофильного Л. являются аллергические реакции немедленного типа, в частности на медикаменты и вакцины. Он нередко наблюдается при ангионевротическом отеке (отеке Квинке), бронхиальной астме, при глистных и кожных аллергических болезнях, узелковом периартериите, эозинофильных легочных инфильтратах, при некоторых инф. заболеваниях (скарлатине), миелоидном лейкозе, лимфогранулематозе. Эозинофильный Л.— один из ранних признаков синдрома Леффлера. В ряде случаев причину этого Л. установить не удается (эссенциальный, или идиопатический, эозинофильный Л.). Патогенез эозинофильного Л. различен. При аллергических реакциях его объясняют способностью гистамина и других биологически активных веществ, выделяемых при этом, стимулировать выход эозинофилов из костного мозга в кровь. Лимфоциты при антигенной стимуляции выделяют факторы, стимулирующие эозинофилоцитопоэз, в т. ч. и созревание клеток-предшественников в направлении эозинофилоцитопоэза. При миелопролиферативных заболеваниях нарастание количества эозинофилов в крови обусловлено увеличением продукции эозинофилов. При наличии эозинофильного Л. необходимо уточнить его причины. Так, при медикаментозном эозинофильном Л. желательно прекратить прием препарата, вызвавшего его, поскольку Л. нередко предшествует развитию тяжелых аллергических реакций.
Лейкоцитоз: симптомы заболевания
- Постоянно сопровождающая человека усталость, которая не покидает в течение продолжительного периода времени. Также о возникновении лейкоцитоза свидетельствует общее недомогание, слабость, вялость.
- Повышенная температура, которая ничем не сбивается.
- Основными симптомами лейкоцитоза принято считать кровоподтеки, которые сильно заметны и бросаются в глаза.
- Обмороки, сильное головокружение – одни из первых признаков, которые могут свидетельствовать о появлении лейкоцитоза.
- Сильное выделение пота, даже если в помещении прохладно или установлен кондиционер.
- Боль, которая распространяется по брюшной полости, а также по рукам и ногам.
- Ухудшение зрения (в этом случае лейкоцитоз начинает стремительно развиваться).
- Затрудненное (как будто происходит удушение) дыхание.
- Нет аппетита.
- Значительное и стремительное снижение веса.
Симптомы лейкоцитоза необходимо знать каждому человеку, и при появлении первых признаков заболевания следует обратиться к специалисту.
Как понизить уровень лейкоцитов в крови
Порядок лечения лейкоцитоза устанавливает врач после дополнительных обследований. Терапия, прежде всего, направляется на устранение факторов, спровоцировавших повышение уровня лейкоцитов. Отдельного лечения для снижения уровня лейкоцитов в крови не предусматривается.
Если повышенное количество лейкоцитов в крови вызвано физиологическими причинами (неправильным питанием, беременностью, перенапряжением), то для того, чтобы его снизить, необходимо изменить свой образ жизни:
- правильно питаться.
- больше отдыхать.
- избегать переохлаждения или перегрева на фоне пониженного иммунитета.
При выявлении лейкоцитоза ни в коем случае нельзя заниматься самолечением. Данное нарушение может иметь временный характер или свидетельствовать о тяжелых заболеваниях, которые требуют медицинского вмешательства, и только специалист способен выяснить, почему количество лейкоцитов растет и как с этим бороться.
(Visited 16 288 times, 3 visits today)
Лейкоцитоз при беременности
Иммунные клетки создают надёжную защиту для матери и будущего ребёнка от различных инфекций, вирусов. Если наблюдается повышенный уровень белых кровяных телец — это является свидетельством наличия инфекции. Пониженный уровень лейкоцитов является свидетельством снижения иммунитета. О наличии почечной патологии будет свидетельствовать высокий лейкоцитоз во влагалищном мазке и анализе мочи.
Причины возникновения лейкоцитоза во время беременности могут быть следующими:
— наличие астмы;
— наличие воспалительного процесса;
— наличие аллергической реакции;
— большие кровопотери;
— инфекционные болезни;
— повреждённые ткани;
— злокачественные новообразования;
— вагинальный кандидоз;
— сильные эмоциональные потрясения.
Беременные, становясь на учёт, в обязательном порядке сдают кровь для выявления уровня лейкоцитов. Наличие лейкоцитоза в этом периоде считается физиологическим явлением, однако, повышенный уровень (более 20) уже будет свидетельствовать о наличии инфекции, как правило, мочевыводящих путей (вагинит, молочница, цистит, кольпит). Партнёр также может стать источником инфекции.
При повышенном лейкоцитозе моча приобретает тёмный цвет, становится мутной с выпадением слизистого рыхлого осадка. В норме считается уровень лейкоцитов до трёх единиц. В некоторых случаях лейкоцитоз может развиваться в течение нескольких часов, что является сильной угрозой для жизни ребёнка.
Слишком высокий уровень лейкоцитов — это всегда признак наличия бактериальной, вирусной инфекции, гнойного процесса, внутреннего кровотечения. Однако надо учитывать, что всегда существует риск развития гиперлейкоцитоза. У заболевания стремительное развитие, порой за считанные часы, которое будет прогрессировать.
Лейкоцитоз представляет угрозу для женщины и плода вплоть до врождённых патологических, хронических заболеваний, может даже спровоцировать выкидыш. Наличие в мазке лейкоцитоза будет свидетельствовать о повышенном количестве гнойных клеток. При этом возможно, отсутствие симптоматики, в том числе и выделений. Наиболее распространёнными причинами возникновения являются:
— Наличие половой инфекции наиболее часто вызывает лейкоцитоз. Возможны следующие симптомы: зуд, выделения, покраснения наружных половых органов. Отсутствие полового контакта в последнее время не может свидетельствовать о том, что инфекции нет.
— Наличие камней в почках. Мелкие камни, проходя мочевой путь, травмируют его, вызывая воспаление.
— Наличие дисбактериоза. Если бактерии патологические или присутствуют в большом количестве, то происходит нарушение бактериального состава мочеполового тракта. Лейкоцитоз возникает в результате воспаления.
— При эрозии шейки матки и цистите лейкоцитоз является сопутствующим явлением воспаления в этих органах. Гной в этом случае будет вытекать во влагалище и проявится в мазке.
Физиологический лейкоцитоз может возникнуть при: сильном стрессе; приёме горячих ванн; спустя 3 часа после приёма пищи; на протяжении второго триместра беременности. Исходя от этого, при сдаче анализа необходимо чтобы будущая мама не принимала пищу, была спокойной, не делала физических нагрузок и не чувствовала усталости, волнения.
Диагностика
Лейкоцитоз выявляется во время исследования клинического анализа крови. Так как причин повышения уровня лейкоцитов довольно много, сначала следует обратиться к врачу-терапевту. Врач собирает подробный анамнез, проводит физикальное обследование больного, включающее измерение температуры тела, осмотр кожных покровов и слизистых оболочек и пр. На основании полученных данных с целью подтверждения заболевания, вызвавшего лейкоцитоз, назначаются следующие исследования:
- Анализы крови. В крови определяются маркеры воспаления – высокая СОЭ и СРБ, аутоантитела (ревматоидный фактор, АЦЦП, антитела к цитоплазме нейтрофилов). Обязательно проводится подсчет лейкоцитарной формулы (процентное соотношение форм лейкоцитов). Изучается мазок крови на предмет наличия токсической зернистости нейтрофилов, атипичных мононуклеаров, теней Боткина-Гумпрехта. В случае подозрения на септическое состояние измеряется пресепсин.
- Выявление патогена. Для идентификации инфекционного возбудителя как причины лейкоцитоза проводится бактериальный посев крови, мокроты, мочи. Методом иммуноферментного анализа определяются антитела (иммуноглобулины класса G и M) к бактериям, вирусам, гельминтам, а при помощи полимеразной цепной реакции обнаруживаются их ДНК.
- Аллергодиагностика. С целью подтверждения аллергической природы заболевания измеряется уровень иммуноглобулина Е (IgE) методом ИФА. Для выявления причинного аллергена выполняются базофильные тесты, различные аллергологические пробы – кожные (скарификационные, аппликационные, прик-тесты), провокационные (назальные, ингаляционные, конъюнктивальные).
- Рентгенография. При пневмониях на рентгенографии органов грудной клетки отмечаются инфильтраты в легких, очаги затемнения, на рентгене суставов у больных артритами – сужение суставной щели, остеопороз, эрозии костной ткани. При остеомиелите на рентгенографии костей обнаруживаются утолщение надкостницы, секвестрационные очаги (участки некроза кости).
- УЗИ. При пиелонефрите на ультразвуковом исследовании ОБП выявляется увеличение размера почек, расширение и уплотнение чашечно-лоханочной системы. Для инфекционного мононуклеоза характерна гепатоспленомегалия. На эхокардиографии могут быть видны вегетации на клапанах, выпот в полость перикарда.
- Гистологические исследования. При подозрении на лейкоз выполняется трепанобиопсия или стернальная пункция, в материале которых обнаруживается гиперплазия гранулоцитарного ростка, большое количество бластных клеток. Для диагностики лимфом проводится аспирационная биопсия увеличенного лимфатического узла, в биоптате выявляется лимфоцитарная гиперклеточность, разрастание коллагена, гигантские клетки Березовского-Штернберга.
Диагностика и лечение
Лечение патологии начинается с анализа симптоматики у пациента, поэтому метод терапии будет полностью зависеть от основного заболевания, повлёкшего резонанс.
Для выявления стадии и формы лейкоцитоза сдаются:
- общий и развёрнутый анализ крови на уровень лейкоцитов;
- биопсия костного мозга, лимфатических узлов, селезёнки и печени;
- берётся мазок периферической крови.
Расшифровку показателей выполняет только терапевт. На основании этих данных уточняется диагноз и назначается курс лечения. У детей диагностику проводит врач-педиатр. Чтобы устранить клеточный дисбаланс крови, начинают с лечения основного заболевания.
Препараты принимают в зависимости от поставленного диагноза:
- Предотвратить развитие инфекции и сепсиса позволяет курс антибиотиков.
- Употребление антибактериальных средств замедляет дальнейшее заражение крови.
- Для снижения уровня кислоты в моче назначают антациды.
- Если присутствуют аллергические реакции, принимают антигистаминные средства.
- Проводится процедура лейкаферезного очищения. Кровь очищается от избытка лейкоцитов при помощи лейкафереза.
- Регулируется рацион. Следует включить продукты, поднимающие гемоглобин в крови. Однако употребление мяса и печени стараются ограничить. В меню обязательно должны присутствовать витамины группы В (особенно витамин В9).
Есть отличительные особенности в лечении детского лейкоцитоза. Помимо устранения основной болезни, ставшей причиной патологии, проводят щадящую медикаментозную терапию. Применяют антибиотики и противовоспалительные средства. В крайнем случае выполняют лейкаферез.
У беременных женщин лечить дисбаланс клеточного состава крови стараются очень аккуратно, чтобы не повредить плод. Препараты подбираются индивидуально, учитывая срок и чувствительность женского организма. Только если присутствуют инфекции, не поддающиеся другим способам лечения, назначают приём антибиотиков. Если женщина отказывается принимать лекарственные средства, воспалительные процессы могут вызвать непредвиденные последствия.
Мне нравитсяНе нравится
Базофильный лейкоцитоз
Базофильный лейкоцитоз, обусловленный увеличением продукции базофилов,— сравнительно редкий гематологический признак. Увеличение количества базофилов в крови может наблюдаться при микседеме, неспецифическом язвенном колите, аллергических реакциях, при беременности. В этих случаях количество базофилов увеличивается незначительно и не приводит к существенному увеличению количества лейкоцитов. Часто увеличение количества базофилов отмечается при хрон. миелоидном лейкозе, что является прогностически неблагоприятным признаком, свидетельствующим о возможности развития терминальной стадии.
Корректировка лейкоцитоза
Способ терапии лейкоцитоза – прерогатива врача. Обязательно полное клинико-лабораторное обследование. Суть коррекции – устранение первопричины, факторов, которые провоцируют повышение уровня лейкоцитов. Никакого отдельного лечения для снижения уровня лейкоцитов в крови нет.
Если повышенное количество лейкоцитов в крови физиологично, нужно просто поменять образ жизни:
- сбалансировать рацион;
- принимать пищу в одно и то же время, небольшими порциями;
- отказаться о жарки, копчения, все варить, запекать;
- высыпаться;
- больше отдыхать при переутомлении;
- дозировать физическую нагрузку;
- избегать переохлаждения или перегрева.
Самолечение при выявлении лейкоцитоза опасно! Симптом может свидетельствовать о серьезном заболевании. Без врача здесь не обойтись.
https://youtube.com/watch?v=IvMhtrlimuQ
Людмила Жаворонкова
Прогноз
Лейкоцитоз сам по себе не может быть предиктором последствий или осложнений. По нему невозможно предсказать прогноз и риск летального исхода. Исход напрямую зависит от причины, т.е. болезни, вызвавшей лейкоцитоз, а также от степени ее тяжести. Например, острая респираторная вирусная инфекция практически всегда протекает доброкачественно, заканчивается полным выздоровлением и никак не влияет на продолжительность жизни. Такие патологии, как системные васкулиты, гемобластозы, характеризуются высоким процентом смертности. Поэтому при любом уровне повышения лейкоцитов в крови показано тщательное обследование, направленное на выяснение причины и своевременное начало лечения.
Редакция сайта
Коллектив авторов с высшим и средним медицинским образованием, имеющих многолетний опыт работы в практической медицине, узкопрофильные специалисты и врачи общей практики.
Нормы лейкоцитов в крови
Количество белых кровяных телец у человека в нормальном состоянии – величина непостоянная. Она зависит от множества факторов, главный из которых – возраст. В медицине принята следующая градация нормативных показателей лейкоцитов:
| Возрастная категория | Нормативный показатель, 109/л |
|---|---|
| Новорожденные | 10-30 |
| От рождения до семи дней | 9-15 |
| От семи до 14-ти дней | 8,5-14 |
| От двух недель до полугода | 7,7-12 |
| От полугода до двух лет | 6,6-11,2 |
| Три-четыре года | 5,5-15,5 |
| Пять-шесть лет | 5-14,5 |
| Семь-десять лет | 4,5-13,5 |
| 11-16 лет | 4,5-13 |
| Взрослые | 4-9 |
В принципе, диапазоны нормального количества лейкоцитов достаточно широки. Связано это с тем, что даже без патологий этот показатель колеблется, в зависимости от ряда факторов. В частности, на уровень кровяных клеток влияют:
- приемы пищи,
- физические нагрузки,
- время суток,
- перегрев или переохлаждение.
Кроме того, нужно отметить еще ряд интересных нюансов, касающихся норм лейкоцитов. Во-первых, у только что рожденных детей высокий уровень лейкоцитов связан с тем, что они впервые встречаются с внешней средой, выходя из-под защиты матери. Поэтому активизируются все защитные функции и наблюдаются повышенные лейкоциты в крови у ребенка.Во-вторых, у женщин в период беременности лейкоциты немного завышены. Связано это с состоянием физиологического стресса, которым является беременность и показатель до 15*109/л не является свидетельством патологии.
И в-третьих, у взрослых женщин границы нормального показателя лейкоцитов принято расширять до 3,3-10*109/л, так как на количество белых кровяных телец влияет гормональный фон, который является величиной непостоянной.
Норма содержания в крови
Лабораторные исследования позволяют определить количество лейкоцитов в крови. Результат зависит от возраста, пола, состояния здоровья человека. Для анализа нужна венозная или капиллярная кровь натощак. Прием жирной пищи, алкоголя а также некоторых медикаментов может исказить результаты.
| Пол и возраст | Норма содержания, х109 ед/л |
| Новорожденные (1-3 дня) | 7-32 |
| Дети до 1 года | 6-17,5 |
| 1-2 года | 6-17 |
| 2-6 лет | 5-15,5 |
| 6-16 лет | 4,5-13,5 |
| 16-21 года | 4,5-11 |
| Мужчины | 4,2-9 |
| Женщины | 3,98-10,4 |
| Пожилые мужчины | 3,9-8,5 |
| Пожилые женщины | 3,7-9 |
Повышение уровня лейкоцитов
Содержание этих клеток в крови человека выше нормы называется лейкоцитоз. Незначительное временное повышение может быть вызвано чрезмерными физическими нагрузками, стрессами, сменой климата, беременностью, в период менструации. Такое отклонение от нормы не является признаком заболеваний. Патологией считается превышение нормального показателя в 2-3 раза. Вызвать избыток лейкоцитов могут:
- аллергия, онкологические заболевания, паразитарные инфекции, скарлатина — при повышении нормы эозинофилов;
- туберкулез, коклюш, лимфолейкоз — при высоких лимфоцитах;
- инфекционные заболевания – вызывают повышение моноцитов;
- внутренние кровотечения, шок, воспаления – вызывают рост уровня нейтрофилов.
Важно!
Следует обратиться к врачу за дальнейшей диагностикой, если человек испытывает постоянную усталость, отсутствие аппетита, происходит снижение веса. Такие симптомы могут указывать на рост лейкоцитов, вызванный заболеванием.
Для нормализации содержания этих клеток нужно исключить причину лейкоцитоза. Следует соблюдать режим дня, правильно питаться, следить за уровнем физических нагрузок. В более серьезных случаях назначают антибиотикотерапию, гормональные и противоаллергические средства.
Недостаток лейкоцитов
Дефицит этих клеток в крови называется лейкопения. Это состояние более опасно, чем лейкоцитоз, поскольку организм не способен бороться с заболеваниями из-за нехватки лейкоцитов. Понижение их концентрации может быть вызвано нехваткой полезных веществ – витаминов группы В, железа, меди, фолиевой кислоты. При интоксикации организма, бактериальных инфекциях, гепатите и осложненном гриппе также наблюдается снижение их уровня. Еще одна причина — нарушения в работе костного мозга. Они могут быть вызваны онкологическими аутоиммунными заболеваниями, отравлением тяжелыми металлами, прохождением химиотерапии. Лейкопения проявляется :
- повышенной температурой тела;
- слабостью, бледностью кожи;
- головными болями;
- усиленным потоотделением;
- одышкой;
- тахикардией.
https://youtube.com/watch?v=1zFMpZ8SwSc
На низкие лейкоциты указывают обострение хронических болезней, герпес, кожные инфекции, кровоточивость десен, заболевания ЖКТ. В случае когда снижение лейкоцитов является следствием перенесенного инфекционного заболевания, их уровень нормализуется самостоятельно. Следует укреплять иммунитет, правильно питаться, избегать переохлаждений. При наличии серьезных патологий больному назначают антибиотики, препараты для улучшения обменных процессов и выведения токсинов, переливания крови. Кроме того, пациент нуждается в специальных условиях для лечения.
Лейкоциты — основной показатель здоровья человека. Их отклонение от нормы требует дальнейшей диагностики. Клинический анализ крови позволит выявить избыток или дефицит лейкоцитов в крови. Дальнейшие рекомендации и лечение назначает врач.
Мне нравитсяНе нравится
Какое количество лейкоцитов считается повышенным?
Содержание иммунных клеток (лейкоцитов) в крови коррелируется возрастом, питанием и даже временем суток. Априори у детей иммунных клеток, то есть, лейкоцитов – больше. Гендерных различий для количества лейкоцитов практически нет. Состав крови здорового взрослого человека, мужчины или женщины, по количеству клеток белой крови выглядит так:
- нейтрофилы – около 55% (из них около 70% – сегментоядерные до 6% – палочки);
- лимфоциты – приблизительно 35%;
- моноциты – 5%;
- эозинофилы – около 2,5%;
- базофилы – до 1%.
Если количество лейкоцитов больше предельно допустимых значений – это считается патологией, причину которой необходимо искать
Особое внимание обращают на рост показателя выше нормы более чем в два раза. Это защитная реакция организма, но определенно в ответ на патологию
Учитываются физиологические особенности пациента, степень повышения клеток белой крови, их пропорции. Для окончательного диагноза необходим повторный анализ, чтобы исключить любые случайности. Если степень роста лейкоцитов незначительна, без повторного анализа лечение не назначают. Если же лейкоцитоз значителен, при динамическом наблюдении за пациентом, проводят превентивную противовоспалительную терапию.
У пожилых иммунитет понижен. Лейкоцитоз в возрастной группе 60+ редкость. У мужчин и женщин в этом возрасте повышенным считают показатель более 9 Ед/л.