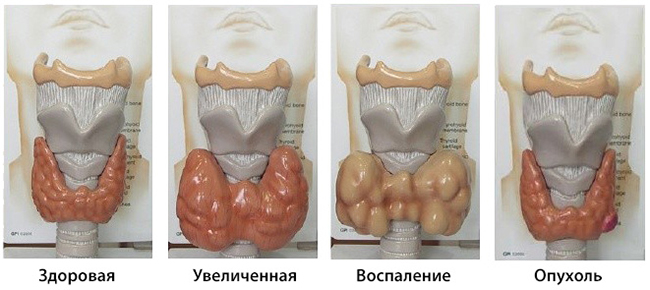
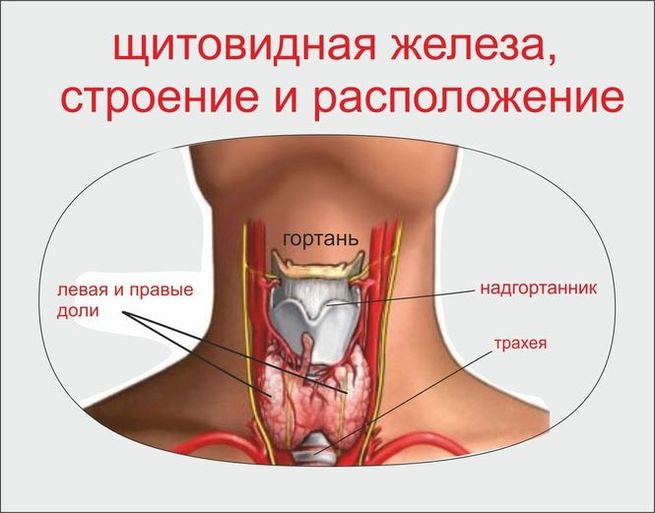
Заболевания щитовидной железы
Содержание:
Профилактика болезней щитовидки
Йод является важным строительным материалом для гормонов, которые вырабатывает щитовидная железа, поэтому основной профилактической мерой для предотвращения развития недугов щитовидки есть ликвидация его дефицита в организме. Необходимо следовать некоторым простым правилам, чтобы не подвергаться риску развития заболеваний щитовидки:
- отказаться от курения;
- избегать стрессов и конфликтных ситуаций;
- пополнять йодом организм (50-100 микрограмм в сутки);
- вести активный и здоровый образ жизни;
- регулярно (1 раз в год) обследоваться у специалиста.
При подозрении на заболевание щитовидки не стоит медлить с посещением врача, поскольку своевременная диагностика поможет определить болезнь и не допустить ее дальнейшего развития.
Многие, занимающиеся самолечением, допускают одну непростительную ошибку, думая, что йод аптечный (настойка для обработки ран), также подходит для щитовидки. Это не так. Принимать его внутрь строго запрещено. Он не только не усвоится, но и спровоцирует ожоги слизистых.
Гипертиреоз (тиреотоксикоз)
Слишком активная выработка тиреоидных гормонов (Т3 и Т4) вызывает заболевание щитовидной железы – гипертиреоз. При этом все обменные процессы ускоряются, вызывая различные патологии. В зависимости от степени нарушения гипертиреоз разделяют на три типа:
- первичный (нарушена функция самой щитовидной железы);
- вторичный (нарушена работа гипофиза);
- третичный (отклонения в работе гипоталамуса).
Также классифицируют на несколько форм:
- субклиническая (когда болезнь протекает бессимптомно);
- манифестная (проявляется характерная симптоматика);
- осложненная (проявляется мерцательная аритмия, дистрофия, психозы и пр.).
Зачастую заболеванию подвержены женщины в возрасте от 20 до 45 лет. Больше всего при гипертиреозе страдает сердечно-сосудистая система. Из-за повышенной потребности органов и тканей в кислороде, сердечные сокращения учащаются, что негативно сказывается на работе сердца.
Причины
Частой причиной развития тиреотоксикоза являются другие патологии щитовидной железы. Около 70% заболеваемости влечет за собой диффузный токсический зоб. Другие причины:
- аутоиммунный тиреоидит Хашимото;
- подострый тиреоидит;
- узловой зоб;
- токсическая аденома щитовидной железы;
- опухоли гипофиза;
- чрезмерный прием синтетических тиреоидных гормонов;
- генетическая предрасположенность.
Симптомы
Из-за усиленной функции щитовидной железы обменные процессы ускоряются, что влияет на все системы организма. Из этого следует, что симптомы гипертиреоза очень многогранны и зависят от степени и продолжительности болезни:
- Со стороны сердечно-сосудистой системы симптомы проявляются как учащенное сердцебиение (тахикардия), аритмия, сердечная недостаточность, повышенное артериальное давление.
- К расстройствам нервной системы можно отнести раздражительность, необоснованную тревогу, агрессию и страх, тремор рук, бессонницу.
- Экзофтальм (выпячивание глаз), сухость глаз, повышенная слезоточивость – это симптомы, которые касаются офтальмологии.
- К нарушениям в работе желудочно-кишечного тракта относятся частые диареи, снижение аппетита и приступообразные боли в животе.
- Уменьшение объема легких и одышка даже при медленной ходьбе.
- Увеличение щитовидной железы.
- Нехватка жизненной энергии, слабость в мышцах, дрожь в теле.
- Выпадение волос и ломкость ногтей, хрупкость костей, сухость кожи могут быть одними из первых симптомов.
- В половой системе также заметны изменения. У женщин нарушается менструальный цикл, снижается либидо, велика вероятность бесплодия. У мужчин проявляется импотенция.
- Большинство больных жалуется на чрезмерную потливость, даже в прохладном помещении их бросает в жар.
- Снижение веса заметно даже при стабильном рационе питания
- Сильная жажда.
Диагностика
Как и большинство заболеваний щитовидной железы, связанных с балансом гормонов, диагностику гипертиреоза начинают с первичного осмотра и сдачи анализа на уровень тиреоидных гормонов в крови. Следующий шаг – УЗИ. Это обследование поможет определить размер щитовидной железы и выявить наличие узелковых образований. Чтобы проверить функцию сердца и исключить возможные отклонения, назначают ЭКГ. Если на щитовидной железе присутствуют узлы, врач назначает биопсию и гистологическое исследование.
Лечение
В зависимости от степени тяжести заболевания, возраста пациента и индивидуальных особенностей его организма, доктор может назначить один из вариантов лечения:
- Медикаментозный метод нацелен на подавление функции щитовидной железы. Назначаются препараты, которые блокируют синтез тиреоидных гормонов Т3 и Т4. Также врач прописывает лекарства, убирающие симптомы, чтобы улучшить общее состояние.
- Лечение радиоактивным йодом является высокоэффективным и безопасным методом. При попадании в организм йод разрушает клетки щитовидной железы, при этом происходит замещение погибших клеток соединительной тканью. Как следствие, у больных развивается гипотиреоз (нехватка гормонов). Заместительная терапия после такого лечения не влияет на качество жизни пациента.
Хирургический метод лечения применяется при таких условиях:
- загрудинный зоб;
- значительное увеличение щитовидной железы (от 45 мм);
- аллергия и другие побочные эффекты от лечения медикаментами;
- злокачественные опухолевые образования щитовидной железы.
При этом удаляется либо большая часть, либо вся щитовидная железа
Больному обязательно назначается заместительная терапия гормонами. В дополнение к лечению стоит обратить внимание на свой рацион, употреблять больше белковой и углеводной пищи, витаминов. Ограничить употребление алкоголя и отказаться от курения
Кретинизм
 Еще одно заболевание щитовидной железы, вызванное недостатком гормонов, – кретинизм. Это одна из форм врожденного гипотиреоза. Характеризуется задержкой умственного и физического развития, в 10% случаев больные не могут самостоятельно обеспечить себе условия для полноценной жизни. Продолжительность жизни обычно не больше 30-40 лет. Наиболее распространено заболевание в йододефицитных регионах.
Еще одно заболевание щитовидной железы, вызванное недостатком гормонов, – кретинизм. Это одна из форм врожденного гипотиреоза. Характеризуется задержкой умственного и физического развития, в 10% случаев больные не могут самостоятельно обеспечить себе условия для полноценной жизни. Продолжительность жизни обычно не больше 30-40 лет. Наиболее распространено заболевание в йододефицитных регионах.
Причины
Основная причина – низкий уровень тиреоидных гормонов Т3, Т4 или полное прекращение их выработки железой. Так как кретинизм – врожденное заболевание щитовидной железы, причину в большинстве случаев стоит искать в здоровье матери. К этим причинам относятся:
- недостаток тиреоидных гормонов из-за наследственного нарушения в работе щитовидной железы;
- недоразвитие щитовидной железы у плода, ее смещенное положение или полное отсутствие;
- аутоиммунные заболевания у беременной женщины;
- недостаток йода в организме;
- лечение беременной женщины тиреостатическими препаратами;
- ребенок, зачатый от близкого родственника, также имеет повышенный риск заболеть кретинизмом.
Степени тяжести кретинизма зависят от количества йода, потребляемого матерью во время вынашивания ребенка. Еще в утробе матери, при ультразвуковом обследовании и сдачи крови на патологию плода, можно заподозрить отклонения в развитии щитовидной железы.
Симптомы
Для кретинизма можно отметить следующие признаки:
- отсталость в развитии у малышей (заторможенность в развитии речи, опорно-двигательного аппарата);
- маленький вес тела у новорожденного;
- асимметричное лицо: широко поставленные глаза, низкий лоб, толстые губы;
- неправильные пропорции тела, нарушение осанки, сколиоз;
- мышечная слабость;
- бледная, сухая кожа и редкие волосы;
- плохо развитые половые органы, бесплодие у женщин и импотенция у мужчин;
- задержка полового созревания у подростков;
- тугоухость;
- косоглазие;
- пониженный иммунитет;
- нарушения сердечно-сосудистой системы;
- проблемы в работе желудочно-кишечного тракта (частые запоры);
- психические нарушения (слабоумие, идиотия).
Диагностика
Для диагностики проводят скрининговое исследование на уровень гормонов и клинический анализ крови. УЗИ и рентгенография – для выявления размеров щитовидной железы.
Лечение
Кретинизм – хроническое заболевание щитовидной железы. Заместительная терапия гормонами – единственный метод лечения. Своевременная постановка диагноза и начатое лечение не дают развиться более тяжелым формам кретинизма. Больные находятся на постоянном контроле у эндокринолога для корректировки дозы препарата и схемы лечения.
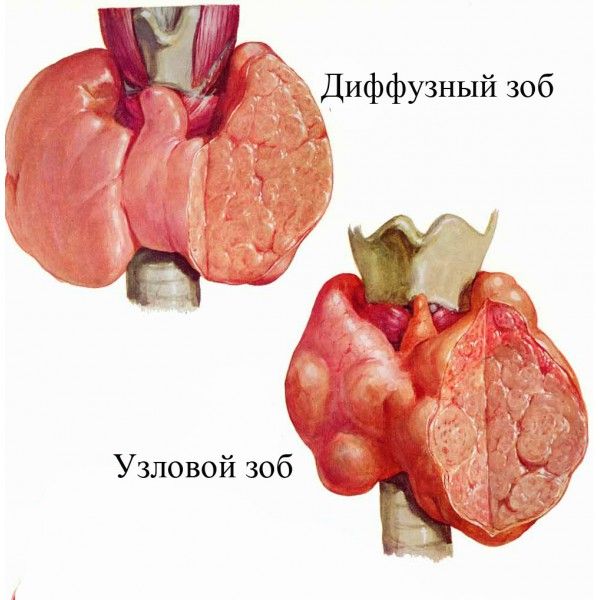
Виды
Существует несколько разновидностей зоба щитовидной железы, специалисты диагностируют их основываясь на определенных симптомах и внешнем виде патологии.
Кистозный
Заболевание, при котором в тканях щитовидки происходит формирование полостей (кист). Недуг может поражать и мужчин и женщин, но обычно последние от данной патологии страдают чаще.
Кистозно-коллоидный
Заболевание, которое характеризуется скапливанием коллоидных масс (жидкого вещества) в полости ранее сформировавшейся кисты, при этом новообразование окружено эластичной и плотной оболочкой.
Диффузный
Заболевание, при котором увеличение щитовидной железы происходит равномерно, причем во время этого процесса в тканях органа не появляется никаких уплотнений и узлов.
Диффузный зоб разделяют на три вида в соответствии с причинами его образования:
Токсический
Заболевание аутоиммунного характера, связанное с состоянием гипертиреоза (чрезмерная выработка гормонов). Основные признаки болезни: воспалительные процессы в окологлазных тканях, за счет чего глаза становятся выпуклыми, учащенное сердцебиения и формирование зоба.
Коллоидный
Болезнь, при которой повышается объем и количество фолликулов на щитовидной железе и вместе с этим в них начинает накапливаться коллоид (вещество желейного типа ― предвестник гормонов).
Эндемический
Увеличение размеров щитовидки происходит вследствие состояния йододефицита в организме. Повышенное формирование клеток не способствует нормализации работы железы и вызывает состояние гипотиреоза. В это время щитовидка не способна вырабатывать достаточное количество гормонов.
Узловой
Узловым называют зоб, для которого характерно разрастание ткани щитовидки на ее ограниченном участке. Узел ― это все формирования, отличающиеся по строению от остальной ткани железы.
Узловой зоб разделяют на три вида:
Коллоидный
Увеличение щитовидки за счет скопления в фолликулах коллоида (вещество желейного вида). Фолликул склонен представлять собой отдельную часть (единицу) железы, его форма напоминает мешочек миниатюрного размера, диаметр образования обычно не превышает 1 миллиметр.
Многоузловой
Недуг характеризуется формированием множества узлов (два и больше) однообразной структуры.
Токсический
Изменение (увеличение) размера щитовидки, которому сопутствует отравление организма тиреоидными гормонами. Сильная интоксикация систем организма приводит к нарушению работы внутренних органов, обменные процессы подвергаются ускорению в несколько раз. Данное состояние определяется как тиреотоксикоз.
Заболевание, которое сочетает признаки и диффузного и узлового зоба щитовидки. Довольно часто под этим видом выступает сочетание очаговой узловой и доминирующей диффузной патологии. Недуг в большинстве случаев поражает женщин после 40 лет.
Как проверить щитовидную железу с помощью воды и зеркала?
Тест с применением воды и зеркала помогает выявить несоответствие норме размера щитовидной железы:
- Встаньте перед зеркалом так, чтобы в отражении Вы отчетливо видели шею.
- Расположите пальцы на нижней части горла.
- Начинайте пить воду, наблюдая за кадыком и областью шеи.
Если при глотании воды кадык движется плавно, это вариант нормы.
Если движения кадыка резкие, если между яремной впадиной и горлом в процессе глотания пальцами прощупываются уплотнения или шишки, это свидетельствует об увеличении щитовидной железы.
У мужчин в ходе этого теста не просматривается кадык в двух случаях: при увеличенной щитовидной железе и ожирении. Оба варианта не сулят ничего хорошего и требуют безотлагательного лечения.
Если во время глотания или пальпации щитовидной железы Вы испытываете болезненные ощущения, незамедлительно обратитесь к врачу-эндокринологу!
Способ проверки щитовидной железы с помощью пальпации может показаться неинформативным и даже странным, однако врачи-эндокринологи, прощупывая орган, могут безошибочно определить, соответствует ли норме его размер или нет.
Симптомы заболеваний щитовидной железы
Заболевания щитовидной железы можно разделить на следующие группы:
- проявляющиеся через снижение функции щитовидной железы (гормонов вырабатывается меньше нормы). Такое состояние называется гипотиреоз или гипофункция;
- проявляющиеся через повышение функции (гормонов вырабатывается больше нормы). Подобное состояние называется тиреотоксикоз;
- протекающие без изменения функции. Это – образование узлов в ткани железы, зоб (разрастание её лимфоидной ткани), рак щитовидной железы.
Симптомы гипотиреоза – снижения функции щитовидной железы
 Снижение функции щитовидной железы развивается постепенно. Симптомы сначала незаметны, потом их тяжесть увеличивается, однако больной привыкает к своему состоянию и может долгое время не уделять им должного внимания.
Снижение функции щитовидной железы развивается постепенно. Симптомы сначала незаметны, потом их тяжесть увеличивается, однако больной привыкает к своему состоянию и может долгое время не уделять им должного внимания.
Основные возможные проявления гипотиреоза следующие:
- общая вялость, сонливость, заторможенность движений;
- отечность лица, прежде всего век. Глаза выглядят так, как будто они полузакрыты;
- сиплый голос, замедленная речь;
- снижение работоспособности;
- ухудшение памяти;
- прибавка в весе, ожирение;
- зябкость (плохая переносимость холода);
- тусклость и ломкость волос;
- сухость и шелушение кожи;
- покалывание и боль в кистях рук;
- несколько замедленный пульс;
- у женщин – нарушение менструального цикла.
На ранней стадии симптомом гипотиреоза является депрессия.
Симптомы тиреотоксикоза – повышенной функции щитовидной железы
 Тиреотоксикоз буквально означает отравление гормонами, вырабатываемыми щитовидкой. У женщин тиреотоксикоз встречается чаще, чем у мужчин.
Тиреотоксикоз буквально означает отравление гормонами, вырабатываемыми щитовидкой. У женщин тиреотоксикоз встречается чаще, чем у мужчин.
При повышенной функции щитовидной железы в организме ускоряется обмен веществ. Сама железа увеличивается в размерах – возникает зоб (в возрасте от 20 до 40 лет типичен диффузный токсический зоб, другие названия – Базедова болезнь, болезнь Грейвса; после 40 лет – токсический многоузловой зоб).
Проявления гиперфункции:
- сильное сердцебиение, иногда аритмия;
- похудание на фоне повышенного аппетита;
- повышенная раздражительность;
- высокая утомляемость. Чувство усталости даже утром, после сна;
- нарушения сна;
- потливость, постоянное ощущение жара, повышенная температура;
- мелкое дрожание рук;
- частый стул, иногда поносы;
- выпученность глазных яблок, более часто – отеки вокруг глаз, мешки под глазами. В некоторых случаях происходит ухудшение зрения, может возникать двоение в глазах;
- снижение полового влечения, бесплодие. У женщин возможны нарушения менструального цикла, у мужчин – увеличение грудных желез.
При развитии зоба или образований в щитовидной железе также могут быть боль или дискомфорт в горле. Дискомфорт может описываться как ощущение наполненности горла («кома в горле»). Глотание и дыхание могут быть затруднены.
Аутоиммунный тиреоидит (АИТ)
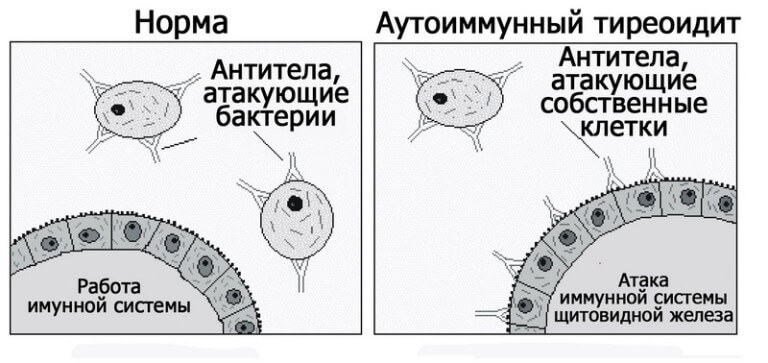 Аутоиммунные заболевания подразумевают под собой реакцию иммунной системы против собственных органов и тканей. АИТ, или болезнь Хашимото, – воспалительный процесс, при котором образуются антитела, уничтожающие клетки щитовидной железы. Заболевание это очень распространено, а страдают им чаще люди в возрасте от 40 до 50 лет. Разделить АИТ можно на несколько разновидностей:
Аутоиммунные заболевания подразумевают под собой реакцию иммунной системы против собственных органов и тканей. АИТ, или болезнь Хашимото, – воспалительный процесс, при котором образуются антитела, уничтожающие клетки щитовидной железы. Заболевание это очень распространено, а страдают им чаще люди в возрасте от 40 до 50 лет. Разделить АИТ можно на несколько разновидностей:
- Хронический или лимфоматозный. Происходит гибель тиреоидных гормонов, что может привести к развитию гипотиреоза.
- Послеродовой. Возникает вследствие чрезмерной перегрузки организма женщины во время беременности.
- Цитокин-индуцированный. Возникает при длительном лечении препаратами интерферона.
Причины
Велика вероятность заболеть аутоиммунным тиреоидитом, если у вас есть к этому наследственная предрасположенность. Однако можно отметить еще несколько причин:
- длительный прием йодсодержащих и гормональных препаратов;
- облучение радиацией и длительное нахождение на солнце;
- частые стрессы, депрессия;
- хронические и острые респираторные заболевания;
Симптомы
Часто на начальной фазе (эутиреоз) тиреоидит протекает бессимптомно, щитовидная железа не увеличена и не доставляет беспокойства больному, функции ее не нарушены. В большинстве случаев только эндокринолог при обследовании может заметить признаки заболевания. Но даже когда симптомы начинают проявляться, их легко спутать с обычным недомоганием, когда человек испытывает общую слабость, депрессию или просто ухудшение настроения. Это означает, что АИТ переходит в фазу гипотиреоза, когда происходит снижение функции щитовидной железы.
Также отклонение в функции щитовидной железы может быть направлено в сторону увеличения, когда вырабатывается слишком много гормонов. Такое состояние называют тиреотоксикозом. Симптомы гипертиреоза и тиреотоксикоза отличаются.

Диагностика
На основании анамнеза и результатов анализов эндокринолог устанавливает диагноз АИТ. В общем анализе крови заметен увеличенный уровень лимфоцитов, хотя уровень лейкоцитов понижен. Анализ на свободные тиреоидные гормоны Т3 и Т4, а также ТТГ покажет, в какой стадии протекания находится аутоиммунный тиреоидит. В 90% случаев отмечается повышение антител к тиреопероксидазе (АТ-ТПО) и увеличение антител к тиреоглобулину (АТ-ТГ).
При УЗИ щитовидной железы наблюдается ее увеличение. Также доктор назначает биопсию и гистологическое исследование, которое дает более широкую картину заболевания.
Лечение
Тиреоидит лечат медикаментозно. Основная цель – поддержание нормальной функции щитовидной железы. Когда функция повышена, назначают тиростатики (препараты, снижающие синтез гормонов) либо, на усмотрение врача, медикаменты, уменьшающие симптомы заболевания.
Если АИТ протекает на стадии гипотиреоза, назначают L-тироксин. Также для понижения титра аутоантител используют противовоспалительные препараты (Индометацин, Вольтарен). Дозировка подбирается врачом-эндокринологом индивидуально для каждого пациента. Терапия назначается пожизненно.
Специфические симптомы
 К группе специфических симптомов можно отнести такие, которые проявляются при отклонении в морфологии щитовидной железы. Масса патологий вызывает разрастание эндокринного органа или возникновение новообразований, опухолей, узлов. При разрастании тканей щитовидки происходит сдавление окружающих структур. Возникают состояния, связанные с нарушением функционирования сосудов шеи, нервов, пищевода, трахеи, гортани. Отмечаются следующие признаки:
К группе специфических симптомов можно отнести такие, которые проявляются при отклонении в морфологии щитовидной железы. Масса патологий вызывает разрастание эндокринного органа или возникновение новообразований, опухолей, узлов. При разрастании тканей щитовидки происходит сдавление окружающих структур. Возникают состояния, связанные с нарушением функционирования сосудов шеи, нервов, пищевода, трахеи, гортани. Отмечаются следующие признаки:
- осиплость голоса, полная потеря голоса;
- затруднённое дыхание, удушье, кашель, не связанный с респираторными заболеваниями;
- затруднённое глотание, особенно затруднено проглатывание твёрдой пищи;
- расширенные сосуды на шее;
- боль в области поражённого органа;
- при пальпации ощущается увеличение щитовидной железы или наличие в её массе новообразований.
Рассмотрим подробнее специфические симптомы отдельных, наиболее распространённых заболеваний щитовидки.
Эндемический зоб
При данном заболевании паренхима щитовидной железы значительно гипертрофирована. Разрастание тканей носит компенсаторный характер. Отклонения в размерах ощущается при пальпации, часто определяются визуально, как характерное симметричное или несимметричное утолщение в основании шеи. Выделение тиреоидных гормонов снижено.
Диффузный токсический зоб
При данном патологическом состоянии также происходит равномерное разрастание щитовидной железы. Однако наблюдаются все признаки тиреотоксикоза, вызванного чрезмерным разрастанием и повышенной секреторной активностью фолликулярной ткани.
Аутоиммунный тиреоидит Хашимото
Для заболевания часто характерно бессимптомное течение. Тиреоидит Хашимото достаточно сложно диагностировать, т.к. при этом состоянии могут отмечаться как гипертрофические, так и атрофические процессы в тканях. В области поражения ощущается болезненность. На начальной стадии болезни наблюдаются проявления гипертиреоза, на последующих стадиях развивается гипотиреоз. При диагностике данной патологии врач опирается на показатели анализа крови на уровень аутоантител.
Базедова болезнь (болезнь Грейвса)
Причиной данного заболевания является аутоиммунный процесс. Однако, в отличие от тиреоидита Хашимото, при болезни Грейвса отмечается тиреотоксикоз и сопутствующие симптомы. В крови пациента обнаруживаются аутоантитела.
Тиреоидит
Тиреоидиты – это группа воспалительных заболеваний щитовидки. Как и любые другие воспалительные процессы, тиреоидит часто проявляется резким повышением температуры тела, возникновением болезненности в области поражённого органа и появлением признаков общей интоксикации: озноб, недомогание, мышечные и суставные боли, состояние общей слабости и т.д. При таких заболеваниях, как было обозначено выше, на ранних стадиях проявляются симптомы гипертиреоза, затем развивается гипотиреоз.
Доброкачественные новообразования
Доброкачественные новообразования в тканях щитовидки представлены уплотнениями, опухолями или узлами, которые определяются при пальпации, иногда при визуальном осмотре. Патологическое состояние может иметь разный генезис, сопровождаться тиреотоксикозом, гипотиреозом или эутиреозом. Железа может как увеличиваться, так и оставаться в рамках нормы. К доброкачественным новообразованиям относятся узлы (гиперплазия), кисты, аденома. Иногда узлы образуются при тиреоидите. Узел или опухоль имеет округлую форму и чёткие границы.
Злокачественное новообразование (рак)
При злокачественном процессе происходит увеличение подчелюстных лимфатических узлов, что говорит о возникновении вероятности метастазирования. Для раковой опухоли характерны неровные края, разрывы в фиброзной капсуле и инвазия опухоли в ткани щитовидки. Возникают состояния, связанные с отклонением в морфологии эндокринного органа. Секреция может быть как избыточная, так и пониженная, или оставаться нормальной. Рак диагностируется при УЗИ или при послеоперационном гистологическом исследовании иссечённого новообразования.
Причины повышенной функции ЩЖ
Различают гипертиреоз первичный, причиной которого является патология самой железы, и вторичный, связанный с заболеванием гипофиза.
Первичные причины гиперфункции щитовидной железы отмечаются значительно чаще. Ими являются такие заболевания:
- Базедова болезнь (болезнь Грейвса или диффузный токсический зоб) – причина повышенной функции ЩЖ в 80% случаев. Это аутоиммунное заболевание, связанное со сбоем в иммунитете, в результате которого вырабатываются антитела к клеткам щитовидной железы. Под их воздействием стимулируется синтез Т4 и Т3, и уровень их в крови повышается. Антитела действуют аналогично гормону гипофиза ТТГ, но, в отличие от него, не прекращают стимуляцию выработки гормонов ЩЖ при высоком их уровне в крови. Болезнь Грейвса чаще регистрируется у женщин старше 30 лет, хотя может развиваться в любом возрасте. Причина ее до конца не выяснена. Доказана наследственная предрасположенность к заболеванию.
- Вторая по частоте причина гипертиреоза – доброкачественная опухоль ЩЖ – аденома и многоузловой зоб. Узел или узлы, образовавшиеся при этом в ЩЖ, в автономном режиме (не контролируемом гипофизом) продуцируют избыточное количество гормонов ЩЖ. Такая патология развивается чаще в пожилом возрасте.
- К первичным причинам относятся также заболевания, при которых происходит разрушение (деструкция) ткани ЩЖ и поступление в кровь избытка гормонов. Такими заболеваниями являются тиреоидиты (аутоиммунный, подострый, послеродовый).
- Деструкцию ткани ЩЖ могут вызвать и некоторые лекарственные антиаритмические препараты – Амиодарон, Кордарон. Лечение может привести к развитию кордарон-индуцированного тиреотоксикоза. Ятрогенным (связанным с лечением) является также тиреотоксикоз в результате передозировки Эутирокса, L-тироксина (гормональных препаратов для лечения гипотиреоза – пониженной функции железы).
Вторичная причина гипертиреоза – нарушенная функция гипофиза при развитии опухоли в нем – тиреотропиномы.
Следствием ее является повышенная выработка ТТГ, активирующего синтез гормонов ЩЖ. Вторичный гипертиреоз встречается очень редко.
Головные боли и мигрень
Что должно насторожить?
- Приступы носят эпизодический характер от средней до высокой степени интенсивности;
- Мигрени часто (но не всегда) сосредоточены в одной стороне, в области виска или лба;
- Боль пульсирующая, пронзительная. Триггером часто является стрессовая ситуация. Поначалу больной испытывает чувствует давление в голове;
- Пациенты часто не могут продолжать заниматься повседневными делами.
- Тошнота и рвота;
- Чувствительность к шуму, запахам и свету;
- Раздражительность, утомляемость, чувство беспокойства или другое изменение психического состояния;
- Незадолго до начала приступа 10-15% пациентов описывают то, что называется аурой, а она, в свою очередь, является своеобразным предвестником приступа. Во время этой фазы пациент видит «слепые пятна», вспышки света, разноцветные линии. У большинства больных мигрень развивается без ауры.