Гаметогенез
Содержание:
Стадии сперматогенеза
Назовите стадию сперматогенеза, которая сама важная в процессе формирования спермиев. Наверное, нет ответа на этот вопрос, так как на каждой стадии сперматогенеза формируется сперматозоид, который состоит из ядра или акросомы, центриоля или тела, хвоста или жгута.
Условно принято выделять 4 фазы сперматогенеза: размножение, рост, созревание и формирование.
Краткая схема сперматогенеза проиллюстрирована на рисунке.
1 стадия
Период размножения. Образуются первичные половые клетки – сперматогонии. На первом этапе происходит их активное деление, которое носит название мейоз. В результате мейоза образуется более 1 тыс. сперматогоний. В процессе деления у мужчины образуется два вида первичных половых клеток:
- Типа А продолжают активное деление.
- Типа В переходят на следующую стадию – роста.
Процессы, проходящие на первой стадии, начинают происходить с момента полового созревания и длятся до глубокой старости. Образование и деление сперматогоний происходит в наружном слое семенных канальцев. Продолжительность первой фазы сперматогенеза составляет 22 дня.
2 стадия
На данной стадии сперматогенеза происходит рост спермагониев, начинается подготовка ядра к делению, парные хромосомы сближаются, и увеличиваются их количество. В результате подобных процессов образуются сперматоциты первого порядка.
3 стадия
Наиболее продолжительной является стадия созревания. На этом периоде сперматоциты первого порядка проходят фазу деления, в результате которой образуются сперматоциты второго порядка, которые проходят вторую фазу мейоза и образуют сперматиды. Из одного сперматоцита первого порядка, прошедшего стадию созревания, образуется четыре сперматиды. Сперматиды содержат набор хромосом, присущих зрелой половой клетке, продолжают увеличиваться в размерах.
4 стадия
Стадия формирования, на которой происходит процесс объединения сперматид. Сперматиды скапливаются около отростка клетки, принимая округлую, а затем грушевидную форму, происходит процесс уменьшения ядра. Сперматиды уплотняются и перемещаются к узкому концу клетки. По окончании процесса формирования сперматозоиды выходят из стенок канальцев.

По окончании процесса формирования сперматозоиды выходят из стенок канальцев
Овогенез
Овогенез представляет собой выработку и формирование в организме женщины половозрелых клеток и достаточно отметить, что начинается такой процесс еще до появления ребенка на свет, на стадии внутриутробного развития плода
Перед тем, как проводить сравнение овогенеза и сперматогенеза — важно выделить для себя основное его назначение
Функции данного процесса состоят в следующих пунктах:
- В самом ядре должен сформироваться генетически обусловленный гаплоидный набор индивидуальных хромосом.
- Удовлетворение самой зиготы в необходимых для ее роста и развития, функционирования питательных веществ. Как таковой овогенез не существенно отличим от течения и стадий сперматогенеза.
Все они в себе содержат такие этапы — это размножение и рост, полное созревание. Но у девочек на первой своей стадии запускается еще во время внутриутробного развития. Уже в этом случае плод имеет первые половые клетки, которые активно делятся, протекает овогония. Если говорить о том, чем отличимы овогонии от зародышевых клеток — они по своим размерам будут намного крупнее. В этом состоит их отличие, а вот сходство заключается в одинаковом генетическом составе.
Также у девочек имеет свои особенности и вторая фаза созревания половых клеток — она также стартует еще до ее фактического появления на свет. В частности, из овогоний в ее организме на стадии внутриутробного развития формируются первичные овоциты — клетки первого порядка. Завершающий этап занимает намного больше времени и длится порядка 10–12 лет, а то и более лет. Как отмечают специалисты — генетики на данном этапе чаще всего развивается один из законсервированных овоцитов и как следствие — наступление менструации.
Что приводит к нарушениям?
 Если у мужчины нарушается процесс сперматогенеза, то это никак внешне не будет проявляться. Выявить подобное можно, лишь сдав анализ. Там определят наличие отклонений или же подтвердят, что всё в норме.
Если у мужчины нарушается процесс сперматогенеза, то это никак внешне не будет проявляться. Выявить подобное можно, лишь сдав анализ. Там определят наличие отклонений или же подтвердят, что всё в норме.
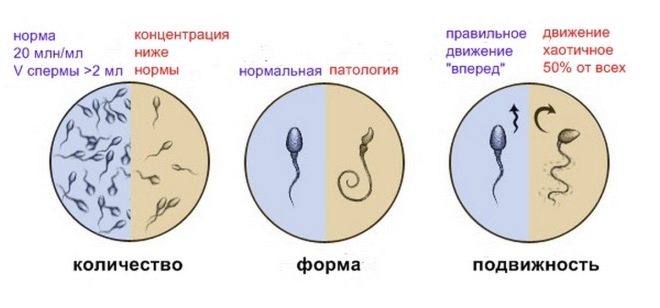
Если человек здоров, то в анализе можно увидеть следующую запись: клетки сперматогенеза 2. Однако допускаются и незначительные отклонения. Например, клетки сперматогенеза 4 тоже не свидетельствуют о патологии. Поэтому в этом случае волноваться не стоит. К слову, если анализ показал, что клеток сперматогенеза 1%, то тоже не стоит паниковать. Если нет других нарушений, то тогда семенная жидкость обладает детородными свойствами.
Теперь разберёмся, что приводит к нарушениям в работе половых органов. Сильное негативное действие оказывают следующие факторы:
- Общие заболевания, последствием которых может стать бесплодие. Среди них отмечается туберкулёз, запущенные формы венерических недугов, варикоцеле и другие. Именно поэтому при ухудшении состояния здоровья не следует ждать, пока всё само наладится. Если не лечить болезни, то можно утратить детородную функцию, а также получить иные осложнения.
- Перегрев или сильное охлаждение гениталий. Собственно, будущему отцу не рекомендуется часто ходить в сауну, долго принимать горячую ванну, а также надевать обтягивающие брюки. Переохлаждаться также не следует, если не хочется негативно повлиять на качество семенной жидкости.
- Неправильный образ жизни. Сейчас многие люди имеют вредные привычки, злоупотребляют спиртными напитками, курят, плохо питаются. Также некоторые мало двигаются, а это тоже в свою очередь влияет на образование сперматозоидов и на их активность. Поэтому чем раньше мужчина начнёт вести правильный образ жизни, тем быстрее сможет стать отцом здорового ребёнка.
- Радиация негативно сказывается на всём здоровье, в том числе на половых органах. Существует мнение, что даже мобильный телефон, который мужчина носит в кармане брюк, способен привести к бесплодию.
Если долгое время (как правило, больше года) не удаётся успешно оплодотворить женщину, при этом попытки регулярны, то есть повод сдать анализ. Клетки сперматогенеза в спермограмме служат важным показателем. Если они не соответствуют норме, то это говорит о наличии проблем с репродуктивной функцией.
Характеристики овогенеза и сперматогенеза
Половые клетки в сперматогенезе носят название сперматозоидов, а в овогенезе яйцеклетками. Как известно, чтобы произошел процесс оплодотворения, нужно чтобы мужская гамета попала в женскую.
В сравнении овогенеза и сперматогенеза нельзя не отметить различные размеры гамет мужских и женских особей. Яйцеклетка намного больше сперматозоидов, поскольку она в течение всего периода вбирает в себя множество полезных и питательных веществ. При этом после созревания мужские гаметы становятся подвижными, благодаря чему могут легко преодолевать половые пути женщин. Женские же гаметы остаются неподвижными в все время, в ходе которого происходит подготовка яйцеклетки к оплодотворению.
Если рассматривать овогенез и сперматогенез в таблице, можно будет заметить, что этапы, на которых происходит увеличение в размерах, деление и полное созревание у обоих полов, совпадают. Схемы овогенеза и сперматогенеза очень схожи, однако развитие сперматозоидов включает в себя еще и четвертую стадию, которая заключается в окончательном оформлении.
Еще одной особенностью сперматогенеза и овогенеза являются различные периоды выработки мужских и женских половых клеток. Яйцеклетки образуются в организме женщины циклически, с чем и связан менструальный цикл. Образование новой яйцеклетки происходит каждые 21-35 дней. В конце цикла яйцеклетка погибает, данный процесс сопровождается кровотечением. Вследствие этого происходят изменения в гормональном фоне, в результате которых запускается новый процесс созревания яйцеклетки.
У мужчин же образование сперматозоидов происходит постоянно, причем выработка гамет происходит в течение всего периода зрелости мужчины. В день у мужчины производится порядка 30 миллионов сперматозоидов. У женщины же количество гамет намного меньше. Для сравнения, за всю жизнь у представительниц прекрасного пола вырабатывается около 500 зрелых половых клеток.
Сперматогенез в отличие от овогенеза более подвержен воздействию внешних условий. Это связано в первую очередь с тем, что половые железы, или семенники у мужчин находятся вне брюшной полости, то есть в яичках.
Стадия роста в овогенезе значительно превышает аналогичную стадию в сперматогенезе, чем и объясняется, что яйцеклетка намного больше по размерам, чем сперматозоиды. Зато мужские гаметы компенсируют этот этап делением клеток и образованием большого количества спермиев.
Эти особенности сперматогенеза и овогенеза имеют биологический смысл, который связан с разным назначением мужских и женских гамет. Неравномерное деление клеток при овогенезе (меньше) обеспечивает формирование крупной яйцеклетки, в ней накапливается большее количество питательных веществ, так как из оплодотворенного яйца будет развиваться новый организм.
При сравнительной характеристике овогенеза и сперматогенеза можно заметить, что сперматозоидов образуется значительно больше, и это также имеет биологический смысл.Яйцеклетку достигает только один сперматозоид, проникает в нее и доставляет свой набор хромосом. Остальные же в процессе поиска яйцеклетки массово погибают.
При сравнении овогенеза и сперматогенеза становится понятным, почему сперматозоидам нет необходимости в запасании питательных веществ – их существование кратковременно, а подвижность должна быть высокой.
Сперматогенез
Процесс образования половых клеток или сперматогенез в мужском организме запускается в период полового созревания. Половое созревание начинается у мальчиков в возрасте 11-12 лет и завершается к 17-18 годам. Начало полового созревание индуцируется гормонами гипофиза — фоликуллостимулирующим (ФСГ) и лютенизирующим (ЛГ). Основные мишени этих гормонов находятся в яичках и называются клетками Лейдига и Сертоли. Клетки Лейдига под воздействием ЛГ продуцируют андрогенные гормоны, в основном тестостерон, главный мужской половой гормон. Под влиянием тестостерона формируются мужские половые признаки. Клетки Сертоли под влиянием ФСГ способствуют усилению синтеза тестостерона, участвуют в сперматогенезе.
Сперматогенез проходит в извитых семенных канальцах яичек. В процессе сперматогенеза образуются миллионы сперматозоидов.
Основные клетки сперматогенеза или сперматогонии находятся в основании эпителия семенных канальцев. Являются стволовыми клетками, от них ответвляются сперматоциты 1 порядка, которые в конечном итоге образуют сперматозоиды. Число сперматогоний примерно постоянно и составляет около 1 млрд. клеток. Часть популяции постоянно размножается, делясь путём митоза.
Сперматогонии имеют стандартный двойной набор хромосом или 23 пары. Такой набор называется диплоидный. Другая часть популяции развивается в клетки сперматоциты 1 порядка. Клетки сперматогенеза 1 порядка мигрируют ближе к просвету канальца. В процессе миграции происходит ещё 2 деления, в результате чего из одного сперматоцита 1 порядка образуется 4 клетки — сперматиды. Деления происходят не так как обычно. В процессе деления стандартный набор, 46 хромосом, разбивается пополам. Этот вид деления называется мейоз и имеет огромное значение. Гены, содержащиеся в одинарном наборе, в процессе оплодотворения встречаются с таким же одинарным набором хромосом, принадлежащим яйцеклетке.
Эти особенности сперматогенеза и оогенеза поддерживают видовую специфичность числа хромосом и предупреждают увеличение числа хромосом или плоидию. Нарушение сперматогенеза, при котором увеличивается число хромосом, является причиной таких хромосомных патологий, как болезнь Дауна.
Далее, в процессе сперматогенеза, сперматиды отращивают хвостик, принимают характерную форму и превращаются в сперматозоиды. ДНК в незрелых сперматозоидах плотно упаковывается для защиты от повреждений. Клетки Сертоли выпускают их в просвет семенных канальцев в составе собственного секрета. С током секрета сперматозоиды попадают в придатки яичка, где и обретают подвижность.
Таким образом, периоды сперматогенеза можно разделить на сперматоцитогенез, сперматидогенез и спермиогенез.
Сперматогенез – процесс очень чувствительный к изменениям уровней гормонов и температуре. Тестостерон управляет развитием и созреванием сперматозоидов посредством особых сайтов на поверхности клеток. Без тестостерона сперматогенез нарушается вплоть до полного отсутствия сперматозоидов в сперме или азооспермии.
Повышение температуры тела также вызывает нарушения сперматогенеза. Отмечено, что у мужчин, часто посещающих сауну или баню, могут обнаруживаться отклонения в спермограмме. Недостаток витаминов и минералов, применение анаболических стероидов, рентгеновское излучение, химикаты, алкоголь, курение, травмы и инфекционные болезни могут нарушать сперматогенез. Нарушение сперматогенеза приводит к бесплодию.
Сперма и ее показатели
Сперма взрослого мужчины представляет собой липко-вязкую слизеподобную неоднородную и непрозрачную жидкость с характерным запахом сырого каштана. В течение 20 — 30 минут сперма разжижается, становится гомогенной, вязкой и имеет непрозрачный беловато-серый цвет. Количество её индивидуально и может колебаться от 1 — 2 до 10 мл и более, в среднем 3 — 3,5 мл. Количество эякулята зависит также от частоты семяизвержений. Чем чаще совершаются половые или мастурбаторные акты, тем меньше объём каждой последующей порции эякулята. Как показывает практика, большой объём спермы ещё не означает её более высокой оплодотворяющей способности.
Довольно распространенным заблуждением является мнение, что для зачатия необходим всего один сперматозоид, но, к сожалению, это далеко не так. Действительно, проникнуть в яйцеклетку и дать начало новой жизни может только один сперматозоид. Но для этого он должен пройти очень долгий путь в общем потоке сперматозоидов — из влагалища через шейку матки, по полости матки, затем по одной из фаллопиевых труб на встречу к яйцеклетке. Один он просто погибнет. И в фалопиевой трубе с яйцеклеткой ему одному также не справиться. Яйцеклетка большая и круглая, и для того чтобы один сперматозоид мог проникнуть внутрь ее, большое количество других сперматозоидов должно помочь разрушить ее оболочку.
Поэтому существуют определенные стандарты для определения оплодотворяющей способности спермы. Для этого проводится развернутый качественный и количественный анализ спермы, который называется спермограмма.
Для сдачи спермы на анализ мужчина должен выполнить несложные требования
Необходимо воздерживаться от половой жизни и мастурбации как минимум 48 часов, но не более 7 суток (оптимальный срок – 3-5 суток), важно так же, чтобы в этот период не было поллюций. В дни воздержания нельзя употреблять алкоголь, лекарственные препараты, париться, принимать ванну (мыться желательно под душем)
Сперму лучше получать в лаборатории путем мастурбации. Очень важно, чтобы вся выброшенная при эякуляции сперма в полном объеме попала в лабораторную посуду. Потеря хотя бы одной порции (особенно первой) может значительно исказить результат исследования.
 Как правило, спермограмма включает следующие показатели (для каждого приведены их нормальные значения):
Как правило, спермограмма включает следующие показатели (для каждого приведены их нормальные значения):
- объем эякулята — 2-5 мл
- цвет — серовато-белый
- запах — сырого каштана
- рН — 7,2-7,6
- время разжижения — 20-30 мин
- вязкость — 0,1-0,5 см
- количество сперматозоидов в 1 мл — 60-120 млн/мл
- количество сперматозоидов во всем эякуляте — >150 млн
- подвижность, активноподвижные — > 50%
- слабоподвижные — 10-15%
- неподвижные — 20-25%
- количество живых сперматозоидов — >50%
- патологические формы, общий процент — < 20%
- клетки сперматогенеза, общий процент — 1-2%
- лейкоциты — единичные в поле зрения
- эритроциты — нет
- эпителий — 2-3
- кристаллы Бехтера — единичные
- лецитиновые зерна — много
- слизь — нет
- спермаглютинация — нет
- микрофлора — нет
- специальные пробы резистентность — 120 мин и более
- скорость движения сперматозоидов — 2-3 мм/мин
- метаболическая активность — 60 мин и более
- утомляемость — процент подвижных форм через 1 час уменьшается на 10%, через 5 часов — на 40%
Также следует помнить, что на основании одного анализа нельзя делать заключения о нарушении репродуктивной функции мужчины. Поэтому при наличии патологических изменений в эякуляте необходимо пересдать анализ и только потом делать выводы.
На основании результатов спермограммы можно сделать следующие заключения:
- «Нормозооспермия» — все показатели находятся в пределах установленных норм, репродуктивная функция (фертильность) не нарушена.
- «Астенозооспермия» — снижена подвижность сперматозоидов.
- «Тератозооспермия» — повышен процент морфологически незрелых форм (нарушение строения головки, хвоста сперматозоидов.)
- «Олигозооспермия» — снижено количество сперматозоидов в 1 мл.
- «Азооспермия» — полное отсутствие сперматозоидов в эякуляте. Наступление беременности естественным путем при таких показателях невозможно. Данное состояние может быть вызвано либо нарушением проходимости семявыносящих путей (обструктивная азооспермия) либо врожденным или приобретенным угнетением работы яичек (необструктивная, или, по другой классификации, секреторная форма).
- «Олиготератоастенозооспермия» — сочетание олигозооспермии, тератозооспермии, астенозооспермии.
- «Аспермия» — отсутствие семенной жидкости
Причины нарушения сперматогенеза
Поскольку фаза роста в процессе сперматогенеза у мужчины происходит в течение всего периода репродуктивной активности, в силу различных причин могут возникать нарушения формирования полноценных сперматозоидов. Это может происходить под действием неблагоприятных факторов, к которым относят:
- гормональные изменения в организме мужчины в результате развития эндокринных заболеваний;
- генетически обусловленные причины;
- болезни мочеполовой системы;
- острые и хронические интоксикации организма;
- использование некоторых лекарственных препаратов;
- повышенная температура (длительное пребывание в помещении с высокой температурой, лихорадочные состояния).
Как правило, к нарушениям сперматогенеза ведет постоянное воздействие одного фактора или их комбинации в течение длительного времени.
Отличие овогенеза от сперматогенеза
Прежде чем приступить к рассмотрению отличий таких биологических процессов как овогенез и сперматогенез — стоит определить для себя их сходство. В самом начале они необходимы для последующего образования, а также полноценного роста и развития половых клеток, женских и мужских, необходимых для зачатия новой жизни и передачи ей набора генетического материала, хромосом. Как видим, в этом случае могут несколько отличаться, но цель одна.
Еще одной схожей чертой генетики и биологи называют одинаковые в своем течении стадии — это форсирование, размножение и рост, созревание. Далее рассмотрим, в чем же состоят биологические и физиологические отличия.
- В самом начале они отличаются сроками своего старта. Так формирование сперматогенеза запускается у мальчиков в возрасте 10–12 лет, а в противовес ему — овогенез, стартует у девочек еще на стадии внутриутробного развития, задолго до ее появления на свет, а завершается на стадии их оплодотворения. При этом как отмечают специалисты — многие предшественницы яйцеклеток не доходят до этой финишной стадии.
- Так в период течения гаметогенеза — жизнь клеток будет разниться по своей продолжительности. В частности, гаметы мужчин созревают на протяжении 75 суток — это время от формирования зародышевого эпителия и завершая стадией формированием спермиев. В отношении продолжительности жизни — это срок в 100–110 суток, при этом итогом выхода женской яйцеклетки есть ожидание в яичнике на протяжении 15, 20 и даже 40 лет.
- Существенно разнятся и количественные показатели — если говорить о мужчинах с нормальным уровнем сексуальной активности, то на протяжении его жизни в организме последнего может вырабатываться до сотен миллиардов сперматозоидов. Если говорить о женщинах — до момента наступления климакса не более 400–450 яйцеклеток в яичниках проходят стадии созревания и подготовки к оплодотворению.
Смотрите видео лекцию с подробным описанием процесса:
Варианты плохой спермограммы
Для анализа спермы определены свои критерии нормы. При несоответствии этим критериям спермограмма считается плохой. Вариантами отклонений при спермограмме могут быть:
- недостаточное количество спермы (при нарушенной функции яичек после травм или воспалений половых органов);
- сниженная концентрация спермы (малое количество сперматозоидов при нормальном объеме спермы);
- неподвижность сперматозоидов или их аномалия (встречается у мужчин после перенесенных заболеваний половой сферы или обусловлены генетически).
В заключение анализа спермы могут присутствовать термины с указаниями на отклонения в спермограмме в виде :
- нормозооспермии: при небольших отклонениях в сперме, не влияющих репродуктивные свойства;
- азооспермии: при абсолютном отсутствии сперматозоидов;
- некрозооспермии: при недостаточном количестве живых сперматозоидов;
- астенозооспермии: при плохой подвижности сперматозоидов;
- акинозооспермии: при полной неподвижности сперматозоидов;
- криптозооспермии: при наличии единичных сперматозоидов;
- гемоспермии: при присутствии эритроцитов;
- лейкоцитоспермии: при избытке лейкоцитов.
Патологии спермы
- Например, недостаток спермы (менее 1,5мл эякулята на весь объем спермы) часто является последствием травмы половых органов или перенесенных венерических заболеваний. Появившиеся рубцы на яичках серьезно ухудшают эти показатели.
- Недостаток живых сперматозоидов (менее 12 млн. на 1 мл спермы) встречается при низком гормональном балансе или рубцовом поражении яичек. Эту ситуацию решить естественно нельзя. Единственным выходом здесь является искусственная инсеминация или ЭКО.
- Неподвижность сперматозоидов может указывать на проблемы внутри организма или негативные внешние воздействия. Причинами такому нарушению могут быть наследственные патологии, вредные привычки (алкоголь, курение), облучение, вибрации, иммунные или гормональные патологии. Нередко для исправления ситуации мужчине надо оставить вредные привычки, сменить вредную работу, пройти стимулирующую терапию.
- Недостаточная подвижность сперматозоидов существенно снижает возможность мужчине зачать малыша. Выделяют 4 степени подвижности (нормальной активности, прямолинейно движущихся, малоактивных и абсолютно неподвижных). В норме не меньше 25% сперматозоидов должны быть нормальной активности. Недостаточно активные мужские клетки встречаются после инфекционных или воспалительных патологий.
Что найдешь в аптеке
В розничной аптечной сети в настоящее время существует множество препаратов в таблетках и капсулах для стимуляции сперматогенеза. Они продаются без рецепта и, если верить инструкции, вызывают увеличение количества активных сперматозоидов, повышают скорость их поступательного движения. Эти свойства позволяют повышать вероятность быстрого зачатия. Разберем наиболее популярные препараты с вышеописанными свойствами:
- Средство Спермстронг относится к биологически активным добавкам. Положительное влияние на качество эякулята достигается за счет особого состава препарата. 1 капсула содержит аргинин, L-карнитин, витамины С, Е, В6, а также цинк, селен и марганец. Помимо улучшения качества спермы во время эякуляции, производитель сообщает о положительном влиянии препарата на либидо, а также об общеукрепляющем действии на организм. Рекомендовано принимать 2 раза в день курсами.
- Саше с растворимым в воде порошком под названием Спермплант. Лекарство содержит фруктозу, L-карнитин, лимонную кислоту, таурин, экстракт крапивы и аргинин. Эти вещества, вызывающие улучшение фертильности спермы во время эякуляции, разрешены для приема практически всем. Исключение составляют случаи индивидуальной непереносимости. Режим приема – по 1 саше в день. Минимальный курс лечения – 1 месяц. При необходимости прием препарата можно повторять после 10-15 дневного перерыва.
- Препарат Простатинол зарекомендовал себя как повышающий качество спермы при заболеваниях предстательной железы. Особенно эффективен он при хронических воспалительных процессах, приводящих к бесплодию. Такие свойства определяются содержащимся в составе экстрактом семян тыквы, экстрактом плодов пальмы сабаль, аланином, глутамином, глицином, а также экстрактом женьшеня. Немаловажная особенность – препарат предотвращает преждевременное семяизвержение. Рекомендованная периодичность приема – по 1 капсуле 2 раза в день.
- Комплекс Доппельгерц Спермактив оптимизирует эректильную функцию, улучшает процесс эякуляции, а также стимулирует сперматогенез. Препараты содержат такие микроэлементы, как кальций, магний, цинк, кремний, селен. Имеющиеся в составе витамины – В12, С, В2, В1, Д3, фолиевая кислота. Принимать необходимо по 1 таблетке 1 раз в день. Курс лечения – 1 месяц.
- Лекарство Экостимулин содержит в своем составе гормон хорионический гонадотропин, вырабатываемый сначала желтым телом, а затем и плацентой во время беременности. Хорионический гонадотропин известен в медицине своими стимулирующими сперматогенез свойствами. Противопоказан прием этого лекарства при наличии у мужчины гормон-зависимых опухолей и крипторхизма. Режим приема определяется индивидуально лечащим врачом.
Существует множество препаратов для стимуляции сперматогенеза.
Несмотря на тот факт, что практически все из описанных препаратов можно самостоятельно приобрести в аптеке без рецепта, правильной будет предварительная консультация в урологом-андрологом. Врач определит оптимальные препараты и правильный режим их приема.
Рецепты народной медицины
Нетрадиционная медицина при проблемах, связанных с репродуктивной функцией, предлагает множество рецептов для их решения. Это, как правило, лечение лекарственными травами, продуктами пчеловодства и другими натуральными средствами. Вот несколько рецептов для стимуляции сперматогенеза:
- Лечение грецким орехом. Орехи в количестве 8-10 штук необходимо очистить от скорлупы, измельчить и залить 100 мл охлажденной кипяченой воды. Смесь должна настояться в течение нескольких часов. Затем в лекарство добавляют немного пчелиного меда и съедают все количество в течение дня. Средство подходит тем мужчинам, которые не имеют аллергических реакций на орехи и мед.
- Пророщенная пшеница также способна улучшить показатели спермограммы. Для приготовления средства необходимо взять зерна пшеницы и залить их небольшим объемом воды. Прикрыв зерна марлей, пшеницу следует оставить на ночь. Утром перемешав зерна с медом, съесть их натощак, запив водой. Завтракать после приема лекарства можно спустя два часа.
- Из корня девясила готовят лечебный отвар. Для этого следует взять измельченный корень растения в количестве 15-20 г и залить его стаканом воды. Затем следует прокипятить отвар в течение 7-10 минут, процедить и принимать каждый час по два глотка. Курс лечения занимает всего три дня.
- Очень эффективным способом является ежедневное употребление молочного напитка, который готовится на основе натурального молока с добавлением сливочного масла, грецких орехов и небольшого количества меда.
Перед началом лечения одним из способов следует обязательно получить консультацию у врача-специалиста, который, назначив все необходимые обследования, выявит причину нарушения сперматогенеза и назначит адекватную терапию. Самолечение в данном случае, как правило, не приносит желаемого результата. Кроме того, неправильное лечение может привести к ухудшению состояния мужского здоровья.