Терминальные состояния
Содержание:
- 2.3. Основное содержание изменений в организме в терминальных состояниях
- К какому врачу обратиться?
- Шок IV степени
- Осложнения реанимации
- Терминальные состояния включают 3 стадии
- Первичные усилия при СЛР направлены на:
- Диагностика терминального состояния
- Терминальные состояния включают 3 стадии
- Характерные особенности
- Диагностика
- Критерии эффективности массажа сердца:
- Процессы
- Клиническая смерть
- Запредельная кома
- Процессы
- Причины
- Сердечно-легочная реанимация.
- Какие бывают предикторы смерти по мнению ученых
- Предагональное состояние
- Агональное состояние
2.3. Основное содержание изменений в организме в терминальных состояниях
Таким образом, при терминальном состоянии – независимо от его причины – в организме происходят общие изменения, без уяснения которых невозможно понять сущность и смысл методов реанимации. Эти изменения затрагивают все органы и системы организма (мозг, сердце, обмен веществ и т.д.) и возникают в одних органах раньше, в других позже. Учитывая, что органы продолжают жить некоторое время даже после остановки дыхания и сердца, при своевременной реанимации удается добиться эффекта оживления больного.
Так как наиболее чувствительна к гипоксии кора головного мозга, то при терминальных состояниях раньше всего выключаются функции высшего отдела центральной нервной системы – коры головного мозга: человек теряет сознание. Если продолжительность кислородного голодания превышает 3-4 мин, то восстановление деятельности этого отдела центральной нервной системы становится невозможным. Вслед за выключением коры возникают изменения и в подкорковых отделах мозга. В последнюю очередь погибает продолговатый мозг, в котором находятся автоматические центры дыхания и кровообращения. Наступает необратимая смерть мозга.
Нарастающая гипоксия и нарушение функций мозга в терминальном состоянии приводят к расстройству деятельности сердечно-сосудистой системы. В предагональном периоде резко падает насосная функция сердца и уменьшается количество выбрасываемой им крови – так называемый сердечный выброс. Уменьшение кровоснабжения органов и особенно мозга ускоряет развитие необратимых изменений. Благодаря наличию в сердце собственной системы автоматизма его сокращения могут продолжаться довольно длительное время. Однако эти сокращения малоэффективны: наполнение пульса падает, он становится нитевидным; артериальное давление резко снижается, а затем перестает определяться. В дальнейшем значительно нарушается ритм сокращений сердца, и сердечная деятельность прекращается.
В терминальном состоянии в организме наблюдаются резкие сдвиги в обмене веществ. Они выражаются, прежде всего, в снижении окислительных процессов, что приводит к накоплению в организме органических кислот (молочной и пировиноградной) и углекислоты. В результате нарушается кислотно-щелочное равновесие организма. Затухание окислительных процессов в период терминального состояния сдвигает реакцию в кислую сторону – возникает ацидоз.
После выхода организма из состояния клинической смерти вначале восстанавливается деятельность сердца, затем самостоятельное дыхание, и лишь в дальнейшем, когда исчезнут резкие изменения в обмене веществ и кислотно-щелочном состоянии, может восстановиться функция мозга. Период восстановления функции коры головного мозга наиболее продолжителен. Даже после кратковременной гипоксии и клинической смерти (менее минуты) сознание может длительно отсутствовать.
Следует понимать, что биологическая смерть субъекта не означает одномоментную биологическую смерть тканей и органов, составляющих его организм. Время до смерти тканей, составляющих тело человека, в основном определяется их способностью выживать в условиях гипоксии и аноксии. У разных тканей и органов эта способность различна. Наиболее короткое время жизни в условиях аноксии наблюдается у ткани головного мозга. Другие ткани тела человека обладают этим свойством в более выраженной степени. Так, сердце сохраняет свою жизнеспособность в течение 1,5-2 часов после наступления биологической смерти. Почки, печень и некоторые другие органы сохраняют жизнеспособность до 3-4 часов. Мышечная ткань, кожа и некоторые другие ткани вполне могут быть жизнеспособными в сроки до 5-6 часов после наступления биологической смерти. Костная ткань, являясь самой инертной тканью организма человека, сохраняет свои жизненные силы до нескольких суток. С явлением переживаемости органов и тканей тела человека связана возможность трансплантации их. Чем в более ранние сроки после наступления биологической смерти изымаются органы для трансплантации, чем более жизнеспособными они являются, тем больше вероятность их успешного дальнейшего функционирования в новом организме.
К какому врачу обратиться?
Все признаки терминальных состояний – артериальная гипотония, нарушения пульса, затрудненность дыхания – указывают на необходимость вызова врача-реаниматолога или бригады скорой помощи. В условиях стационара больному проводятся анализы крови, физикальное обследование и исследования, необходимые для выявления первопричин терминальных состояний (рентгенография, КТ и пр.).
Терминальные состояния сопровождаются критическим нарушением жизненно важных функций организма и отличаются высоким риском наступления клинической и биологической смерти. В зависимости от характера и степени выраженности проявлений выделяют 7 основных разновидностей этих состояний. При их развитии больной нуждается в оказании незамедлительной квалифицированной помощи.
Лекция преп. И. В. Рогозиной на тему «Терминальные состояния»:
Онлайн-курсы СПбГУ, проф. М. И. Гурьянов рассказывает о терминальных состояниях:
Шок IV степени
Тяжелый шок – это состояние сильной гипоксии организма из — за нарушения доставки кислорода к жизненно важным органам. При шоке резко падает артериальное давление, в крови повышается содержание молочной кислоты. Возможно развитие ДВС – синдрома, для которого характерно нарушение свертываемости крови. Также может развиться печеночная или почечная недостаточность. Помимо этого при шоке могут проявляться и симптомы заболевания, вследствие которого он развился. Это может быть внутреннее кровотечение, аллергическая реакция и нарушение дыхания.
Если во время шока не оказать экстренную медицинскую помощь, то тяжелый шок зачастую приводит к смерти больного.
Исход развившегося терминального состояния практически всегда зависит от вовремя оказанной неотложной помощи. Если реанимационные мероприятия начинаются медицинским персоналом сразу и в полном объеме, то больного можно не только вернуть к жизни и вывести его из патологического состояния, но и вернуть его впоследствии к полноценной жизни. Во время развития терминального состояния оказывается симптоматическая неотложная медицинская помощь. Она может быть как медикаментозной, в соответствии с развивающимся симптомокомплексом, так и направленная на немедленное восстановление жизнедеятельности организма (сердечно — легочная реанимация, включающая в себя непрямой массаж сердца и искусственную вентиляцию легких).
Если терминальное состояние развивается внезапно в больничной палате, то больного следует немедленно перевести в отделение реанимации и анестезиологии для дальнейшего проведения реанимационных мероприятий и осуществлении круглосуточного наблюдения за пациентом.
Осложнения реанимации
Переломы ребер и грудины, разрывы печени, селезенки, желудка, аорты, гемо- и пневмоторакс; аспирация желудочного содержимого.
При медикаментозной стимуляции сердечной деятельности и невозможности пунктировать в вену адреналин, атропин и лидокаин вводят эндотрахеально в двойной дозе 10 мл 0,9% раствора хлорида натрия.
Во время реанимации недопустимо подкожное и внутримышечное введение любых лекарственных средств.
Препараты кальция (10% -ный раствор хлорида или глюконата) применяют только в случаях, когда клиническая смерть наступила на фоне гипокальциемии, гиперкалиемии или от передозировке антагонистов кальция.
В раннем постреанимационном периоде необходимо обеспечить адекватное дыхание и кровообращение; купировать судороги, гипертермии, отек мозга устранить нарушения гомеостаза и реологии крови.
Терминальные состояния включают 3 стадии
- Преагональное состояние
- Агональное состояние
- Клиническая смерть
Терминальная или агональная пауза
Бывает не всегда. Клинически она проявляется остановкой дыхания и преходящими периодами асистолии от 1–2 до 10–15 сек.
При агональном состоянии наблюдается резкая бледность кожных покровов, дыхание аритмичное. Пульс не определяется. Зрачки расширены. Преагональное и агональное состояния могут длиться от нескольких минут до нескольких часов (иногда они могут быть очень кратковременные, поэтому не всегда возможно их отследить).
Клиническая смерть
Дыхание отсутствует; пульс не определяется, кожные покровы бледные; зрачки расширены, не реагируют на свет.
Тяжёлый шок, запредельная кома, коллапс могут переходить в состояние клинической смерти или другие терминальные состояния. В то время, как предагональному состоянию, терминальной паузе, агонии и клинической смерти совсем необязательно должны предшествовать шок, кома или коллапс. В течение терминального периода происходят тяжёлые патофункциональные расстройства во всех тканях и органах. Иногда терминальный период бывает таким длительным и тяжёлым, что в коре головного мозга развивается состояние необратимости, когда реанимационные мероприятия оказываются бессмысленными и оживление человека невозможно даже после нескольких секунд клинической смерти.
Первичные усилия при СЛР направлены на:
- компрессию груди;
- вдувание воздуха в легкие и вентиляцию;
- подготовку и введение лекарственных препаратов;
- установку и поддержание внутривенного доступа.
Протоколы и этапы сердечно-легочной реанимации (СЛР) В настоящее время согласно рекомендациям ERC выделяют алгоритмы базовых реанимационных мероприятий (BLS) для неспециалистов и спасателей и расширенных реанимационных мероприятий (ALS) для медицинских работников. После 8 лет у детей действуют взрослые протоколы.
- Реанимационные мероприятия немедленно начинает тот, кто первым оказался рядом с пострадавшим. Не следует тратить время на попытки поиска помощников, оставив умирающего без внимания. Сразу необходимо начать СЛР. Если реанимирующих двое, один из них начинает СЛР, а второй вызывает помощников и затем подключается к проведению СЛР.
- Реанимационные мероприятия оказывают на месте, где обнаружен пострадавший. Нельзя пытаться куда-либо его переносить.
- Массаж сердца проводят без предварительной дифференциальной диагностики механизмов прекращения кровообращения.
Для проведения СЛР используют реанимационный алфавит Петера Сафара. В этом комплексе выдержана последовательность действий реаниматолога, по их английскому названию обозначается соответствующими буквами.
A – Airway – обеспечение проходимости дыхательных путей.
B – Breathing – искусственная вентиляция легких (ИВЛ)
доступным способом, например при дыхании «рот в рот».
C – Circulation – обеспечение гемоциркуляции – непрямой массаж сердца.
D – Drugs – введение лекарственных средств. E – Electrocardiography – регистрация ЭКГ.
F – Fibrilation – проведение при необходимости
электрической дефибрилляции (кардиоверсия).
G – Gauging – оценка первичных результатов. H – Hypothermy – охлаждение головы.
I – Intensive care – проведение интенсивной терапии постреанимационных синдромов.
Элементарное поддержание жизни BLS (проводится немедицинским и медицинским персоналом).
Этап А (airwey) – обеспечение проходимости дыхательных путей.
Этап В (breathe) – искусственное дыхание. Этап С (circulacion) – наружный массаж сердца.
Согласно рекомендациям Европейского совета по сердечно-легочной реанимации наружный массаж сердца у взрослых предшествует ИВЛ и алгоритм реанимации из «ABC» трансформируется в «CAB».
Базовый комплекс реанимационных мероприятий (BLS)
Диагностика терминального состояния
Патология диагностируется реаниматологом-анестезиологом. Больного осматривают кардиолог и другие врачи, которые занимаются лечением основного заболевания. Для установления и подтверждения диагноза проводят физикальное обследование, анализ крови на кислотно-щелочную среду, а также анализируют данные анестезиологического монитора, демонстрирующего показатели артериального давления, сатурации, сердечного ритма и дыхания. В некоторых случаях выполняют инвазивную тонометрию. Чтобы выявить причину терминального состояния, больного могут направлять на такие обследования как: компьютерная томография, лапароскопия, рентгенография, сцинтиграфия, ультразвуковое исследование.
Терминальные состояния включают 3 стадии
- Преагональное состояние
- Агональное состояние
- Клиническая смерть
Терминальная или агональная пауза
Бывает не всегда. Клинически она проявляется остановкой дыхания и преходящими периодами асистолии от 1–2 до 10–15 сек.
При агональном состоянии наблюдается резкая бледность кожных покровов, дыхание аритмичное. Пульс не определяется. Зрачки расширены. Преагональное и агональное состояния могут длиться от нескольких минут до нескольких часов (иногда они могут быть очень кратковременные, поэтому не всегда возможно их отследить).
Клиническая смерть
Дыхание отсутствует; пульс не определяется, кожные покровы бледные; зрачки расширены, не реагируют на свет.
Тяжёлый шок, запредельная кома, коллапс могут переходить в состояние клинической смерти или другие терминальные состояния. В то время, как предагональному состоянию, терминальной паузе, агонии и клинической смерти совсем необязательно должны предшествовать шок, кома или коллапс. В течение терминального периода происходят тяжёлые патофункциональные расстройства во всех тканях и органах. Иногда терминальный период бывает таким длительным и тяжёлым, что в коре головного мозга развивается состояние необратимости, когда реанимационные мероприятия оказываются бессмысленными и оживление человека невозможно даже после нескольких секунд клинической смерти.
Характерные особенности
Период агонии, то есть последней борьбы, организма сопровождается именно агональным дыханием.
Перед ним идет пауза, в медицине ее называют терминальной: после ускорения экскурсий дыхание останавливается полностью. Во время данной паузы по причине гипоксии после тахипноэ:
- Пропадает активность клеток головного мозга
- Зрачки принимают расширенную форму
- Рефлексы роговицы угасают
При внезапном прекращении работы сердца преагональная фаза отсутствует.
А при смертельных кровопотерях, травматическом шоке, дыхательной недостаточности она может продолжаться несколько часов. После описанной паузы начинается дыхание в агонии.
- Вначале появляется вдох, очень слабый, амплитуда небольшая. В последствие вдохи незначительно усиливаются, достигают своего максимума и уменьшается вновь.
- Иногда вдохи-выдохи резкие. За минуту больной может совершить 2 — 6 экскурсий.
- Затем дыхание останавливается полностью.
Диагностика
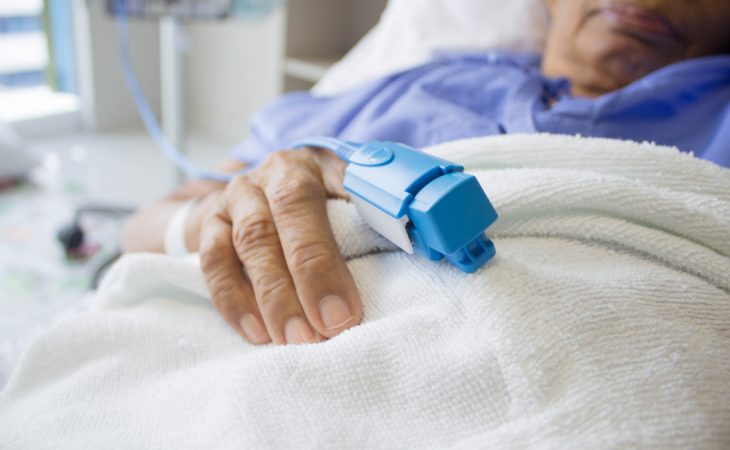 Пульсоксиметрия при терминальных состояниях показывает насыщение крови кислородом менее чем на 90 %
Пульсоксиметрия при терминальных состояниях показывает насыщение крови кислородом менее чем на 90 %
Признаки терминальных состояний могут выявляться проведением следующих способов диагностики:
- физикальные методики: частота дыхания более 36 или менее 8 в минуту, частота пульса более 130-140 или менее 40 ударов за минуту, показатели систолического артериального давления менее 80 мм рт. ст., приглушенность тонов сердца, неровный сердечный ритм, пульсоксиметрия указывает на сатурацию (то есть насыщение) крови кислородом менее 90 %;
- анализы крови: снижение рН крови до менее 7.35, периферическая гипоксемия менее 10 мм, центральная гипоксемия менее 10-12 мм рт. ст., уровень углекислого газа более 50 мм рт. ст.;
- инструментальные методы: оценка показателей жизнедеятельности (пульса, артериального давления, сатурации, дыхания и сердечного ритма) анестезиологическим монитором, для выявления причин проводится рентгенография, КТ, лапароскопия, сцинтиграфия и другие методики (выбор способа обследования определяется клиническим случаем).
Критерии эффективности массажа сердца:
- Изменение цвета кожи: она становится менее бледной, серой, цианотичной.
- Сужение зрачков (если они были расширены) с появлением реакции на свет.
- Появление пульсового толчка на сонной и бедренной артериях, иногда на лучевой артерии.
- Определение артериального давления на уровне 60–70 мм рт. ст. при измерении на плече.
- Иногда появление самостоятельных дыхательных движений.
При наличии признаков восстановления кровообращения, но при отсутствии тенденции к сохранению самостоятельной сердечной деятельности массаж сердца проводят либо до достижения необходимого эффекта (восстановление эффективного кровотока), либо до стойкого исчезновения признаков жизни с развитием симптомов мозговой смерти.
При отсутствии признаков восстановления даже редуцированного кровотока, несмотря на массаж сердца в течение 30 мин, больного следует признать умирающим и реанимационные мероприятия можно прекратить.
Процессы
Наиболее существенным является угасание функций центральной нервной системы.
Нарастающая гипоксия и последующая аноксия в клетках головного мозга (прежде всего коры головного мозга) приводят к замене окислительного типа обмена на гликолитический.
При этом наблюдается нарушение синтеза АТФ, ионных градиентов, образуются свободные радикалы, повышается проницаемость клеточных мембран.
Эти изменения обмена влекут за собой деструктивные изменения в клетках, что проявляется в виде мутного набухания, гидропической дегенерации.
В принципе, эти изменения являются обратимыми, и, при восстановлении нормального снабжения тканей кислородом, не влекут угрожающих жизни состояний. Но при продолжающейся аноксии они переходят в необратимые дегенеративные изменения, которые сопровождаются гидролизом белков и, в конце концов, развивается аутолиз. Наименее устойчивыми к гликолитическому типу обмена являются ткани головного и спинного мозга, всего лишь 4–6 минут аноксии достаточно, чтобы произошли необратимые изменения в коре головного мозга. Несколько дольше при гликолитическом типе обмена могут функционировать подкорковая область и спинной мозг. Выраженность терминальных состояний и их продолжительность зависят от выраженности и быстроты развития гипоксии и аноксии.
- К терминальным состояниям относят:
- тяжёлый шок (шок IV степени)
- запредельная кома
- коллапс
- преагональное состояние
- терминальная пауза
- агония
- клиническая смерть
Клиническая смерть
Этап умирания, во время которого при своевременном врачебном вмешательстве, больного можно вернуть к жизни. Длится он несколько минут после полной остановки дыхательной и сердечной деятельности. В это время происходит прекращение обменных процессов в организме, начинаются необратимые изменения в тканях головного мозга. Гибель клеток начинается на 5 – 7 минуте клинической смерти. Если в течение этого времени начинаются реанимационные мероприятия, то функции этих клеток могут быть восстановлены.
Продолжительность клинической смерти зависит от многих факторов. В первую очередь это длительность умирания. Если смерть наступила внезапно, то период, во время которого возможно полноценное оживление организма, может достигать до 7 минут. Если же смерти предшествовала длительная агония, во время которой ткани подвергались длительной гипоксии, то время клинической смерти сокращается практически вдвое. Также на длительность данного периода влияет возраст умирающего и его температура тела. Чем больной моложе, тем дольше время клинической смерти. А при искусственном понижении температуры тела (до 100 С) длительность клинической смерти может быть продлена до 60 мин.
Читайте подробнее: клиническая смерть.
Запредельная кома
Кома – это глубокое угнетение ЦНС. Характеризуется полной утратой сознания, отсутствием реакции на раздражители, нарушение функций организма. При развитии этого состояния происходит поражение активизирующих систем головного мозга.
Чаще всего кома — это осложнение какого-либо заболевания: инсульта, инфекции, эпилептического статуса, эклампсии и др. Также она может быть и следствием черепно – мозговой травмы.
Для запредельной комы характерна полная атония мышц, расширение зрачка, понижение температуры тела, прекращение дыхания и резкое снижение артериального давления. Жизнедеятельность больного при этом состоянии поддерживается за счет стимуляции сердца и искусственной вентиляции легких.
Процессы
Наиболее существенным является угасание функций центральной нервной системы.
Нарастающая гипоксия и последующая аноксия в клетках головного мозга (прежде всего коры головного мозга) приводят к замене окислительного типа обмена на гликолитический.
При этом наблюдается нарушение синтеза АТФ, ионных градиентов, образуются свободные радикалы, повышается проницаемость клеточных мембран.
Эти изменения обмена влекут за собой деструктивные изменения в клетках, что проявляется в виде мутного набухания, гидропической дегенерации.
В принципе, эти изменения являются обратимыми, и, при восстановлении нормального снабжения тканей кислородом, не влекут угрожающих жизни состояний. Но при продолжающейся аноксии они переходят в необратимые дегенеративные изменения, которые сопровождаются гидролизом белков и, в конце концов, развивается аутолиз. Наименее устойчивыми к гликолитическому типу обмена являются ткани головного и спинного мозга, всего лишь 4–6 минут аноксии достаточно, чтобы произошли необратимые изменения в коре головного мозга. Несколько дольше при гликолитическом типе обмена могут функционировать подкорковая область и спинной мозг. Выраженность терминальных состояний и их продолжительность зависят от выраженности и быстроты развития гипоксии и аноксии.
- К терминальным состояниям относят:
- тяжёлый шок (шок IV степени)
- запредельная кома
- коллапс
- преагональное состояние
- терминальная пауза
- агония
- клиническая смерть
Причины
Тяжелый атеросклероз венечных сосудов сердца может привести к развитию терминальных состояний
Развитие терминальных состояний может провоцироваться разными факторами:
- биологическая старость;
- тяжелое изолированное или сочетанное течение соматических заболеваний: атеросклероз коронарных артерий, фибрилляция желудочков, желудочковые тахиаритмии злокачественного характера, онкологические заболевания, генерализованные инфекции, полиорганная недостаточность, острое нарушение мозгового кровообращения;
- тяжелые травмы головного и спинного мозга, органов брюшной полости или легких, приводящие к раневым инфекциям, обезвоживанию или некрозу, геморрагическому шоку;
- механическая асфиксия, которая не устраняется и приводит к критической гипоксии;
- состояние врожденной нежизнеспособности при недоношенности и рождении плода до 5-7 месяцев беременности.
Сердечно-легочная реанимация.
Первичная реанимация включает три этапа «ABC»:
«А» (airway) — восстановление и поддержание проходимости дыхательных путей;
«B» (breathing) – искусственная вентиляция легких;
«C» (circulation) – непрямой массаж сердца.
«А». Восстановление и поддержание проходимости дыхательных путей:
1. Уложить больного на твердую горизонтальную поверхность.
2. Туалет ротовой полости, ротоглотки.
3. Тройной приём Сафара. Запрокидывание головы (исключение травма шейного отдела позвоночника), выдвижение нижней челюсти, приоткрывание рта (у 30% пациентов закупорка носовых проходов).
4. Использование дополнительных устройств при неэффективности тройного приёма (воздуховод и др.).
5. Приём Хеймлика. Удары по спине в межлопаточной области или резкий толчок в эпигастральную область. Показание: обструкция дыхательных путей инородным телом. Толчок в эпигастральную область нельзя проводить детям (риск повреждения внутренних органов) и беременным.
«В». ИВЛ — активное вдувание воздуха в легкие пострадавшего при помощи методов «рот в рот», «рот в нос», мешком через маску и др.
1. Время вдоха 1-1,5 сек.
2. Вдох сопровождается поднятием передней грудной стенки, а не брюшной стенки.
3. Даётся возможность пассивному выдоху.
4. Соотношение вдуваний воздуха к компрессиям грудной клетки 2:15, в не зависимости от количества реаниматоров.
«C». Непрямой массаж сердца.
1. Максимальная компрессия на нижнюю треть грудины.
2. Глубина давления 4-5 см или около 30% передне-заднего размера грудной клетки.
3. Техника: взрослым — двумя руками, детям до года – большими пальцами обеих рук, детям 1-8 лет – одной рукой; плечи должны находиться прямо над сомкнутыми руками; руки в локтях нужно держать прямыми.
4. Частота компрессий не зависимо от возраста 100 в минуту.
Критерии эффективной сердечно-легочной реанимации:
1. Поднятие передней грудной стенки при вдувании.
2. Наличие пульсации на магистральных артериях при компрессиях.
Реанимационные мероприятия начинаются при остановке кровообращения и (или) при остановке дыхания. Сердечно-легочная реанимация проводится до восстановления спонтанного (самостоятельного) кровообращения (появления пульса на магистральных артериях) или констатации биологической смерти, время проведения не менее 30 минут.
Кроме стандартного комплекса мероприятий сердечно-легочная реанимация может включать в себя также дефибрилляцию и использование лекарственных препаратов.
Дефибрилляция.
Показание: фибрилляция желудочков.
1. Для уменьшения электрического сопротивления электроды смазываются гелем или используется марлевая салфетка, смоченная солевым раствором.
2. Один электрод (ложки, гашетки, paddles) (sternum) устанавливается по правой окологрудинной линии ниже ключицы, другой (apex) – по средней подмышечной линии слева на уровне верхушки сердца.
3. Электроды сильно прижимают к грудной клетки (сила давления 10 кг).
4. Во время дефибрилляции никто не должен прикасаться к кровати.
5. Сила энергии 200, 300, 360 Дж.
6. Проводится разряд.
7. После дефибрилляции продолжаются сердечно-легочная реанимация, оценка наличия собственного ритма проводится только через 2 минуты.
Введение лекарств.
Доступы: внутривенный, внутрикостный, эндотрахеальный. Внутрисердечный не используется (повреждение коронарных сосудов, пневмоторакс, тампонада сердца).
Медикаментозная терапия эффективна только при эффективном массаже и ИВЛ.
Используемые лекарства: адреналин, атропин, сода, амиодарон, лидокаин.
Возможные осложнения сердечно-легочной реанимации:
1. Непрямого массажа сердца: переломы ребер, повреждения внутренних органов (легких, печени, желудка).
2. ИВЛ: перерастяжение желудка воздухом, приводящее к рвоте и аспирации.
Профилактика переполнения желудка воздухом:
1. Следить, чтобы во время вдувания поднималась грудная клетка, а не живот.
2. Вдох следует делать медленно (с целью снижения давления на вдохе).
3. Между вдохами необходимо давать легким полностью спадаться.
Какие бывают предикторы смерти по мнению ученых
Как умирает человек больной? По многочисленным наблюдениям за умирающими пациентами, ученые сделали ряд выводов:
- Не у всех больных появляются физиологические изменения. У каждого третьего умирающего нет никаких явных симптомов смерти.
- За 60 — 72 часа до смерти у большинства пациентов пропадает реакция на вербальные раздражители. Они не отвечают на улыбку, не реагируют на жесты и мимику опекуна. Наблюдается изменение голоса.
- За двое суток до смерти наблюдается повышенная расслабленность шейных мышц, т.е., больному сложно держать голову в приподнятом положении.
- Медленное , также больной не может плотно закрыть веки, зажмуриться.
- Также можно наблюдать явные нарушения работы желудочно — кишечного тракта, кровотечения в верхних его отделах.
Признаки скорой смерти у лежачего пациента проявляются по разному. По наблюдениям врачей, заметить явные проявления симптомов можно в определенный промежуток времени, и при этом определить примерную дату смерти человека.
| Время проявления | |
| Изменение режима дня | Несколько месяцев |
| Отечность конечностей | 3-4 недели |
| Нарушение восприятия | 3-4 недели |
| Общая слабость, отказ от пищи | 3-4 недели |
| Нарушение мозговой активности | 10 дней |
| Предагония | Кратковременное проявление |
| Агония | От нескольких минут до часа |
| Кома, клиническая смерть | Без оказания помощи человек умирает через 5 -7 минут. |
Предагональное состояние
Предагональное состояние — этап умирания организма, для которого характерно развитие нарушений деятельности ЦНС, кровообращения, расстройства дыхания. Больной заторможен или находится в коматозном состоянии, угнетена электрическая активность головного мозга и рефлексы. Артериальное давление резко снижено (70-60 мм рт. ст.) или не определяется. В начале пульс слабый и частый, затем развивается брадикардия. Расстройства периферического кровообращения проявляются появлением цианоза, бледности или пятнистости кожных покровов. Дыхание в первоначальный период частое и поверхностное, затем отмечается брадипноэ. В результате нарушения дыхания и гемодинамики нарастает кислородное голодание. Продолжительность предагонального состояния может быть различной и зависит от причины вызвавшей смерть. Так, при внезапном возникновении фибрилляции желудочков предагональное состояние отсутствует, а при умирании от кровопотери, вследствие включения компенсаторных механизмов, оно может длиться несколько часов.
Агональное состояние
Агональное состояние — предшествующий смерти этап умирания, являющийся последней вспышкой жизнедеятельности организма. Переходным периодом от предагонального к агональному состоянию является терминальная пауза. Для неё характерно возникновение паузы в дыхании и резкое замедление пульса, вплоть до временной остановки сердечной деятельности. Продолжительность терминальной паузы 2-4 минуты. После неё развивается клиническая картина агонии.
В агональной стадии высшие отделы ЦНС выключаются. Регуляция жизненных функций начинает осуществляться бульбарными и некоторыми спинальными центрами, деятельность которых направлена на мобилизацию последних возможностей организма выжить. Однако борьба со смертью уже неэффективна, так как вышеуказанные центры не могут обеспечить нормальное функционирование жизненно важных органов. Нарушения функции ЦНС и обуславливают развитие клинической картины агонии.
После окончания терминальной паузы появляется серия коротких и поверхностных вздохов. Постепенно глубина дыхательных движений нарастает. Дыхание обеспечивается сокращением мышц грудной клетки, шеи и имеет характер патологического (дыхание Куссмауля, Биотта, Чейн-Стокса). В результате одновременного сокращения мышц, обеспечивающих как вдох так и выдох, дыхательный акт нарушается, и вентиляция легких почти полностью прекращается.
На фоне появления дыхательных движений после терминальной паузы восстанавливается синусовый ритм, появляется пульс на крупных артериях, повышается артериальное давление.
Благодаря этим изменениям дыхания и сердечной деятельности в агональной стадии может восстанавливаться условно-рефлекторная деятельность и даже сознание. Однако вспышка жизнедеятельности кратковременна и заканчивается полным угнетением жизненных функций. Прекращается дыхание и сердечная деятельность, наступает клиническая смерть.