Болит выше анального отверстия
Содержание:
Причины боли в заднем проходе
1. Травма заднего прохода. Анальная трещина — повреждение слизистой оболочки прямой кишки в виде трещины обычно бывают при её растяжении плотными каловыми массами во время дефекации, иногда — при длительных изнурительных поносах. Боль в области заднего прохода при появлении трещины трудно сравнить даже с зубной. Она настолько сильна и продолжительна (до 5-6 часов), что человек перестает спать и адекватно реагировать на внешние раздражители. Из-за сильной боли пострадавший сдерживает акт дефекации, что только усиливает запоры и боли. Другие симптомы анальной трещины: скопление каловых масс в толстой кишке приводит к всасыванию в кровь токсических веществ (индола, скатола), которые отравляют весь организм, вызывая тошноту, головокружение, слабость, аллергические реакции. У части больных анальные трещины осложняются свищами прямой кишки, при этом кожа в области заднего прохода мокнет, появляется сильный зуд.
2. Разрыв анального сфинктера. Причинами разрыва могут быть осложненные роды, связанные с превышением максимально допустимых напряжений в тканях промежности, влагалища и прямой кишки, запоры, введение каких-либо твердых предметов в прямую кишку (клизмы, ДТП, падение, насилие, детское или патологическое стремление к экспериментам и другие), резкий внезапный спазм анального жома, поднятие тяжестей и анальный секс.
При лёгкой степени разрыва сфинктера симптоматика может состоять из периодической неспособности к удержанию и произвольному выпуску кишечных газов, а средняя и тяжелая степень несостоятельности характеризуются недержанием жидких или даже всех без исключения фракций содержимого прямой кишки. Практически всегда происходит развитие инфекционно-воспалительных процессов и дисфункция смежных структур (мочевыводящей и половой систем, желудочно-кишечного тракта, органов малого таза и других). Боли при разрыве сфинктера могут быть разной интенсивности — от терпимых до сильных, они обычно связаны с дефекацией, но могут ощущаться и в промежутках между посещениями туалета, непосредственно после или при первом возникновении позывов, боли иррадиируют в соседние зоны.
3. Запоры. Частыми причинами запоров являются недостаточное и/или неправильное питание, дефицит в потребляемой еде пищевых волокон, беременность, недостаточная физическая активность, прием некоторых лекарств, стресс. Считается, что запор может стать хроническим из-за регулярной задержки опорожнения кишечника более трех месяцев подряд. При этом кал обретает твердую консистенцию, уплотняется, что, в свою очередь, приводит к проблемам с дефекацией. Особо часто запорами страдают люди пожилого и старческого возраста. Симптомами считаются затруднение акта дефекации, отхождение кала небольшими порциями, после которого сохраняется чувство наполненности кишечника, состояние, при котором дефекация происходит каждый день, но при этом объем выделяемого кала очень мал.
Другие симптомы запора: уплотнение кала, ухудшение перистальтики кишечника, сохранение чувства неполного опорожнения даже после акта дефекации, очень редкое опорожнение кишечника (постоянная задержка кала на 48 часов и больше), сухой, плотный кал, который может приводить к травмам и воспалениям анального отверстия, недостаточный суточный объем кала и его отделение небольшими порциями, очень сильные потуги, невозможность опорожнения, снижение секреторной функции кишечника.
4. Приём алкоголя и острой пищи. Приём алкоголя и острой пряной пищи напрямую вызывают раздражение слизистой оболочки прямой кишки и области анального отверстия. Раздражение слизистой приводит к появлению неприятных ощущений, интенсивность которых варьирует от лёгкого зуда до сильных болей. Максимально данные симптомы выражены во время акта дефекации.
Симптомы проктита
Симптомы проктита во многом определяются его формой. При остром течении проктита симптомы воспаления прямой кишки значительно выражены. Заболевание и начинается, как правило, внезапно, пациент ощущает сильное жжение в прямой кишке, ощущение тяжести/боли в промежности, усиливающееся при испражнении; характерны тенезмы (ложные позывы).
Отмечается диарея, при некоторых формах с примесью в кале слизи/гноя/крови. Страдает общее состояние: повышается температура тела, реже появляется озноб.
Катаральный проктит
Заболевание манифестирует болевым синдромом, который вначале концентрируется в области прямой кишки и усиливается при дефекации, а затем боль переходит на область промежности мошонку/половые губы, в ряде случаев иррадиирует в спину. Пациенты жалуются на частые позывы к дефекации, при этом, вместо кала выделяется слизь, иногда с присутствием гноя/крови, а непосредственно характер выделений определяется формой катарального проктита.
Катаральный проктит сопровождается повышением температура до субфебрильных/фебрильных показателей. На фоне лихорадки постепенно развиваются симптомы общей интоксикации: слабость, потеря аппетита, головные боли, быстрая утомляемость, и реже тошнота. Могут наблюдаться запоры, периодически сменяющиеся поносом. Острый катаральный проктит, как правило, развивается на протяжении нескольких дней. Визуально раздражение/покраснение в области заднего прохода, при пальцевом исследовании — резкая боль и выделение слизи (с гноем/кровью).
Эрозивный проктит
Эрозивный проктит характеризуется внезапным началом, ложными позывами, с повышением температуры тела, ознобами, болями в прямой кишке, реже с иррадиацией в промежность, поясницу, область крестца. Пациенты жалуются на жжение, зуд и ощущение тяжести в области ануса. Акты дефекации учащаются, а стул становится жидким с появлением примеси крови/слизи в каловых массах. Реже при эрозивном проктите отмечается отхождение кровавой слизи на фоне тенезмов без примесей кала. Возможно зияние ануса с истечением жидкого кала, слизи/крови.
Выраженность клинических во многом определяется разновидностью эрозивного проктита, а также распространенностью воспалительного процесса. Так, при гонорейном проктите симптоматика выражена слабо в виде умеренного жжения/зуда и неинтенсивных болей с редкими ложными позывами. В то время как при эрозивном лучевом проктите отмечается тяжелое течение с сильными болями, гипертермией и частыми тенезмами.
Язвенный проктит
Язвенный проктит протекает аналогично симптоматике эрозивного гастрита с внезапным началом, слабостью, разбитостью, гипертермией, тенезмами, зудом, жжением и болями в области ануса. Стул становится жидким, а по мере развития заболевания сокращаются промежутки между актами дефекации. В некоторых случаях появляются непрерывные позывы с отхождением жидкого кровянистого кала в небольших количествах или слизи/крови без фекальных масс. Характерным для язвенного проктита являются значительно более тяжелое течение и наличие в кале большого количества красной крови, которая содержится в виде различимых включений в жидких фекальных массах или же располагается на поверхности оформленного кала.
Лучевой проктит
Острый лучевой проктит проявляется диареей, периодическими болезненными тенезмами, наличием слизи/крови в стуле, болями в прямой кишке, иррадиирущими в промежность. Для лучевого проктита характерно нарушение общего состояния: слабость, потеря аппетита, и повышение температуры тела. Спецификой является регресс симптоматики через несколько дней после проведения противоопухолевой терапии. При эндоскопическом исследовании выявляются множественные изъязвление в прямой/сигмовидной кишке, фиброз и атрофия слизистой, стриктуры/телеангиоэктазии, а также контактная кровоточивость.
Хронический проктит
Хронический проктит в период обострения протекает с незначительно выраженной симптоматикой в виде дискомфорта, легкого жжения/зуда, ощущения неполного опорожнения кишечника, незначительной болезненностью, редкими тенезмами и наличием в фекалиях патологических примесей. Отмечается повышение температуры. Хронический проктит в период ремиссии может вообще протекать бессимптомно либо проявляться чрезвычайно слабо выраженными признаками. Зачастую незначительная/умеренная примесь слизи в каловых массах является единственным симптомом заболевания.
Лечение
Симптомы, возникающие при грибковом инфицировании – зуд, покраснение, шелушение – проходят при корректно назначенной терапии, которая состоит из:
- снятия воспалительного процесса (при необходимости);
- обработки местными антисептическими и антигрибковыми средствами;
- прием системных антимикотиков;
- прием антигистаминных препаратов;
- укрепление иммунной системы при помощи иммуностимуляторов и витамин;
- восстановления кишечной микрофлоры с помощью пребиотиков и пробиотиков.
Лечение детей зависит от возраста, имеющихся противопоказаний.Грибок на попе у младенцев, лечат:
- с использованием местных препаратов;
- применяя антисептики и мази от грибка;
- показан обязательный тщательный уход и соблюдение гигиены тела.
Для лечения взрослых применяют местные антисептические средства, противогрибковые кремы и системные препараты.
Терапия:
- противовоспалительные препараты – Гидрокортизоновая мазь, Преднизолоновая мазь (используется 2-4 дня);
- антисептики – Фукорцин, йодный раствор (весь период терапии);
- противогрибковые кремы – Ламикон, Ламизил, Клотримазол (используют весь период лечения);
- системные препараты – Флуконазол, Дифлюкан, Кетоконазол (принимают установленное врачом время).
Профилактика микозов:
- гигиена;
- своевременное обращение за консультацией к врачу-специалисту;
- укрепление иммунной системы.
- Если у человека чешется вокруг ануса из-за проблем с внутренними органами или железами эндокринной секреции, тогда ему необходимо сосредоточиться на лечении основного заболевания. Психические расстройства и зуд в области анального отверстия, связанный с ними, необходимо устранять с помощью приема успокоительных средств, настойки пустырника, чая с мятой и мелиссой.
- Аллергические реакции на теле устраняются путем назначения пациенту антигистаминных средств местного и общего действия. К примеру, таким пациентам рекомендован прием таблеток: Кларитин, Супрастин, Диазолин, Тавегил по схеме, указанной в инструкции. При тяжелом варианте течения аллергии врач может принять решение о целесообразности местного применения гормональных мазей, которые прекрасно устраняют прыщики и оказывают подсушивающее, противовоспалительное и противозудное действие.
- Когда у человека чешется вокруг анального отверстия в связи с заболеваниями прямой кишки, трещинами ануса или геморроем, тогда ему необходимо использование средств, направленных на устранение местного отека и воспалительной реакции, а также предупреждение образования тромбов. Таким пациентам рекомендуется применение мазей на основе гепарина, Троксевазин, Прокто-Гливенол.
- При глистных инвазиях необходимо принять противоглистные препараты ряда Вормила и Пирантела. Детям лучше давать подобные средства в форме раствора или суспензии.
- Если причина зуда ануса – венерическая или бактериальная инфекция, тогда лечение проводят в зависимости от природы возбудителя с помощью антибактериальных, противомикробных препаратов, а также противовирусных средств.
Лечение воспаления ануса
Существующий на этот момент уровень развития мировой медицины предлагает огромное количество способов решения данного патологического состояния. Как уже говорилось выше, в первую очередь всегда устраняется причина, которая привела к появлению воспаления.
На сегодняшний день снять воспалительные процессы в аноректальной области можно с помощью следующих средств и методов:
- ректальные свечи – существует достаточное количество высококачественных суппозиториев, которые вводятся непосредственно в прямую кишку и имеют ярко выраженный противовоспалительный эффект. Следует помнить, что самостоятельно назначать себе подобные препараты категорически запрещается. Чтобы получить рецепт, необходимо обратиться к профильному врачу;
- мази;
- антисептические прокладки;
- присыпки – подойдет даже обычный тальк;
- прочие средства местного действия.
Если воспалился задний проход, что причиняет определенные болезненные ощущения, необходимо принимать обезболивающие препараты. Как правило, боль не является настолько сильной, что для ее устранения нужно было бы пить наркотические препараты. Достаточно будет общедоступных лекарств, например, анальгина или, что еще лучше, ибупрофена – он не только снимает боль, но и способствует уменьшению воспаления.

Хорошую эффективность в борьбе с воспалительными процессами в области заднего прохода демонстрируют и клизмы. Жидкость в них не должна иметь температуру выше или ниже 18 градусов тепла. Что касается объема, то за один раз допускается использовать не более 60 грамм (для взрослых) и 30 г (для детей).
Грибковые поражения лечатся с помощью соответствующих антимикотических препаратов – как таблеток, так и средств местного действия. Если заболевание носит легкий характер и находится на раннем этапе развития, можно промывать пораженную область раствором соды. Необходимо взять одну чайную ложку соды и смешать ее с 1 литром кипяченой воды, после чего тщательно протирать аноректальную зону.
Сыпь и зуд от гельминтов можно убрать только посредством ликвидации непосредственно самих паразитов. Существует большое количество лекарственных средств, помогающих избавиться от этих паразитирующих организмов, причиняющих массу неудобств.
Воспаление возле ануса, спровоцированное парапроктитами, лечится двумя способами:
- медикаментозным – используются сильнодействующие антибиотики, курс лечения зависит от эффективности терапии, а также сложности заболевания;
- хирургическим – к оперативному вмешательству прибегают, если медикаментозное лечение не дало должного результата. Операция заключается в удалении пораженного участка кожи, в том числе и фурункула.
Генитальные бородавки удаляются исключительно хирургическим путем. Применение различных мазей является крайне нежелательным. Не стоит забывать, что аноректальная область является весьма чувствительной, а значит, присутствует риск нанести ей определенный ущерб.
После операции следует некоторое время применять противовоспалительные и антибактериальные препараты. Они помогут сократить послеоперационный период, а также исключить риск развития инфекционного поражения заднего прохода.
Запущенное воспаление возле анального отверстия приводит к серьезным осложнениям, а именно:
- устойчивому болевому синдрому, от которого очень сложно избавиться;
- значительной кровопотере;
- гнойному воспалению мягких тканей;
- появлению озноба и слабости на фоне повышения температуры;
- головокружениям;
- образованию тромбов;
- злокачественным новообразованиям.
Причины проктита
Существует немало факторов, которые способны спровоцировать развитие проктита:
- инфекционные болезни – кишечные инфекции, спровоцированные патогенными микроорганизмами, сифилис, гонорея, глистные инвазии, туберкулез и т.д.;
- травматические повреждения прямой кишки, возникшие вследствие оперативных вмешательств при геморрое или анальных трещинах, нетрадиционного полового акта, несчастных случаев, травм при родовой деятельности, сопровождающихся разрывом промежности и стенок прямой кишки, введения инородных тел в анус или наличия острых непереваренных частиц в кале;
- заболевания пищеварительного тракта, при которых в прямую кишку попадают непереработанные остатки продуктов питания. Слизистая оболочка начинает производить слизь в избытке, что провоцирует воспаление. К таким болезням относится гепатит, цирроз печени, холецистит (воспалительное заболевание желчного пузыря), панкреатит (воспалительный процесс в желчном пузыре), гастриты, язвенная болезнь, кишечный дисбактериоз;
- погрешности питания: так называемый алиментарный проктит может возникнуть у людей, в рационе которых преобладают острые и пряные блюда. Также одной из причин такого заболевания часто становится злоупотребление спиртным. Развитие патологического процесса происходит вследствие раздражения слизистой оболочки кишечника и выработки чрезмерного количества слизи;
- сосудистые патологии также способны стать провоцирующим фактором для развития проктита. Нарушению оттока крови способствуют застойные явления в геморроидальных венах. При этом слизистая не получает достаточно кислорода и не может в полном объеме выполнять свои функции. Также она становится более уязвима для различного рода инфекционных агентов. Таким образом, в число причин проктита могут входить такие патологические состояния, как геморрой, варикозное расширение вен, венозная недостаточность, развивающаяся в основном у людей, ведущих малоподвижный образ жизни, сердечная недостаточность;
- злокачественные процессы в прямой кишке;
- длительная лучевая терапия при лечении злокачественных опухолей любой локализации;
- интоксикация организма вследствие отравления тяжелыми металлами;
- некоторые заболевания аутоиммунной природы (хронический неспецифический язвенный колит, болезнь Крона).
Также можно выделить ряд факторов риска, которые не вызывают воспаление прямой кишки напрямую, но способствуют созданию благоприятных условий для развития патологического процесса. Так, риск возникновения проктита возрастает у людей с ослабленным иммунитетом, подверженным частым инфекционным заболеваниям, у лиц с воспалительными заболеваниями мочеполовой сферы (цистит, вагинит и т.д.) и нарушениями стула.
Что же выбрать — обзор лучших препаратов
Как уже говорилось выше, существует большое количество препаратов, направленных на решение данной проблемы, с разными показаниями к применению, эффективностью и ценой.
Рассмотрим самые популярные и эффективные мази от анальных трещин, геморроя и таких неприятных симптомов в заднем проходе, как зуд и жжение, которые пользуются наибольшим спросом.
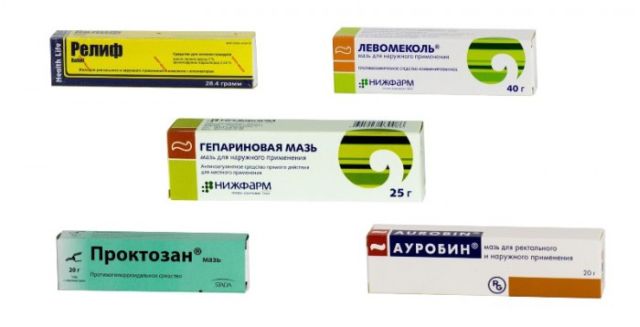
Самые популярные средства:
Гепариновая мазь стоит в топе самых эффективных средств, наиболее часто применяемых при боли и зуде в области ануса. Она убивает все болезнетворные бактерии и благодаря этому быстро устраняет зуд и жжение. Она обладает противовоспалительным и обезболивающим действием. В состав входит гепарин – вещество, которое оказывает местное воздействие на ткани, снимает воспаление, гематомы, отеки, боль и раздражение. Еще одно преимущество – это невысокая цена – обычно до 100 рублей.
Мазь Релиф не менее популярное средство, которое тоже эффективно устраняет зуд и жжение. Основное действующее средство – это масло печени акулы. Оно оказывает заживляющее и противовоспалительное действие. Мазь успешно справляется с лечением геморроя, анальных трещин, уменьшает геморроидальные шишки, нормализует кровоток и устраняет боль, зуд и жжение. Это целая линейка препаратов, и обо всех в интернете существует множество положительных отзывов
Перед применением важно проконсультироваться с врачом и прочитать инструкцию, чтобы убедиться, что данный препарат вам подходит.
Ауробин – мазь, в состав которой входит лидокаин, являющийся местным анестетиком и эффективно устраняющий боль, зуд и жжение. Мазь можно использовать при воспалении, анальной трещине, дерматите и зуде анального отверстия
Её можно использовать как при наружном геморрое, нанося мазь на пораженный участок 2-4 раза в день, так и ректально, внутри прямой кишки.
Троксевазин – лучший антисептик, который ускоряет процесс регенерации поврежденных тканей и эффективно устраняет зуд и другие неприятные ощущения. Применяется при геморрое, анальных трещинах, воспалениях.
Мазь Флеминга – также одно из самых быстродействующих средств. В ней содержится календула, которая способная улучшить состояние стенок сосудов, снимает воспаление, зуд и ускоряет восстановление пораженных тканей. Мазь эффективно обезболивает, подсушивает и заживляет.
Гепатромбин Г– еще одно средство, которое можно использовать при боли и зуде в заднем проходе. Его назначают для лечения внутреннего и наружного геморроя, анальных трещин, свищей и сильного зуда. Применять мазь можно как наружно, так и внутренне, вводя мазь в прямую кишку с помощью специальной насадки. Препарат легко избавляет от зуда, но при этом замедляет восстановление тканей. Курс лечения может продолжаться от 5 до 20 дней.
Постеризан – очень эффективное средство от геморроя. Мазь уменьшает отеки, снимает воспаление и боль, способствует быстрому восстановлению поврежденных тканей. В нее входят клетки кишечной палочки, что помогает быстро восстановить слизистые ткани прямой кишки и улучшить состояние кровеносных сосудов.
Симптомы, похожие на боль аноректальной области
• Болит копчик • кокцидиния • боль в области копчика • боль в копчике
В литературе, посвященной хроническому болевому синдрому анокопчиковой области, используется достаточно широкий диапазон терминов для определения этого заболевания, однако в Международной классификации болезней упоминаются лишь два — «прокталгия» и «кокцигодиния». Определение «анокопчиковый болевой синдром» является более широким понятием, которое объединяет целый ряд проявлений (анизм, прокталгия, анальная невралгия, аноректальная боль, кокцигодиния), основным симптом которых является боль в области промежности, заднего прохода или копчика. Отдельно следует рассматривать лишь травматическую кокцигодинию, где непосредственной причиной боли является травмированный патологически подвижный копчик.
Воспаление костной области (копчик), расположенной между ягодицами называют кокцидиния (coccydynia). Боль в копчике возникает при раздражении чувствительных окончаний на кончике копчика между ягодицами. Боль часто усиливается при натуживании.
Боль в копчике часто является причиной травмы, но может возникнуть, казалось бы, спонтанно. Есть много причин боли в копчике, которая может имитировать кокцидинию, включая пояснично-крестцовый радикулит, инфекции, пилонидальные кисты и перелом кости.
Причины возникновения боли в аноректальной области и копчике
Боли в области крестца и копчика связаны чаще всего с травмой (удары ногой, езда по плохим дорогам), причем сама травма могла иметь место задолго до возникновения болей, но могут быть и другие причины возникновения таких болей (например, долгое сидение на «мягком»).
Причинами «аноректальной боли» могут быть:
— тонкие нарушения нервно-мышечного аппарата позадианального пространства и всего тазового дна; — опущение промежности; — операции на заднем проходе, приведшие к рубцовым деформациям ануса; — долгое сидение в туалете; — запор; — диарея.
Классификация и типы боли
«Кокцигодиния» — боли непосредственно в области копчика.
«Перианальный болевой синдром» или «аноректальная боль» — боли в заднем проходе и в прямой кишке, часто беспричинные.
Симптомы, клинические признаки анакопчикового болевого синдрома
Анокопчиковый болевой синдром объединяет несколько очень тягостных симптомов:
боли непосредственно в области копчика («кокцигодиния»); боли в заднем проходе и в прямой кишке, часто беспричинные («аноректальная боль»).
Болевые ощущения могут носить постоянный характер или возникать неожиданно, без видимых причин, длиться разное время и также неожиданно исчезать. Характер болей разный — колющие, тупые, иррадиирующие в промежность, ягодицы и бедро и др.
Основным проявлением анокопчикового болевого синдрома является боль, локализующаяся либо в прямой кишке, либо в анальном канале, либо в области копчика. Иногда точно локализовать боль оказывается невозможно. Для прокталгии характерно внезапное появление боли в прямой кишке продолжительностью от нескольких секунд до 15—30 мин, возникающей, как правило, по ночам. Появление боли трудно предсказать, а интервалы между болевыми приступами могут быть довольно продолжительными. Боль может сопровождаться спазмом кишечника, болезненным приапизмом, нейровегетативными расстройствами (бледность, потливость). Иногда эти симптомы возникают после полового сношения.