Какие существуют заболевания пародонта?
Содержание:
- Пародонтоз
- Симптоматика гингивита
- Эндогенные причины появления пародонтита
- Болезнь Таратынова (эозинофильная гранулема).
- Могут ли заболевания десен вызывать проблемы со здоровьем за пределами рта?
- Экзогенные причины появления пародонтита
- Ортопедическое лечение заболеваний пародонта
- Симптомы
- Синдромы, проявляющиеся в тканях пародонта. Идиопатические заболевания пародонта с прогрессирующим лизисом тканей (пародонтолиз).
- Лечение
- Симптомы и признаки
- Видео по теме
- Заболевания пародонта
- Диагностика
- Хирургические методы устранения патологии
- Диагностика заболеваний пародонта
- Местная медикаментозная терапия
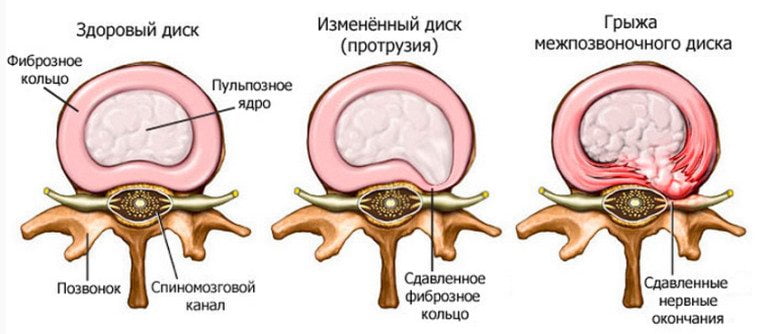
Пародонтоз
Основой этого заболевания является атрофически-дистрофический процесс в тканях пародонта. Течение такой болезни можно охарактеризовать как медленное, без ярких симптомов.
В большинстве случаев пародонтоз проявляется посредством обнажения корней зубов или визуального увеличения их длины из-за оседания десны. Иногда больные могут чувствовать боль в зубах и зуд в деснах.
Лечение и профилактика заболеваний пародонта в этом случае сводится к симптоматическому воздействию посредством специальных лечащих средств. Это может быть «Флюогель», «Фторлак» и др. В итоге снимается повышенная чувствительность зубов. Врач также может назначить и аутомассаж десен. Делается это для того, чтобы провести коррекцию трофических нарушений. В некоторых случаях актуальны вестибулопластические операции, но эффект от их применения не может быть длительным. Не исключено и пломбирование клиновидных эффектов.
Энтиотропное лечение не используется, так как причины развития пародонтоза до сих пор толком не ясны.
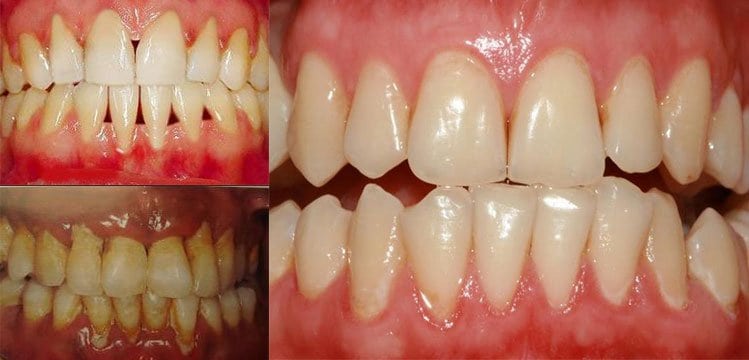
Симптоматика гингивита
По своей форме различают катаральный, язвенно-некротический и гипертрофический гингивит. Катаральный тип возникает чаще у детей школьников. Наиболее распространенные симптомы:
- гиперемия;
- цианоз части десны;
- налет.
Язвенно-некротический гингивит имеет более острый характер. В такой болезни преобладает альтерация. Некроз мягких тканей пародонта может привести к их деформации. Особенностью этой болезни является риск получения эстетического дефекта самой десны.

Хронический язвенно-некротический гингивит
При гипертрофическом заболевании происходит пролиферация на фоне хронического воспаления. Чаще всего, при таком типе гингивита кровоточивость отсутствует. Преобладают воспаление отдельных участков десны без изменения ее цвета. Только в отечной форме, кровотечение может открываться при внешнем контакте воспаленного участка с раздражителем.
Эндогенные причины появления пародонтита
К общим причинам появления пародонтита можно отнести любое заболевание, в результате которого происходит нарушение работы основных функций организма, например:
- нарушение работы функций желудка;
- нехватка витаминов группы A, C, E;
- эндокринологические заболевания;
- нарушения в работе сердечнососудистой функции;
- вредные привычки в виде табакокурения;
- привычка «скрипеть» зубами.
Иногда возникновение пародонтита обусловлено наследственностью, даже в том случае, когда пациент качественно и своевременно выполняет гигиенические процедуры.
Люди, задействованные на вредном производстве, постоянно контактирующие с парами, кислотами и газами, попадают в группу риска развития гингивита, а далее — пародонтита. Также в группе риска находятся больные сахарным диабетом. Беременность и период лактации является фактором, влияющим на изменение гормонального фона (в особенности, если до беременности пациентки страдали от гингивита).
Локализованный пародонтит, в отличие от генерализованного, диагностируется чаще, при этом если провести своевременное лечение и устранить причины появления заболевания, то зачастую пародонтит подлежит полному излечению.
Болезнь Таратынова (эозинофильная гранулема).
Болезнь
Таратынова (эозинофильная гранулема)
— гиперпластический процесс,
характеризующийся развитием в костях
и коже опухолеподобного инфильтрата,
состоящего из крупных гистиоцитов и
эозинофиллов. Поражает как взрослых,
так и детей, чаще старшего школьного
возраста.
Патогистология.
В инфильтрате скопление ретикулярных
клеток и эозинофиллов, лимфомакрофагальная
инфильтрация. Могут наблюдаться
очаги кровоизлияний и отложения
гемосидерина. Процесс сопровождается
нарушением костной ткани с замещением
дефекта патологической тканью
эозинофильной гранулемы.
Клиника.
Течение хроническое. Клинически
различают очаговую и диффузную формы.
Выделяют
продромальную стадию и стадию выраженных
проявлений.
-
продромальная
стадия — продолжается 1,5-2 месяца. В это
время наблюдаются симптомы только в
полости рта. Иногда протекает —
бессимптомно или появляются зуд и
неприятные ощущения в дёснах, отёк,
болезненность и кровоточивости дёсен
в области моляров нижней челюсти, что
может сопровождаться асимметрией лица; -
стадия
выраженных проявлений — усиливается
кровоточивость дёсен, появляется
подвижность моляров нижней челюсти,
глубокие пародонтальные карманы,
неприятный запах изо рта. Лунки после
выпадения или удаления зубов долго не
заживают. Появляется подвижность
рядом стоящих зубов.
На
рентгенограмме:
большие кистоподобные очаги резорбции
костной ткани имеют краевое расположение
в альвеолярной дуге, нечётко
отграниченные от окружающей ткани,
множественные. Характерна симметричность
локализации очагов резорбции в костной
ткани нижней челюсти. Отмечается
остеопороз с зоной склероза по
периферии очага разрежения. Секвестров
нет.
Патогистология:
ретикулярные клетки, скопления
эозинофилов, лимфомакрофагальная
инфильтрация.
Анализ
крови:
тромбоцитоз, эозинофилия, лейкоцитоз,
ускорение СОЭ.
Лечение
хирургическое — иссечение очага
деструкции костной ткани в пределах
здоровой ткани.
Могут ли заболевания десен вызывать проблемы со здоровьем за пределами рта?
В некоторых исследованиях было замечено, что люди с заболеваниями десен были более склонны к развитию сердечных заболеваний или имели трудности с контролем уровня сахара в крови. Другие исследования показали, что у женщин с заболеваниями десен чаще проходят преждевременные роды, а дети имеют более низкий вес при рождении.
Но до сих пор не было достоверно доказано, что именно заболевания десен повлияло на это. Ведь могут быть другие общие причины, которые вызвали и заболевания десен, и другие проблемы со здоровьем. Или это могло быть совпадением.
Необходимы дополнительные исследования, чтобы уточнить, является ли заболевания десен на самом деле причиной проблем со здоровьем за пределами ротовой полости. А также при этом выяснить, способно ли лечение десен предотвратить возможные другие заболевания.
В то же время остается фактом то, что профилактика и своевременное лечение заболеваний десен помогает сохранить зубы. А это уже очень веская причина, чтобы заботиться о них заботится.
Экзогенные причины появления пародонтита
- Налет на поверхности зуба или — как его еще называют — микробная бляшка. Самая распространенная причина появления пародонтита;
- травмы десны хронического характера, полученные механическим путем. Постоянный травматизм края может быть связан с патологическим строением челюсти, когда смыкание зубов не происходит на должном уровне, в результате чего плохо перерабатывается пища и большие, твердые ее кусочки наносят вред десне. Также травмировать десну можно зубными коронками, пломбами, протезами, если они выполнены
- некачественно, не подходят по размеру, а также имеют острые края. Патологическая стираемость зубов, делающая край зуба острым, также является причиной травматизма десны;
- кариес, в том случае, когда болезнь не была вылечена вовремя, остаточные кусочки пищи в зубах провоцируют появление болезнетворных бактерий и, как следствие, образование гингивита, а вскоре — пародонтита;
- неправильная форма зубов (клиновидный дефект, близкое их расположение и прочие патологии);
- перегрузка тканей пародонта, вызванная частичным отсутствием зубов.
Ортопедическое лечение заболеваний пародонта
 Патологические процессы в пародонте могут быть обусловлены нарушением смыкания (окклюзии) или длительным отсутствием одного или нескольких зубов. В обоих случаях изменяется распределение нагрузки, которая воздействует на пародонтальные ткани при жевании.
Патологические процессы в пародонте могут быть обусловлены нарушением смыкания (окклюзии) или длительным отсутствием одного или нескольких зубов. В обоих случаях изменяется распределение нагрузки, которая воздействует на пародонтальные ткани при жевании.
Например, пародонт в определенной области начинает испытывать перегрузку, когда после потери зубов человек старается пережевывать пищу на одной стороне.
Для предупреждения или исправления этой ситуации в любом возрасте проводится протезирование – замещение потерянных, удаленных зубов искусственными. Современная ортопедическая стоматология располагает множеством разновидностей протезов – съемных, несъемных, на основе имплантов и замковых креплений.
Для лечения пародонта иногда требуется коррекции смыкания зубов-антагонистов (верхнего моляра, премоляра, резца с одноименными нижними). Проводится пришлифовывание, в ходе которого стоматолог-ортопед изменяет форму окклюзионных поверхностей этих зубов для достижения нормального (физиологичного) их сопоставления.
После пришлифовывания восстанавливается жевательная эффективность, и устраняется жевательная перегрузка, приводящая к хроническому травмированию пародонта.
Симптомы
Проявления всех перечисленных заболеваний пародонта имеют специфическую симптоматику. Обозначить можно все главные признаки наличия стоматологических патологий:
- отечность и гиперемия слизистой оболочки тканей пародонта;
- зубной налет и камень;
- неприятный запах изо рта;
- кровоточивость десен;
- оголение зубов в пришеечной области;
- выделение гноя в межзубном пространстве;
- расшатывание зубов;
- зуд и жжение десен;
- изменение вкусовых восприятий;
- повышение чувствительности десен и зубов к горячей и холодной пище.
Прогрессирование заболеваний приводит к трудностям в пережевывании пищи и выраженным болевым ощущениям. Опухолевые процессы (пародонтомы) проявляются специфическими набуханиями на десне, болезненностью, изменениями цвета тканей в месте локализации новообразования.
Синдромы, проявляющиеся в тканях пародонта. Идиопатические заболевания пародонта с прогрессирующим лизисом тканей (пародонтолиз).
Цель
занятия:
Изучить
особенности клинической картины и
лечения идиопатических заболеваний
пародонта.
1.Вступление
-5 мин.
2.Входной
контроль для определения исходящего
уровня (ситуационные задачи, тесты). –
15 мин.
3.Разбор
теоретических вопросов (форма презентации
темы) — 20 мин.
4.Выполнение
практической работы — 120 мин.
5.Выходной
контроль (устный опрос, тесты) — 15 мин.
6.Заключение
— 5 мин.
Самостоятельная
работа студентов.
А)
Вопросы базовых дисциплин:
1.Назовите
общие заболевания организма, которые
сопровождаются прогрессирующим лизисом
тканей пародонта.
2.Клинико-диагностические
критерии пародонтита.
3.Классификация
идиопатических заболеваний пародонта.
Б)
Задание на проверку и коррекцию исходного
уровня знаний:
1.Пародонтолиз
развивается при:
а) симптоме
Никольского.
б) нейтрофилии.
в) агаммаглобулинемии.
г) сахарном
диабете.
д) калькулёзе.
е) синдроме
Папийона-Лефевра.
-
Этиология
идиопатических заболеваний пародонта. -
Десмодонтоз.
-
Синдром
Папийона-Лефевра. -
Гистиоцитоз
X:
-
Эозинофильная
гранулёма, -
Болезнь
Хенда-Шюллера-Крисчена,г
-
Болезнь
Леттерера-Сиве.
-
Пародонтальный
синдром при болезни Иценко-Кушинга. -
Пародонтолиз
при инсулиннезависимом сахарном диабете
у детей.
Самостоятельная
работа студентов.
Студенты
ведут приём больных идиопатическими
заболеваниями пародонта, собирают
жалобы, анамнез заболевания и анамнез
жизни, проводят основные и дополнительные
методы обследования, заполняют
медицинскую документацию.
Идиопатические
заболевания
с прогрессирующим лизисом тканей
пародонта — группа поражений пародонта,
объединенных сходными клиническими
проявлениями, возникающими при действии
разнообразных экзогенных и эндогенных
факторов.
Поражения
развиваются на основе различных типов
патологических процессов — воспаления,
дистрофии, аллергии, наследственного
поражения и др. Часто, уже в продромальном
периоде, врачу-стоматологу приходится
наблюдать в полости рта первые признаки
идиопатических заболеваний в виде
прогрессирующей деструкции всех тканей
пародонта, быстрого образования десневых
карманов, подвижности, смещения и
выпадения зубов, а также лакунарной
остеолитической резорбции костной
ткани.
Таким
образом для большинства из них ведущими
диагностическими признаками являются:
-
Неуклонное
прогрессирование разрушения всех
тканей пародонта, сопровождающееся
выпадением зубов на протяжении 2-4 лет. -
Сравнительно
быстрое образование пародонтального
кармана с выделением гноя, смещением,
дистопией зубов. -
Своеобразная
рентгенологическая картина: преобладание
быстро прогрессирующего рассасывания
костной ткани с образованием лакун и
полным растворением костного вещества
на протяжении сравнительно короткого
промежутка времени.
МКБ-10.
К05.5 Другие болезни пародонта.
Десмодонтоз
(глубокая
цементопатия) — прогрессирующее
дистрофическое поражение тканей
пародонта в области отдельных зубов,
приводящее к деструкции альвеолярного
отростка. Считается неполным синдромом
Папийона-Лефевра.
Этиология
не известна.
Патогенез.
Предполагают, что развитие процесса
связано с наследственно-детерминированными
факторами.
Патогистология:
-
стадия
характеризуется дегенерацией волокон
периодонта с резорбцией кости,
пролиферацией капилляров без
воспалительной реакции пролиферирующего
эпителия, особенно в начальной стадии
заболевания. -
стадия
— наблюдается пролиферация прикреплённого
эпителия вдоль поверхности корня зуба
и инфильтрация соединительной ткани
плазматическими клетками и полибластами. -
стадия
— отделение эпителия от поверхности
корня зуба с образованием
пародонтального кармана, присоединение
грамотрицательного анаэроба
Actinobacillis actinomycetemcomitans и усиление
воспаления.
Клиника:
Заболевание
встречается редко, в основном в
детском и юношеском возрасте. Чаще
встречается у девушек с ранним периодом
полового созревания.
Не
выявляются местные этиологические
факторы, вызывающие заболевания
пародонта. Наблюдается подвижность и
смещение зубов, процесс начинается с
16, 11, 21, 26, 36, 31, 41, 46 зубов. Другие зубы
вовлекаются в процесс позднее. Характерна
симметричность поражения. Появляются
глубокие пародонтальные карманы с
серозно-гнойным отделяемым.
На
рентгенограмме определяется вертикальная
резорбции кости в области 16, 11, 21, 26, 36,
31, 41, 46 зубов в виде арок от вторых
премоляров до вторых моляров.
Лечение
симптомотическое:
-
кюретаж,
-
гингивэктомия,
гингивотомия -
депульпирование
зубов, -
удалению
зубов с последующим протезированием.
Общее
лечение:
эффективно
применение препаратов, замедляющих
остеолизис (тирокальцитонин).
Лечение
Лечение полностью индивидуально, его принципы зависят от точного диагноза и тяжести случая
Важно подходить к лечению комплексно — это повысит его эффективность
Болезни пародонта предполагают следующие лечебные мероприятия:
- обязательную предварительную гигиеническую чистку отложений,
- местное терапевтическое лечение (устранение поражений тканей и др.),
- ортодонтическое и ортопедическое лечение,
- хирургическое вмешательство (при пародонтоме или наличии пародонтальных карманов),
- физиотерапия (электрофорез, лазер, ультразвук, массаж десен),
- применение антисептиков (растворов, отваров трав),
- антибиотики (мази, растворы),
- противовоспалительные препараты,
- консультацию узких специалистов и др.
Важно помнить о профилактике заболеваний пародонта. Несложные, но эффективные правила включают в себя тщательную гигиену рта, своевременное стоматологическое лечение (санацию), сбалансированное питание и здоровый образ жизни
В профилактике болезни у детей немаловажную роль играет грудное вскармливание.
Симптомы и признаки
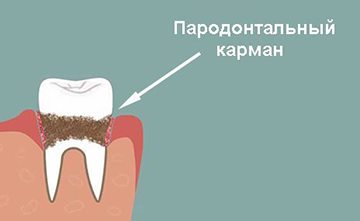 При легкой степени болезни пародонта симптомы выражены слабо. При чистке зубов может наблюдаться периодическая кровоточивость.
При легкой степени болезни пародонта симптомы выражены слабо. При чистке зубов может наблюдаться периодическая кровоточивость.
Во время стоматологического осмотра обнаруживаются пародонтальные карманы и нарушение зубоэпителиального сочленения.
В случае заболеваний средней тяжести – кровоточивость выражена, а глубина пародонтальных карманов может достигать 5 мм.
Зубы резко реагируют на перепады температуры, а также достаточно подвижны.
В случае воспалительного поражения пародонта 3 степени присутствуют такие симптомы:
- отечность десен;
- гиперемия;
- пародонтальные карманы – от 6 мм;
- у зубов подвижность 3 степени.
При пародонтозе наблюдаются следующие симптомы:
- зуд;
- жжение;
- гиперестезия.
В случае тяжелой стадии образуются тремы – промежутки между зубами.
При фиброматозе формируются безболезненные плотные разрастания десны.
При идиоматических болезнях наблюдается развивающийся лизис тканей – образуются глубокие пародонтальные карманы с гнойным содержимым. Зубы становятся очень подвижными и смещаются.
Видео по теме
О лечении заболеваний пародонта аппаратом Вектор в видео:
Здоровые ткани пародонта – необходимое условие для нормального функционирования всего зубочелюстного аппарата. Длительное течение в них воспалительных или дегенеративных процессов может привести не только к разрушению и потере зубов, но и к нарушению работы пищеварительной системы.
Лечение заболеваний пародонта требует от врача-стоматолога глубоких знаний, опыта и высокого уровня мануальных навыков, а от пациента – четкого соблюдения рекомендаций и мотивации к ежедневному уходу за полостью рта.
Соблюдение этих принципов и индивидуальный подход к каждому случаю заболевания помогают достигнуть стойких положительных результатов в лечении.
Заболевания пародонта
Заболевания пародонта – нарушение целостности тканей пародонта воспалительного, дистрофического, идиопатического или неопластического характера. По данным статистики, заболевания пародонта встречаются у 12-20% детей в возрасте 5-12 лет. Хронический пародонтит выявляют у 20-40% людей до 35 лет и у 80-90% населения в возрасте после 40 лет. Пародонтоз встречается в 4-10% случаев. Наиболее высокий показатель распространенности заболеваний пародонта наблюдается среди пациентов старших возрастных групп. При инсулинозависимом сахарном диабете поражение пародонта определяется у 50% больных. Также выявлена корреляционная связь между выраженностью пародонтита и длительностью течения сахарного диабета 1 типа. Исследования, проведенные в разные годы, показывают рост заболеваемости с прогрессом цивилизации. Идиопатические заболевания пародонта чаще диагностируют у мальчиков до 10 лет. Прогноз при заболеваниях пародонта зависит от причин развития, наличия сопутствующей патологии, уровня гигиены, своевременности обращения пациентов в медицинское учреждение.
Диагностика
Методики диагностирования заболеваний пародонта можно разделить следующим образом:
- рентгенографические;
- функциональные;
- лабораторные;
- клинические.
Клиническая диагностика состоит из анамнеза стоматологического заболевания, оценки основных показателей тканей пародонта и локализации патологических изменений.
Сбор анамнеза должен включать в себя учет особенностей экологической среды проживания, соблюдения гигиены ротовой полости, характера питания, профессиональных вредностей, наличие хронических заболеваний, аллергических реакций, наличие или отсутствие вредных привычек.
Внешний осмотр включает в себя:
- выяснение жалоб больного;
- выявление основных симптомов заболевания;
- измерение пропорций лица;
- определение тонуса лицевых мышц;
- осмотр и оценка состояния слизистой оболочки десен (на определение острой или хронической стадии болезни);
- исследование десневого края;
- осмотр на наличие или отсутствие выделений из пародонтальных карманов.
На основании всех необходимых диагностических мероприятий и их результатов, выносится диагноз и назначается соответствующее симптоматическое лечение.
Хирургические методы устранения патологии
Существуют следующие методы хирургических вмешательств, используемые при заболеваниях пародонта:
- гингивотомия, гингивэктомия;
- кюретаж пародонтальных карманов;
- плановая вестибулопластика и френулопластика;
- остеопластика;
- лоскутная операция;
- реконструктивные операции, исправляющие прикус;
- шинирование.
Кюретаж – это наиболее популярная процедура по удалению зубных отложений, находящихся под десной и являющихся причиной развития воспаления пародонта.
Существуют открытая и закрытая (без разреза десны) методики. Чтобы определить, какой метод кюретажа необходимо провести, врач тщательно изучает состояние тканей, окружающих зуб, и измеряет глубину пародонтальных карманов.
При помощи набора ручных инструментов, лазера или ультразвукового оборудования удаляются все отложения и грануляции, а также полируется поддесневая часть зуба. Таким образом эффективно устраняется причина воспаления в пародонте.
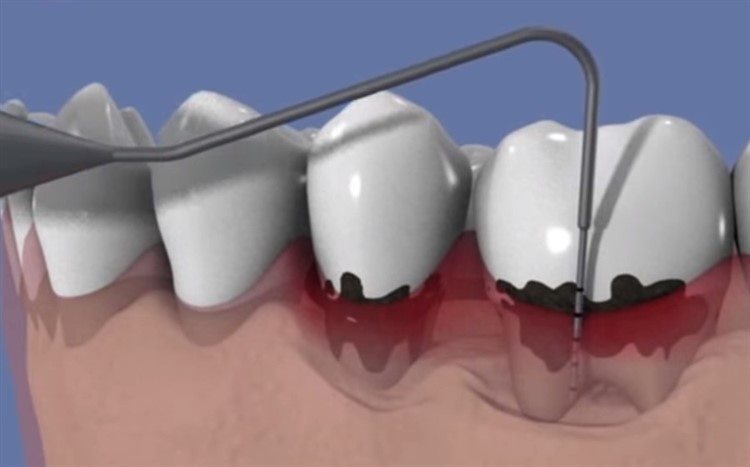 Закрытый кюретаж пародонтального кармана
Закрытый кюретаж пародонтального кармана
Если обнаруживается пародонтит средней и тяжелой степени, и, помимо пародонтальных карманов, имеются костные, может назначаться лоскутная операция. Это разновидность пластики ротовой полости, в ходе которой после инъекционной анестезии ликвидируются зубодесневые карманы, исправляются дефекты десны, восстанавливаются разрушенные ткани при помощи сформированных лоскутов.
Проведение вестибулопластики необходимо при мелком преддверии полости рта – области между зубами и внутренней поверхностью слизистой губ. Эта анатомическая особенность негативно влияет на состояние пародонта, может стать причиной воспалительных и дистрофических изменений тканей и требует корректирующих мероприятий.
 В ходе операции углубляется преддверие, и устраняются неправильное прикрепление мышечных или фиброзных волокон к десне.
В ходе операции углубляется преддверие, и устраняются неправильное прикрепление мышечных или фиброзных волокон к десне.
При гингивите, сопровождающемся разрастанием десневой ткани (гипертрофической форме) применяется гингивэктомия – иссечение и удаление образований, представляющих косметический дефект и образующих ложные карманы.
Гингивотомия – рассечение десны – применяется в качестве экстренного хирургического вмешательства при развитии абсцесса как осложнения заболевания пародонтальных тканей.
Диагностика заболеваний пародонта
Диагностика заболеваний пародонта сводится к сбору жалоб, составлению анамнеза, проведению физикального обследования, рентгенографии. При осмотре пациентов с заболеваниями пародонта врач-стоматолог оценивает состояние мягких тканей, определяет целостность зубоэпителиального прикрепления, наличие и глубину пародонтальных карманов, степень подвижности зубов. Для выбора этиотропной терапии воспалительных заболеваний пародонта проводят бактериологическое исследование содержимого десневых карманов.
При пародонтозе с помощью реопародонтографии определяют сниженное количество капилляров, низкий уровень парциального давления кислорода, что свидетельствует об ухудшении трофики пародонта. Решающее значение при постановке диагноза «заболевания пародонта» имеют результаты рентгенографии. При патологии пародонта воспалительного характера на рентгенограмме обнаруживают участки остеопороза, деструкции костной ткани. При хроническом течении заболеваний пародонта наблюдается горизонтальная резорбция кости. Об абсцедировании свидетельствуют участки вертикальной деструкции.
Идиопатические заболевания пародонта протекают с лизисом и образованием в костной ткани полостей овальной формы. При пародонтозе наряду с разрежением кости развиваются склеротические изменения. Для дифдиагностики заболеваний пародонта, сопровождающихся прогрессирующим пародонтолизисом, назначают биопсию. При эпулисе на рентгенограмме обнаруживают очаги остеопороза, деструкцию кости с нечеткими контурами. Признаки периостальной реакции отсутствуют. Дифференцируют разные формы заболеваний пародонта между собой. Пациента обследует стоматолог-терапевт. При опухолевых процессах показана консультация хирурга-стоматолога. В случае выявления идиопатических заболеваний пародонта осмотр проводят педиатр, гематолог, эндокринолог, стоматолог.
Местная медикаментозная терапия
Для непосредственного купирования очага воспаления при пародонтите или гингивите используются антибактериальные, противовоспалительные, гипосенсибилизирующие средства.
Местная медикаментозная терапия применяется при болезнях пародонта, ставших последствием несоблюдения гигиены, хронической травмы тканей, системных заболеваний.
 Схема лечения может включать в себя следующие процедуры:
Схема лечения может включать в себя следующие процедуры:
- аппликации препаратов в виде растворов или мазей (Метрогил-дента, Эритромицин, Асепта, Листерин);
- полоскание ротовой полости (Мирамистин, Хлоргексидин);
- наложение лечебных повязок или мембран.
К местной терапии также относится применение анестетиков для снятия боли на первых этапах лечения. Через несколько дней местного применения антибактериальных и противовоспалительных средств вводится курс кератопластиков – препаратов, способствующих регенерации тканей пародонта.
Витамин Е на масле, каратолин, облепиховое масло ускоряют заживление и помогают нормализации кровообращения.
При язвенном гингивите для удаления некротического налета местно применяются ферменты. Только после их воздействия становится возможным проведение необходимых аппликаций для устранения инфекции.