Как лечить артроз — препараты и народные средства, операция по замене сустава
Содержание:
- Лечение артроза
- Значение массажа при артрозе
- Патогенез
- Плечевой артроз
- Как с помощью упражнений вылечить артроз
- Хондропротекторы при артрозе
- Лечение артроза
- Причины артроза суставов
- Дают ли при артрозе инвалидность?
- Голеностопный артроз
- Классификация изменений
- Диагностика артроза суставов
- Причины и факторы риска
Лечение артроза
Основные средства лечения артроза – медикаментозное лечение, использование физиотерапии и хирургическое лечение.
Медикаментозное лечение
Использование лекарственных препаратов помогает улучшить кровообращение в поврежденных суставах, восстановить свойства хряща, обладает обезболивающим и противовоспалительным действием.
Нестероидные противовоспалительные препараты
При артрозе может появиться отек сустава, сустав начинает болеть и объем движения снижается. При приеме противовоспалительных препаратов (НПВП) боль снижается, останавливается цепная воспалительная реакция и ускоряется процесс восстановления хряща.
Чаще всего используются следующие препараты: диклофенак, нимесулид, индометацин, парацетамол. Их можно применять в виде таблеток, ректальных свечей и порошка. Но помните, что самолечение недопустимо, подбор и дозу лечебного препарата от артроза осуществляет врач-ревматолог.
Обезболивающие препараты центрального действия
Препараты опиоидного ряда снижают болевой порог чувствительности у пациента. Прием подобных препаратов возможен строго по рецепту и только под контролем врача!
Препараты-хондопротекторы
Препараты-хондопротекторы являются структурными элементами самого хряща, поэтому активно восстанавливают эту ткань и препятствуют ее дальнейшему разрушению. Лечение эффективно на начальных стадиях заболевания. Когда сустав уже полностью разрушен, вернуть первоначальную форму деформированных костей или нарастить новый хрящ, не представляется возможным.
Однако на 1- 2 стадиях артроза хондропротекторы могут принести пациенту значительное облегчение. Комбинированные препараты, в составе которых входит и глюкозамин, и хондроитин сульфат, по сравнению с однокомпонентным препаратом, дают лучший результат.
Хондроитин сульфат и глюкозамин сульфат
Данные лекарства способствуют процессу замедления воспалительной реакции в тканях, помогают уменьшить повреждение хряща и снизить болевой синдром. Чаще всего эти 2 препарата используют в лечении вместе, так как они обладают аккумулирующим действием, но принимать их надо в течение 3- 6 месяцев.
Гиалуроновая кислота
Обеспечивает вязкость и эластичность синовиальной жидкости. Помогает хорошему скольжению суставов. Поэтому врачи часто назначают инъекции с гиалуроновой кислотой в пораженный сустав.
Физиотерапевтические методы лечения
Среди физиотерапевтических методов лечения могут применяться:
- УВЧ-терапия;
- магнитотерапия;
- лазерное облучение низкой интенсивности;
- электрофорез с лекарственными препаратами;
- фонофорез (использование ультразвука для введения лекарственного средства в очаг воспаления).
1
Хирургическое лечение артроза
2
Хирургическое лечение артроза
3
Хирургическое лечение артроза
Хирургическое лечение
Хирургическое лечение применяется с целью восстановления и улучшения подвижности суставов, а также для того, чтобы удалить часть хряща или поврежденные мениски.
К хирургическому лечению артроза прибегают уже в крайних случаях, когда лечение медикаментами не дает результатов, при появлении сильной боли, частичной или полной неподвижности в суставах.
Во время артроскопической операции возможно удаление части пораженного артрозом хряща, его шлифовка для придания гладкой поверхности, удаление фрагментов и наростов хряща, срезание части поврежденных связок.
Протезирование коленного сустава
С помощью этой операции происходит замена суставных поверхностей коленного сустава на металлические или комбинированные протезы. Подготовленные пластины повторяют поверхность суставного хряща. Такие протезы изготавливаются из специальных сплавов, у пациентов они не вызывают реакцию отторжения, не окисляются и не травмируют окружающие ткани.
Хирургия тазобедренного сустава при артрозе
При данной операции производится частичное удаление хрящевой и костной ткани тазовой и бедренной кости. Обычно, головка бедренной кости и суставная поверхность тазовой кости удаляются и замещаются протезом из металла или металлокерамики.
Значение массажа при артрозе
Массаж необходим при любых суставных заболеваниях
Его можно выполнять и самостоятельно, но важно делать это правильно, иначе вместо пользы массаж навредит еще больше. Если сустав очень сильно болит, массаж при артрозе улучшит приток крови, устранит спазмы, и тем самым быстро снимет неприятные ощущения
- Любой массаж начинают с разогрева тканей – выполняется это с помощью поглаживаний. Начинать нужно с наиболее удаленных от очага боли и воспаления суставов, сверху вниз, постепенно смещаясь к поврежденному суставу.
- Потом выполняется разминание, вначале основанием ладони, а потом подушечками четырех пальцев. Сильно давить не надо – это вредно для воспаленных, ослабленных тканей суставов, можно ущемить нервные окончания.
- В завершение, если манипуляции не вызывают острых болей, можно выполнить растирания, совершая круговые движения с легким надавливанием вокруг сустава.
Массаж обязательно нужно выполнять так, чтобы тело было расслабленно, сидя или лежа.
Лечебная гимнастика – не менее важный пункт, особенно на начальной стадии болезни или в период восстановления после медикаментозного и хирургического лечения. Для профилактики развития артроза рекомендуется носить ортезы, избегать переохлаждений и больших физических нагрузок, соблюдать диету и закаляться.
https://youtube.com/watch?v=KTKq2znrUTg
Патогенез
Раньше считалось, что в патогенезе артроза лежит нарушение баланса между анаболизмом и катаболизмом в гиалиновом хряще. Но по истечению многолетних исследований, ученые пришли к выводу, что развитию этого заболевания служит дисбаланс между воспалительными и противовоспалительными цитокинами.
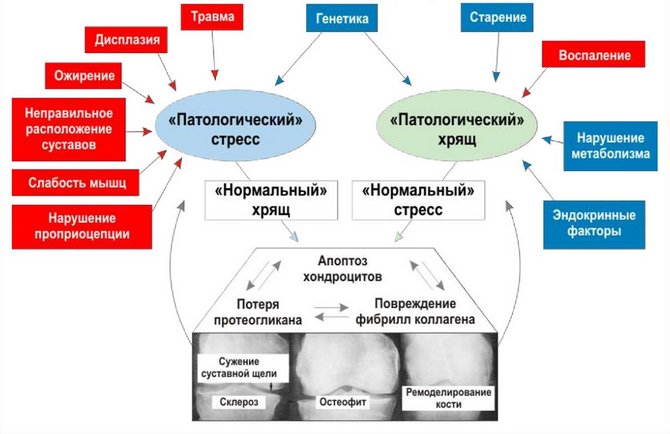 Патогенез артроза
Патогенез артрозаРоль воспалительных цитокинов в развитии артроза до сих пор активно изучается. Но доказано, что именно они становятся причиной возникновения некротических процессов, злокачественных опухолей и остеоартроза, т. к. именно они активизируют разрушение хрящевых тканей, воспаление суставной оболочки и субхондральной кости.
Продукты, выделяемые в процессе деградации хрящей, поглощаются клетками синовиальной капсулы, провоцируя воспалительные реакции в оболочке. Таким образом развивается синовит, который является одним из симптомов остеоартроза и наблюдается у 50% пациентов.
Возникновение дегенеративно-дистрофических процессов в суставах ученые также связывают с ожирением. Избыточная масса тела – это не только большая нагрузка на организм, но и активатор синтеза провоспалительных цитокинов и адипоцитокинов, которые также провоцируют воспаление костей, хрящей, суставной оболочки.
Развитие синовита проявляется утренней скованностью, припухлостями, покраснением кожных покровов, болями, которые усиливаются во время двигательной активности. Также это состояние характеризуется увеличением выработки синовиальной жидкости, что отчетливо видно при проведении МРТ.
Еще один немало важный фактор в патогенезе артроза – воспалительные процессы, происходящие в субхондральной кости. Их активизацию могут спровоцировать также разные факторы (удары, ушибы, другие хронические воспаления в организме), вызывающие внутрикостную гипертензию. Остеофиты, формирующие в процессе развития артроза, нарушают целостность нервов и изменение периартикулярных мышц, вызывая их спазм и усиливая болевой синдром.
Также развитие артроза становится следствием нарушения обмена веществ, в результате которого эластичность суставной ткани постепенно снижается. Такое явление вызывают дефицит протеогликонов. Происходит это может на фоне возрастных изменений, врожденных или приобретенных заболеваний.
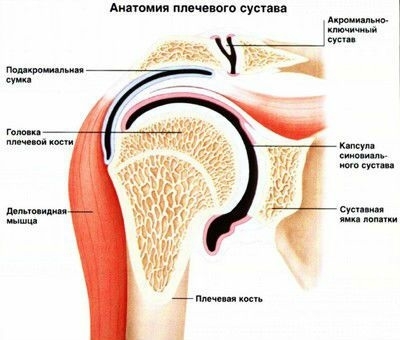
Плечевой артроз
Данный вид заболевания поражает плечевые суставы и диагностируется в основном у людей, подвергающихся чрезмерным физическим нагрузкам (спортсмены, грузчики, строители). Причиной его развития являются травмы плеча (растяжение связок, вывих).
 Строение плечевого сустава
Строение плечевого суставаТакже среди факторов, провоцирующих возникновение плечевого артроза, находятся:
- патологии инфекционного характера;
- хронические воспалительные процессы в организме;
- наследственная предрасположенность.
Плечевой артроз – это профессиональное заболевание, которое дает о себе знать в возрасте 35-45 лет. В этот период отмечается снижение выработки коллагена в организме, что на фоне постоянных нагрузок приводит к истощению гиалинового хряща. В результате этого он повреждается и на его месте начинают формироваться остеофиты.
Симптоматика
Плечевой артроз сопровождается болезненными ощущениями в области плеча уже на первой стадии развития. При этом отмечается она только в период физической активности, а в состоянии покоя быстро исчезает.
Но когда артроз переходит во 2 стадию, болевые ощущения начинают сопровождаться ограниченностью движений и хрустом. А при артрозе 3 степени боль приобретает постоянный характер, а сустав видоизменяется, что заметно невооруженным взглядом. При этом движения руками становятся невозможными из-за окостенения тканей. Наступает инвалидность.
Диагностика и лечение
Диагностика плечевого артроза также включает в себя проведение рентгенографии и МРТ. Такие методы исследования позволяют дать оценку состоянию поврежденного сустава и подобрать тактику лечения.
Терапию плечевого артроза требуется начинать как можно раньше. Если патология переходит во 2 или 3 стадию, все лечение направляется на снятие симптоматики и поддержание функций сустава.
Так как это заболевание является профессиональным, людям, подвергающимся постоянным физическим нагрузкам, рекомендуется осуществлять профилактику. Она включает в себя прием хондропротекторов («Остеомед») и употребление пищи, богатой коллагеном.
Если же болезнь уже имеется, в периоды ее обострения применяется обезболивающая терапия. Она включает в себя прием негормональных противовоспалительных средств («Индометацин», «Кетопрофен»).
Дополнительно для купирования болевого синдрома используются:
- лазерная терапия;
- ударно-волновая терапия;
- радиочастотная анестезия.
Т. к. артроз сопровождается мышечными спазмами, усиливающих боль, консервативное лечение дополняют приемом миорелаксантов («Мидокалм», «Сирдалуд»), массажем, мануальной терапией. И, конечно же, всем больным без исключения назначаются хондропротекторы. В запущенных стадиях проводится хирургическое вмешательство.
О деформирующем артрозе плечевых суставов смотрите в тематическом видео:
Как с помощью упражнений вылечить артроз
Лечебная гимнастика при артрозе помогает восстановить подвижность суставов, расширить амплитуду движений, предотвратить сильное деформирование. Она применяется при всех формах суставной патологии в период ремиссии.
 Лечебная физкультура при артрозе является способом улучшить кровообращение в районе пораженного сустава, а также укрепить мышцы
Лечебная физкультура при артрозе является способом улучшить кровообращение в районе пораженного сустава, а также укрепить мышцы
В зависимости от локализации разработаны разные комплексы специальных упражнений:
- Голеностопный артроз
- легкими движениями массажировать по отдельности каждый палец на ноге, постепенно переходя к области ступни;
- сесть на стул, немного приподнять ногу и вращать медленно стопой против и по часовой стрелке;
- с предыдущего положения вытягивать от себя и к себе носок.
- Тазобедренный сустав
- приседать под прямым углом, не отрывая пяток от пола;
- с позиции стоя совершать широкие махи ногами назад и вперед;
- выполнять в лежачем положении известные всем со школьной программы упражнения «Велосипед» и «Ножницы».
- Коленный артроз
- встать на колени, присаживаться на пятки и подниматься, выпрямляя спину;
- упомянутое упражнение «Велосипед» одинаково полезно и для коленей;
- стоя выпрямиться, сомкнуть ноги, выполнять круговые движения коленями в обе стороны;
- медленно двигаться по квартире в приседе, так называемой «гусиной походкой»;
- При поражении кистей и пальцев рук
- совершать круговые движения запястьем в разные стороны;
- на вытянутых руках сильно сжимать и разжимать кулак, разводя пальцы веером;
- вертеть в руках круглый предмет (мячик), перекатывая его в разных направлениях.
 Упражнения для лечения артроза подбираются индивидуально для каждого больного лечащим врачом и специалистом по лечебной физкультуре
Упражнения для лечения артроза подбираются индивидуально для каждого больного лечащим врачом и специалистом по лечебной физкультуре
- Плечевая и локтевая область
- вращать плечами назад и вперед, не сгибая руки в локтях;
- с положения стоя тянутся руками вверх, как бы пытаясь достать до потолка;
- сгибать и разгибать руки в локте, вытягивая их перед собой ладонями кверху.
Хондропротекторы при артрозе
Используемые при артрозе хондропротекторы — это, как правило, биологически активные добавки. Они содержат вещества, способствующие восстановлению хрящевых тканей и повышающие качество синовиальной жидкости. К ним относятся хондроитина сульфат и глюкозамин. Их особенностью является длительный курсовой прием до получения первого эффекта. Проблема заключается в низкой степени усвояемости этих препаратов. Хотя есть и такие БАД, которые по своей эффективности не уступают хондропротекторам в инъекциях. Именно о таких эффективных БАД пойдет речь ниже.
Наши рекомендации при артрозе
При артрозе мы рекомендуем следующие препараты:
- Хондромарин — хондропротектор, восстанавливает хрящевую ткань сустава. Является источником пластических материалов (глюкозамин, хондроитинсульфат, растворимый коллаген, аминокислоты и микроэлементы). За счет олигонуклеотидов в своем составе уменьшает воспаление и боль.
- Хондромарин Криптос — активизирует работу остеобластов, запускает механизм активного самообновления хрящевой ткани.
Несмотря на то, что эти препараты зарегистрированы как БАД, их отличительная особенность и преимущество перед прочими хондропротекторами в том, что препараты в капсулах, но при этом активные вещества не разрушаются в желудочно-кишечном тракте, а (благодаря Axis-технологии) поступают через кровоток к суставу так, как будто бы препарат был введен инъекционно.
Axis-технология позволила наделить биологически активные вещества очень важным для биокоррекции свойством: способностью проникать через биологические барьеры, при этом быть «незаметными» для иммунной системы и «нетоксичными» для всего организма.
Пластические материалы (глюкозамин, хондроитинсульфат, растворимый коллаген, аминокислоты и микроэлементы), содержащиеся в Хондромарине, находятся в их естественном состоянии, что обеспечивает эффективное усвоение. Все эти вещества, благодаря Axis-технологии, доставляются непосредственно к клеткам организма. Те клетки, которые нуждаются в данном пластическом и минеральном материале, поглощают его или преобразуют в источник энергии. Белково-минеральный комплекс хрящей лососевых рыб содержит необходимые компоненты для восстановления коллагенового матрикса и формирования из него хрящевой структуры, способен поддержать и направить восстановительные процессы в нужное русло.
Лечение артроза
При диагностированном артрозе лечение на данный момент – это серьезная и актуальная проблема. И хотя количество лекарственных средств, применяемых при артрозах, постоянно увеличивается, они оказывают лишь симптоматическое действие. И пока ни один из препаратов не стал панацеей в лечении суставов.
Основная схема медикаментозного лечения артроза подразумевает применение:
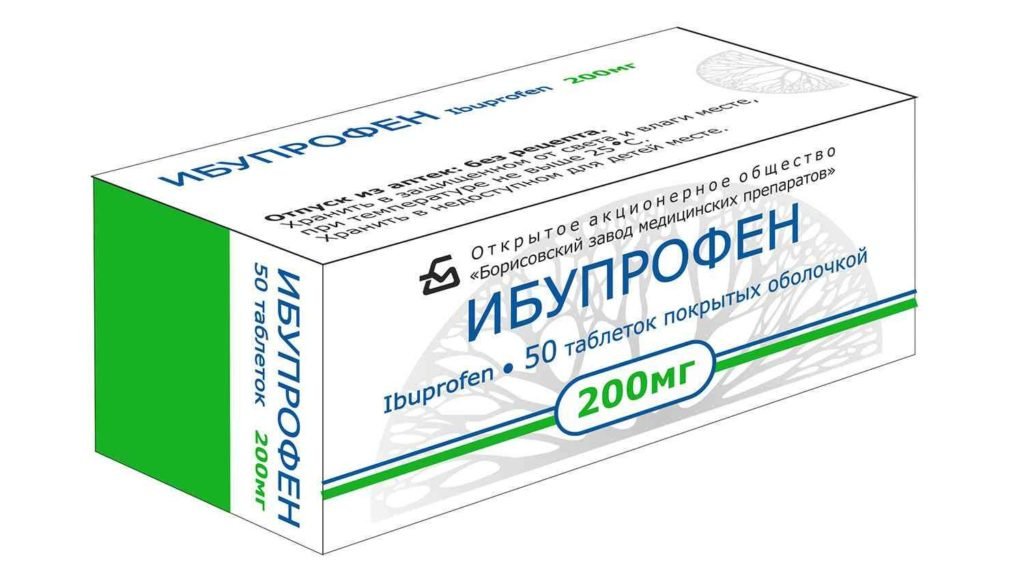
- НПВС: Ибупрофена, Нимесулида, Диклофенака с целью уменьшения болевого синдрома и устранения воспалительного процесса.
- Лекарств из группы хондропротекторов, в состав которых входят такие активные компоненты как глюкозами и хондроитин.
- При тяжелом течении болезни может потребоваться внутрисуставное введение препаратов-кортикостероидов: Гидрокортизон, Дипроспан. Данные препараты быстро устраняют воспалительный процесс и нормализуют подвижность пораженного сустава.
- После устранения воспалительного процесса может потребоваться внутрисуставное введение гиалуроновой кислоты, которая выступает в качестве смазочного материала и предотвращает процесс трения суставов, устраняет болевой синдром, улучшает подвижность и стимулирует производство собственного гиалуроната.
Вернуть сустав, пораженный артрозом в значительной степени, возможно только с помощью проведения хирургической операции по замене сустава, без оперативного вмешательства сделать это пока невозможно.
Причины артроза суставов
| Развитие артроза на фоне повышенной физической нагрузки | Как правило, этим видом артроза страдают лица обладающие повышенной массой тела. Просто их суставы не рассчитаны на передвижение в пространстве таких грузов. Потому, повышенное сдавливание, которое испытывают при движении коленные суставы человека в 3-й стадии ожирения приводит к микротравмам хряща. Что, в конечном итоге может привести к нарушению скользящих свойств хряща и снижению подвижности сустава.У спортсменов повреждения суставов, как правило, происходят вследствие резких и частых перепадов давления между хрящевыми поверхностями при травмировании суставов, при повышенных нагрузках на не прогретые суставы. |
| Травмы суставов и врожденные или приобретенные деформации опорно-двигательного аппарата | При этих состояниях к артрозу может приводить неадекватное соприкосновение суставных поверхностей костей. В этом случае вся нагрузка при движении не будет распределяться равномерно по суставной поверхности и, в местах повышенного сдавливания будут формироваться микротравмы. Примером таких располагающих патологий являются: рахит, кифоз, сколиоз, неправильное сращение переломов костей с деформациями костей конечностей, О-образная или Х-образная деформация ног. |
| Нарушения процессов самообновления хрящевой ткани | Как правило, этот механизм развития остеоартроза имеет место при наличии воспалительных процессов в организме, при нарушении кровообращения, гормональных нарушениях. В основе лежит неадекватность регенерации (восстановления) утраченной хрящевой ткани, отсутствие постоянной ремодуляции ткани и ее постепенное истончение. |
| Нарушение формирования и секреции синовиальной жидкости внутри сустава | Как известно, на сухую обеспечить беспрепятственное скольжение трущихся поверхностей невозможно. Принехватке синовиальной жидкости трущиеся поверхности травмируются, и происходит их ускоренный износ, воспаление, что еще более ухудшает состояние сустава. |
Дают ли при артрозе инвалидность?
Больному артрозом могут присвоить группу инвалидности. Для этого необходимо пройти медико-социальную экспертизу (МСЭ), на которую пациента направляет лечащий врач. Категории больных, которые могут быть направлены на МСЭ:
- Пациенты, страдающие прогрессирующим артрозом в течение 3-х лет и более, при этом обострения происходят не менее 3-х раз в год.
- Пациенты, перенесшие хирургические вмешательства по поводу артроза и имеющие ограничения жизнедеятельности.
- Пациенты, имеющие сильные нарушения статико-динамической функции (опорной и двигательной функции конечности).
Во время медико-социальной экспертизы врачи изучают анамнез заболевания, жалобы пациента, оценивают имеющиеся симптомы, степень нарушения способности к самообслуживанию, трудоспособности, социальной адаптации. На основании этих данных выносится решение о присвоении группы инвалидности. В дальнейшем медико-социальную экспертизу придется проходить раз в год (при II и III группах инвалидности) или раз в два года (при I группе инвалидности).Группы инвалидности при артрозе:
| I группа |
|
| II группа |
|
| III группа |
|
Голеностопный артроз
Данный вид артроза поражает голеностопные хрящевые ткани, которые больше всего подвергаются нагрузке и относятся к самыми активным суставам опорно-двигательного аппарата. Поэтому проблемы с ним могут возникать в любом возрасте.
Голеностопный артроз
Основными причинами развития голеностопного артроза являются:
- чрезмерные физические нагрузки;
- ожирение;
- травмы;
- ношение неудобной обуви;
- возрастные изменения в организме;
- нарушенный обмен веществ;
- наследственная предрасположенность;
- другие заболевания опорно-двигательной аппарата.
Нужно отметить, что голеностопный артроз является самыми распространенным заболеванием среди спортсменов, увлекающихся силовыми упражнениями.
Симптоматика
Голеностопный артроз также имеет 3 степени развития. В самом начале активизации патологии симптоматика отсутствует. Отмечаются только повышенная утомляемость и ноющие боли в ногах во время сна.
Но когда болезнь переходит во 2 стадию, появляются следующие симптомы:
- боль – возникает не только во время активности, но и в состоянии покоя;
- гиперемия кожных покровов, местное повышение температуры (указывают на развитие воспаления);
- отек конечности;
- ухудшение двигательных функций;
- возникновение метеозависимости.
При переходе голеностопного артроза в 3 степень, боли становятся постоянными. Это связано с окостенением хрящей, что также провоцирует появление характерного хруста во время двигательной активности. Отсутствие лечение болезни на данной стадии приводит к инвалидности – полному обездвиживанию сустава.
Диагностика и лечение
Для диагностики голеностопного артроза применяется рентгенологическое исследование. Оно позволяет увидеть степень сужения суставной щели, а также образовавшиеся остеофиты. Если болезнь находится на 1 или 2 стадии и ренография не позволяет дать точную оценку состояния пораженных тканей, проводится МРТ.
Лечение голеностопного артроза – длительный и сложный процесс. Результаты оно дает только на начальной стадии развития болезни. Когда уже произошли дегенеративно-дистрофические изменения в суставе, терапия сводится к приостановке прогрессирования заболевания и снятие симптоматики.
Лечение патологии осуществляется по такой же схеме, как и терапия гонартроза. На 1 и 2 стадии применяются консервативные методики, 3 степень болезни требует только хирургического вмешательства.
Для облегчения болевого синдрома применяются глюкокортикостероиды («Кеналог», «Гидрокортизон»). Такие препараты помогают быстро, но используют их редко. Объясняется это побочными действиями, а также высоким риском развития на фоне лечения остеопороза (глюкокортикостероиды разрушают костные ткани).
Глюкокортикостероиды для облегчения болевого синдрома
Поэтому в качестве обезболивающих препаратов чаще всего применяются НПВС. Но используют их минимальными курсами (до 5 дней), т. к. они вызывают привыкание и могут провоцировать развитие патологий со стороны ЖКТ.
Когда удается победить фазу обострения, лечение голеностопного артроза направляется на восстановление хрящевой ткани. Для этого применяются хондропротекторы. Также используются медикаменты, улучшающие кровообращение и укрепляющие сосудистые стенки («Трентал», «Троксевазин», «Детралекс»), т. к. это обеспечивает нормализацию питания хрящевых тканей. А для улучшения свойств синовиальной жидкости применяются внутрисуставные инъекции гиалуроновой кислоты («Ферматрон», «Остенил»).
Классификация изменений
В систематике артрозов используют несколько определяющих критериев: причины и этиология, локализация, область охвата.
По этиологии:
- первичные артрозы – развиваются самостоятельно, с поражением полностью здоровых суставов, без участия предшествующих патологий;
- вторичные – формируются на фоне какого-либо заболевания (подагра, псориаз, ревматизм), а также при наличии уже имеющихся суставных деформаций или травм.
По степени охвата:
- локальные формы – с поражением ограниченного количества сочленений: моноартроз – 1 сустав, олигоартроз – 2-3;
- генерализованные формы – различные виды полиартрозов, когда в патологический процесс вовлечены 3 крупные структуры и более.
По локализации процесса дают названия артрозу каждого сустава в отдельности:
- коксартроз – выводит из строя тазобедренное соединение;
- спондилоартроз – поражает межпозвонковые диски, преимущественно шейного, грудного и поясничного отделов;
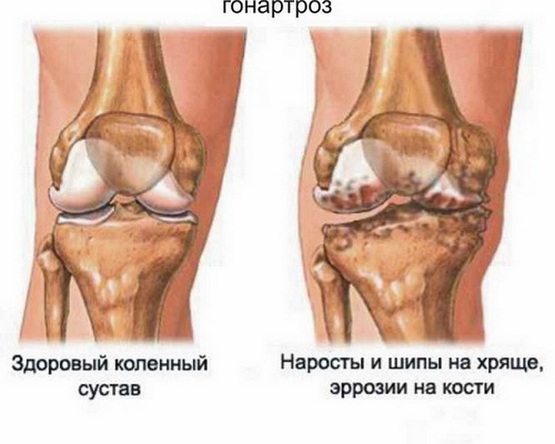
- гонартроз – с нарушением работы коленного сустава; один из наиболее распространенных видов;
- крузартроз – с вовлечением в патологический процесс голеностопа.
Артроз может быть быстро или медленно прогрессирующим, компенсированным или декомпенсированным.
Диагностика артроза суставов
Форму заболевания, его тяжесть и причины под силу определить только специалистам. Причем необходимо провести комплексную диагностику артроза суставов. Опытный врач оценивает состояние всего организма и ставит диагноз. Система исследований обычно включает опрос пациента, который должен выявить перенесенные ранее заболевания. Также необходимо сдать лабораторные анализы, пройти рентгенографическое обследование
Крайне важно провести инструментальные обследования
Рентгенодиагностика благодаря доступности, экономичности и эффективности до сих пор является актуальной. Снимки выполняются в двух проекциях: прямой и боковой. Но этот способ не всегда помогает. Порой при серьезных болях снимки показывают незначительные изменения тканей, поэтому нужно попробовать и ультразвуковое исследование. По мнению многих специалистов это результативный метод, который позволяет не только обнаружить жидкость в суставе, но и оценить стадию патологических изменений. Можно понять состояние всего участка, где возникла болезнь, поскольку врач изменяет положение датчика, как ему необходимо.
Магнитно-резонансная и компьютерная томография дают еще больший объем информации. На экране создается трехмерное изображение пораженного сустава.
Причины и факторы риска
Основные причины развития остеоартрита:
-
Тяжелый физический труд. Постоянные нагрузки на ноги приводят к микротравмам хряща, развитию воспалительного процесса. В группе риска находятся грузчики, монтажники, шахтеры, работники карьеров. Часто деформирующий остеоартроз поражает профессиональных спортсменов (штангисты, велогонщики, теннисисты, футболисты, баскетболисты, хоккеисты и др.).
-
Травмы. Повреждение связок, сухожилий, менисков, ушибы и переломы приводят к нарушению биомеханики сустава. При неправильном лечении это ведет к развитию посттравматического артроза.
-
Хирургические операции на колене, могут привести к развитию патологии суставного хряща и окружающих тканей;
-
Избыточный вес увеличивает нагрузки на суставы нижних конечностей. До 80-90% прогрессирования всех остеоартритов, связано именно с перегрузкой суставов.
-
Пожилой возраст. У людей старше 50-60 лет замедляются регенеративные процессы, уменьшается выработка коллагена, страдает гормональный фон. Что приводит к развитию патологии.
-
Гормональные изменения у женщин. В период менопаузы уменьшается выработка эстрогенов, что нарушает процесс усвоения кальция, ведет к ослаблению опорно-двигательного аппарата, делает кости хрупкими. Возрастает риск развития остеопороза.
-
Проблемы с щитовидной железой. Гормоны щитовидной железы участвуют в обменных процессах кальция и фосфора в организме. Их недостаток или избыток может спровоцировать артроз коленки.
-
Генетическая предрасположенность. Мутация коллагена может вызвать нарушения в элементах соединительной ткани, что приводит к ухудшению амортизационной функции суставного хряща.
-
Наследственность. Высокая вероятность развития болезни, если в семье пациента имеются родственники с диагнозом гонартроз, преимущественно по женской линии.
-
Воспалительные заболевания. Инфекционные артриты, бурситы, синовиты, вызванные бактериальным или вирусным поражением, часто осложняются развитием гонартроза.
-
Заболевания сосудов. Ткани не получают должного питания, кровоснабжение нарушено, что приводит к развитию ишемии и дегенеративно-дистрофическим изменениям суставного хряща.
-
Неправильное питание и нарушения обмена веществ. Употребление еды с большим содержанием пуринов (белков) способствует отложению солей в колене, например — подагрический артрит.
-
Специфические болезни гонорея, туберкулез, сифилис, хламидиоз, грипп способны вызывать серьезные поражения сустава.
-
Интоксикация организма различными химическими веществами, в том числе и некоторыми лекарственными препаратами.
-
Аутоиммунные нарушения связаны с нарушением иммунной защиты организма, когда антитела вырабатываются против своих же клеток, например ревматоидные артриты.