Основные отличия доброкачественной опухоли от злокачественной, особенности диагностики, лечения и профилактики
Содержание:
- Различия в диагностике
- Лимфомы кожи
- Диагностика
- Доброкачественные и злокачественные опухоли
- Профилактика
- Точный диагноз, грамотное лечение!
- Профилактика заболевания и его прогноз
- Эксцизионная и инцизионная биопсия мягких тканей: как проводится диагностика
- Чем опасны доброкачественные опухоли и как их обнаружить?
- Как выявить болезнь
- Что такое доброкачественная опухоль?
- Опухоли злокачественного характера
- Лечение
- Лечение заболевания
- Клиническая картина
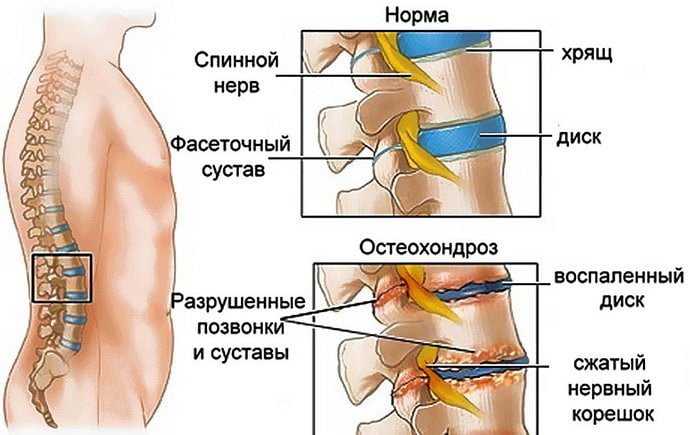
Различия в диагностике
Отличия между злокачественной и доброкачественной опухолью наблюдаются не только в симптомах и развитии, но и при диагностике.
Как правило, доброкачественное образование не отличается симптомами, указывающими на необходимость визита к врачу. Обычно его диагностируют в ходе осмотра, связанного с другими жалобами или профилактикой.
Способы диагностики в таких случаях зависят от того, где находится образование и какой вид имеет. Чаще обнаруживается при обследовании на УЗИ и рентгеновских аппаратах. Далее при сборе необходимых анализов врач определяет, насколько опухоль опасна.
Диагностика онкологии
Если в ходе осмотра и сбора анамнеза симптомы, на которые жалуется пациент, наводят на подозрение онкологического процесса, терапевт даёт направление на обследование в онкоцентр.
Онкологи применяют ряд методов диагностики:
- Сбор анализов. У пациента берут кровь для проведения общего и биохимического анализа. Таблица значений, показывающих отклонения от нормы, помогает определить состояние органов. В случае обнаружения новообразования дополнительно берут биологический материал из области поражённого участка для проведения биопсии. Она является наиболее точным инструментом, помогающим определить вид мутационных клеток и проверить степень их озлокачествления. Полученные в итоге результаты помогают спрогнозировать дальнейшее развитие опухоли и подобрать наиболее подходящее лечение.
- Приборы для диагностики. Их выбирают из соответствия расположения подозреваемого новообразования.
Компьютерная томография. Метод диагностики на основе рентгеновского излучения. Информативный, но не всегда безопасный, т.к. пациент получает некоторую дозу облучения. Поэтому часто использовать такой метод не представляется возможным. На КТ проводят обследование лёгких, почек, суставов, головного мозга, брюшной полости и органов таза, при подозрении на наличие кисты (полостное образование).
Колоноскопия, бронхоскопия. Эти эффективные эндоскопические аппараты позволяют выявить опухоль на раннем этапе развития. С помощью колоноскопии обследуют прямую кишку. Бронхоскопия позволяет узнать состояние трахеи и бронхов.
МРТ. Определяет онкологию в областях: головной мозг, суставы, позвоночник, тазобедренные суставы, грудная клетка. Метод эффективен и безопасен. Основной плюс и различие в сравнении с КТ – это то, что нет никакой доли облучения организма, и можно беспрепятственно назначать обследование столько раз, сколько потребуется.
Маммография – способ подтвердить или исключить рак молочных желёз. Метод безопасен и не представляет риск ухудшения ситуации. К противопоказаниям относятся только беременность и лактация. На маммографии наличие затемненных участков говорит рентгенологу об изменениях в строении молочных желёз.
Рентген. Рентгенологическое исследование выявляет наличие опухоли в почках, печени, мочевом пузыре, лёгких.
УЗИ. Информативный метод, исследующий многие органы, кроме полых, как, к примеру, кишечник или лёгкие.
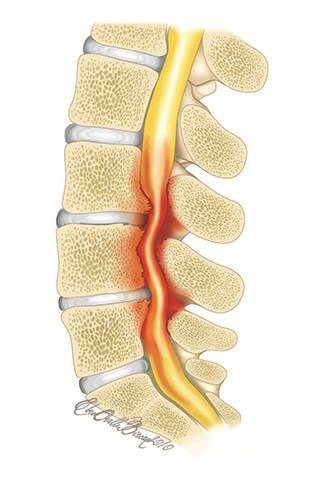
Лимфомы кожи
Лимфомы кожи – группа злокачественных опухолей кожи, развивающихся из Т- и В-лимфоцитов. Причины возникновения не установлены. В качестве возможных факторов риска рассматривают некоторые вирусы, контакт с химикатами, повышенный уровень радиации и чрезмерную инсоляцию. Не исключена наследственная предрасположенность. Новообразования могут быть первичными (злокачественные клетки первично поражают кожу) или вторичными (опухоль образуется в лимфоидном органе, а затем диссеминирует в кожу).
Злокачественные опухоли кожи проявляются зудом, высыпаниями, изменением формулы крови и увеличением регионарных лимфоузлов. При прогрессировании процесса возможно поражение внутренних органов. Диагноз устанавливается на основании данных осмотра, анализов крови, УЗИ и КТ внутренних органов, стернальной пункции, биопсии лимфоузлов и других исследований. План лечения злокачественной опухоли кожи составляют с учетом вида лимфомы и распространенности процесса. Осуществляют оперативное удаление, проводят терапию иммуностимуляторами и глюкокортикостероидными препаратами, назначают лучевую терапию и химиотерапию. Прогноз зависит от вида лимфомы.
Диагностика
Методы диагностики доброкачественных опухолей довольно разнообразны и зависят от места локализации и типа опухоли. Опухоли с бессимптомным развитием чаще всего обнаруживаются случайно в ходе общего медицинского обследования
Наибольшую важность имеют методы ультразвуковой эхолокации и рентгенологического исследования, с помощью которых можно выявить опухоли, локализующиеся во внутренних органах.
Также установлено, что ключом к диагностике злокачественных образований в разных органах и доброкачественных неоплазий эпителиальной и мезенхимальной природы в матке и яичниках может быть ревматоидный артрит.
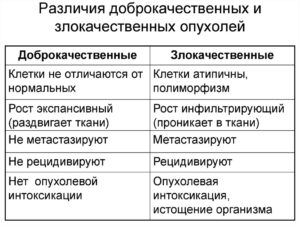
Доброкачественные и злокачественные опухоли
Прежде чем перейти к внешнему виду опухолей, разберемся, в чем принципиальная разница между этими двумя образованиями:
- Доброкачественная опухоль:
- Растет медленно
- Не способна создавать метастазы, то есть распространяться по всему организму
- Легко поддается лечению
- Может перерасти в злокачественную при дальнейшем увеличении и если располагается близко к внутренним органам
- Злокачественная опухоль:
- Растет быстро
- Дает метастазы по всему организму
- Проникает в здоровые ткани
- С трудном поддается лечению, особенно на последних стадиях развития, и нередко приводит к летальному исходу
Однако стоит помнить, что разделение довольно условно, и не всегда эти характеристики строго соблюдаются, но наиболее часто дело обстоит именно так. Чтобы определить характер опухоли, её размеры, стадию развития, оптимально проводить МРТ с контрастом. Какие же визуальные маркеры есть у этих опухолей на МРТ?
Профилактика
Не существует конкретных способов предотвращения развития новообразования. Это связано с не выявленными причинами, провоцирующими хаотичное клеточное деление.
Правила, которых следует придерживаться:
- Ведение здорового образа жизни. Человеку необходимо больше гулять на свежем воздухе, регулярно заниматься физическими упражнениями.
- Отказ от сигарет и алкоголя. Курильщики и люди, часто употребляющие спиртные напитки, больше других подвержены возникновению новообразований.
- Кофе и энергетические напитки пить реже и в небольших количествах.
- Здоровый сон. Спать человек должен 8 часов в сутки.
- Сон и бодрствование необходимо чередовать.
- При наличии образований у ближайших родственников следует проходить ежегодные обследования.
- Здоровое питание. Исключить из ежедневного меню канцерогенные продукты.
Следование этим правилам значительно уменьшит риски появления заболевания.
Таким образом, новообразования появляются в организме из-за быстрого беспорядочного деления клеток. Для доброкачественных характерно отсутствие метастазов в других частях организма и остановившийся на определённом этапе рост. Какое-то время человек не задумывается, что у него развивается опухоль, и живет с ней. Доброкачественное образование – не смертельный диагноз, так как оно не отравляет организм.
https://youtube.com/watch?v=Zg2Ia2pGBB8
К летальному исходу приводят последствия или осложнения (к примеру, менингит). Образование удаляют хирургическим путём, проводят лучевую терапию и назначают медикаменты, призванные устранить оставшиеся после операции симптомы (к примеру, головные боли, судорожные состояния). Излечившиеся пациенты живут полноценной жизнью.
Точный диагноз, грамотное лечение!
Единственно возможным способом лечения доброкачественных опухолей является их хирургическое удаление. Как правило, люди прибегают к операции в двух ситуациях: если новообразование вызывает косметический дефект, и если оно располагается вблизи важных органов, сосудов, нервных стволов, сдавливает их, не дает нормально функционировать. Зачастую пациенты не знают о том, что доброкачественные новообразования мягких тканей могут являться факультативными или облигатными заболеваниями, то есть с большей или меньшей степенью вероятности трансформироваться в злокачественную опухоль, при этом их локализация может не вызывать косметический дефект и не нарушать функцию органа.
Учитывая это, при обнаружении у себя опухолевидного образования на коже или в подкожной клетчатке необходимо прибегнуть к консультации специалистов.
В нашем Центре для пациентов имеются все необходимые методы диагностики доброкачественных новообразований мягких тканей. Опытные врачи смогут вас проконсультировать и выбрать адекватный метод лечения. При небольших размерах новообразования возможно его удаление при помощи радиоволнового аппарата Сургитрон на приеме у врача-дерматолога. Этот метод является максимально щадящим, позволяет сделать удаление максимально мягким. При необходимости оперативного вмешательства на базе хирургической службы ЦЭЛТ пациенту можно выполнить необходимую предоперационную лабораторную диагностику, произвести хирургическое вмешательство под местным или общим обезболиванием, предоставить комфортную палату для послеоперационного наблюдения.
Профилактика заболевания и его прогноз
Профилактика заболевания в онкологии заключается в:
- Соблюдении здорового образа жизни – здоровом питании и отсутствии вредных привычек;
- Обязательном наличии полноценного отдыха, регулярного сна и отсутствие стресса;
- Своевременном лечении гормонального дисбаланса, половых отношениях с одним партнером, отсутствии абортов;
- Регулярных осмотрах у специалистов для своевременного диагностирования заболевания.
Прогноз доброкачественных заболеваний весьма благоприятен, главное вовремя обратиться к врачу и начать лечение, которое приводит к полному выздоровлению. Надо помнить, что большинство злокачественных новообразований перерождается из доброкачественных, так что главное — не запускать процесс. А к росту злокачественных новообразований в организме может привести элементарное несоблюдение простых правил профилактики образования опухоли.
Эксцизионная и инцизионная биопсия мягких тканей: как проводится диагностика
Часто и УЗИ бывает недостаточно. Поэтому врач может назначить биопсию мягких тканей. Существует эксцизионная и инцизионная биопсия. Как проводится исследование и что это такое? Итак, биопсия — это диагностическая и лечебная процедура, в ходе которой проводится прижизненный забор клеток или тканей организма и которая позволяет установить, из какой ткани развилась опухоль, изучить ее гистологическую структуру.
- Различают два вида биопсии:
- Эксцизионная биопсия — это забор материала из полностью удаленного органа
- Инцизионная биопсия — забор для исследования части органа, или патологического процесса
В современной практике применяется как эксцизионная биопсия, так и инцизионная биопсия. Как проводится процедура перед приемом объясняет врач. В ходе эксцизионной и инцизионной биопсии применяется игла, УЗИ-контроль. Часть материала (биоптата), полученная в ходе вмешательства, отправляется на гистологическое исследование.
Чем опасны доброкачественные опухоли и как их обнаружить?
Но всегда ли слово «опухоль» в диагнозе – приговор?
Опухоли, или неоплазии, делятся на два вида – злокачественные и доброкачественные. Злокачественные новообразования и есть тот самый «рак», про который не слышал только ленивый (хотя, строго говоря, раком врачи называют только один вид – карциному). Но сегодня речь пойдёт о доброкачественных опухолях.
А про то, как образуется рак, можете почитать в этой статье
В чём разница между доброкачественными и злокачественными опухолями?
Процесс образования и роста у всех видов опухолей одинаковый. В его основе лежит нарушение деления и запрограммированной смерти отдельных клеток. Доброкачественные опухоли от злокачественных отличаются тем, что растут медленно, не прорастают в окружающие ткани и не отравляют организм продуктами распада.
Клетки доброкачественных новообразований теряют способность контролировать собственное деление, однако они остаются похожи на клетки тех тканей, из которых начали расти, то есть сохраняют свою узкую специализацию. Это их принципиальное отличие от раковых клеток, которые могут быть очень далеки по свойствам от тканей – “родителей”.
Более того, они также частично могут сохранять функционал тех клеток, из которых развились. Например, если доброкачественная опухоль начала расти в щитовидной железе, то её клетки могут выделять в кровь гормоны наравне с самим органом.
У них имеется ряд отрицательных свойств, которые потенциально могут спровоцировать их переход в злокачественные. К примеру, бесконтрольный рост и возможное агрессивное разрушение окружающих тканей.
В этом случае можно говорить о трансформации опухоли.
Факторами риска перерождения можно назвать травматическое и химическое воздействие, вредные привычки, облучение, канцерогены в еде, вредные производства, наследственную предрасположенность и экологию.
Изображение взято с сайта “www.vladtime.ru”
Как обнаружить доброкачественную опухоль?
Зачастую они никак себя не проявляют годами. Их могут обнаружить случайно в ходе исследований, назначенных по совершенно иному поводу. Самодиагностика эффективна в том случае, когда новообразование находится близко к поверхностям тела.
При надавливании в этом случае человек испытывает боль и дискомфорт, а также ощущает подвижность уплотнения под пальцами.
Из косвенных признаков также имеют место быть плохой сон, ухудшение самочувствия, иногда кровоточивость окружающих тканей и усталость.
Вид доброкачественной опухоли зависит и от места образования. К опасным однозначно можно отнести новообразования головного мозга, так как, разрастаясь, они сдавливают соседние ткани, вызывая у человека неврологические нарушения.
Кстати, родинки (в медицине – невусы) также являются доброкачественными опухолями. Они могут быть как врождённые, так и приобретённые, объединяет их единый механизм образования.
Выпуклые родинки чаще подвергаются травмированию, что является одним из факторов риска перерождения родинки в рак кожи – меланому.
Если Вас беспокоит какая-то родинка, то сходите на консультацию к дерматологу – он расскажет и о распознавании доброкачественных опухолей, и об опасностях при удалении родинки. Исходное изображение взято с сайта “astromeridian.
ru”
Родинки встречаются не только на коже, но и на слизистых оболочках, половых органах, на языке и в полости рта. Большинство из них безопасны и не требуют удаления.
Кстати говоря, бородавки, они же папилломы, также являются доброкачественными опухолями.
Доброкачественные новообразования поддаются лечению и оставлять их без внимания нельзя! Чаще всего подобные неоплазии удаляют. После оперативного вмешательства вероятность повторного развития доброкачественной опухоли минимальная.
Если опухоль возникла в результате гормонального сбоя, то иногда может применяться заместительная терапия, подразумевающая нормализацию гормонов в организме. Иногда это способствует самоликвидации доброкачественных неоплазий.
В любом случае без врачебного внимания подобные новообразования оставлять нельзя. Стоит помнить, что чем больше размер опухоли, тем сложнее её лечить, а в крайнем случае даже доброкачественные опухоли могут причинить непоправимый вред организму.
Как выявить болезнь
Обычно диагностика доброкачественных опухолей не вызывает затруднений у медиков. Первым делом проводится осмотр пациента, его опрос и сбор необходимого анамнеза
При этом очень важно выяснить, есть ли опухоли у кого-либо из членов семьи
Для подтверждения предполагаемого диагноза пациенту могут быть назначены исследования:
- УЗИ;
- рентгенография;
- МРТ;
- КТ.
В диагностике патологии мозга важную роль играет осмотр офтальмолога и исследование глазного дна. Только так можно отличить опухоль от других заболеваний.
При подозрении на патологические изменения внутренних органов осуществляются эндоскопические обследования. С помощью специального приспособления проводится осмотр и забор образцов тканей для биопсии.
Что такое доброкачественная опухоль?
Доброкачественное новообразование — это патологическое разрастание тканей. Процесс зарождения опухоли запускается при трансформации отдельных сегментов организма. Клетки начинают бесконтрольно делиться, при этом сохраняя способность к дифференцировке. Данный процесс называется неопластической трансформацией.
Ткань доброкачественной опухоли не имеет структурных отличий от природного материала окружающих органов и систем, в которых образуется. Что такое доброкачественная опухоль? Это уплотнение, состоящее из клеток:
- Эпителия
- Мышцы
- Соединительной ткани
Аномальное новообразование частично сохраняет специфические функции, характерные для здоровых тканей. Оно плотно прилегает к пораженному органу, но никогда не внедряется в него и не метастазирует.

Признаки доброкачественной опухоли
Признаки доброкачественной опухоли зависят от локализации и степени развития новообразования. Конкретных симптомов, характеризующих все типы заболевания, не существует. На ранних стадиях опухолевого процесса человек может не ощущать дискомфорта и чувствовать себя совершенно здоровым.
Если новообразование появляется в мышцах или кожных покровах, со временем больной начинает жаловаться на:
- Дискомфорт в области пораженного участка тела.
- Осязаемую или видимую невооруженным глазом опухоль.
- Затруднение в движениях (в частности, при поражении мышцы), усиливающиеся болевые ощущения.
При поражении внутренних органов, признаками доброкачественной опухоли являются:
- Функциональные нарушения (к примеру, при опухоли кишечника — проблемы с перистальтикой).
- Болевые ощущения, тяжесть и сдавленность в области поврежденного органа.
- Небольшое повышение температуры тела.
- Слабость и отсутствие аппетита.
Конкретная симптоматика напрямую зависит от того, где располагается опухоль. К примеру, если это миома матки, у женщины появляются нарушения менструального цикла с обильными кровотечениями.
Чем опасна доброкачественная опухоль?
Что такое доброкачественная опухоль? В большинстве случаев это новообразование, с которым человек может прожить до глубокой старости без риска ухудшения состояния. Но встречаются тяжелые формы заболевания, которые, при отсутствии терапии, приводят к гибели пациента.
Чем опасна доброкачественная опухоль подобного типа? Прежде всего, неконтролируемым ростом. Разрастаясь внутри органа, аномальные ткани давят на здоровые, вызывая воспалительные и некротические процессы. В функциональную паренхиму пораженной части тела поступает недостаточное количество крови и питательных веществ. По этой причине развивается недостаточность этого органа.
Рассуждая о том, чем опасна доброкачественная опухоль, нельзя обойти стороной патологическое явление — малигнизацию. Аномальные клетки начинают активно мутировать. Помимо ускоренного деления, они приобретают свойства дифференцировки, характерной для раковых клеток. Безобидное новообразование постепенно трансформируется в злокачественную опухоль.

Лечение доброкачественной опухоли
Способ лечения доброкачественной опухоли определяет врач. При подозрении на наличие новообразований во внутренних органах рекомендуется пройти полноценное обследование. Диагностика включает МРТ, УЗИ и прочие аппаратные методы.
По результатам обследования специалист определит размеры опухоли и план дальнейшего лечения. При подозрении на злокачественный процесс назначается биопсия тканей пораженного органа.
В настоящее время лучшим методом лечения доброкачественной опухоли признается хирургическое вмешательство. Специалист рекомендуют своевременно удалять новообразование до того момента, как оно преобразуется в злокачественное. В таком случае рецидив маловероятен. После удаления опухоли пациент полностью выздоравливает.
Одним из способов терапии доброкачественных опухолевых процессов является метод криокоагуляции, заключающийся в разрушении тканей экстремально низкими температурами. Если опухоль неоперабельна (к примеру, гормонально-активна), применяются лекарственные средства, подавляющие выработку гормонов.
Опухоли злокачественного характера
Злокачественная опухоль протекает на фоне сильного недомогания. Причиной возникновения часто становится воздействие неблагоприятных внешних факторов, вызывающих серьёзное изменение в структуре здоровых тканей. Раковая опухоль или бластома развивается с метастазами и в агрессивной форме. За короткий период болезнь проникает в отдалённые участки, поражая весь организм и вызывая тяжёлые осложнения.
Современная медицина имеет много различных методик борьбы с раковыми новообразованиями, но полное излечение от патологии наступает редко. В основном врачам удаётся уменьшить опухоль в размерах и остановить разрастание на некоторое время. Прогноз жизни у пациентов с подобным диагнозом составляет 3-5 лет. Известны случаи более продолжительного периода жизни больного, но любой случай индивидуален. Чаще наступает смерть, т.к. диагностирование болезни происходит на последних стадиях, что затрудняет выздоровление.

Злокачественное образование отличается перечисленными признаками:
- Уплотнение развивается в автономном режиме, размножение атипичной ткани проходит в стремительной форме с нарушением нормального функционирования органов.
- Онкологические узлы отличаются низкой дифференциацией, что делает их опасными для человека и снижает шанс на полное выздоровление.
- Поражённый опухолью орган отличается по структурному составу от атипичной ткани узла, поэтому болезнь крайне трудно победить.
Выделяют два вида злокачественных образований:
- Распирающие опухоли на стадии формирования сдавливают поражённую ткань и через некоторое время прорастают в глубину. Достигая кровеносных сосудов, проникают внутрь и распространяются по организму с кровотоком. По описанному принципу происходит процесс метастазирования.
- Обхватывающие новообразования на начальном этапе давят здоровые участки клеток, постепенно проникая в глубину тканей.
Онкологический процесс может развиваться в районе головного мозга, почек, надпочечников, горла, гортани, мочевого пузыря, молочной железы, глотки и т.п. Опухолевидный нарост может сформироваться на коже, слизистой внутренних органов, лимфатических узлах, кровеносных сосудах и спинном мозге.
Классификация патологии идёт по системе расположения и структуре атипичного образования. Выделяют следующие типы:
- Аденокарцинома – это рак, который формируется из эпителиальных волокон. Может располагаться в горле, матке, органах пищеварения, лёгких, бронхах, в железах, на лице и т.п. К указанному типу также относится холангиокарцинома, или опухоль Клацкина. Нефробластома или опухоль Вильмса в основном локализуется в тканях почки. Распространяется по лимфогематогенному пути, что отличает упомянутый вид от других. Лечение проводится консервативным методом с применением хирургии и химиотерапии с облучением.
- Рак лимфатических и кровеносных сосудов встречается чаще в детском возрасте. Существует несколько типов – ангиосаркома, гемангиоэндотелиома, лимфангиоэндотелиома. Характеризуется агрессивным ростом и поражением всего организма. Формируется в области спинного мозга, распространяясь в отдалённые участки тела. Диагностируется в основном сбоку шеи – в районе лимфатических узлов.
Обследование лимфатических узлов
- Образования соединительного эпителия – миелоз, цитобластома, хондросаркома, лимфаденоз и т.д. Внутри опухоли образуются клетки соединительной ткани. Страдают подростки и люди в возрасте 20-35 лет. Локализуется в области верхних и нижних конечностей.
- Новообразования, состоящие из мышечных волокон, развиваются бессимптомно. К данному виду относят – миосаркомы, лейосаркомы, рабдомиосаркомы и др. Страдают дети и взрослые люди. На поздних стадиях поражённый орган начинает кровоточить, и появляются выраженные признаки патологии.
- Рак нервной системы – астробластома, симпатогониома, невринома и другие. Формируется в голове, в области гипофиза, больших полушарий и иных отделов головного мозга. Может возникать у маленьких детей, у подростков, у взрослых и у пожилых людей. Выглядит как уплотнение, состоящее из клеток глии. Протекает на фоне серьёзных осложнений в самочувствии. Лечение длительное, с привлечением различных методик.
- Рак кожи, или меланома, поражает людей с бледной кожей и часто посещающих места с ультрафиолетовым воздействием. Метастазы распространяются на начальных этапах формирования, поэтому болезнь относится к самым опасным видам. Лечится с применением современных методик медицины.
Заболевание зависит от степени прорастания злокачественного узла в отдалённые участки и расположения первичного очага.
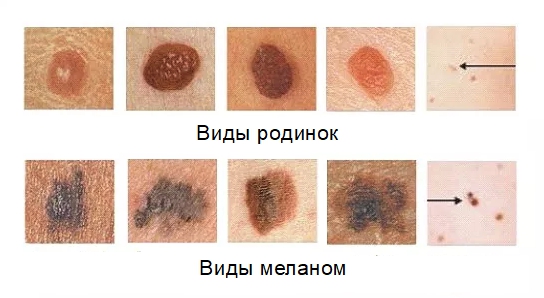 Отличия родинок и меланом
Отличия родинок и меланом
Лечение
Не все паразитические клетки поддаются лечению. Главный метод избавления от опухоли – хирургическая операция по её удалению. Когда удаление новообразования хирургическим путём невозможно из-за угрозы жизни пациента, говорят, что опухоль неоперабельная. Такой диагноз врачи ставят по разным причинам:
- Место локализации паразитических клеток труднодоступно либо находится рядом с важными для жизни центрами, которые могут быть затронуты при удалении опухоли.
- Участие в процессе мозолистого тела либо сосудов.
- Удаление очага способно спровоцировать осложнения и быстрый рост метастазов.
- В голове расположено множество первичных очагов либо метастазы, которые после хирургического вмешательства начнут интенсивно развиваться.
Если новообразование сжимает важную часть головного мозга, возможно срочное хирургическое вмешательство с целью частичного удаления опухоли.
Если опухоль операбельная, в предоперационный период больному вводят гормональные и мочегонные препараты, чтобы уменьшить отёк. При необходимости пациент принимает медикаменты против судорог. Может понадобиться проведение лучевой терапии для ограничения опухоли от нормальных клеток и уменьшения её размера. Источник излучения вводится в мозг (стереотаксический метод) либо расположен удалённо.
В случаях, когда новообразование вызывает затруднения прохождения крови, осуществляется шунтирование – создание альтернативного пути прохождения крови с помощью специальных трубочек.
Операция по удалению патологии головного мозга проводится подобными способами:
- С помощью скальпеля – наиболее распространённый традиционный метод.
- При помощи ультразвука. Под действием звука высокой частоты новообразование дробится на частицы, которые затем удаляют. Этот метод применяется только в случаях с доброкачественной опухолью.
- Лазерное излучение: высокая температура способствует удалению паразитических клеток.
- Радио-ножом. Специальный кибер-нож помогает остановить кровотечение и удалить образование с помощью гамма-лучей, не оставив шрамов и надрезов.
Через 15-20 дней после резекции при необходимости проводят лучевую терапию удалённого типа. Это происходит, когда опухоль удалили не полностью, и остались частицы или имеются метастазы. Пациент проходит от 10 до 30 сеансов по 1-3 Грея. Процедура тяжело переносится организмом, поэтому больному дополнительно приписывают обезболивающие и противорвотные препараты. В некоторых случаях лечение не обходится без химиотерапии.
В случаях, когда приходится обходиться без операции, чтобы продлить или облегчить жизнь пациенту, заболевание приходится лечить альтернативными методами.
Химиотерапия
Заключается во введении в организм медикаментов, которые выборочно воздействуют на патологические клетки. Для её проведения необходимо знать точный иммунногистотип новообразования.
Курс длится от 10 до 20 дней, препарат вводится раз в 2-3 дня. Больному дополнительно прописывают курс лекарств с целью облегчить переносимость химических веществ организмом, а также обезболивающие и противорвотные препараты, чтобы избавить от побочных действий.
Радио- или лучевая терапия
Когда опухолевые клетки удалить невозможно, болезнь лечат при помощи радиохирургии. Врачи облучают патологию и метастазы с помощью направленных гамма-лучей. Для этого предварительно создаётся 3D модель головного мозга и новообразования.
В случаях, когда опухоль образовалась вторично, проводится удалённое облучение поверхности головы, но с меньшей дозировкой. После процедуры у больного выпадают волосы.
Выпадение волос после лучевой терапии
Криохирургия
Заключается в воздействии низких температур на паразитирующие клетки. Ткань замораживают криоаппликатором либо используют специальный зонд, вводимый внутрь.
Криохирургия применяется в следующих случаях:
Новообразования расположены в жизненно важной зоне.
Глубокое расположение метастазов.
Опухоль относится к неоперабельным.
Фрагменты патологических клеток соединены с оболочкой мозга.
Пациент пожилой.
Лечение заболевания
Лечение в каждом случае подбирается индивидуально – зависит от вида патологии и самочувствия больной. На ранних сроках применяется лекарственная терапия. Для лечения врач назначает следующие препараты:
- Лекарства с седативным действием помогают успокоить нервную систему и привести в норму эмоциональный фон женщины. Особенно это помогает при диффузной мастопатии. Стрессовое состояние влияет на выработку гормонов и провоцирует стремительный рост уплотнения. Поэтому для снижения гормонального уровня требуется снизить нервное напряжение.
- Диуретики выводят излишки жидкости из организма, что позволяет уменьшить отёчность мягких тканей. Курс и срок приёма назначается индивидуально в зависимости от степени поражения организма.
- Гестагены на основе прогестерона требуются при наличии серьёзных гормональных нарушений, вызванных опухолевидным образованием. В основном используют мази, гели или кремы. Действие препарата распространяется непосредственно на больной участок, не влияя на здоровые ткани.
- Витаминный комплекс рекомендуется для восполнения дефицита необходимых микроэлементов. Это способствует улучшению кровотока в органе и устранению отёчности. Помогают снять болезненные ощущения в месте уплотнения, способствуя рассасыванию атипичной ткани.
- Препараты на основе эстрогенов применяют при наличии фиброзного узла. Вещества стимулируют ускоренное уменьшение новообразования.
Доброкачественное уплотнение можно лечить при помощи гомеопатических средств. Чаи на основе лечебных трав способны успокоить нервную систему и нормализовать выработку гормонов. Лекарственные отвары стимулируют восстановление структурного состава соединительного и эпителиального волокна в области развития патологии. Лечебный эффект наступает при регулярном использовании веществ на протяжении 2-3 месяцев.
Оперативное вмешательство рекомендуется при диагнозе узловой формы мастопатии или липомы. Срочная операция требуется при наличии в капсуле жидкости с частичками крови. Резекция может быть частичной или радикальной – зависит от формы патологии.
Фиброаденома хорошо реагирует на действие лекарственных препаратов, поэтому хирургическое вмешательство не требуется. Операция рекомендована в следующих случаях:
- узел превышает размеры в 5 мм;
- присутствует явный косметический дефект с нарушением формы груди;
- высокий риск перерождения клеток в злокачественную форму;
- в истории семьи есть случаи рака молочной железы;
- анализы биопсии показали неблагоприятное развитие болезни.
В этих ситуациях врач назначит иссечение при помощи скальпеля, лазера или криодеструкции. После иссечения опухоли назначается курс лекарственной терапии для восстановления прооперированного участка груди:
- в течение 3 месяцев применяется наружно крем Прожестожель 1% утром или вечером;
- Аевит требуется принимать по 1 таблетке раза в день;
- экстракт валерианы лучше использовать в таблетках – по 1 перед едой 3 раза в день;
- Мастодинон назначается курсом на 3 месяца в день по 1 капсуле – 30 дней перерыв, и курс снова повторяется;
- Фитолон пить перед едой;
- почечный сбор нужно заваривать утром и пить в течение дня.
Листовидные опухоли лечатся хирургическим методом – иссечение проходит с захватом здоровых тканей. Внутрипротоковые папилломы также требуется удалять с иссечением млечного протока.
После лечения пациентка находится под регулярным контролем врача, чтобы предотвратить рецидив болезни и при необходимости начать лечение на ранних сроках.
Клиническая картина
Доброкачественные опухоли вызывают:
- кровотечение, которое нередко сопровождается анемией (часто встречается при колоректальных полипах);
- косметические аномалии;
- сдавление сосудов или нервов;
- избыточный синтез гормонов;
- синдромы, вторичные к гормональной гиперпродукции (например, гипертиреоз), сжатие кровеносных сосудов или жизненно важных органов.
Симптомы зависят от места и размера опухоли. Аденомы желудочно-кишечного тракта выпирают в просвет кишечника и вызывают непроходимость. Результат — запор и боль при дефекации. Иногда возникают примеси крови в кале. Аденомы яичников вызывают дискомфорт только тогда, когда они смещают другие органы из-за их роста. Типичные симптомы включают вздутие живота, проблемы с дефекацией и мочеиспусканием, боли в животе и спине. Когда аденома яичников вырабатывает гормоны, кровотечение может возникнуть независимо от цикла. Гепатоцеллюлярные аденомы часто связаны с сильными болями в животе.