Миокардит: симптомы, принципы диагностики и лечения
Содержание:
Симптомы
Проявлением миокардита может быть ощущение дискомфорта или боли в области сердца.
Нет такого клинического симптома, который бы позволял со стопроцентной точностью диагностировать миокардит. Миокардиты у детей характеризуются тяжестью течения и быстрым нарастанием симптомов.
Клинические проявления миокардита в детском возрасте могут несколько отличаться в зависимости от:
- причины, вызвавшей миокардит;
- глубины поражения и степени распространенности воспалительного процесса в сердечной мышце;
- варианта течения.
Различают такие формы миокардита:
- по течению: острый, подострый и хронический миокардит;
- по распространенности воспалительного процесса: изолированный (или очаговый) и диффузный;
- по степени тяжести: легкой степени, среднетяжелой и тяжелой;
- по клиническим проявлениям: типичная, стертая, бессимптомная формы.
Некоторые ученые выделяют помимо острого еще сверхострый, или молниеносный (фульминантный) миокардит, хронический активный и хронический персистирующий варианты течения заболевания.
Воспаление одного лишь миокарда встречается редко. Обычно воспаление, помимо мышцы, распространяется и на внутреннюю оболочку сердца (эндокардит), и на наружную (перикардит). В такой совокупности обнаруживаются изменения у каждого третьего ребенка с миокардитом в раннем возрасте. Распространенность воспаления влияет на клинические проявления заболевания.
В период новорожденности (4 недели после рождения младенца) врожденный миокардит протекает тяжело и имеет такие проявления: кожные покровы малыша бледные с сероватым оттенком; выражена слабость (ребенок быстро устает во время кормления); вес нарастает очень медленно.
Одышка и сердцебиение вначале появляются во время купания, кормления, дефекации, пеленания, а в последующем и в спокойном состоянии.
Могут появиться отеки. Врач при осмотре обнаруживает учащение сердцебиения и расширение границ сердца. Появляется и прогрессирует в динамике сердечная недостаточность. Появляются и нарастают отеки, за счет этого увеличивается масса тела ребенка. Увеличивается в размерах печень, иногда и селезенка. Сокращается суточное количество мочи.
У грудничков миокардит развивается или на фоне текущей инфекции, или спустя неделю и более после нее. Температура повышается в пределах 37,5° С, а иногда и до высоких цифр. Кожа бледная, с синюшным оттенком. Отмечается слабость, учащенное сердцебиение, ребенок отказывается от груди, капризничает, теряет вес.
Миокардит у грудничков может начаться с одышки. У деток после 2 лет начальными проявлениями могут быть выраженные боли в животе.
Ручки и ножки малыша холодные. Ребенок вялый. Врач отмечает расширение границ сердца, увеличение в размерах печени. Ребенок отстает в физическом развитии.
Может появиться сухой кашель. При тяжелом течении заболевания возможно появление отека в альвеолах легких, в таком состоянии врач сможет выслушать влажные хрипы. В критических случаях развивается отек легких и возможен летальный исход.
В старшем возрасте детей миокардит протекает в острой, подострой и хронической рецидивирующей форме, имеет более доброкачественное течение. После перенесенной инфекции миокардит в течение 2-3 недель ничем не проявляется.
Затем появляются слабость, повышенная утомляемость, бледность кожных покровов, некоторое снижение веса. Температура тела может оставаться нормальной или незначительно повышаться. Могут беспокоить детей боли в мышцах и суставах, иногда боли в животе.
Дети дошкольного и школьного возраста ощущают боли в области сердца и одышку. Вначале они появляются только при физической нагрузке, а в последующем – и в покое. Сердечные боли хоть и не резко выражены, но длительные и плохо снимаются лекарственными препаратами.
Отмечается нарушение сна у ребенка, головная боль, головокружение, повышенная утомляемость, обмороки. У некоторых детей могут появиться нарушения пищеварения.
Учащение сердцебиения (а иногда урежение его за счет нарушения проводимости) и расширение границ сердца отмечаются реже. Но зато может появиться нарушение ритма сердечной деятельности, отеки на нижних конечностях, увеличение печени.
Тяжестью течения отличается идиопатический миокардит.
Для диффузного миокардита характерно больше снижение сократительной способности миокарда, что проявляется развитием сердечной недостаточности. При очаговом процессе более характерно поражение проводящей системы, что проявляется клинически нарушениями ритма.
Инфекционный миокардит
Данное заболевание чаще всего может возникать при разных формах инфекционного поражения, таких как хронический тонзиллит, тиф, дифтерия, вирусная пневмония, скарлатина и сепсис. Изменения сердечной мышцы могут носить диффузный или очаговый характер. Для диффузного миокардита характерно поражение рабочей мускулатуры, что приводит к недостаточной работе сердца. Для очагового миокардита свойственно поражение системы, которая вырабатывает и проводит импульсы. Таким образом, клиническая симптоматика обусловлена различными нарушениями ритма сердца.
Симптомы инфекционного миокардита представлены в виде увеличенного сердца в поперечнике, глухих тонов, особенно первого. Кроме того, прослушивается мышечный шум. Тахикардия относится к раннему симптому инфекционного миокардита. При этом учащение сердечных сокращений происходит не вследствие повышения температуры, а в результате слабости миокарда. Иногда отмечается брадикардия, которая может появиться как следствие поражений синусового узла. При тяжёлом миокардите и тахикардии наступает эмбриокардия. Иногда диагностируют экстрасистолическую и мерцательную аритмию. В редких случаях происходит блокада сердца. При значительно сниженном тонусе миокарда отмечается ритм типа галоп, а АД – понижено.
Тяжёлая форма инфекционного миокардита характеризуются бледностью кожных покровов, болью в сердце и одышкой. При этом можно наблюдать сосудистую недостаточность.
Инфекционный миокардит тяжело диагностируется в лёгкой форме с острым и подострым течением.
Например, миокардит при вирусном гриппе привлекает своим поражением не только миокарда, но и нервного аппарата, который регулирует деятельность С.С.С. В этом случае, появляются боли в сердце, напоминающие стенокардию. Сердце увеличивается в поперечнике с прослушивающимся шумом систолы в верхней части.
При миокардите на фоне дифтерии наблюдается блокада сердца и различные аритмии. Также характерно учащённое сердцебиение, а в случаях поражения проводниковой системы выявляют одышку, цианоз, брадикардию, бледность и т. д.
Структурное изменение сердечной мышцы при тонзиллитах симптоматически проявляется неприятными ощущениями, частыми болями в сердце, биением сердца, тахикардией, одышкой. Иногда повышается температура, возникают суставные боли и гипотония, а также экстрасистолия. Для диагностирования необходимо провести наблюдение, чтобы исключить ревмокардит. Для лечения этого инфекционного миокардита применяется терапия основной патологии, а по показаниям – тонзилэктомия, которая даёт положительный результат.
Течение инфекционного миокардита у большинства пациентов проходит благоприятно с возможным абсолютным выздоровлением. У некоторой категории пациентов миокардит оставляет рубцы на сердце, а это постепенно приводит к развитию стойкой и прогрессирующей сердечной недостаточности.
Диагностика миокардиодистрофии
Эти патологии могут привести к дистрофии (обратимой на ранних стадиях) клеток проводящей системы сердца и кардиомиоцитов, что проявляется расстройствами сердечной деятельности.
- сильные боли в районе сердца, отдающие под лопатку или в руку;
- сильная боль, не проходящая после принятия «Нитроглицерина»;
- перебои в ритме сердца;
- тахикардия;
- одышка;
- физическое недомогание;
- головокружение;
- нехватка кислорода;
- приступы удушья;
- тошнота;
- отеки;
- темные круги под глазами;
- бледный цвет кожи;
- нарушение частоты пульса;
- потеря сознания;
- психические расстройства.
Для дистрофии миокарда характерны симптомы, некоторые ярко выраженные, а некоторые напоминают физическую перегрузку и даже пищевые отравления. При обращении к кардиологу обследование покажет, что сердце сильно увеличено, в нем определяются шумы.
- неправильному режиму питания;
- злоупотреблению алкоголем;
- курению и употреблению наркотиков;
- тяжелым физическим нагрузкам;
- хроническим и острым заболеваниям желудочно-кишечного тракта;
- нарушениям со стороны эндокринной системы;
- почечной недостаточности;
- сердечно-сосудистым заболеваниям;
- гормональным сбоям, также в период полового созревания;
- наследственной предрасположенности;
- врожденным: на фоне внутриутробных инфекций, гипоксии плода, энцефалопатии;
- инфекционным и вирусным заболеваниям.
Итак, указанный перечень помогает ответить на вопрос, что же такое «миокардиодистрофия» и как она возникает.
Также часто можно услышать поставленный врачом диагноз «миокардиодистрофия сложного генеза».
- Изначально проводится пальпация, сердечная аускультация для того, чтобы определить сердечные границы, выявить сердечные ритмичные расстройства, тоны в сердечной верхушке, шумы и так далее.
- Рентген грудной клетки, сердца помогает определить размеры сердца, степень его увеличения, пульсацию желудочков. ЭКГ, велоэргометрия применяются для выявления коронарной недостаточности, ишемической болезни. Также ЭКГ покажет изменения в миокарде, какой именно вид аритмии присутствует.
- УЗИ, эхокардиограмма — для выявления клапанных пороков.
- Фармакологические пробы — для восприимчивости препаратов и подтверждения диагноза.
- Лабораторные анализы – для определения причин, способствующих возникновению миокардиодистрофии.
- Гормональные анализы гипофиза, на гормоны яичников, надпочечников, щитовидной железы.
Также проводится анализ биопсии сердца, но делается он, когда заболевание уже на 2-3 стадии развития. И это далеко не все. Пациенту необходимо помнить, что от врача ничего нельзя скрывать, даже если заболевание было спровоцировано алкогольной или наркотической зависимостью. Без правильного анамнеза подобрать правильный комплекс лечения невозможно.
Диагностика миокардиальной дистрофии проводится с помощью
- Электрокардиографии. Этот способ диагностики дает возможность определять даже незначительные изменения в работе сердца.
- Велоэргометрии. Позволяет с помощью физической нагрузки спровоцировать скрытые формы аритмии и зафиксировать их с помощью ЭКГ.
- Рентгенографии. Делается рентгеновский снимок легких, на которых видны патологические процессы, а также контуры сердца, по которым определяются примерные размеры органа.
- Фонокардиографии. Позволяет выявить шумы в сердце различной интенсивности и направленности.
- Магнитно-резонансной томографии сердца. Исследование позволяет определить патологические образования по типу опухоли, гипертрофии и прочее.
- Клинического анализа крови.
Иногда делается клинический анализ мочи. Это исследование не имеет ничего общего с работой сердца, но при определении с помощью анализа проблем с почками может быть определена сердечная недостаточность.
Как упоминалось выше, болезнь может протекать без симптомов. Это говорит о том, что определить миокардиодистрофию на ранних этапах может только детальная диагностика. Не все приборы способны уловить нарушения в работе сердца на ранних этапах, но самые современные из них могут это сделать. Диагностика миокардиодистрофии осуществляется с помощью:
- электрокардиографии. Метод даёт возможность выявить самые незначительные нарушения в работе сердца;
- рентгенография. Делают снимок лёгких, чтобы понять, не поражены ли они, а также чтобы определить границы сердца;
- фонокардиография. Даёт возможность выявить полный спектр шумов в сердце (при их наличии);
- анализ крови;
- забор мочи. Не имеет никакого отношения к работе сердца, но если анализ показал проблемы с почками, это может стать предупреждением о возможности наличия сердечной недостаточности;
- МРТ сердца.
Миокардит — что это за болезнь?
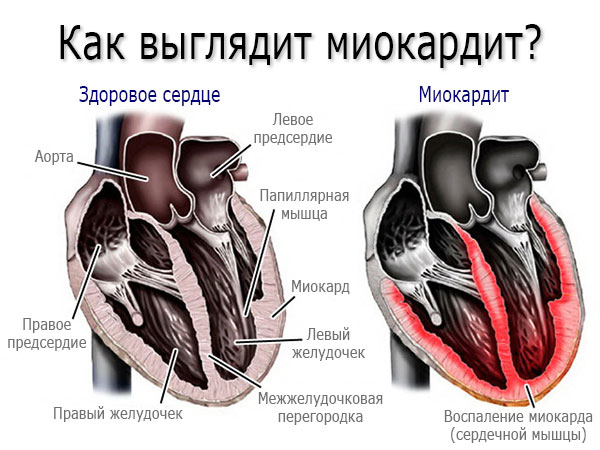
Миокардит – заболевание сердца, характеризующееся воспалением его среднего слоя — миокарда.
Миокард – сердечная мышца, образованная из плотного соединения мышечных клеток — кардиомиоцитов. Миокард является средним слоем сердца, в то время как его внутренний слой называется эндокардом, а внешний – перикардом.
Миокард выполняет функцию сокращения и расслабления сердца, за счет чего и выполняется одна из его основных функций – кровообращение.
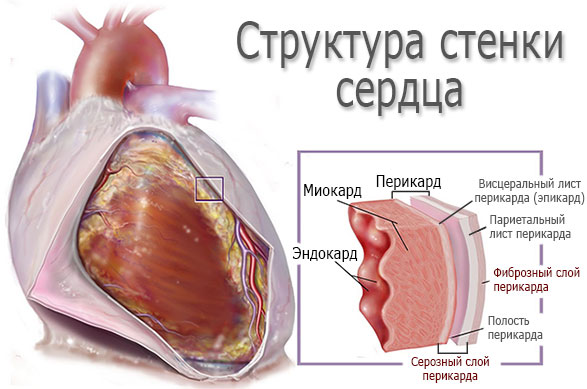
Основные симптомы миокардита – дискомфортные и болевые ощущения в области сердца, аритмии, одышка, общее недомогание, лихорадка.
Основные причины миокардита – инфекция, особенно вирусы, бактерии, грибок и простейшие.
Очень часто миокардит является не самостоятельным заболеванием, а развивается на фоне других болезней, причем преимущественно инфекционной, аллергической и ревматической природы.
Развитие миокардита
В развитии миокардита могут участвовать несколько факторов, наиболее распространенные из которых:
Инфекционный фактор – развитие болезни обусловлено инфекционными агентами, которые при циркуляции в кровеносных сосудах доходят до внутрисердечных камер и клапанов, оседают в них и при увеличении своей популяции формируют воспалительный очаг. От инфицирования организма до появления первых признаков воспаления может пройти от нескольких дней до пары недель. В свою очередь, воспаление клапанов сердца и другие проявления инфекционного поражения эндокарда способствуют образованию тромбов и фиброзных наложений, которые распространяясь могут задевать миокард, а в случае осложнений, доходить и до перикарда.
Иммунопатологическая реакция при системных инфекциях (дифтерия, скарлатина, грипп, менингит и другие) – специфические клетки (реакция «антиген-антитело») Т-лимфоциты и антитела гуморального иммунитета в ответ на инфицирование организма и оседания инфекции в «органах-мишенях», например в миокарде, начинают уничтожать и кардиомиоциты. Это связано с тем, что, например, вирус Коксаки очень схож с клеточной мембраной кардиомиоцитов, поэтому, после инактивации вируса, процесс выработки к нему антител продолжается и далее, повреждая клетки миокарда. Инфекция и иммуннопатологическое воздействие на клетки миокарда приводят к серьезным нарушениям в их структуре, а также в строении и работе интерстициальной ткани и кровообращению. В миокарде появляется воспалительный процесс с инфильтратом, состоящим из лимфоцитов, макрофагов, эозинофилов, нейтрофилов и других клеток, который нарушает кровообращение и вызывает спазм артериол, парез вен и капилляров, полнокровие сосудов микроциркуляторного русла, нарушение сосудистой проницаемости, появляются дистрофии, фибриновые микротромбы, эритроцитарные стазы, отек стромы, некроз кардиомиоцитов, которые позже замещаются фиброзной тканью. В это же время, в миокарде нарушается энергетический метаболизм кардиoмиоцитов, процесс утилизации глюкозы, β-окисление жирных кислот, количество гранул гликогена в клетках миокарда. Дистрофические изменения в миокарде сопровождаются снижением его сократимости, снижением систолического и диастолического функционирования левого желудочка, застое в кровообращении (чаще малого круга), появлению блокад (атриовентрикулярных и внутрижелудочковых). Длительное воспаление миокарда, обычно после 14-го дня развития болезни способствует появлению кардиосклероза, часто называемого — миокардитический кардиосклероз.
Какими препаратами лечить миокардит?
НПВП:
- диклофенак-натрий (вольтарен, ортофен) — по 150-200 мг в сутки; в первые 2 недели внутримышечно по 75 мг (3 мл) и внутрь по 100-150 мг в сутки, затем проводят курс перорального приема этого препарата в течение не менее 6 недель;
- бруфен (ибупрофен, кетопрофен) — по 400 мг 3 раза в сутки;
- напроксен — по 250 мг 3 раза в сутки;
Ингибиторы ЦОГ2:
- месулид — по 100 мг в сутки, курс лечения устанавливает врач на основе традиционных критериев активности воспалительного процесса, который обычно длится 6-8 недель;
- мовалис — по 7,5 мг в сутки; курс лечения устанавливает врач на основе традиционных критериев активности воспалительного процесса, который обычно длится 6-8 недель;
- целекоксиб (целебрекс) — по 200 мг 2 раза в сутки внутрь;
- рофекоксиб (рофика) — по 10-20 мг в сутки;
- парекоксиб (династат) — по 20 мг внутримышечно (в первые дни — по 100 мг) в течение 4-6 недель.
Глюкокортикоиды:
- преднизолон (болпред, метилпреднизолон, паракортол) — в суточной дозе 30 мг, в один(утром), три (15+10+5 мг) или в два приема (20+0+10 мг);
- метипред — 4, 16, 40 мг для приема внутрь или 125 мг для инъекций, или 1000 мг для инъекций пульс-терапии (разводят в 500 мл 5% раствора глюкозы, вводят внутривенно капельно через день или ежедневно).
Антибиотики:
- бензилпенициллин — по 500000 — 1000000 ЕД через каждые 4 часа;
- цефалоспорины (цефтриаксон) — по 1 г 2 раза в сутки внутримышечно;
- мефоксин (цефокситин) — при легких формах его назначают внутримышечно по 1 г 3 раза в сутки, при средней тяжести по 2 г 3 раза в сутки, при тяжелых формах — по 3 г 3 раза в сутки;
- аминацин — 250-500 мг 1-2 раза в сутки внутримышечно;
- абактал — по 400 мг 2 раза в сутки;
- тиенам — в зависимости от степени тяжести доза колеблется от 1 до 4 г в сутки; в легких случаях по 250 мг каждые 8 часов; в случаях средней тяжести по 500 мг каждые 8 часов, в тяжелых случаях по 500 мг каждые 6 часов.
Низкомолекулярные гепарины:
эноксапарин (клексан) — по 0,8 мл 2 раза в сутки в течение 6 дней в сочетании с аспирином (по 75-125 мг 1 раз в сутки).
Причины развития миокардита
Самая частая причина возникновения миокардита – инфицирование организма вирусами, грибами и бактериями. Какой-то определенной группы микроорганизмов, провоцирующих развитие заболевания, не существует: оно может быть вызвано самыми разнообразными простейшими, но при этом вирусная этиология считается наиболее распространенной и обоснованной.
Инфекционная этиология миокардита (возбудители заболевания):
- вирусные инфекции (инфекционный мононуклеоз, краснуха, цитомегаловирус, гепатиты В и С, полиомиелит, грипп, корь, ВИЧ);
- грибы (кандидоз, аспергиллез, кокцидиомикоз;
- бактериальные инфекции (сальмонеллез, дифтерит, менингит, стафилококковые и гонококковые инфекции).
Миокардиту также свойственно развиваться на фоне аутоиммунных болезней (системная красная волчанка, ревматоидный артрит, ревматизм), токсического отравления некачественными алкогольными напитками, химической интоксикации организма, паразитарной инвазии.
Миокардит причины
Как правило, под миокардитом подразумевается множество патологий сердечной мышцы с воспалительной этиологией, которые проявляются различными поражениями и нарушениями сердечной мышцы. Одними из самых частых причин заболевания являются всевозможные инфекции, такие как гепатит В и С, грипп, герпес, аденовирусы. Также развитие болезни могут спровоцировать различные бактерии, грибки и паразиты, а именно сальмонеллы, коринеобактерии дифтерии, стрептококки, риккетсии, стафилококки и хламидии; кандиды и аспергиллы; эхинококки и трихинеллы и др.
Миокардит в тяжёлой форме может развиваться после перенесенного сепсиса, скарлатины и дифтерии. В 50% миокардит формируется в результате высокой кардиотропности некоторых вирусов. Иногда это заболевание появляется как следствие таких заболеваний соединительной ткани, как ревматизм, системная красная волчанка, васкулиты, аллергические заболевания и ревматоидный артрит.
Очень часто токсические вещества приводят к развитию миокардита сердца. Ими могут быть лекарственные препараты, алкоголь и наркотики. Миокардит идиопатического характера протекает довольно тяжело и характеризуется невыясненной этиологией.
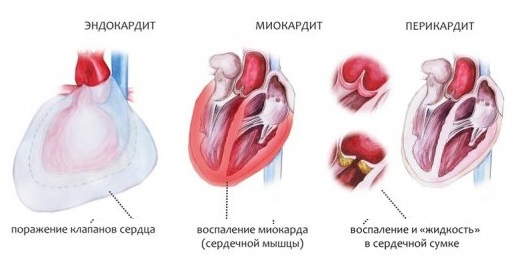
Как правило, миокардит развивается в совокупности с перикардитом и эндокардитом. Очень редко можно наблюдать воспаление только в одном миокарде. Иногда диагностируются миокардиты инфекционно- аллергического характера.
Очень часто миокардит может быть спровоцирован острыми инфекциями, как правило, вирусными; очагами хронических заболеваний. А также аллергозами, в результате нарушенной иммунологической реакции и токсическими воздействиями.
Нарушения в иммунной системе, которые наблюдаются при миокардите, характеризуются поражением клеточных и гуморальных звеньев в иммунной системе, а также фагоцитоза. Антиген инфекционного характера включает процессы аутоиммунных повреждений кардиомиоцитов, которые вызывают дистрофические изменения мышечной структуры сердца. В результате воспалительных изменений при миокардите разрастается соединительная ткань, которая становится в дальнейшем причиной развития кардиосклероза.
Всё это снижает сократительную функцию миокарда с необратимым процессом и приводит к недостаточной работе процессов кровообращения, нарушению сердечных сокращений и даже летальному исходу.
Как лечить миокардит
В острый период заболевания пациент подлежит обязательной госпитализации в стационар, вне зависимости от того, впервые ли возникло заболевание или этой очередное обострение, как при ревматическом миокардите. От пациента в первую очередь требуется ограничение физической активности – прописывают постельный режим. Эти мероприятия направлены на снижение нагрузки на сердце и компенсацию сердечной деятельности.
Важный компонент лечения – диета, назначается стол №10 по Певзнеру, который полезен при большинстве заболеваний сердца, особенности такого питания:
- ограничение количества потребляемой жидкости
- уменьшенное количество поваренной соли
- ограничивается также потребление хлебобулочных изделий, жареных продуктов, мяса, копченостей.
Лечение миокардита у взрослых направлено на все звенья заболевания: на устранение возбудителя, снятие воспаления (патогенетическая терапия), устранение симптомов (симптоматическое лечение).
Патогенетическое лечение
Устранить воспаление в миокарде можно с помощью:
- глюкокортикостероидов – гормоны (преднизолон, метипред и др.) назначают при тяжелом течении болезни, а также при аутоиммунном поражении, так как эти препараты обладают иммуносупрессивным действием. Противовоспалительный эффект реализован за счет подавления синтеза антител.
- нестероидные противовоспалительные средства (НПВС) применяют при легком и среднетяжелом течении. Устраняется отек миокарда, при болевой форме значительно уменьшается или полностью пропадает болевой синдром. Кратность приема препаратов определяется врачом, с учетом индивидуальных особенностей течения болезни. Примеры препаратов: Ибупрофен, Вольтарен, Диклофенак, Ибусан, Нурофен (см. препараты от боли).
- антигистаминных препаратов – см. список таблеток от аллергии
Продолжительность терапии НПВС и гормонами определяется результатом повторных анализов: в биохимическом и общем анализах исчезают признаки воспаления.
Этиологическое лечение
Назначение антибиотиков, противовирусных препаратов, противопротозойных средств осуществляется при подозрении на наличие в организме соответствующего возбудителя. При этом обязательно санируются все очаги хронической инфекции в организме: абсцессы, кариозные зубы, синуситы, аднексит, простатит и прочее.
При назначении антибиотика желательно определение чувствительности к нему возбудителя, хотя сначала эти препараты назначают эмпирическим путем – применяю антибиотики широкого спектра действия.
При аутоиммунном или аллергическом миокардите используют гормональные препараты.
Метаболическая терапия миокардита
Во время лечения следует поддержать миокард, поэтому врачи назначают препараты, стимулирующие обмен веществ в сердце и улучшающие его питание. Задача этих препаратов – облегчить восстановление сердечной мышцы. К таким препаратам относятся витамины, АТФ, рибоксин, мексикор.
Продолжительность лечения миокарда в самом хорошем случае составляет 4 месяца, но после окончания курса рекомендуется реабилитация. В среднем же лечат миокард 6-7 месяцев, а в тяжелых случаях – до года.
Симптоматическое лечение
Для устранения внешних проявлений болезни назначают следующие препараты:
- антиаритмические – при выраженных нарушениях ритма;
- антикоагулянты – для профилактики тромбообразования (при тромбоэмболическом варианте), аспирин, тромбо-асс (см. список антикоагулянтов прямого и непрямого действия).
- средства, повышающие давление – при очень низком давлении.