6 групп симптомов геморрагической лихорадки у детей и взрослых
Содержание:
- Лечение Геморрагической лихорадки с почечным синдромом:
- К каким докторам следует обращаться если у Вас Крымская геморрагическая лихорадка :
- Патогенез развития заболевания
- Описание болезни и ее виды
- Симптомы и признаки патологии
- Приложение G: Перечень лекарственных препаратов для медицинского применения, зарегистрированных на территории Российской Федерации
- Лечение геморрагической лихорадки
- Профилактика
- Симптомы глпс Характерна цикличность заболевания!
- Другие заболевания из группы Инфекционные и паразитарные болезни:
Лечение Геморрагической лихорадки с почечным синдромом:
Поскольку больные геморрагической лихорадкой с почечным синдромом неконтагиозны, они могут быть госпитализированы в любой стационар, оснащённый соответствующей лабораторной службой, позволяющей организовать систематический контроль функции почек
Транспортировка больных производится на носилках с матрацем с соблюдением максимальной осторожности из-за опасности разрыва почечной капсулы.
Режим строгий постельный, включая первые дни полиурии. Необходимы тщательный уход, туалет полости рта, контроль диуреза и опорожнения кишечника.
Диета № 4 без ограничений белка и соли
При тяжёлом течении временно ограничивают потребление продуктов, содержащих большое количество белка и калия (так как у больных развивается гиперкалиемия). Назначают обильное питьё, в том числе минеральных вод (Боржоми, Ессентуки № 4 и др.).
Этиотропная терапия эффективна в первые 3-4 дня болезни. Рекомендован виразол внутривенно или рибамидил в таблетках по 15 мг/кг/сут в течение 5 дней.
Патогенетическое лечение проводят с учётом тяжести течения болезни и ведущих клинических синдромов. В лёгких случаях назначают рутин, аскорбиновую кислоту, глюконат кальция, димедрол, салицилаты до 1,5 г/сут.
В более тяжёлых случаях показано внутривенное введение 5% раствора глюкозы, изотонического раствора натрия хлорида по 500 мл с добавлением 200-400 мл гемодеза и 10 мл 5% раствора аскорбиновой кислоты. При нарастании признаков сосудистой недостаточности показаны вливания реополиглюкина (200-400 мл). В период олигурии инфузии изотонического раствора натрия хлорида отменяют. Характер и объём проводимой инфузионной дезинтоксикационной терапии определяет фильтрационная функция почек: общее суточное количество внутривенных растворов не должно превышать объём суточной мочи не более чем на 750 мл, а при выраженной почечной недостаточности — на 500 мл.
Показаниями к применению глюкокортикоидов являются угроза развития выраженной почечной недостаточности (анурия, многократная рвота), олигурия в течение 2 нед и более, развитие менингоэнцефалита. В этих случаях применяют преднизолон парентерально в суточной дозе от 1 до 2 мг/кг курсом на 3-6 дней. При развитии инфекционно-токсического шока или острой сосудистой недостаточности суточную дозу преднизолона увеличивают до 10-12 мг/кг.
Показаны антигистаминные препараты, ингибиторы протеаз (трасилол, контрикал в/в до 50 тыс. ЕД), препараты антибрадикининового действия, улучшающие микроциркуляцию (продектин по 0,25 г 4 раза в сутки).
Для улучшения диуреза применяют 5-10 мл 2,4% раствора эуфиллина (добавляют в капельницу). Лазикс малоэффективен, маннитол не показан.
В случае отсутствия клинического эффекта от проводимой терапии в течение 2-4 дней и нарастания признаков острой почечной недостаточности (мочевина более 30 ммоль/л и креатинин более 600 мкмоль/л), а также при развитии почечной эклампсии или менингоэнцефалита больных переводят на гемодиализ.
При выраженных геморрагических проявлениях показаны дицинон, аминокапроновая кислота, замещающие дозы крови. При сильных почечных болях применяют промедол, аминазин, димедрол, дроперидол, седуксен в виде литических смесей. В случаях развития сердечно-сосудистой недостаточности внутривенно вводят коргликон, строфантин.
Для профилактики вторичной бактериальной инфекции мочевыводящих путей применяют нитрофураны, нитроксолин (после восстановления диуреза). В полиурический период постепенно отменяют медикаментозную терапию, продолжая внутривенное введение изотонического раствора натрия хлорида.
Выписку больных проводят при клиническом выздоровлении; при этом возможны остаточные полиурия и изогипостенурия.
После выписки реконвалесценты нетрудоспособны в течение 1-4 нед. В дальнейшем их освобождают от тяжёлой физической работы, занятий спортом на 6-12 мес. В восстановительный период рекомендуют полноценное питание, обильное питьё (щелочные минеральные воды, настои шиповника и трав с мочегонным действием), применение витаминных препаратов, физиотерапевтических процедур (диатермия, электрофорез), массажа и лечебной физкультуры.
К каким докторам следует обращаться если у Вас Крымская геморрагическая лихорадка :
Инфекционист
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Крымской геморрагической лихорадки, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Патогенез развития заболевания
Справочно. Период инкубации заболевания составляет от четырех до сорока девяти дней (чаще всего от четырнадцати до двадцати одного дня).
Патогенез развития инфекционного процесса малоизучен. На данный момент выделяют пять основных

- заражения – внедрение вируса происходит через неповрежденные слизистые, выстилающие респираторный и пищеварительный тракт, а также через поврежденные участки кожи.
В дальнейшем, вирус начинает активно размножаться в тканях лимфатических узлов и клетках МФС (фагоцитарно-мононуклеарных систем).
- вирусемии и генерализации инфекционного процесса – на данной стадии отмечается активное распространение вирусов и поражение сосудистых рецепторов и нервных тканей токсинами возбудителя. Данный этап соответствует периоду инкубации заболевания.
- токсико-аллергическо-иммунных реакций – указанная стадия соответствует периоду лихорадочных проявлений. Данная фаза ГЛПС развивается, когда нарушается захват циркулирующих в крови вирусных частиц клетками МФС.
В норме, при нормальных показателях иммунореактивности организма, вирус поглощается МФС и уничтожается. Нарушение иммунных реакций сопровождается повреждениями циркулирующими иммунными комплексам сосудистых стенок, повышением проницаемости сосудистых структур и развитием специфических геморрагических диатезов с активной плазмореей (пропотеванием плазмы) в тканевые структуры.
Также происходит активное повреждение инфицированных вирусными частицами клеток клеточными иммунными факторами (цитотоксические лимфоциты, киллерные клетки, противовоспалительные цитокины и т.д.).
- висцеральных повреждений и обменных нарушений – данная стадия соответствует олигурическим стадиям заболевания. В результате развития геморрагических, дистрофических и некротических повреждений тканей гипофиза, надпочечников, почек и т.д. отмечается развитие ДВС, снижение СКФ, нарушение процессов реабсорбции в канальцевых структурах.
Также развивается олигурия, азотемия, протеинурия, тяжелые нарушения кислотно-щелочного равновесия, нарушение водно-электролитного состава крови, острые почечные дисфункции и т.д.
- анатомической репарации – на данной стадии ГЛПС отмечается образование стойкой пожизненной иммунной защиты, а также восстановления полноценного функционирования почек.
Описание болезни и ее виды
Общая группа лихорадок по геморрагическому типу включает в себя заболевания вирусной природы, при которых поражаются сосуды, что приводит к тромбозу и геморрагическому синдрому.
Существует три основных вида геморрагических лихорадок:
- Клещевые: омская и крымская геморрагическая лихорадка (лихорадка Конго-Крым);
- Комариные: желтая, Денге лихорадка, лихорадка Чикунгунья;
- Контагиозные вирусные геморрагические лихорадки: Эбола, геморрагическая лихорадка с почечным синдромом (ГЛПС), Боливийская, Марбурга.
В Европейской части России источником инфекции является рыжая полевка (инфицированность этих грызунов в эндемичных очагах достигает 40-57%)
ГЛПС переносится мышевидными грызунами и по типу вируса делится на два вида:
- Восточный (территория Дальнего Востока) – распространяется полевыми мышами, протекает тяжело, часто вызывает летальные исходы (в 10-20%);
- Западный (Европейская часть РФ) – распространяется рыжими полевками, клиническая картина смягчена, болезнь протекает легче, смертность зафиксирована менее чем в 2% случаев.
На территории РФ заболевание встречается чаще всего на Дальнем Востоке, в Казахстане, Сибири, Забайкалье, потому название вируса привязывается к местности – например, корейская, дальневосточная, тульская, омская геморрагическая лихорадка. Эти виды патологии вызываются типами вирусов Seoul, Hantaan, Puumala, а разносчиками инфекции являются грызуны.
Также в зависимости от РНК-вируса, вызвавшего заболевания, выделяют типы вируса – Эбола и Марбург (контагиозные геморрагические лихорадки). Геморрагическая лихорадка Марбург, как и геморрагическая лихорадка Эбола, передается от человека к человеку, характеризуется тяжелым течением, поражением всех органов и систем, высоким летальным исходом (25-85%).
ГЛПС вызывает вирус, который проникает в организм и накапливается во внутреннем слое сосудов и внутренних органов (миокарде, печени, почках, поджелудочной железе).
Затем вирус распространяется с кровотоком по всему организму, вызывая симптомы интоксикации, и повреждая стенки сосудов. Свертываемость крови нарушается и развивается геморрагический синдром, образуются тромбы, а в тяжелых случаях возникают обширные кровоизлияния.
Больше всего от интоксикации страдают почки – падает скорость клубочковой фильтрации, развивается почечная недостаточность.
У детей ГЛПС практически не встречается. Это связано с тем, что малыши реже контактируют с природой в сельскохозяйственных условиях. Вспышки заболевания среди детей фиксируются лишь в случаях, если они отдыхают в учреждениях, расположенных вблизи леса или полей.
Пик ГЛПС всегда приходится на летний период и начало осени, потому что разносчики инфекции (мыши) проявляют активность лишь в теплое время года. Вирус в городских условиях могут разносить домовые крысы.
Симптомы и признаки патологии
Инкубационные периоды геморрагических лихорадок варьируют от 2 до 21 дня.
Начальные симптомы соответствуют появлению вирусов в крови и проявляются следующим образом:
- боль в животе и мышцах;
- выраженную слабость;
- высокую температуру;
- мигрень;
- усталость.
При тяжелом течении возникают:
- высыпания;
- измененное психическое состояние;
- кровавая рвота и диарея;
- обширные кровоизлияния в слизистые оболочки;
- резкое падение артериального давления;
У больных изначально могут быть минимальные признаки, что свидетельствует о доброкачественном вирусном синдроме.
По мере развития недуга появляются классические симптомы:
- гипотония (снижение артериального давления) и/или шок;
- желудочно-кишечные кровотечения;
- лихорадка;
- отек;
- петехиальная сыпь (кровоизлияния под кожей);
- покраснение конъюнктив;
- фарингит.
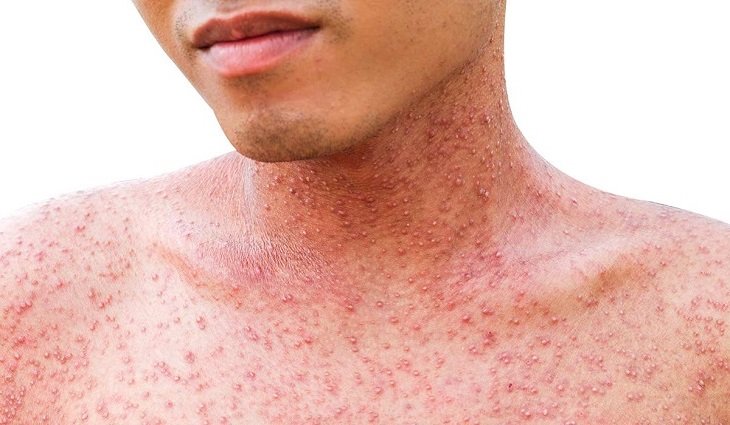
Высыпания на коже, в зависимости от возбудителя болезни, могут варьироваться от мелких кровоподтеков до синяков и гематом. Самые тяжелые кровоизлияния следуют за заражением вирусом геморрагической лихорадки Конго.
Хантавирусы могут вызывать своеобразную сыпь вокруг шеи (сопровождается отеками, образуется так называемый «воротник»), передних и задних подмышечных складок, рук и туловища. Сыпь похожа на солнечные ожоги.
www.emedicine.medscape.com
Приложение G: Перечень лекарственных препаратов для медицинского применения, зарегистрированных на территории Российской Федерации
| Лекарственная группа |
Лекарственные средства | Показания | Уровень доказательности |
|---|---|---|---|
|
Нуклеозиды и |
Рибавирин |
С противовирусной |
В |
|
Анилиды (N02BE) |
Парацетамол |
Анальгетическая, жаропонижающая |
С |
|
Пиразолоны |
Метамизол натрия |
Анальгетическая, |
В |
|
Ферментные |
Панкреатин |
С заместительной |
С |
|
Инсулины |
Инсулины короткого действия |
С заместительной |
С |
|
Аскорбиновая |
Аскорбиновая кислота |
Антиоксидантная, |
С |
|
Блокаторы |
Ранитидин |
Для профилактики и |
В |
|
Ингибиторы |
Омепразол |
Для профилактики и |
В |
|
Папаверин и |
Дротаверин |
Для снятия спазмов |
С |
|
Другие |
Пиридоксина гидрохлорид |
С |
С |
|
Стимуляторы |
Метоклопрамид |
Для купирования |
С |
|
Адсорбирующие |
Смектит диоктаэдричес |
С целью |
D |
|
Гепарин и его |
Гепарин натрия |
Для купирования |
C |
|
Эноксапарин |
Профилактика |
C |
|
|
Антиагреганты, |
Дипиридамол |
С целью улучшения |
C |
|
Другие |
Этамзилат натрия |
Для укрепления |
C |
|
Ингибиторы |
Апротинин |
С целью |
C |
|
Глюкокортикоиды (H02AB) |
Преднизолон |
Для купирования токсико-инфекцион |
C |
|
Дексаметазон |
Для купирования |
C |
|
|
Адренергическ |
Допамин |
Для купирования |
B |
|
Сульфонамиды |
Фуросемид |
Для стимуляции |
C |
|
Производные |
Пентоксифиллин |
Для улучшения |
C |
|
Ксантины |
Аминофиллин |
Для улучшения |
C |
|
Растворы, |
Калия хлорид + |
С целью |
B |
|
Другие |
Декстроза |
С целью |
C |
|
Растворы |
Натрия хлорид |
Восполнение |
B |
|
Калия хлорид |
|||
|
Кровезаменители и препараты |
Альбумин человека , Гидроксиэтилкрахмал , Свежезамороженная плазма |
Восполнение белков, |
C |
|
Аминокислоты |
Аминокапроновая кислота |
Для профилактики |
D |
|
Прочие |
Трамадол |
Обезболивание при |
C |
|
Производные |
Диазепам |
Купирование |
B |
|
Прочие |
Инозин + Никотинамид + Рибофлавин + Янтарная |
С целью улучшения |
C |
|
Производные |
Цетиризина гидрохлорид |
С целью |
B |
|
Производные |
Флуконазол |
При присоединении |
B |
|
Цефалоспорины 3-го поколения |
Цефтриаксон |
При тяжелых, среднетяжелых |
В |
|
Цефотаксим |
В |
||
|
Комбинации |
Амоксициллин+клавулановая |
При тяжелых, |
В |
|
Макролиды |
Азитромицин |
При тяжелых, |
В |
|
Фторхинолоны |
Норфлоксацин |
При тяжелых, |
C |
|
Цефалоспорины |
Цефепим |
При тяжелых, |
C |
|
Муколитические |
Ацетилцистеин |
Для разжижения |
С |
Лечение геморрагической лихорадки
Единой схемы лечения пациентов, у которых диагностирована геморрагическая лихорадка, не существует. Проводится комплексная коррекция симптомов и синдромов, включающих интоксикацию, ДВС-синдром, всевозможные осложнения и сопутствующие болезни. Объем корректирующей терапии зависит от фазы и степени тяжести вирусной лихорадки.
В связи с возможностью контактной передачи инфекции разработаны строгие тактические указания, обязательные для всех случаев вирусных лихорадок. Госпитализация желательна в самом начале лихорадочной фазы, при первых проявлениях интоксикации. Наблюдение пациента с подозрительным на геморрагическую лихорадку состоянием на дому недопустимо. При необходимости транспортировки она должна быть максимально щадящей, чтобы не усугубить геморрагические проявления. Запрещены переводы пациентов из одного стационара в другой, недопустимы какие-либо оперативные вмешательства.
Пациентам показан постельный режим не только на весь лихорадочный период, но и до прекращения токсической симптоматики. Нужен учет потребляемой (в том числе с инфузиями) жидкости и ее потерь с диурезом, рвотой, стулом. Избыточное наводнение организма крайне нежелательно из-за отечности тканей и геморрагий. Весь терапевтический период должен сопровождаться контролем гемограммы, электролитов крови, мочевины и креатинина.
Во время лихорадочного периода проводится противовирусное лечение с использованием гипериммунной плазмы, донорских специфических иммуноглобулинов, Интерферонов (пероральных – Лейкинферона, Реаферона и ректальных – Суппозитоферона, Виферона). Применяются лекарственные препараты – производные нуклеозидов – Рибавирин, Рибамидил, Виразол, Ребетол.
Геморрагическая лихорадка сопровождается токсическим действием вирусного антигена, поэтому для дезинтоксикации применяются инфузионные растворы Глюкозы с Аскорбиновой кислотой и Кокарбоксилазой. Приемлемо одноразовое применение Гемодеза, Реополиглюкина. С целью снижения температуры тела назначают Парацетамол, Ибупрофен или другие антипиретики.
Профилактика геморрагических проявлений требует применения дезагрегантов – Пентоксифиллина, Агапурина, Ксавина. Улучшению микроциркуляции способствуют Гепарин, Фраксипарин, Клексан, Ревипарин натрия.
Применение ангиопротекторов (Рутин, Этимзилат натрия, Пармидин, Доксиум) позволяет снизить кровоточивость сосудов, уменьшая тяжесть геморрагического синдрома. Целесообразно назначение антиоксидантов – Токоферола, Убинона.
Лечение, начатое своевременно, обычно предупреждает развитие инфекционно-токсического шока, но зачастую пациенты поступают уже с его проявлениями и нуждаются во введении Реополиглюкина с Гидрокортизоном, Натрия гидрокарбоната, сердечных гликозидов, Допамина.
Лечение ДВС-синдрома включает Гепарин в фазе гиперкоагуляции, Контрикал, ангиопротекторы. Если геморрагическая лихорадка сопровождается кровотечениями из пищеварительного тракта, то требуется применение Гистиодила, Кваматела и препаратов антацидного действия (Маалокс).
При осложнениях со стороны почек назначают Лазикс, но только после того, как нормализуются показатели гемодинамики.
Болевой синдром, который при геморрагической лихорадке бывает весьма выраженным, купируется Баралгином, Триганом, Спазганом и другими обезболивающими, желательно сочетанное назначение десенсибилизирующих средств Супрастина, Пипольфена. При необходимости применяются Фентанил, Аминазин, Трамадол.
Упорная рвота требует промывания желудка, использования Новокаина, Церукала, Атропина, Аминазина. Артериальную гипертензию, возникающую вследствие интоксикации, купируют Дибазолом, Верапамилом, Кордафеном. Часто развивающийся при вирусных лихорадках судорожный синдром лечат Реланиумом, Сибазоном, Дроперидолом.
Такой комплексный подход к лечению геморрагических лихорадок существенно уменьшает осложнения, укорачивает фазу развернутых проявлений болезни.
Профилактика
Основной мерой предупреждения К. г. л. является защита человека от нападения клещей. Для индивидуальной защиты людей, работающих в эндемичных районах, применяют защитную (противоклещевую) одежду — комбинезон на застежке-молнии, края рукавов и брюк к-рого затягивают резиновыми тесемками; при наличии сапог брюки заправляют в голенища, рубашку в брюки; голову закрывают капюшоном. Если нет комбинезона, то обычную одежду плотно застегивают, рукава завязывают тесемками. Одежда обрабатывается отпугивающими средствами (см. Репелленты). Капюшон можно заменить сеткой Павловского (см. Защитные сетки). В течение рабочего дня необходимо каждые 1,5—2 часа производить само- и взаимоосмотры и удалять обнаруженных клещей; в обеденный перерыв и по окончании рабочего дня люди должны раздеваться и осматривать друг друга для возможного обнаружения присосавшихся клещей
Удаление присосавшихся клещей производят пинцетом, осторожно раскачивая его, чтобы не оторвать ротовой части; снятых клещей сжигают либо бросают в керосин (бензин).
Домашних животных регулярно осматривают и освобождают от присосавшихся клещей, определяют видовой состав иксодовых клещей, выявляют антитела в крови у скота. Среди населения необходимо проводить повседневную сан.-просвет, работу, обучать людей индивидуальной защите от клещей.
Поскольку возможно заражение К. г. л. при попадании крови больного человека на кожу или слизистые оболочки, госпитализация больных К. г. л. обязательна. В стационаре соблюдается строгий противоэпидемич. режим в целях предупреждения внутрибольничных заражений через кровь больного (защита рук резиновыми перчатками, дыхательных путей марлевой повязкой).
В очаге проводится эпидемиологич. обследование для получения достоверной информации о месте, времени и обстоятельствах заражения (о возможном контакте с больными людьми, о нападении клеща в недалеком прошлом и пр.), а также дезинфекция выделений больного, его постельных принадлежностей, белья, посуды.
Библиография: Арбовирусы, под ред. М. П. Чумакова, в. 2, с. 152, М., 1969; Вирусные геморрагические лихорадки, под ред. М. П. Чумакова, М., 1971; Гальперин Э. А. Клиника инфекционных геморрагических болезней и лихорадок, с. 122, М., 1960; Геморрагические лихорадки, под ред. Ю. А. Перова, Волгоград, 1977, библиогр.; Донец М. А., Королев М. Б. и Чумаков М. П. Изучение физико-химических свойств, морфологии и морфогенеза арбовирусов группы КГЛ-Конго с целью определения таксономического положения этих агентов в системе современной классификации, Вестн. АМН СССР, № 5, с. 28, 1977; Медицинская вирусология, под ред. М. П. Чумакова, с. 5, 25, М., 1974; Руководство по инфекционным болезням, под ред. В. И. Покровского и К. М. Лобана, с. 233, М., 1977; Смородинцев А. А., Казбин-цев Л. И. и Чудаков В. Г. Вирусные геморрагические лихорадки, с. 172, М., 1963; Чумаков М. П. К 30-летию изучения Крымской геморрагической лихорадки. Труды Ин-та полиомиэлита и вирусных энцефалитов, т. 22, в. 2, с. 5, М., 1974, библиогр.; Эндемические вирусные инфекции (геморрагические лихорадки), под ред. М. П. Чумакова, с. 226, М., 1965; Casals J. Antigenic similarity between the virus causing Crimean hemorrhagic fever and Congo virus, Proc. Soc. exp. Biol. (N. Y.), v. 131, p. 233, 1969; Causey O. R. a. o. Congo virus from domestic livestock, African hedgehog and arthropods in Nigeria, J. trop. Med. Hyg., v. 19, p. 846, 1970; Donets M. A. a. o. Physicochemical characteristics, morphology and morphogenesis of virions of the causative agent of Crimean hemorrhagic fever, Intervirology, v. 8, p. 294, 1977, bibliogr.; Porterfield J. S. a. o. Bunyaviruses and bunyaviridae, ibid., v. 6, p. 13, 1975 —1976; Simpson D. I. a. o. Congo virus, a hit-hertoundescribed virus occuring in Afrika, Part 1, E. Afr. med. J., v. 44, p. 86, 1967; Woodall J. P., Williams М. C. a. Simpson D. I. Congo virus, a hit-hertoundescribed virus occuring in Africa, Part 2, ibid., p. 93.
Симптомы глпс Характерна цикличность заболевания!
1) инкубационный период – 7-46 дней (в
среднем 12-18 дней),
2) начальный
(лихорадочный период) – 2-3 дня,
3)
олигоанурический период – с 3 дня болезни
до 9-11 дня болезни,
4) период ранней
реконвалесценции (полиурический период
– после 11го – до 30 дня болезни),
5)
поздняя реконвалесценция – после 30 дня
болезни – до 1-3хлет.
Иногда начальному периоду предшествует
продромальный период: вялость,
повышение утомляемости, снижение
работоспособности, боли в конечностях,
катаральные явления. Длительность не
более 2-3 дней.
Начальный периодхарактеризуется
появлением головных болей, озноба,
миалгии, артралгии, слабости.
Основной симптом начала ГЛПС – резкое
повышение температуры тела, которая в
первые 1-2 дня достигает высоких цифр —
39,5-40,5° С. Лихорадка может сохраняться
от 2х до 12 дней, но чаще всего это 6 дней.
Особенность – максимальный уровень не
вечером, а в дневные и даже утренние
часы. У больных сразу же нарастают и
другие симптомы интоксикации – отсутствие
аппетита, появляется жажда, пациенты
заторможены, плохо спят. Головные боли
разлитые, интенсивные, повышена
чувствительность к световым раздражителям,
боли при движении глазных яблок. У 20%
нарушения зрения – «туман перед глазами»,
мелькание мушек, снижение остроты зрения
(отек дзн, застой крови в сосудах). При
осмотре больных появляется «синдром
капюшона» (краниоцервикальный синдром):
гиперемия лица, шеи, верхней части
грудной клетки, одутловатость лица и
шеи, инъекция сосудов склер(бывают
кровоизлияния в склеру, иногда затрагивают
всю склеру – симптом красной вишни) и
конъюктив. Кожа сухая, горячая на ощупь,
язык обложен белым налетом. Уже в этот
период может возникнуть тяжесть или
тупая боль в пояснице. При высокой
лихорадке возможно развитие развитие
инфекционно-токсической энцефалопатии
(рвота, сильная головная боль, ригидность
мышц затылка, симптомы Кернига,
Брудзинского, потеря сознания), а также
инфекционно-токсического шока.
Олигурический период.
Характеризуется практическим снижением
лихорадки на 4-7 день, улучшения состояния
не происходит.. Появляются постоянные
боли в пояснице различной выраженности
– от ноющих до резких и изнуряющих. При
тяжелом течении ГЛПС через 2 дня с
момента болевого почечного синдрома к
ним присоединяется рвота и боли в животе
в области желудка и кишечника ноющего
характера, олигурия. Лабораторно —
снижение удельного веса мочи, белок,
эритроциты, цилиндры в моче. В крови
повышается содержание мочевины,
креатинина, калия, снижается количество
натрия, кальция, хлоридов.
Одновременно проявляется и геморрагический
синдром. Появляется мелкоточечная
геморрагическая сыпь на коже груди, в
области подмышечных впадин, на внутренней
поверхности плеч. Полосы сыпи могут
располагаться некими линиями, как от
«удара плетью». Появляются кровоизлияния
в склеры и конъюнктивы одного или обоих
глаз — так называемый симптом «красной
вишни». У 10 % больных появляются тяжелые
проявления геморрагического синдрома
– от носовых кровотечений до
желудочно-кишечных.
У 50-60% больных в этом периоде
регистрируется тошнота и рвота даже
после небольшого глотка воды. Часто
беспокоят боль в животе мучительного
характера. 10% больных имеют послабление
стула, нередко с примесью крови.
Именно в олигурический период нужно
опасаться одного из фатальных осложнений
– острой почечной недостаточности и
острой надпочечниковой недостаточности.
Полиурический период (или ранняя
реконвалесценция). Характеризуется
постепенным восстановлением диуреза.
Больным становится легче, симптомы
болезни регрессируют. Пациенты выделяют
большое количество мочи (до 10 литров в
сутки), низкого удельного веса (1001-1006).
Через 1-2 дня с момента появления полиурии
восстанавливаются и лабораторные
показатели нарушенной почечной функции.
К
4й недели болезни количество выделяемой
мочи приходит к норме. Еще пару месяцев
сохраняется небольшая слабость, небольшая
полиурия, снижение удельного веса мочи.
Поздняя реконвалесценция. Может
длиться от 1 до 3х лет. Остаточные симптомы
и их сочетания объединяют в 3 группы:
• Астения — слабость, снижение
работоспособности, головокружения,
снижение аппетита.
• Нарушение функции
нервной и эндокринной систем — потливость,
жажда, кожный зуд, импотенция, усиление
чувствительности в нижних конечностях.
•
Почечные остаточные явления — тяжесть
в пояснице, повышенный диурез до 2,5-5,0
л, преобладание ночного диуреза над
дневным, сухость во рту, жажда. Длительность
около 3-6 месяцев.
Другие заболевания из группы Инфекционные и паразитарные болезни:
| Абдоминальный актиномикоз |
| Аденовирусная инфекция |
| Аденовирусный энтерит |
| Акантохейлонематоз (дипеталонематоз) |
| Актиномикоз |
| Амебиаз |
| Амебный абсцесс легкого |
| Амебный абсцесс печени |
| Анизакидоз |
| Анкилостомидоз |
| Анкилостомоз |
| Аргентинская геморрагическая лихорадка |
| Аскаридоз |
| Аспергиллез |
| Африканский трипаносомоз (сонная болезнь) |
| Бабезиоз |
| Балантидиаз |
| Бартонеллез |
| Беджель |
| Бешенство |
| Бластомикоз Гилкриста |
| Бластомикоз южно-американский |
| Болезнь (лихорадка) Росс-Ривер |
| Болезнь Брилла-Цинссера |
| Болезнь кошачьих царапин |
| Болезнь Кройцфельдта-Якоба |
| Болезнь Лайма |
| Болезнь Шагаса (американский трипаносомоз) |
| Боливианская геморрагическая лихорадка |
| Ботулизм |
| Бразильская пурпурная лихорадка |
| Бругиоз |
| Бруцеллёз |
| Брюшной тиф |
| Ветряная оспа (ветрянка) |
| Вирусные бородавки |
| Вирусный гепатит A |
| Вирусный гепатит В |
| Вирусный гепатит Е |
| Вирусный гепатит С |
| Вирусный конъюнктивит |
| Висцеральный лейшманиоз |
| Внезапная экзантема |
| Возвратный тиф |
| Вухерериоз (слоновая болезнь) |
| Газовая гангрена |
| Геморрагическая лихорадка с почечным синдромом |
| Геморрагическая лихорадка Эбола |
| Гемофильная инфекция |
| Герпетическая ангина (герпетический тонзиллит) |
| Герпетическая экзема |
| Герпетический менингит |
| Герпетический фарингит |
| Гименолепидоз |
| Гирудиноз |
| Гистоплазмоз легких |
| Гнатостомоз |
| Головной педикулёз |
| Грипп |
| Дикроцелиоз |
| Дипилидиоз |
| Дифиллоботриоз |
| Дифтерия |
| Дракункулёз |
| Жёлтая лихорадка |
| Зигомикоз (фикомикоз) |
| Иерсиниоз и псевдотуберкулез |
| Изоспороз |
| Инфекционная эритема (пятая болезнь) |
| Инфекционный мононуклеоз |
| Кампилобактериоз |
| Капилляриоз кишечника |
| Капилляриоз легочный |
| Капилляриоз печеночный |
| Кишечный интеркалатный шистосомоз |
| Кишечный шистосомоз Мэнсона |
| Клонорхоз |
| Кожно-слизистый лейшманиоз (эспундия) |
| Кожный лейшманиоз |
| Кожный миаз |
| Коклюш |
| Кокцидиоидомикоз |
| Колорадская клещевая лихорадка |
| Контагиозный моллюск |
| Корь |
| Краснуха |
| Криптококкоз |
| Криптоспоридиоз |
| Крымская геморрагическая лихорадка |
| Ку-лихорадка |
| Кьясанурская лесная болезнь |
| Легионеллёз (Болезнь легионеров) |
| Лейшманиоз |
| Лепра |
| Лептоспироз |
| Листериоз |
| Лихорадка Денге |
| Лихорадка Западного Нила |
| Лихорадка Ласса |
| Лихорадка Марбург |
| Лихорадка от укуса крыс (Содоку) |
| Лихорадка Рифт-Валли |
| Лихорадка Чикунгунья |
| Лоаоз |
| Лобковый педикулез |
| Лобомикоз |
| Лямблиоз |
| Малярия |
| Мансонеллез |
| Медленные вирусные инфекции |
| Мелиоидоз |
| Менингококковая инфекция |
| Миаз |
| Мицетома |
| Москитная лихорадка (лихорадка паппатачи) |
| Мочеполовой шистосомоз |
| Натуральная оспа |
| Некатороз |
| Нокардиоз |
| Окопная лихорадка |
| Омская геморрагическая лихорадка |
| Онхоцеркоз |
| Описторхоз |
| Опоясывающий лишай (опоясывающий герпес) |
| Оппортунистические микозы |
| ОРВИ |
| Осповидный риккетсиоз |
| Острый герпетический (афтозный) стоматит |
| Острый герпетический гингивостоматит |
| Острый полиомиелит |
| Парагонимоз человека |
| Паракокцидиоидомикоз |
| Паратиф С |
| Паратифы А и В |
| Парвовирусная инфекция |
| Паротитный менингит |
| Паротитный орхит |
| Паротитный панкреатит |
| Паротитный энцефалит (энцефалит при эпидемическом паротите) |
| Пастереллез |
| Педикулёз (вшивость) |
| Педикулёз тела |
| Пенициллоз |
| Пинта |
| Пищевые токсикоинфекции |
| Пневмоцистоз (пневмоцистная пневмония) |
| Простуда |
| Пятнистая лихорадка Скалистых гор |
| Ретровирусная инфекция |
| Рожа |
| Ротавирусный энтерит |
| Сальмонеллез |
| Сап |
| Сибирская язва |
| Синдром токсического шока |
| Синдром Уотерхауза-Фридериксена |
| Скарлатина |
| Спарганоз |
| СПИД (синдром приобретённого иммунного дефицита) |
| Спириллез |
| Споротрихоз |
| Стафилококковое пищевое отравление |
| Столбняк |
| Стрептобациллез |
| Стронгилоидоз |
| Тениоз |
| Токсоплазмоз |
| Трихинеллез |
| Трихостронгилоидоз |
| Трихоцефалёз (трихуроз) |
| Тропическая легочная эозинофилия |
| Туберкулез периферических лимфатических узлов |
| Туляремия |
| Тунгиоз |
| Фасциолез |
| Фасциолопсидоз |
| Филяриатоз (филяриоз) |
| Филяриатоз лимфатический |
| Фрамбезия |
| Холера |
| Хромомикоз |
| Хронический вирусный гепатит |
| Цистицеркоз |
| Цистицеркоз глаз |
| Цистицеркоз головного мозга |
| Цитомегаловирусная инфекция |
| Цитомегаловирусная пневмония |
| Цитомегаловирусный гепатит |
| Цитомегаловирусный мононуклеоз |
| Чесотка |
| Чума |
| Шейно-лицевой актиномикоз |
| Шигеллез |
| Шистосоматидный дерматит |
| Шистосомоз (бильгарциоз) |
| Шистосомоз японский |
| Энтеробиоз |
| Энтеровирусная инфекция |
| Эпидемическая миалгия |
| Эпидемический паротит (свинка) |
| Эпидемический сыпной тиф |
| Эризипелоид |
| Эхинококкоз |
| Эхинококкоз легких |
| Эхинококкоз печени |
| Эшерихиоз |
| Язвенно-некротический стоматит Венсана |