Вальгусная стопа у ребенка: как исправить?
Содержание:
Лечение деформаций пальцев стоп
Если возникает вопрос, как лечить вальгусную деформацию большого пальца на стопе, то нужна консультация врача. Только он, учитывая все обстоятельства заболевания, может выбрать правильный курс терапии. Лечение вальгусной деформации большого пальца стопы зависит от степени выраженности патологии, состояния больного и некоторых других факторов. Оно может быть как консервативным, так и оперативным.
https://youtube.com/watch?v=EPbgjhYhdG4
Консервативные методы
На самых первых стадиях возможна консервативная терапия деформированного большого пальца. Данные методы лечения нацелены на фиксирование ноги в ее нормальном положении, устранение сбоев в кровообращении суставов, укрепление мышц и связок стопы. К консервативной группе методов относятся следующие:
- применение массажей;
- ношение ортопедических приспособлений;
- выполнение лечебных процедур;
- применение ванночек;
- употребление лекарственных средств для снятия воспалений;
- поддержание здорового способа жизни.
Наибольший результат из этих методов оказывают специальные приспособления, при помощи которых проводят коррекцию деформированных суставов. Чаще других используются ортопедические шины, супинаторы, корректоры для пальцев, стяжки.
Боли в большом пальце ноги могут быть вызваны разными причинами
Дополнением к основному консервативному лечению могут стать рецепты народной медицины. Но об их применении нужно проинформировать лечащего врача. Косточку на ноге сбоку лечат компрессами с медом, примочками с использование разнообразных лекарственных трав, скипидаром, йодом.
Медикаментозное лечение
При вальгусной деформации применяют и лекарственные средства. Чтобы убрать воспалительный процесс, пользуются нестероидными противовоспалительными медикаментами. Обезболиванию способствуют анальгетики. Гормональные средства вводятся внутрь с помощью инъекций – такое лечение воспалений действует гораздо эффективнее.
Лечение без операции
На 1-й и 2-й стадиях вальгусной деформации для исправления косточек большого пальца на ноге можно обойтись без оперативного вмешательства. Но лечение без операции возможно только в том случае, если отсутствуют сопутствующие заболевания или осложнения, а также угол уклона не слишком велик.
При вальгусной деформации применяют и лекарственные средства
В таких случаях помогают справиться с деформированными суставами лечебные гимнастические упражнения, избавление от избыточного веса, ходьба в ортопедической обуви.
Большую массу тела при вальгусном заболевании обязательно нужно снижать, так как сильное давление на конечности усугубляет течение патологии. Следует придерживаться правильного питания и вести активный образ жизни.
Лечение с помощью операции
Вальгусная деформация пальцев стопы на поздних стдаиях излечивается лишь с помощью хирургической операции. Существует много разных оперативных методов, которые дают желаемый результат и при этом проходят безопасно и без осложнений.
Проксимальная остеотомия
Проксимальная остеотомия проводится с разрезанием вдоль расположения больного пальца. Производится иссечение слизистой сумки, отделяется сухожилие, которое крепится к проксимальной фаланге. На кости вырезают клиновидную часть, чтобы выровнять фалангу и расположить в правильном положении. Кость фиксируют при помощи пластин, винтов для прочного сращения. После проведения операции стопу закрепляют специальными повязками для избегания нагрузок.
Упражнения для стоп при вальгусной деформации: комплексы и правила
Дистальная остеотомия
При дистальной остеотомии угол между костями сокращают, выполняя разрез кости в виде буквы «V». Конец фаланги размещают сбоку. Закрепляют металлическими винтами или шипами. После сращивания металлические части вынимают. Операция малоинвазивная, делается всего лишь несколько небольших надрезов.
Удаление «нароста»
В запущенных случаях, когда не помогают другие средства, производят резекцию костного нароста. Методика операции состоит в иссечении среднего участка кости или головки основного пальца. Такие действия убирают лишнюю костную субстанцию и одновременно выравнивают деформированные части.
HALLUX VALGUS — Большая Медицинская Энциклопедия
Патогенез
Квалифицированная медицинская помощь поможет вылечить дефект, устранить его причину и восстановить ногу.
ношение специальной ортопедической обуви, которая устраняет взаимодействие между болезненной «шишечкой» и самой обувью,
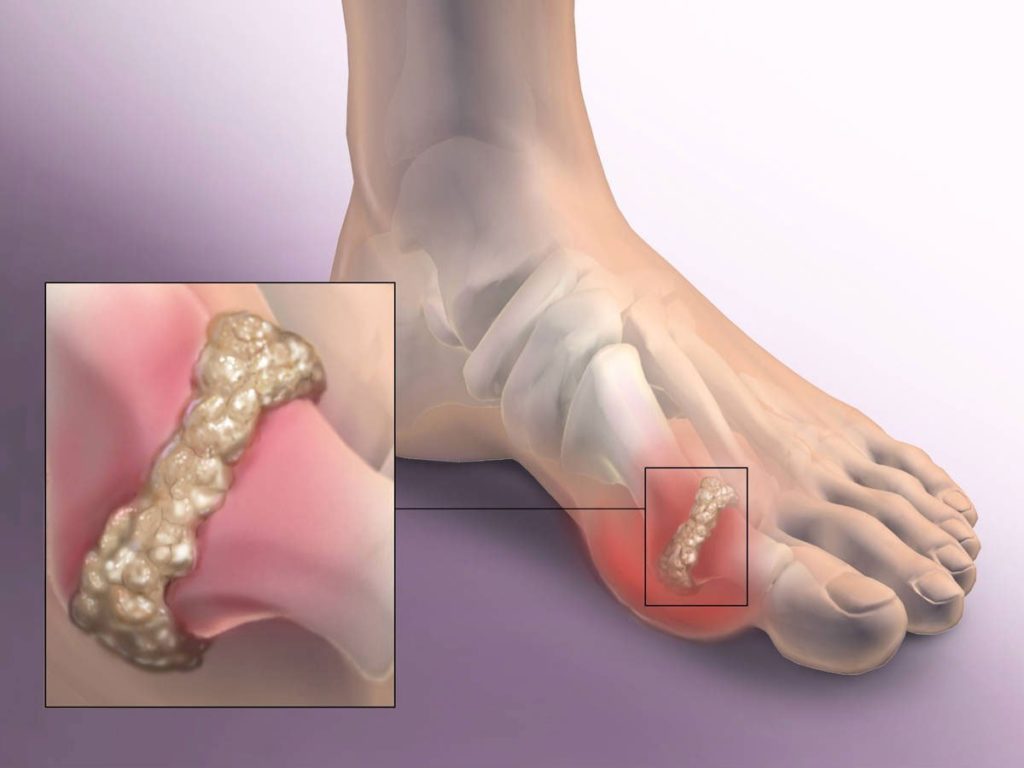
Очевидная деформация стопы – головка первого плюсневатой косточки смещена кнутри, а сам большой палец смещен кнаружи.
Патологическая анатомия
Подписаться на уведомления о новых комментариях
Шишки у больших пальцев ног могут достаться вам по наследству, кроме этого, Hallux valgus (бурсит большого пальца стопы) может быть вызван слабостью сухожилий, а также суставными изменениями при перегрузках в результате плоскостопия, косолапости, искривления ноги, хроническим воспалением или повреждениями, полученными при травмах. Если вы постоянно носите узкую обувь с острыми носами или обувь на высоких каблуках, это также может способствовать развитию Hallux valgus.
Клиническая картина
1 степень
Комбинированные операции на костях и мягких тканях.
3 степень — отклонение 1 пальца кнаружи на 30 градусов. по отношению к первой плюсневой кости.
Лечение
(показано при первой степени H. v.): теплые ножные ванны, массаж, леч. гимнастика (захват пальцами ног мелких предметов, растягивание большим пальцем резинового кольца), прокладки (из пенополиуретана, сиэлиста) для удержания большого пальца в корригированном положении (рис. 3), защитник на головку I плюсневой кости (рис. 4.) из эластичного полиуретана, покрытый трикотажем и прошитый нитками, ортопедические стельки с поддержкой продольных и поперечных сводов; при второй и третьей степени H. v.— ношение ортопедической обуви (см. Обувь, ортопедическая).ношение межпальцевых прокладок,
ОбновитьСуществует довольно простая клиническая классификация, согласно которой существует четыре степени развития Hallux valgus:
– угол между плюсневыми костями менее 12 градусов, угол отклонения I пальца менее 25 градусов.Операции на мягких тканях эффективны только при I степени деформации. Возможно проведение операции Сильвера, при которой отсекается сухожилие приводящей мышцы I пальца, или операции Мак-Брайда, при которой это сухожилие перемещается. Цель таких вмешательств – восстановить равномерность тяги приводящей и отводящей мышц. Нередко перечисленные хирургические операции выполняются в сочетании с иссечением костного нароста и подкожной слизистой сумки в области I плюснефалангового сустава (операция Шеде).
2 степень
В норме до 10 градусов. Основным симптомом при халюс вальгус являются боли, особенно при ношении обуви, возникающие в головке первой плюсневой кости вследствие давления. Типично наличие бурситов у головки 1 плюсневой кости, характеризующихся покраснением и припухлостью, часто с наличием синовиальной (суставной) жидкости. Консервативное лечение сводится к ношению ортопедической обуви различных конструкций. В более легких случаях (1 степень) можно прокладывать валик ниже располжения натоптышей.
Рис. 5. Схема реконструктивной операции стопы при hallux valgus: слева — до операции (удаляемые участки костей заштрихованы, стрелкой указана линия распила); справа — после операции (клиновидный трансплантат — заштрихован).
Распластывание переднего отдела стопы при поперечном плоскостопии вызывает приведение й наружную ротацию I плюсневой кости. Вследствие этого m. abductor hallucis смещается в подошвенную сторону и выполняет функции сгибательной мышцы большого пальца, а отводящая функция этой мышцы частично или полностью утрачивается. В результате имеет место преобладание m. abductor hallucis и отклонение большого пальца кнаружи.
коррекция образа жизни, она заключается в нормализации веса, регулярных физических нагрузках,Наличие большой мозоли, которая формируется в месте сдавливания мягких тканей «шишки».
Отменить
xn--90aw5c.xn--c1avg
Диагностика
Вальгусное искривление стоп у ребенка можно выявить при личном осмотре врачом (при ежемесячном профилактическом осмотре). Задача педиатра в этом случае – обязать родителей ребенка пройти обследование у ортопеда. Последний, в свою очередь, должен проводить более углубленный осмотр и назначить необходимые обследования. Только на основании всех результатов обследований ортопед поставит окончательный диагноз и назначит необходимое лечение.
Личный осмотр врачом заключается в определении таких показателей, как угол отклонения пальцев и пятки стопы, характер сглаженности свода стопы.
Для постановки окончательного диагноза необходимо проходить и специальные тесты, а также рентген и компьютерную плантографию. Рентгенологическое исследование необходимо провести в 3 проекциях, чтобы полно оценить реальную картину деформации. На снимке можно четко увидеть, насколько изменилось положение стопы.
Компьютерная плантография поможет правильно определить различные параметры стоп в соответствии с возрастом ребенка, а также провести сравнение полученных результатов с нормальным значением. Подометрия – метод диагностики, который можно провести и на компьютере, что позволит выявить такой диагноз еще до явных симптомов и признаков вальгуса.
Некоторые случаи требуют проведения УЗИ суставов. Обязательно показывают ребенка неврологу, чтобы тот исключил патологии центрального или периферического отделов нервной системы.
Лечение Хальгуса вальгуса
Для снижения избыточного веса больному нужно перейти на диетическое питание.
Когда рентген показывает небольшие отклонения от нормы, которые еще возможно ликвидировать безоперационными методами, назначают терапевтические курсы, включающие медикаментозное лечение, физиопроцедуры и ЛФК. Длительность терапии рассчитывает врач. Эффективное лечение hallux valgus без операции проводится только на раннем этапе развития недуга. Пациенту рекомендуют комплекс мер:
- Бандаж и ортезы для снижения нагрузки на ступню. Выравнивать палец советуют с помощью специальной прокладки между 1 и 2 пальцами. И также используется специальный ортез в виде люльки, который отодвигает большой палец на исходное положение.
- Снижение избыточного веса переходом на диетическое питание.
- Ношение ортопедической обуви.
- Физкультурные упражнения для укрепления мышц и связок ступни.
Фармацевтические лекарства
Консервативное лечение hallux valgus медикаментозными препаратами имеет малую эффективность и практикуется на ранних стадиях выявления отклонений. Терапия состоит в обезболивании и купировании развития болезни. Вернуть палец в исходное положение без операции нельзя. Из фармсредств используют мази с анальгетическим действием и хондропротекторы, когда вальгусный недуг сопровождается артрозом. Популярны также согревающие гели и компрессы.
Хирургическая операция
Если из-за патологии стопа сильно деформируется, то проблему исправляют хирургическим путем.
Когда деформация большого пальца и сустава необратимы, привести кости в стопах в здоровое положение можно только хирургическим путем. Вариантов оперативного вмешательства существует около 300, но суть всех манипуляций — исправить неестественное положение пальца. В зависимости от затрагиваемого слоя операции подразделяются на три категории:
- коррекция мягких тканей;
- вмешательство в положение костей;
- выполнение манипуляций на первом и втором уровне.
Из операций наиболее часто практикуют метод Мак-Брайда, состоящий в перемещении сухожилия с целью восстановления тяги мышц, приводящих в движение большой палец. Популярна операция Шеде при hallux valgus, предполагающая хирургическое устранение «нароста» с головки 1-й плюсневой кости. Методика Скарф или шевронной остеотомии основана на коррекции непосредственно костей и предполагает их подпиливание и сдвигание.
ЛФК и физиотерапия
Минимизация болевого синдрома и остановка прогресса болезни производится с помощью курса физиотерапевтических процедур и специальных лечебных упражнений. Лечить заболевание у детей и взрослых рекомендуют в клинике и проходя раз в год санаторно-курортное лечение. Эффективны следующие виды терапии:
Улучшить состояние стопы можно с помощью озокеритовых аппликаций.
- фонофорез с лекарствами («Диклофенак», «Гидрокортизон»);
- парафиновые аппликации (можно с добавлением озокерита);
- магнитотерапия;
- электрофорез (с теми же препаратами, что и фонофорезное воздействие);
- индуктотермия;
- УВЧ.
Лечебная физкультура состоит в укреплении мышечного корсета и сухожилий ступни для повышения ее амортизирующих свойств и избавления от поперечного плоскостопия. Практикуется разработка сустава больших пальцев, особенно если имеются дополнительные артрозные проявления. Выполнять комплексы упражнений можно в кабинете ЛФК и дома.
Лечение народными средствами
Когда рентген показывает, что заболевание находится в первой стадии, возможно его купировать способами альтернативной медицины, применяя для лечения рецепты целителей. Преимущественно народными средствами лечат халюс вальгус у ребенка. Практикуют прокладки между пальцами для возвращения стопе природного положения, а также спиртовые растирки с добавлением трав для снятия опухлости и покраснения кожи в местах, где обувь начинает натирать ногу из-за ее неправильного положения.
Причины
Вальгусная и варусная деформация бывает:
- врожденной;
- приобретенной.
Врожденную форму иногда называют истинной. Она объясняется дефектом гена, определяющего формирование дистальных отделов ног. На этапе внутриутробного развития конечности деформируются, неправильно располагаются относительно друг друга. Плоско-вальгусная стопа видна у младенца с первого дня жизни.
Приобретенный тип появляется как следствие ненормального развития конечностей, нездорового мышечного тонуса. Вальгусная деформация большого пальца, стопы возможна из-за неудачно выбранной обуви, ортопедического отклонения. Такую форму заболевания диагностируют у лиц в возрасте старше годовалого. Нарушение видно, едва ребенок делает первые шаги.

Вальгус стопы. Фото: iplastica.ru
Чаще отклонение наблюдается на фоне слабого иммунитета, подверженности ОРЗ, недоношенности. Врачи объясняют, как выглядит вальгусная стопа, родителям, чьи дети больны рахитом — патология сопряжена с высоким риском деформации конечностей. При ней кости, мышечный и связочный аппарат развиваются неполноценно из-за нехватки известковых солей, сбоя метаболизма.
Спровоцировать вальгусное строение стопы могут:
- ожирение, поскольку вес создает сильную нагрузку на связки ног;
- дисплазия соединительной ткани, обусловленная плохим рационом, экологией;
- эндокринная патология (диабет, гипотиреоз);
- детский церебральный паралич;
- полиомиелит;
- полинейропатия ног;
- дистрофия мышц ног;
- продолжительная иммобилизация конечностей (на фоне травмы);
- дисплазия, травма тазобедренного сустава;
- наследственная склонность.
Возможная причина вальгусной деформации стопы — необоснованно ранняя постановка ребенка на ноги. Свою роль играют:
- поперечное плоскостопие;
- остеопороз;
- артроз;
- неврологические отклонения;
- артрозоартрит.
Чаще пяточно-вальгусная стопа, плоско-вальгусная и иные формы вальгуса отмечаются у женщин. Это объясняется ношением неудобной обуви на высоком каблуке, как следствие, неравномерностью распределения нагрузки по конечности.
Особенности обуви, провоцирующие отклонение:
- высокий каблук;
- узкий носок;
- неподходящий размер.
Если каблук в высоту более 7,6 см, непропорционально возрастает нагрузка на переднюю половину стопы. Это провоцирует плоскостопие, вальгус.
Слишком узкий носок лишает пальцы свободы движения. Вынужденное положение приводит к деформации. Неподходящий размер, маленькая обувь — причина неестественной позиции пальцев ног. Следствие — бурсит, вальгус.
Вальгусная деформация или установка?
Если родители замечают, что у ребенка ножки в положении стоя напоминают букву X, то они сразу идут в интернет и после просмотра нескольких сайтов выбирают диагноз – вальгусная деформация. Всегда ли это так на самом деле? Нет, не всегда. Более того, очень редко.
Дело в том, что в медицине есть два понятия: вальгусная деформация и вальгусная установка или постановка стоп. Второй вариант еще называют установочный или постановочный вальгус. В чем отличия?
Вальгусная деформация – это патология, которая затрагивает кости, суставы, крупные сухожилия, своды стопы. Она требует коррекции и комплексного лечения.
Вальгусная установка – это физиологическое явление, обусловленное слабостью мышц и связок, которые пока не могут удерживать кости в правильном положении. У большинства детей в возрасте до 4 лет есть более или менее выраженная вальгусная установка. Но это не болезнь, это особенности физиологии. С возрастом по мере развития и укрепления мышц, связок, повышения прочности костей за счет изменения минерального состава часто они проходят сами по себе. Вальгусная установка стоп довольно редко приводит к формированию вальгусной деформации. Это может случиться на фоне инфекций, заболеваний, ослабления организма. Чтобы этого не произошло, нужны профилактические меры, которые будут направлены на укрепление мышечной ткани, улучшение трофики связочной и костной системы.
Чтобы разобраться, что у вашего ребенка вальгусная установка или деформация, нужно оценивать положение стоп не только в нагрузке, а именно в положении стоя, но и в состоянии покоя или в положении лежа. При деформации изменения будут видны и в нагрузке, и в покое. При установке в состоянии покоя ноги будут практически ровными, а X-образную форму будут приобретать только в положении стоя. На практике у детей чаще встречается вальгусная установка, а не деформация.
Проверить, что именно у вашего ребенка, довольно просто. В положении лежа сведите выпрямленные ноги малыша вместе, так чтобы в области коленей они прижимались друг другу. Если при этом пяточки и лодыжки касаются, то речь идет о вальгусной установке ног. Если расстояние между лодыжками будет минимум 4 – 5 см, то это деформация. Еще одним показателем является положение ахиллова сухожилия. Если в состоянии покоя в положении лежа оно прямое, то деформации, скорее всего, нет. А если оно имеет форму дуги, то можно заподозрить вальгусную деформацию. В любом случае для уточнения диагноза будет необходима консультация врача ортопеда или травматолога-ортопеда.
Подготовка к операции
Если вы решились на операцию по коррекции Hallux Valgus, самое первоочередное мероприятие – медицинский осмотр для исключения патологии (например, со стороны сердца и легких), которая может повлиять на время выздоровления.
Перед операцией сообщите оперирующему хирургу о лекарствах, которые вы принимаете.
Анализы крови, мочи, кардиограмма, рентгеновское исследование органов грудной клетки, рентгенограммы стоп – обязательные исследования перед хирургическим вмешательством.
Ход операции
Перед операцией вас осмотрит врач-анестезиолог. Большинство таких операций производится под проводниковой или спинномозговой анестезией, когда сознание сохранено, но болевые ощущения в стопе и голени полностью отсутствуют. И только в исключительных случаях возникает необходимость в наркозе.
Операция занимает около одного часа.
Чтобы предотвратить развитие инфекции в течение нескольких дней после операции назначаются антибиотики, а для уменьшения дискомфорта и боли – анальгетики.
Возможные осложнения после операции по исправлению Hallux Valgus
Число постоперационных осложнений по поводу Hallux Valgus обычно невелико. К их числу относится инфицирование, рецидив заболевания и возобновление болей. Осложнения, если они возникают, безусловно, поддаются лечению, однако могут влиять на время полного выздоровления.
Восстановление после операции дома
Успешность операции в немалой степени зависит от того, насколько хорошо вы будете следовать инструкциям оперирующего хирурга, особенно в течение первых нескольких недель после операции. В течение этого времени вы должны регулярно посещать вашего врача, чтобы он мог убедиться, что заживление протекает должным образом и, если потребуется, внести коррективы в лечение.
После выписки из больницы на стопу накладывается повязка для фиксации больного пальца. В ряде случаев необходимо носить специальную послеоперационную обувь. Швы снимаются примерно через две недели после операции. Принимая душ, до снятия швов защищайте стопу, помещая ее в пластиковый пакет
Для обеспечения надлежащего качества лечения, очень важно не смещать повязки и держать их сухими и чистыми. При несоблюдении этих простых правил может возникнуть рецидив деформации
В течение первых нескольких дней после операции используйте ходунки, трость или костыли для того, чтобы не перегружать больную ногу
По мере заживления постепенно перемещайте на нее больший вес, но делайте это крайне аккуратно и осторожно — ходите лишь на короткие расстояния в течение первой недели после операции. По прошествии этого времени вы, вероятно, сможете нагружать больную ногу в полной мере
Для уменьшения отека старайтесь держать прооперированную конечность в возвышенном положении, прикладывайте к стопе лед в соответствии с рекомендациями вашего врача. Однако некоторая припухлость стопы может сохраняться в течение еще примерно шести месяцев. После того, как повязка будет снята, носите только мягкую и удобную спортивную обувь или кожаные туфли в течение нескольких месяцев до полного заживления. Не носите неудобные (даже очень модные) туфли, в том числе на высоких каблуках, пока не пройдет (как минимум) шесть месяцев.
Для восстановления силы мышц стопы и ее подвижности после операции рекомендуются физические упражнения под контролем физиотерапевта.
Как избежать осложнений после операции?
Хотя данная ситуация довольно редкая, однако осложнения после операции по исправлению Hallux Valgus могут иметь место. Сразу же обращайтесь к врачу, если повязка пропитывается какой-либо жидкостью; появились признаки инфекции (лихорадка, озноб, локальное потепление и покраснение кожи около повязки, сильная боль, отек).
Внимание! информация на сайте не является медицинским диагнозом, или руководством к действию и предназначена только для ознакомления
Цены на услуги
В медицинском цена лазерной операции по удалению косточки на одной стопе составляет 70 тысяч рублей. Оперативное вмешательство на двух ногах обойдется пациенту в 120 тысяч. рублей. В эту сумму входят следующие услуги:
- консультация специалиста;
- эффективная и безопасная местная анестезия;
- лазерная шлифовка выступающей кости;
- наложение швов на участок рассечения;
- пребывание в стационаре на протяжении нескольких дней;
- повторная консультация специалиста и снятие швов;
- подбор оптимальной модели ортопедической обуви;
- подробное разъяснение всех правил реабилитационного периода.
Симптомы
Ведущим симптомом плосковальгусной постановки стоп (ПВДС) является болевой синдром, возникающий после ходьбы или стояния, особенно в случае ношения неудобной обуви. Зачастую пациенты жалуются на напряженность и болезненность в икроножных мышцах, изменение походки.
Визуально вальгус проявляется неестественным положением ступни, когда человек находится в вертикальном положении. На землю опирается не наружная, а вся внутренняя поверхность стопы. Кроме того, наблюдается патологическое тыльное сгибание переднего отдела по направлению к заднему.
Чуть ниже щиколотки, на внутренней стороне голеностопа, возникает выпячивание из-за смещения головки таранной кости. Иногда снизу от этого выступа возникает еще один – рог ладьевидной кости. Искривляется продольная ось ступни, пятка смещается наружу и опирается на землю внутренней частью.
Если свести ноги вместе, будет заметно, что пятки стоят на значительном расстоянии друг от друга – от 4 см и более. Вертикальная ось, которая начинается от середины голени, заканчивается в стороне от пятки, хотя в норме должна совпадать с внутренним ее краем.
При прощупывании внутренней части стопы от подошвы до голеностопного сустава ощущается болезненность, которая нередко отмечается и позади голени над пяткой. Иногда триггерные (болевые) точки присутствуют в икроножных мышцах, что обусловлено повышением нагрузки и постоянным напряжением вследствие нарушения статики.
Возникнув в детском возрасте, патология может сопровождать человека всю жизнь, если ее не лечить. В подавляющем большинстве случаев пациенты обращаются к врачам только при условии выраженной симптоматики, когда нарушается функция конечностей.
Нужно отметить, что вальгус может напомнить о себе в любом возрасте. У подростков и молодежи при этом не только начинают болеть ноги, но и прогрессирует искривление. Люди среднего и пожилого возраста жалуются в основном только на боли, сама деформация практически не усиливается.
Болевые ощущения у пациентов старшего возраста обусловлены высокими физическими нагрузками на ноги (ходьба, стояние) и изменениями метаболизма на фоне беременности, климакса. К обострению может также приводить продолжительная обездвиженность вследствие тяжелой болезни.
Вальгусная деформация стопы у ребенка