Ицн при беременности: чем это грозит и как обнаружить
Содержание:
- Привычное невынашивание беременности (привычный выкидыш)
- Роды с диагнозом истмико-цервикальная недостаточность
- Осложнения и последствия
- Причины
- Другие статьи по этой теме
- Классификация
- Лечение ИЦН
- Ицн при беременности: что это такое
- Диагностика
- Истмико-цервикальная недостаточность: понятие и виды
- Внешняя симптоматика ИЦН
- Хирургическое лечение ИЦН
- Почему возникает ИЦН
- Лечение истмико-цервикальной недостаточности во время беременности
Привычное невынашивание беременности (привычный выкидыш)
Привычное невынашивание беременности, или привычный выкидыш, диагностируют в случае присутствия в анамнезе трех или более самопроизвольных выкидышей. Частота привычного невынашивания беременности не превышает 1% случаев. Риск самопроизвольного выкидыша (МВ) после 1 предварительного МВ равен 20-25%, после двух МВ — 25-30%, после трех — 30-35%.
Этиология привычного невынашивания беременности подобна таковой при самопроизвольных выкидышах:
- хромосомные аномалии,
- материнские системные болезни,
- анатомические дефекты матки,
- инфекции.
У 15% пациенток с привычным невынашиванием беременности обнаруживают антифосфолипидные антитела (антифосфолипидный синдром, АФС). У некоторых пациенток обнаруживают недостаточность лютеиновой фазы (НЛФ) менструального цикла, характеризующееся неадекватным уровнем прогестерона для поддержки беременности.
Диагностика. Пациентки с привычным выкидышем, а также при наличии в анамнезе двух самопроизвольных абортов подлежат обследованию по выявлению этиологического фактора этого осложнения. Алгоритм обследования этих пациенток состоит из следующих мероприятий:
1) исследование кариотипа родителей и кариотипов всех продуктов оплодотворения;
2) оценка анатомического строения половых органов матери (ультрасонография, гистеросальпингография (ГСГ));
3) эксплоративная гистероскопия и / или лапароскопия при аномальных или неопределенных результатах ГСГ;
4) проведение скрининговых тестов на гипотиреоидизм, сахарный диабет, АФС, коагулопатии, системная красная волчанка. Эти тесты включают анализ на волчаночный антикоагулянт (дополнительно — антикардиолипиновые антитела, протеин 8 и протеин С, дефицит фактора V, антиядерные антитела (АЯА);
5) определение сывороточного уровня прогестерона в лютеиновую фазу менструального цикла и измерения базальной температуры (снижение уровня прогестерона <10 нг / мл через 7 дней после овуляции свидетельствует о недостаточности лютеиновой фазы цикла, сокращение продолжительности лютеиновой фазы <11 дней);
6) исследование содержимого влагалища, шейки матки и эндометрия для исключения возможной инфекции;
7) биопсия эндометрия в лютеиновую фазу для определения соответствия его структуры дню менструального цикла, наличии децидуальной или пролиферативных изменений.
Диагноз недостаточности лютеиновой фазы цикла определяют, если при двух пробах эндометрия через 7 дней после овуляции задержка гистологических изменений превышает 2 дня.
Лечение больных с привычным выкидышем зависит от его этиологии и должно быть индивидуализированным. В 30-50% случаев причинный фактор выявить не удается. Пациенткам с хромосомными аномалиями, в частности сбалансированными транслокациями, предлагаются вспомогательные репродуктивные технологии (фертилизация с применением донорских сперматозоидов или яйцеклеток).
Анатомические аномалии по возможности корректируют хирургическим путем. При истмико-цервикальной недостаточности накладывают шов (серкляж) на шейку матки. Пациенткам с недостаточностью лютеиновой фазы цикла назначают лечение прогестинами (дюфастон, утрожестан, 17-оксипрогестерона капронат). При наличии АФС применяют низкие дозы аспирина (75-80 мг / сут) или гепарин.
Роды с диагнозом истмико-цервикальная недостаточность
В связи с тем, что ИЦН – это не что иное, как невозможность матки удержать в себе плод, роды в этих случаях очень часто проходят стремительно.
Если беременность подходит к своему концу с благоприятным исходом, лучше всего заранее лечь в стационар. Чтобы ситуация с началом родовой деятельности не застала врасплох: в ненужное время, в ненужном месте, а самое главное, без документов (обменной карты), подтверждающих осложненное состояние беременной.
Хотя лечение ИЦН и не может дать стопроцентно обнадеживающих прогнозов, верить в лучшее, конечно же, стоит. Так же, как и бороться за жизнь своего ребенка. Но нужно помнить: к беременности необходимо готовиться заранее, особенно при наличии хотя бы одного фактора риска.
Осложнения и последствия
Несмотря на то, что ИЦН встречается довольно редко (всего в 2-9% от общего числа беременностей), слабость мышечного кольца, неспособного удержать плодный пузырь в полости матки, грозит женщине следующим:
- Опусканием плода, когда из-за раскрывшейся шейки матки его оболочка попадает в канал и может быть разрушена, чем угодно. Даже обычным резким движением.
- Инфицированием плодной оболочки, поскольку влагалище далеко не стерильно. И любая имеющаяся в нем инфекция или бактериальная флора могут способствовать истончению и разрыву околоплодного пузыря.
- Как следствие этого, разрыв оболочки плода, излитие плодных вод и начало родовой деятельности, причем преждевременной. А значит, женщине грозит или выкидыш на позднем сроке беременности (по 22 неделю включительно), или же начало преждевременных родов (22-37 недели).
- Невынашивание беременности может стать привычным.
В случае хирургического лечения ИЦН последствия могут быть не менее удручающими, поскольку наряду с опасностью выкидыша и разрыва или инфицирования плодного пузыря существует еще и опасность прорезывания шовного материала, использованного для операции.
Причины
В зависимости от причин возникновения, ИЦН встречается двух видов: функциональная и травматическая (анатомическая).
Травматическая ИЦН встречается в тех случаях, когда еще до наступления беременности шейка матки была «скомпроментирована» какими-либо повреждающими факторами.
Функциональные причины возникают на фоне повышения уровня мужского гормона — андрогена.
Известно, что женское влагалище заселяет масса бактерий, в при кольпите (воспалительном процессе во влагалище) количество этих микроорганизмов существенно повышается. Это обстоятельство играет важную роль при уже имеющейся истмико-цервикальной недостаточности.
Когда шейка укорачивается и немного приоткрывается, плодное яйцо (нижний полюс) инфицируется, плодные оболочки становятся мягкими, теряя свою прочность и околоплодные воды, заключенные в них, изливаются.
Чаще всего недостаточность шейки матки развивается из-за анатомических и функциональных факторов.
Анатомические
Патологические изменения во внутреннем зеве происходят из-за травматических повреждений в шейке матки. Как правило, это происходит из-за:
- искусственных медицинских абортов;
- внутриматочных диагностических исследований;
- родовых травм (разрывов шейки).
После любых травматических повреждений цервикального канала формируется рубцовая ткань, которая впоследствии приводит к несостоятельности шейки во время вынашивания беременности.
Медики считают, что при разнообразных, предшествующих беременности, внутриматочных вмешательствах, связанных с расширением маточной шейки, целостность мышечного кольца (сфинктера) может повреждаться. На месте такого повреждения образовывается рубец из соединительной ткани, который не способен ни к сокращению, ни к растяжению.
Под вмешательством в данной ситуации, подразумеваются такие манипуляции, как, к примеру, диагностические выскабливания, медицинские аборты и пр. Кроме этого, нарастание соединительной ткани вместо мышечной может возникать после довольно глубоких разрывов маточной шейки, во время предшествующего родоразрешения.
Одним из возможных повреждающих факторов считаются также перенесенные воспалительные процессы, затрагивающие шейку матки: цервициты, эндоцервициты, эндоцервикозы, кольпиты и так далее.
Спровоцировать развитие истмико-цервикальной недостаточности могут также перенесенные или имеющиеся дисплазии шейки матки (эрозии) (в том числе — после проведенного лечения).
Функциональные
Нервная регуляция обеспечивает согласованность сокращения и расслабления маточной мускулатуры: длительное повышение тонуса матки приводит к расслаблению шейки, а при спокойном ее состоянии внутренний и наружный зев всегда закрыты. Несогласованность иннервации может стать причиной ИЦН, и возникают эти ситуации при следующих проблемах:
- гиперандрогении;
- пороках развития или недоразвитии матки;
- выраженном снижении гормональной активности яичников.
Кроме этого, на состоятельность шейки оказывает негативное влияние инфекция во влагалище (специфический или банальный кольпит, бактериальный вагиноз, кандидоз) и давление предлежащей части плода.
Причинами функциональной ИЦН выступают чаще всего гормональные нарушения организма, обычно возникающие при избытке андрогенов либо нехватке прогестерона.
Функциональная ИЦН, как правило, проявляет себя на сроке одиннадцать-двадцать семь недель беременности. В этом сроке внутриутробного развития у растущего плода начинают работать надпочечники – эндокринный орган, который среди прочих гормонов выделяет и андрогены.
Если этот дополнительный объем мужских половых гормонов попадает на «благодатную почву» уже имеющегося у женщины даже незначительно увеличенного собственного уровня андрогенов (либо беременная имеет гиперчувствительность к ним), то под их воздействием шейка матки размягчается, и, как в родах, укорачивается и раскрывается.
Что интересно – при этом гипертонуса матки чаще всего не наблюдается, поэтому женщина, не посещающая гинеколога, может и не знать о наличии ИЦН.
Другие статьи по этой теме
Отслоение плаценты: симптомы, лечение, профилактика
Здоровье /Отзывы (0)
Что такое отслоение плаценты. Причины, симптомы и диагностика. Лечение отслойки плаценты. Течение родов с отслоением плаценты. Отслоение плаценты…
Предлежание плаценты: симптомы, ведение беременности и родов
Здоровье /Отзывы (0)
Что такое предлежание плаценты. Опасность предлежания плаценты. Причины возникновения. Симптомы и признаки. Диагностика предлежания плаценты….
Анализы мочи при беременности: какие, когда и как?
Здоровье /Отзывы (0)
Наиболее эффективными диагностическими методами для отслеживания каких-либо нарушений функции почек, инфекционных и воспалительных процессов на…
Анализы крови при беременности: какие, когда и как?
Здоровье /Отзывы (0)
Заветные две полосочки на тесте – волнующая, радостная новость для каждой женщины. Однако вместе с мыслями о растущем малыше в жизнь женщины входит…
Мазок на флору при беременности — с какой целью?
Здоровье /Отзывы (0)
В гинекологии и акушерстве мазок на флору является обязательной процедурой. Проводится при постановке беременной на учет, повторяется на 30 и 38-39…
Переношенная и пролонгированная беременность — в чем разница?
Здоровье /Отзывы (0)
В норме физиологическая беременность у женщины длится 9 месяцев – это равняется 40 неделям, или 280 дням от последней менструации. Однако случается…
Пренатальный скрининг — результаты (часть 2)
Здоровье /Отзывы (1)
В I и II триместрах беременности почти все будущие мамы сталкиваются с необходимостью пройти биохимический пренатальный скрининг. Это исследование…
Пренатальный скрининг (часть 1)
Здоровье /Отзывы (0)
За время беременности врач назначает женщине много различных анализов и процедур, в число которых входит и пренатальный скрининг. В общем случае…
Классификация
Согласно этиопатогенезу различают 2 вида патологии:
- Органическая ИЦН. Обусловлена травматическими повреждениями шейки матки, после которых в цервикальном канале формируется рубец. Поскольку основной тканью рубца является соединительная, у которой отсутствует эластичность, то шейка матки утрачивает способность сокращаться, что и ведет к формированию патологии. Данный тип ИЦН начинает проявляться в поздних сроках гестации, когда женщина значительно прибывает в весе.
- Функциональная ИЦН. Обусловлена либо гормональными нарушениями либо расстройством соотношения мышечных и соединительнотканных элементов в цервиксе. Вследствие перечисленных изменений шейка матки неспособна выполнять запирательную функцию, утрачивает свою плотность, становясь чрезмерно податливой и растяжимой.
Важно
Данный вид ИЦН характеризуется все большим раскрытием цервикального канала по мере увеличения срока гестации. Наблюдается уже в первом триместре беременности (10 – 12 недель).
Лечение ИЦН
Терапия подбирается с учетом степени развития заболевания, его причины и сопутствующих проблем со здоровьем. Она всегда индивидуальна. В отдельных случаях удается обойтись консервативным лечением, но нередко приходится прибегать к хирургическому вмешательству.
Всем женщинам без исключения в период терапии и после ее окончания необходимо придерживаться следующих правил:
- минимизировать стрессы;
- уменьшить или вовсе отказаться от физической активности;
- исключить длительную ходьбу, ношение тяжестей;
- придерживаться постельного режима;
- соблюдать половой покой;
- спать только на спине с приподнятыми ногами.
Также с беременными обязательно работает психолог, разъясняя возможности благополучного родоразрешения, значение соблюдения врачебных рекомендаций.
Врачебные методы
Консервативное лечение подразумевает нахождение в стационаре. Для укрепления тканей цервикального канала используются гормональные средства. Наиболее популярным признается Утрожестан. При избытке мужских половых гормонов терапия проводится с препаратами прогестерона. Дополнительно могут быть назначены антибиотики для предупреждения внутриутробного заражения плода. С целью снижения внутриматочного давления рекомендуются спазмолитики (например, Но-Шпа, Папаверин). Все медикаменты, а также их дозировка подбираются врачом индивидуально.
Если применение лекарственных средств не дает положительного результата, гинеколог принимает решение об установке акушерского пессария. Он представляет собой пластиковое или силиконовое кольцо, которое надевают на шейку матки. Это позволяет снизить нагрузку от растущего плода, предотвратить раскрытие зева. Процедура достаточно неприятная, но безболезненная. Применение анестезии не требуется.
Недостатком пессария является склонность к изменению микрофлоры внутри цервикального канала. На нем скапливается бактерии, в том числе вредоносные. Поэтому конструкцию необходимо регулярно дезинфицировать, посещая гинеколога каждую неделю. Снимают ее примерно на 37 неделе гестации. После этого роды могут случиться в любой момент.
У нас на сайте вы можете купить акушерские пессарии Юнона.
Оперативные способы
Хирургическое лечение предполагает наложение на шейку матки швов. Операция рекомендуется женщинам с несколькими выкидышами в анамнезе. Противопоказаниями являются гинекологические заболевания, кровянистые выделения, гипертонус матки.
Швы накладывают на сроке от 14 до 22 недели. После этого периода операция считается нецелесообразной. Ребенок начинает быстро расти. Поэтому существует риск прорезания швов и разрыва тканей.
Все манипуляции осуществляются с использованием общего или эпидурального наркоза. Дозировка анестезирующего вещества подбирается индивидуально, чтобы не навредить плоду. Процедура занимает не более 10 минут. Швы накладывают на наружный или внутренний зев. После операции беременной назначают спазмолитики и гормональные средства. При нормальном течении восстановительного периода ее отпускают домой на третьи сутки.
После удаления швов роды могут начаться в любой момент. Если процесс уже запущен, шейка может пострадать. Поэтому беременным рекомендуется заблаговременно лечь в дородовое отделение.
Ицн при беременности: что это такое
Диагноз истмико-церквиальная недостаточность (ИЦН) при беременности звучит пугающе. Но, прежде всего, стоит отметить, что данная патология встречается крайне редко, примерно у 8 % женщин и при правильном лечении не всегда заканчивается выкидышем и гибелью плода.
Давайте детально разберемся в строении женской репродуктивной системы, чтобы точно понимать какие процессы происходят при наличии истмико-церквиальной недостаточности.
Матка состоит из мышечного полого тела, в котором находится ребенок весь период его вынашивания, перешейка и шейки матки, закрывающих вход в матку. Совместно эти части образуют первую часть родовых путей. Шейка и перешеек матки состоят из:
- соединительной ткани;
- мышечной ткани.
Мышечная ткань, находящаяся в верхней части шейки матки, ближе к внутреннему зеву, образует кольцо-сфинктер. Именно оно удерживает плодное яйцо внутри матки и не дает ему опустится раньше времени.
Все же, в редких случаях кольцо-сфинктер «выходит из строя» и не справляется с увеличившейся нагрузкой. Чаще всего, это происходит из-за:
- веса плода;
- веса избыточных околоплодных вод;
- увеличения тонуса матки.
В результате таких процессов мышечное кольцо укорачивается и раскрывается преждевременно. Такая патология и называется истмико-церквиальной недостаточностью.
Данная аномалия опасна тем, что провоцирует опускание плода и размещение его в маточном канале. При этом, плодный пузырь может вскрыться буквально от любого движения. То есть, женщина с ИЦН постоянно находится в зоне риска преждевременных родов и выкидыша.
Кроме того, даже если женщина проведет весь оставшийся срок беременности неподвижно, все равно существует возможность вскрытия околоплодного пузыря. Дело в том, что влагалище женщины никогда не бывает стерильным – в нем всегда есть определенный набор бактерий, а иногда и инфекций. В итоге происходит инфицирование плодной оболочки. При этом стенки плодного пузыря истончаются и могут порваться под весом вод или плода.
Вскрытие пузыря и отхождение вод провоцирует родовую деятельность. То есть, истмико-церквиальная недостаточность является самой распространенной причиной выкидышей в период вынашивания до 22 недели или преждевременных родов с 22 по 37 неделю.
Наиболее часто первые признаки ИЦН можно обнаружить на 15-26 недели. Но, бывают и более серьезные случаи истмико-церквиальной недостаточности, которая начинает развиваться уже с 11 недели беременности.
Диагностика
В диагностике заболевания важную роль играют данные анамнеза и влагалищного исследования
При сборе анамнеза следует обращать внимание на следующие факторы:
- произошедшие в прошлом самопроизвольные выкидыши или преждевременные роды без выраженных болевых ощущений;
- потери беременности в 2-х и более случаях;
- настоящая беременность наступила после продолжительного лечения бесплодия, особенно после ЭКО.
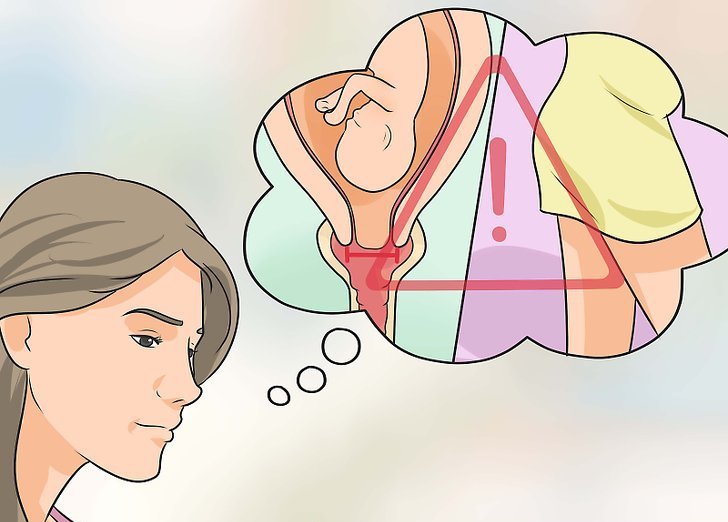
Во время влагалищного исследования акушер в зеркалах и при пальпации выявляет пролабирующий плодный пузырь, размягчение нижнего сегмента матки, низкое стояние предлежащей части плода, укороченную и размягченную шейку матки. Явным признаком ИЦН считается прохождение пальца врача за внутренний зев.
Золотым стандартом диагностики патологии является трансвагинальное УЗИ.
При проведении эхографии выявляется укорочение цервикса. До 22 – 24 недели гестации длина шейки матки в норме составляет 45 мм у первородящих и 35 мм у повторнородящих, в более поздних сроках она соответственно равна 35 мм у первородящих и 30 мм у повторнородящих. Укорочение цервикса до 25 мм и менее свидетельствует о явной ИЦН и требует проведение хирургического лечения. Вторым типичным УЗ-симптомом патологии выступает V-образное расширение цервикального канала. В ряде случаев при проведении УЗ-сканирования пациентку просят слегка потужиться или покашлять. Данная проба позволяет выявить дилатацию цервикса в ответ на физическую нагрузку.
Важно
В случае выделения беременной в группу риска по невынашиванию или выявления признаков ИЦН до беременности УЗИ с трансвагинальным датчиком выполняется каждые 2 недели.
Истмико-цервикальная недостаточность: понятие и виды
Для того, чтобы понять суть заболевания, нужно обратиться к анатомии женского организма. Внутренние половые органы представлены маткой, придатками и влагалищем. В нашем случае интерес представляет лоно, имеющее непосредственно внутреннюю полость, а также шейку, соединённую с основным телом матки перешейком. Так вот именно шейка является главным сдерживающим фактором для плода на протяжении всей беременности. Поскольку это цилиндрическое образование отвечает за открытие полости лона во время родов.
Строение внутренних половых органов женщины
Под воздействием прогестерона с приближением родов поверхность шейки матки становится более мягкой, а мышцы — менее упругими и эластичными. Благодаря таким изменениям процесс схваток и родовой деятельности проходит постепенно, без перенапряжения связок и с наименьшими растяжениями тканей во внутренних полостях.
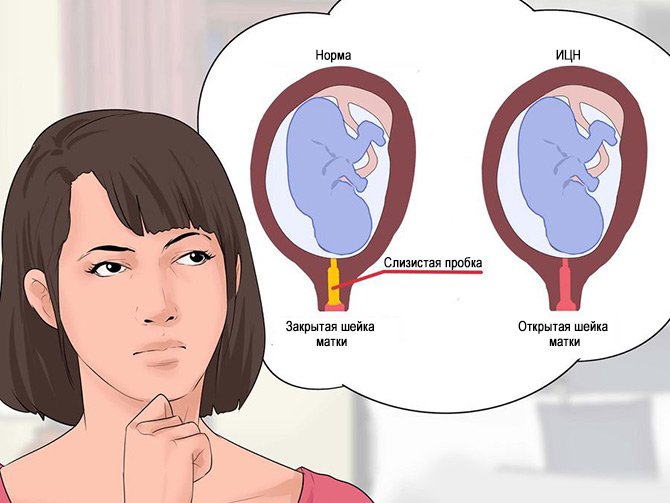
Но случается и такое, что размягчение шейки матки начинается задолго до родов, и она начинает медленно раскрываться. Эти патологические изменения ведут к самопроизвольным абортам и преждевременным родам. А само явление получило название истмико-цервикальной недостаточности, где isthmos переводится как «канал», а cervix — «шея», «перешеек».
Таким образом, ИЦН — это функциональные и структурные нарушения в шейке матки, развивающиеся после ослабления мышечных тканей на внутреннем зеве цервикса и приводящие к невозможности удерживать плод внутри матки.
Сопутствующими изменениями при этом становятся:
- Уменьшение длины шейки матки.
- Раскрытие внутреннего кольца раньше срока.
- Опущение части оболочек плода во внутреннюю полость шейки матки.
Критической ситуация станет, если процесс выпадения плодных оболочек будет необратимым. В таком случае неизбежна гибель плода.
Истмико-цервикальная недостаточность становится фактором риска самопроизвольного аборта на позднем сроке беременности (13–19 недели) и преждевременных родов после 20 недель вынашивания младенца.
Заболевание подразделяют на следующие виды в зависимости от причин возникновения:
- Врождённая ИЦН — вызвана патологическим строением матки (двурогость, седловидность органа), генитальным инфантилизмом (задержкой в развитии репродуктивной системы) либо гиперандрогинией (превышением объёма мужских половых гормонов в организме). В таком случае необходимо хирургическое либо гормональное лечение ещё на этапе планирования беременности.
- Приобретённая недостаточность шейки матки — представлена в форме травматической ИЦН и функциональной.
Если говорить о травматическом виде патологии, то она возникает как следствие осложнений предыдущих беременностей (разрывов во время родов, поздних абортов), а также когда использовались акушерские щипцы либо диагностическое выскабливание. Спровоцировать заболевание может и проведение таких манипуляций, как прижигание эрозии или конизация шейки матки. ИЦН появляется из-за образования рубцов на шейке матки и иных нарушений целостности мышечной ткани в цервиксе.
Функциональная недостаточность является на сегодняшний день наименее изученным видом патологии в шейке матки и связана:
- С нарушениями в работе яичников (как врождёнными, так и приобретёнными).
- С недостатком прогестерона или избыточное количество тестостерона, из-за чего мышечная ткань цервикса смягчается и канал постепенно расширяется по мере увеличения веса малыша. Связывается такой сбой с развитием поджелудочной железы у плода на 11 неделе беременности. Этот орган вырабатывает мужские гормоны. И если в организме мамы андрогенов в избытке, то шейка матки становится чувствительной к таким изменениям.
- С индивидуальными патологиями в строении соединительных тканей и присутствием таковых на внутреннем зеве шейки матки. Что приводит к критическому снижению эластичности органа и, как следствие, — нарушению функций по удержанию плода внутри матки.
Иными причинами развития такого патологического состояния могут стать многоплодная беременность или слишком крупный плод, а также увеличение количества околоплодной жидкости (иными словами — многоводие).
Внешняя симптоматика ИЦН
Выраженные симптомы патологии часто отсутствуют. Женщина может не догадываться о проблемах со здоровьем и опасности невынашивания.
ИЦН на ранних сроках проявляется кровянистыми влагалищными выделениями, тянущими ощущениями в нижней зоне живота и области поясницы. Такие признаки указывают на угрозу выкидыша. Со второго триместра клиническая картина видоизменяется. Появляется чувство «распирания» в области влагалища, количество выделяемого секрета увеличивается, нарастает тяжесть внизу живота. На поздних сроках перечисленные симптомы дополняются учащенным мочеиспусканием.
Что делать при обнаружении признаков?
При появлении признаков, указывающих на несостоятельность шейки, необходимо обратиться к гинекологу. В диагностике заболевания важная роль принадлежит анамнезу беременной
Врач обращает внимание на следующие факторы:
- наличие в анамнезе выкидышей;
- потеря беременности 2 и более раза;
- зачатие наступило в результате продолжительного лечения бесплодия или ЭКО.
Следующим этапом является осмотр на гинекологическом кресле. С помощью акушерских зеркал и пальпации врач может оценить состояние наружного зева, шейки и цервикального канала. Окончательно прояснить ситуацию позволяет интравагинальная ультразвуковая диагностика. Посредством УЗИ можно измерить длину шейки матки, сравнить результат с нормативными значениями, подтвердить диагноз ИЦН при беременности.
У нас на сайте можно приобрести качественные гинекологические зеркала.
Хирургическое лечение ИЦН
К оперативным методикам прибегают при безуспешности консервативных методов лечения и явной угрозе выкидыша.
Хирургическое вмешательство проводится на сроке 17-28 недель. Существует несколько методик лечения ИЦН, но все они сводятся к ушиванию шейки. Операцию проводят в стационаре под легким внутривенным наркозом. После наложения швов проводят антибактериальную обработку влагалища для предотвращения нагноения.
Некоторое время после ушивания шейки женщине нужно соблюдать постельный режим, принимать гормоны и препараты, снижающие маточный тонус, — все это выпишет доктор. Каждые 2-3 недели швы осматривают и по необходимости снимают.
Женщине нужно помнить, что при шеечной недостаточности роды имеют стремительное течение. Поэтому нужно загодя подготовить все необходимое для госпитализации и, возможно, лечь заранее в стационар.
Почему возникает ИЦН
Матка делится на две части – тело и шейку. Во время беременности шеечные мышцы сжаты в кольцо и раскрываются только во время родов. При ИЦН слабые мышцы не выдерживают веса плода и расслабляются, поэтому раскрытие шейки происходит задолго до срока. В результате плодный пузырь опускается вниз и разрывается, выбрасывая наружу нежизнеспособный плод.
Наиболее частыми причинами возникновения истмико-цервикальной (шеечной) недостаточности являются:
- врожденные аномалии развития, например, двурогая или седловидная матка, нарушения синтеза коллагена в мышцах и др.;
- тяжелые повреждения шейки при предыдущих родах;
- перенесенное лечение эрозии методом широкой конизации, когда доктор удаляет часть шейки матки, вырезая ткань в виде конуса (эта операция позволяет сохранить сам орган);
- недостаток половых гормонов;
- многоводие, крупный плод или многоплодная беременность.
У 30% женщин ИЦН сопровождает каждую беременность, причем риск потери ребенка постоянно возрастает.
Лечение истмико-цервикальной недостаточности во время беременности
Прежде, чем приступить к лечению, пациентке рекомендуют выполнить ряд правил:
- полностью исключить физические нагрузки
- избегать стрессовых ситуаций
- на весь период беременности отказаться от половой жизни
- не заниматься спортом.
Лечение проводят консервативным методом, который включает в себя медикаментозную терапию и установку гинекологического кольца, а также при помощи оперативного вмешательства:
- Медикаментозная терапия заключается в назначении препаратов для гормональной коррекции и средств для снижения тонуса матки. Консервативное лечение проводится в амбулаторных условиях, но при этом пациентка проходит регулярное обследование в женской консультации. Медикаментозная терапия назначается в том случае, когда изменения со стороны шейки матки незначительные и не требуется более серьезных методов.
- Коррекция при помощи гинекологического кольца. Это специальное приспособление, благодаря которому перераспределяется давление на шейку и она надежно закрывается. Установка кольца не вызывает неприятных ощущений и не нуждается в обезболивании. Переносится пациентами всегда хорошо. В отличие от хирургического метода, при установленном акушерском кольце не возникает непредвиденных осложнений.
После того, как пациентке провели установку акушерского бандажа, она нуждается в постоянном врачебном наблюдении. Один раз в месяц беременной необходимо сдавать мазок на вагинальную флору. При помощи вагинального датчика для УЗИ оценивают состояние шейки матки. Убирают кольцо на 38 неделе гестации. При его извлечении женщина не испытывает никакого дискомфорта. Досрочное удаление кольца производят в том случае, когда появляется чувство распирания во влагалище и кровянистые выделения.
Если у женщины диагностируют серьезные патологии шейки матки, которые невозможно скорректировать при помощи лекарств и акушерского кольца, то назначают оперативное вмешательство. Это плановая пластическая операция, которую проводят на этапе планирования беременности. Зачатие рекомендуют не раньше, чем через год после хирургического лечения.
В том случае, когда женщина уже забеременела и собирается вынашивать малыша, но в анамнезе у нее были выкидыши и преждевременные роды, то операцию проводят, как можно раньше. Показаниями к оперативному вмешательству будут укорочение и размягчение шейки матки, а также раскрытие ее зева, которое становится причиной угрозы прерывания беременности. Хирургическое вмешательство противопоказано при тяжелых нарушениях со стороны почек, печени и сердечно-сосудистой системы, а также при диагностированных аномалиях развития плода и постоянных кровянистых вагинальных выделениях.
Есть случаи, когда женщине приходится находиться в условиях стационара на протяжении всего срока беременности. Ей показан строгий постельный режим на специальной функциональной кровати.