Паращитовидная железа: расположение, строение, функции, заболевания
Содержание:
- Диагностика болезней околощитовидных желез
- Вторичный гиперпаратиреоз и его лечение
- Паращитовидные железы
- Строение околощитовидной железы
- Симптомы заболеваний паращитовидной железы
- Роль в организме
- Прогноз жизни
- Клинические симптомы аденомы околощитовидной железы
- Признаки сбоев в органе
- Признаки и симптомы
- Этиология заболевания
- Аденома паращитовидной железы
- Функции паращитовидной железы
- Разновидности гиперпаратиреоза
- Гормоны паращитовидки: их значение в организме
- Симптомы
Диагностика болезней околощитовидных желез
Диагностические мероприятия направлены на исследование состава крови, выяснение формы и строения органа. Врачи выясняют, какова концентрация ионов кальция, определяют размер паращитовидной железы. В комплекс диагностических процедур входят:
- биохимический анализ крови;
- общий анализ мочи;
- УЗИ эндокринной железы (ультразвуковое исследование);
- КТ (компьютерная томография);
- МРТ (магнитно-резонансная томография);
- рентгенография;
- денситометрия костей – исследование плотности тканей;
- сцинтиграфия паращитовидных желез (в организм вводятся радиоактивные изотопы, которые дают излучение – получается изображение больного органа).
При обнаружении доброкачественных и злокачественных новообразований проводится дополнительный метод исследования – гистология. Кусочек ткани рассматривается под микроскопом, определяется его структура и происхождение.
Вторичный гиперпаратиреоз и его лечение
Вторичный гиперпаратиреоз чаще встречается у больных с почечной недостаточностью и возникает после проведения гемодиализа. Так как у больных нарушается гормональный фон, у них растет в размерах щитовидная железа, а далее появляются опухоли и аденомы в ПЩЖ.
Вторичный гиперпаратиреоз, лечение которого требует большого опыта у врача и аккуратности при проведении операций, характеризуется тем, что от опухоли страдают все железы. Также дополнительным моментом можно считать наличие большого риска развития рецидивов при малейших погрешностях в проведении оперативного вмешательства.

Тяжелое состояние больных и необходимость госпитализации для проведения гемодиализа только усугубляют ситуацию.
В данном случае может быть выбран один из двух вариантов:
- Субтотальная паратиреоидэктомия. Когда удаляется опухоль ПЩЖ, но остается нетронутой большая часть здоровых клеток железы.
- Тотальная паратиреоидэктомия. Осуществляется с пересадкой ткани ПЩЖ в мышцу на предплечье.
Первый вариант чаще используется для детей или тех, кто планирует пройти пересадку почек.
Второй вариант снижает риск развития рецидива. Также рекомендуется консервация тканей после пересадки в жидком азоте. Делается это для того, чтобы провести повторную операцию, если ткань, пересаженная в мышцу, не приживется.

Паращитовидные железы
Важную роль в жизнедеятельности человека играет эндокринная система. Она продуцирует гормоны и с их помощью регулируют обмен веществ и деятельность внутренних органов. Паращитовидные железы относятся к гландулярной (glandula parathyroidea) эндокринной системе. Существует взаимовлияние гландулярной и нервной системами. В организме на выработку гормонов первой из них влияет центральная нервная система. Ее активность зависит от деятельности паращитовидки.
Строение паращитовидной железы
Другое свое название околощитовидная железа получила из-за своего расположения. Находится она позади щитовидной, на задней поверхности ее боковых долей. Состоит из нескольких пар несимметричных небольших телец. Размеры нижних телец больше верхних. Количество колеблется от двух до шести пар. Строение паращитовидной железы трабекулярное (губчатое). От эпителиальной капсулы расходятся трабекулы, которые состоят из клеток паратироцитов. Поверхность телец рыхлая, цвет – бледно-розовый у ребенка и желтовато-бурый у взрослых.
Паращитовидная железа – функции
Функции паращитовидной железы заключаются в способности отвечать за контроль концентрации кальция в крови. Это необходимо для нормальной жизнедеятельности организма. Увеличение концентрации кальция в крови происходит путем воздействия паращитовидки на почки и на кости. Общий результат достигается так:
- Происходит активация витамина D в почках. В стенках кишечника витамин стимулирует выработку транспортного белка, который способствует всасыванию кальция в кровь.
- Снижается вывод кальция с мочой.
- Активируется деятельность клеток, разрушающих костную ткань, и из нее кальций попадает в кровь.
Гормоны паращитовидной железы
Вырабатывает паращитовидная железа ценный паратиреоидный гормон. Гормоны паращитовидной железы влияют на обменные процессы. Механизм действия на концентрацию кальция в крови заключается в измерении ее с помощью находящихся на поверхности паращитовидки рецепторов и регуляции выработки паратгормона. Снижение уровня кальция в крови служит сигналом для увеличения выброса гормона.
Заболевания паращитовидной железы
Нарушение функции эндокринной системы ведет к серьезным расстройствам в организме в целом. Болезни паращитовидной железы возникают на фоне ее повышенной, или сниженной деятельности. Увеличение секреции сверх нормы ведет к накоплению излишнего количества кальция в крови – гиперкальциемии, дисфункция порождает дефицит кальция. Нарушение показателей крови вызывает заболевания внутренних органов и костной ткани.
Строение околощитовидной железы
Каждая
околощитовидная железа окружена тонкой
соединительнотканной капсулой. Ее
паренхима представлена трабекулами —
эпителиальными тяжами эндокринных
клеток — паратироцитов. Трабекулы
разделены тонкими прослойками рыхлой
соединительной ткани с многочисленными
капиллярами. Хотя между паратироцитами
хорошо развиты межклеточные щели,
соседние клетки связаны интердигитациями
и десмосомами. Различают два типа клеток:
главные паратироциты и оксифильные
паратироциты.
Главные
клетки секретируют
паратирин, они преобладают в паренхиме
железы, имеют небольшие размеры и
полигональную форму. В периферических
зонах цитоплазма базофильна, где рассеяны
скопления свободных рибосом и секреторные
гранулы. При усилении секреторной
активности паращитовидных желез главные
клетки увеличиваются в объеме. Среди
главных паратироцитов также различают
два типа: светлые и темные. В цитоплазме
светлых клеток встречаются включения
гликогена. Считают, что светлые клетки
— это неактивные, а темные клетки —
функционально активные паратироциты.
Главные клетки осуществляют биосинтез
и выделение паратгормона.
Второй
тип клеток — оксифильные
паратироциты.
Они малочисленны, располагаются
поодиночке или группами. Они значительно
крупнее, чем главные паратироциты. В
цитоплазме видны оксифильные гранулы,
огромное количество митохондрий при
слабом развитии других органелл. Их
рассматривают как стареющие формы
главных клеток. У детей эти клетки
единичны, с возрастом их число возрастает.
На
секреторную активность околощитовидных
желез не оказывают влияния гипофизарные
гормоны. Околощитовидная железа по
принципу обратной связи быстро реагирует
на малейшие колебания в уровне кальция
в крови. Ее деятельность усиливается
при гипокальциемии и ослабляется при
гиперкальциемии. Паратироциты обладают
рецепторами, способными непосредственно
воспринимать прямые влияния ионов
кальция на них.
Иннервация.
Околощитовидные железы получают обильную
симпатическую и парасимпатическую
иннервацию. Безмиелиновые волокна
заканчиваются терминалями в виде пуговок
или колечек между паратироцитами. Вокруг
оксифильных клеток нервные терминали
принимают вид корзиночек. Встречаются
также инкапсулированные рецепторы.
Влияние поступающих нервных импульсов
ограничивается сосудодвигательными
эффектами.
Возрастные
изменения.
У новорожденных и детей младшего возраста
в паренхиме околощитовидных желез
обнаруживаются только главные клетки.
Оксифильные клетки появляются не ранее
5-7 лет, к этому времени их количество
быстро нарастает. После 20-25 лет постепенно
прогрессирует накопление жировых
клеток.
Симптомы заболеваний паращитовидной железы
Паращитовидная железа – орган, который незамедлительно реагирует на любые отклонения в работе организма. Однако в большинстве случаев причиной отклонения уровня паратгормона в крови являются патологии фосфорно-кальциевого обмена в организме.
Распознать недуги паращитовидной железы можно по следующим признакам:
- Головным болям, головокружениям, слабости.
- Угнетению нервной системы.
- Хронической усталости и быстрой утомляемости.
- Нарушению аппетита и работы пищеварения.
- Повышенной нервной и мышечной возбудимости.
- Судорожным сокращениям из-за недостатка паратирина в крови.
Если проблему игнорировать и не предпринимать никаких действий, степень проявления симптомов будет только повышаться. Также из-за этого начинают страдать и другие органы и системы.
По этой причине при возникновении первых признаков патологии паращитовидной железы постарайтесь незамедлительно обратиться к лечащему специалисту за подробной диагностикой.
Роль в организме

Травматизация или удаление этих желёз во время операции, приводит к резкому снижению кальция в крови, поскольку её основная функция — сохранение фосфорно-кальциевого баланса в организме. Она влияет на нервные импульсы и суставы.
Регуляция концентрации кальция осуществляется посредством выработки специфического гормона – паратгормона, который состоит из 84 аминокислотных остатков. Этот орган обладает чувствительными рецепторами, реагирующие на колебания содержания кальция в крови, и в соответствии с полученными значениями регулирует уровень поступления в организм гормона.
Он оказывает воздействие в трех направлениях:
- В почках она накапливает активную форму D-витамин в почках. Стенки кишечника продуцируют большее кальмодулина, который стимулирует всасывание кальция в кровь.
- Снижает концентрацию кальция в моче
- Содействует трансферу кальция из костной структуры в кровь.
Важно! Паратгормон оказывает главенствующее воздействие на фосфорно-кальциевый обмен. Другие механизмы регуляции баланса являются вспомогательными
Активность гормона разнится в зависимости от времени суток: в светлое – концентрация повышается, в темное – снижается. Кроме того, гормоны, которые вырабатывает железа, участвуют в передаче нервных импульсов мышцам и обеспечивают правильное формирование костной ткани.
Прогноз жизни
Своевременное выполнение операции при аденоме паращитовидной железы является гарантом положительного прогноза жизни пациента.
На протяжении всего реабилитационного периода, являющегося довольно кратковременным, лечащий врач контролирует работу сердечной мышцы и уровень кальция в организме пациента.
Как правило, нормализация этого показателя в плазме крови происходит к исходу второго дня после хирургического вмешательства. Несвоевременное обращение за врачебной помощью чревато озлокачествлением аденомы и ухудшением прогноза жизни.
Риск послеоперационных рецидивов возникает в одном случае из двадцати.
Видеопередача про аденому паращитовидной железы:
Категория: Эндокринная система
Аденома паращитовидной железы — основные симптомы:
- Слабость
- Тошнота
- Учащенное сердцебиение
- Потеря аппетита
- Судороги
- Рвота
- Понос
- Потливость
- Сонливость
- Запор
- Нервозность
- Усталость
- Остеопороз
- Тревожность
- Расстройства мочеиспускания
- Расшатывание зубов
- Выпадение зубов
- Частые переломы
- Появление зоба
Аденома паращитовидной железы представляет собой небольшое доброкачественное образование размером от 1 до 5 см, которое может самостоятельно синтезировать паратгормон, вызывая у человека симптомы гиперкальциемии. Паращитовидные железы располагаются на задней поверхности щитовидки, и их основное назначение заключается в продуцировании паратиреоидного гормона, принимающего участие в кальциево-фосфорном обмене в организме. Аденома приводит к тому, что паратиреоидного гормона начинает вырабатываться больше, чем необходимо, что и обуславливает симптомы этого заболевания.
Чаще патология встречается у представительниц слабого пола, причём в возрасте 20–40 лет, и такая опухоль является доброкачественной, но в 2% случаев она имеет свойство к озлокачествлению, поэтому лечение такого заболевания обычно хирургическое. Диагностика такой патологии, как аденома паращитовидной железы – занятие трудное, ведь симптомы, которые вызывает болезнь, схожи с симптомами других болезней в организме, из-за чего врач не всегда может своевременно поставить диагноз. При своевременном лечении прогноз заболевания благоприятен, но если опухоль переродилась в раковую, прогноз существенно ухудшается (как и при любой другой раковой патологии).
Клинические симптомы аденомы околощитовидной железы
Специфической симптоматики такая опухоль, как аденома паращитовидной железы, не имеет. Заподозрить патологию на ранних этапах её формирования и развития крайне сложно. Чаще всего это может быть случайная находка при профилактическом обследовании. Поражённые паращитовидные железы продуцируют большое количество кальция, в крови наблюдается гиперкальциемия, которая и обуславливает развитие следующих симптомов:
- общие неспецифические: гипергидроз (повышенное потоотделение);
- необоснованная слабость;
- сонливость и чрезмерная утомляемость в отсутствии сильных физических и психических нагрузок;
- снижение аппетита;
- изменение стула (преобладание запоров);
- приступы головокружения, тошноты и рвоты, снижение памяти и внимания, тревожность;
- снижение мышечного тонуса, миалгии и артралгии (мышечные и суставные боли), диффузная боль в костях, состояние судорожной готовности и судорожные приступы;
- расстройства психоэмоциональной сферы;
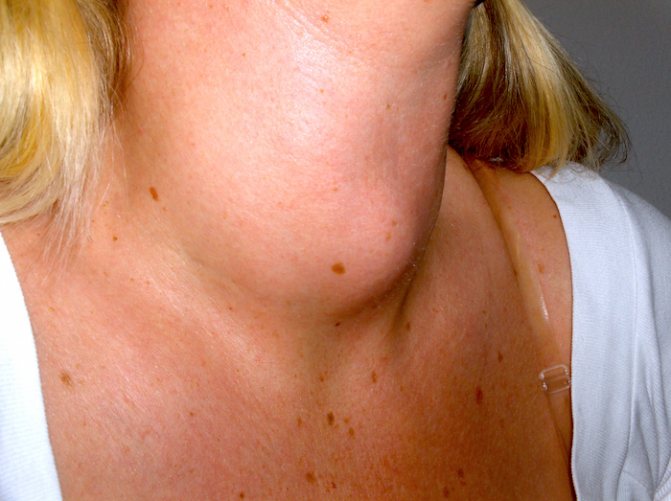
- увеличение размеров щитовидной железы (фото выше, не проявляется на ранних этапах развития заболевания);
более специфические:
- сухость кожных покровов;
кальцификация ушных раковин и роговицы глаза;
гиперкальциемический криз – состояние, проявляющееся спутанностью сознания, интенсивным абдоминальным болевым синдромом, рвотой, желудочно-кишечными кровотечениями, прогрессирующей сердечной недостаточностью. Наблюдается при повышении концентрации кальция в крови свыше 3,5 ммоль/л;
кома – также является крайней степенью гиперпаратиреоза.
Симптомы заболевания у женщин в период менопаузы могут быть разнообразны, но чаще всего на первый план выходит хрупкость костей и возникновение переломов даже при минимальном механическом воздействии.
Признаки сбоев в органе
Человеческий организм, если происходят сбои в работе паращитовидной железы, реагирует нарушениями во всех органах, первое, что сразу же происходит – это патологии кальциево-фосфорного обмена, а проявляются они таким образом:
- подавленным настроением, депрессии;
- чувство постоянной усталости;
- сбоями в работе желудочно-кишечного тракта;
- слабостью в теле;
- головными болями;
- судорогами в мышцах;
- перевозбудимостью нервной системы и мышечной.
Если вовремя не предпринять никаких мер и не обратиться за квалифицированной помощью, то симптоматика только усугубляется. Костная и мышечная системы страдают от миопатии и подагры. Глазам человека угрожает развитие катаракты и отложение кальция в хрусталике. Сердце и сосуды страдают от прогрессирования аритмии и гипертензии.
Решить проблемы с дефицитом витамина Д можно при помощи приема витаминов.
Очень характерными симптомами неправильной работы паращитовидной железы является поражение почек и чувство постоянной жажды. Развивается мочекаменная болезнь, лихорадка, уровень гемоглобина в крови снижается.
Даже просто глядя на пациента можно сказать, что у него есть проблемы с паращитовидной железой: желтушность, сухая кожа, поражения грибком, ломкость волос, псориаз, экзема, выпадение ресниц и бровей, тонкие ногти, миозит и выпадение зубов.
Если есть хоть один из признаков, то в этом случае нужно обратиться за помощью, иначе последствия могут быть куда серьезными.
Главный эндокринолог дал совет…
Читать далее »
Увеличенная щитовидка приходит в норму на глазах! На ночь…
Читать далее »
«Зоб» и узлы щитовидной железы исчезнут если каждый день заваривать и пить…
Читать далее »
Щитовидная железа работает неправильно? Чтобы помочь ей, заварите 1 ложку сухих…
Читать далее »
Признаки и симптомы
— Бессимптомный первичный гиперпаратиреоз.
Наиболее частое проявление первичного гиперпаратиреоза — это когда врачи обнаруживают высокий уровень кальция в крови, но не обнаруживают сопутствующих симптомов. Это также называется бессимптомной гиперкальциемией. Некоторые люди с бессимптомным ПГПТ сообщали об утомляемости, слабости, легкой депрессии или умеренной когнитивной дисфункции, например, о легких проблемах с концентрацией или памятью. У больных также может наблюдаться потеря костной массы (низкая минеральная плотность костной ткани) и «молчащие» камни в почках и переломы позвоночника, обнаруженные при визуализации. В конце концов, бессимптомный первичный гиперпаратиреоз может прогрессировать, и у людей могут развиться симптомы, наблюдаемые в классической форме ПГПТ.
— Классический первичный гиперпаратиреоз.
Характерным признаком первичного гиперпаратиреоза является образование кальциевых камней в почках (нефролитиаз). Почечнокаменная болезнь может вызывать боли в пояснице в области почек (почечная колика) и боли внизу живота. Иногда может развиться повреждение почек, и почки могут функционировать менее эффективно, чем должны (хроническая почечная недостаточность).
Больные могут терять минеральную плотность костей, что может способствовать истончению и ослаблению костей (остеопороз). Больной может быть предрасположен к переломам костей и может испытывать боли в костях.
ПГПТ может вызвать форму заболевания костей, называемую кистозным фиброзным оститом. Однако она редко встречается. Больные склонны к переломам и могут иметь другие скелетные отклонения и боль в костях или чувствительность в пораженных районах. Кистозный фиброзный остит возникает при прогрессирующей болезни.
С классическим первичным гиперпаратиреозом связывают множество неспецифических симптомов. Неспецифический означает, что симптомы являются общими для многих различных заболеваний. Эти симптомы включают:
- непреднамеренную потерю веса;
- рвоту;
- тошноту;
- запор;
- неестественно сильную, неутолимою жажду (полидипсия);
- частое мочеиспускание (полиурия).
Некоторые пострадавшие испытывают слабость и утомляемость.
Многие люди с первичным гиперпаратиреозом сообщали о нейропсихиатрических симптомах, включая депрессию, раздражительность, психоз и снижение социального взаимодействия. Возможна когнитивная дисфункция, что означает, что могут быть проблемы с концентрацией или памятью, или люди могут испытывать нехватку ясности ума («мозговой туман»).
Иногда ПГПТ может быть связан с сердечно-сосудистыми заболеваниями, включая высокое кровяное давление (артериальная гипертензия), нерегулярные сердечные ритмы (аритмии), увеличение и утолщение левой нижней камеры сердца (гипертрофия желудочков) и уплотнение из-за накопления кальция (кальцификации) сосудов и клапанов кровеносной системы. Как правило, у людей с тяжелым первичным гиперпаратиреозом сообщалось о сердечно-сосудистых заболеваниях. Многое о взаимосвязи между первичным гиперпаратиреозом и сердечно-сосудистыми заболеваниями до конца не изучено (например, основная причина сердечно-сосудистых проблем, их реакция на лечение и т.д.). Исследования продолжаются, чтобы лучше понять эти два условия и то, как они взаимодействуют или влияют друг на друга.
— Нормокальциемический первичный гиперпаратиреоз.
Это состояние характеризуется высоким уровнем паратиреоидного гормона, но нормальным уровнем кальция в крови. Симптомы, связанные с этой формой первичного гиперпаратиреоза, включают камни в почках, потерю костной массы и хрупкие кости, которые могут быть склонны к переломам (остеопороз). Многое в этом заболевании остается неизвестным или до конца не изученным. Некоторые исследователи полагают, что нормокальциемическая форма ПГПТ может быть ранней или легкой формой классического ПГПТ.
— Кризис паращитовидной железы (гиперкальциемии).
Кризис паращитовидной железы — редкое осложнение первичного гиперпаратиреоза. У больных развивается тяжелая гиперкальциемия, опасная для жизни. Симптомы могут включать изменения психического статуса, заболевания костей, обезвоживание и камни в почках. Иногда тошнота, рвота и сильная боль в животе. У некоторых людей с гиперкальциемией или легким гиперпаратиреозом позже развивается гиперкальциемический криз (острая паращитовидная недостаточность). У других людей гиперкальциемический криз может быть первым признаком заболевания.
Этиология заболевания
Основными причинами развития этого заболевания являются:
- Генетическая мутация.
- Наследственная предрасположенность.
- Травмы и облучения шеи.
- Радиационное воздействие.
- Недостаточное поступление витамина Д и кальция с продуктами питания.
Чаще всего аденома вызывается изменением генов во время митотического деления либо в процессе выработки паратгормона. Мутация затрагивает транспортные белки, доставляющие кальций в ткани паращитовидных желез. В результате клетки (паратиреоциты) начинают усиленно делиться, образуется опухолевидное образование, которое постепенно увеличивается в размерах.
По медицинской статистике эта патология в основном встречается у молодых женщин.
Аденома паращитовидной железы
Доброкачественное увеличение околощитовидной железы (ОЩЖ) свидетельствует о развитии заболевания. Аденома паращитовидной железы – это новообразование с гладкой поверхностью желто-бурого цвета. Оно имеет четкие границы. Находящиеся на ее поверхности рецепторы мутировали и постоянно подают сигнал о нехватке кальция. Происходит повышенная секреция гормона. В крови отмечается гиперкальциемия. Чаще встречается проблема у женщин.
Аденома паращитовидной железы – лечение
Больным с увеличенной околощитовидной железой показана операция. Еще назначают диету, мочегонные средства, внутривенно вводят хлорид натрия, бисфосфонаты. Лечение аденомы паращитовидной железы начинают с применения препаратов для приведения в норму концентрации кальция. После удаления больного участка показатели крови приходят в норму через несколько часов.
Функции паращитовидной железы
Наиболее важной и основной функцией паращитовидной железы является выработка паратгормона – специфического гормона, который отвечает за уровень кальция в крови. Это биологически активное вещества является полипептидным – полностью состоит из аминокислот и их остатков
Также на поверхности паращитовидных желез расположены небольшие рецепторы, которые постоянно измеряют концентрацию кальция в крови человека
Это биологически активное вещества является полипептидным – полностью состоит из аминокислот и их остатков. Также на поверхности паращитовидных желез расположены небольшие рецепторы, которые постоянно измеряют концентрацию кальция в крови человека.
Если же этот уровень начинает падать, то организм вырабатывает увеличенное количество паратгормона. Он обеспечивает 3 функции в организме.
В первую очередь паратгормон обеспечивает снижение концентрации кальция в моче. Это помогает некоторое время бороться с дефицитом этого элемента в организме.
Также этот гормон способствуют усилению окисления витамина Д, который находится в почках. Это приводит к тому, что в кишечнике вырабатывается все большое количество кальмодулина – белка, который отвечает за всасывание кальция в крови. последней функцией паратгормона является активация остеокластов – веществ, которые разрушают костную ткань. Именно это и помогает организму справиться с дефицитом кальция.
Все три эффекта, которые и обеспечивает паращитовидная железа, направлены на то, чтобы в крови человека увеличилась концентрация кальция.
Паратгормон – наиболее важное вещество, которое и регулирует количество этого показателя в проки. Несмотря на то, что кишечник человека для поддержания уровня кальция вырабатывает определенное количество кальцитонинов, они не могут обеспечить должное влияние на химический состав крови
Из-за этого они не могут участвовать в фосфорно-кальциевом обмене.
Разновидности гиперпаратиреоза
По причинам возникновения гиперпаратиреоз подразделяется на:
1. Первичный гиперпаратиреоз. Чаще всего возникает за счет образования доброкачественной опухоли (аденомы) паращитовидных желез. Приблизительно в 80 процентах случаев к данному виду болезни приводит этот фактор. В 15% причина – гиперплазия паращитовидных желез. И в 5% причиной первичного гиперпаратиреоза являются злокачественные опухоли (карциномы) или гиперплазии (увеличение нормальных клеток железы);
2. Вторичный гиперпаратиреоз – это вторичное усиление функции, увеличение и разрастание желез при долговременном пониженном содержании кальция и преобладании фосфатов в крови;
3. Третичный гиперпаратиреоз развивается на основе длительного вторичного вида заболевания;
4. Псевдогиперпаратиреоз характеризуется выработкой паратгормона опухолями, которые возникли не из клеток паращитовидных желез.
Также гиперпаратиреоз подразделяют на:
- Костный;
- Почечный;
- Желудочно-кишечный;
- Психически-неврологический.
1. Первый вид заболевания отличается 3 основными признаками:
- Распространенным остеопорозом: истончением, искривлением и частичным либо полным рассасыванием костной ткани;
- Образованием кист (полостей с жидким содержимым);
- Патологическими переломами.
Больной жалуется на боли в костях, преимущественно в позвоночнике. Ощущения ноющего, тянущего характера, при физической работе, как правило, только усиливаются. Характерными симптомами гиперпаратиреоза являются и частные переломы даже при небольших нагрузках на конечности, после чего образуются ложные суставы. Часто больные обращаются в больницу с травмами ребер, шейки бедра, кости плеча, голени. При неправильном сращении костей происходит видоизменение скелета, что приводит к серьезнейшим последствиям. Также при гиперпаратиреозе костного типа уменьшается рост человека (из-за остеопороза и переломов позвонков).
2. При почечном типе заболевания происходит процесс уменьшения всасывания кальция. Это приводит к его переизбытку в крови и, как результат, к торможению выработки антидиуретического гормона, который регулирует мочевыделение
Соответственно, при диагностике гиперпаратиреоза врач обращает внимание на такие признаки:
- Частное и обильное выделение мочи;
- Постоянная жажда;
- Образование камней в почках;
- Множественное отложение солей (кристаллов) кальция в почках;
- Болевые ощущения в пояснице.
3. Желудочно-кишечная форма гиперпаратиреоза характеризуется такими симптомами, как запоры, тошнота, вздутие живота, рвота, отсутствие аппетита, вследствие чего человек сильно худеет. Нередко у больного образуется язва 12-перстной кишки с ярко выраженными признаками. Также может развиться острое воспаление поджелудочной железы.
4. Психически-неврологический гиперпаратиреоз характеризуется нарушениями психической деятельности:
- Быстрой утомляемостью;
- Сонливостью;
- Частыми депрессиями;
- Снижением умственных способностей;
- Зрительными и слуховыми галлюцинациями.
Также при остром течении гиперпаратиреоза наблюдаются частичная или полная утрата произвольных движений.

Гормоны паращитовидки: их значение в организме
Околощитовидная железа вырабатывает два гормона – кальцитонин и паратгормон. Паратиреоидный гормон – это главный секрет этой железы. Названы гормоны так из-за самой паращитовидной железы, относящейся к органам внутренней секреции. Кальцитонин назван так из-за того, что предназначен он для регулирования уровня кальция в крови. Эти гормоны очень важны, так как без их воздействия ни один орган не будет работать правильно.
Гормоны паращитовидной железы ответственны за кальциево-фосфорный обмен.
Паратгормоны – это соединения белков, в их составе присутствует железо, азот и сера. Вырабатывается он постоянно, так как именно благодаря нему формируется скелет и идет накопление кальция в костной ткани – важнейшего элемента, обеспечивающего прочность каждой кости. Кроме этого данный гормон активизирует функцию остеокластов, а им отведена роль вывода кальция в систему кроветворения. Благодаря этому процессу в организме поддерживается необходимый для правильной работы каждого органа баланс кальция в костной ткани и крови. Причем в сыворотке крови их всего 1%, а все остальное количество содержится в костях. Ионы кальция обязательно должны быть в организме, так как именно они передают нервные импульсы и отвечают за сокращение мышц. Также кальций очень важен для свертывания крови и приводит в действие определенного рода ферменты.
А вот кальцитонин помогает снизить высокий уровень кальция в крови и вырабатывается он только в тех случаях, если у пациента наблюдается гиперкальциемия. Исходя из этого, можно точно сказать, что гормоны – это важный элемент, который помогает правильно функционировать каждому отдельно взятому органу. Участвуют во многих важнейших обменных процессах. К тому же паратгормон положительно воздействует не только на костную систему, но и на другие:
- Систему мочевыделения, ведь с почками выделяется много кальция. А этот гормон и ответственен именно за этот процесс.
- Также именно он помогает правильному всасыванию кальция из кишечника.
- Он также не позволяет откладываться кальцию в глазном хрусталике.
Но в работе паращитовидной железы происходят сбои, которые приводят к серьезным изменениям во всем организме и очень важно вовремя определить, в чем проблема и устранить причину патологии
Симптомы
На ранних стадиях развития патологического процесса явные признаки отсутствуют. Нарушение в состоянии и функционировании железы при небольших размерах доброкачественного образования можно выявить только в ходе лабораторного исследования крови.
По мере развития опухоли и ее увеличения в размере начинают проявляться первые симптомы заболевания, которые (из-за их неспецифического и размытого характера) длительное время остаются без внимания. Общие признаки доброкачественного образования околощитовидной железы:
- постоянная усталость, несмотря на полноценный сон и отдых;
- сонливость;
- слабость;
- учащенное сердцебиение;
- перепады настроения;
- увеличенное потоотделение, вне зависимости от наличия или отсутствия физической нагрузки, температуры окружающей среды;
- внезапные вспышки агрессии и беспричинная раздражительность;
- тошнота, редко – рвота;
- отсутствие аппетита;
- частые приступы боли в горле при отсутствии ангины и других заболеваний верхних органов дыхательной системы.
Симптоматическая картина нарушений состояния и работы почек – признак аденомы при ее увеличении.
По мере того, как аденома развивается и увеличивается в размере, происходят изменения в функционировании паращитовидной железы, отвечающей за регулирование показателей кальция, необходимого для нормального взаимодействия центральной нервной системы и опорно-двигательного аппарата. Признаками аденомы при ее увеличении являются:
- симптоматическая картина нарушений состояния и работы почек;
- нарушения со стороны желудочно-кишечного тракта, постоянные запоры;
- боль и ломота в суставах и костях, возникающая внезапно;
- изменение голоса, в котором появляется хрипота.
На поздних стадиях развития патологического процесса, когда образование сильно увеличено, шея изменяется в объеме, со стороны опухоли появляется припухлость.