Переливание крови по группам крови: правила. универсальные доноры. таблица совместимости групп крови
Содержание:
- В каких случаях необходимо переливание крови?
- Что собой представляет переливание крови в истории
- Переливание крови новорожденному
- Иммунологические основы трансфузиологии
- Профилактика гемотрансфузионного шока
- Противопоказания
- Кровь как составная души человеческой
- Трансфузия крови
- Капля крови спасает жизнь, но может ее и погубить
- Виды гемотрансфузии
- Фурункул при беременности самолечение противопоказано
- Противопоказания к переливанию крови
- Подготовка к переливанию
- Подготовка
- Какие существуют виды гемотрансфузий?
В каких случаях необходимо переливание крови?
Из-за рисков при переливании крови, которые связаны с той или иной степенью чувствительности организма к компонентам чужеродного материала, определен жесткий список абсолютных и относительных показаний и противопоказаний к процедуре.
Абсолютные показания
Выраженная кровопотеря (свыше 15% от общего количества крови). При значительной потере крови нарушается сознание, наблюдается компенсаторное учащение сердцебиения, существует риск развития сопорозных состояний, комы.
Тяжелое шоковое состояние, вызванное избыточной кровопотерей либо другими факторами, которые можно устранить переливанием крови.
Любой шок требует срочного начала лечебных мероприятий, иначе велика вероятность смертельного исхода.
При купировании подавляющего большинства шоковых состояний часто нужно применение донорского материала (не всегда это цельная кровь).
Анемия, при которой концентрация гемоглобина ниже 70 г/л. Тяжелые разновидности анемии редко развиваются на фоне неполноценного питания, обычно их развитие обусловлено наличием в организме серьезных заболеваний, в числе которых злокачественные новообразования, туберкулез, язва желудка, болезни, которые связаны с нарушениями процессов свертывания.
Также тяжелая анемия постгеморрагического типа развивается на фоне выраженной кровопотери. Переливание крови, сделанное вовремя, позволяет восстановить потерянный объем гемоглобина и ценных элементов.
Травматические повреждения и сложные хирургические операции, при которых возникло массивное кровоизлияние. Любые хирургические вмешательства требуют наличия заранее заготовленных запасов донорской крови, которую перельют, если при проведении операции будет нарушена целостность стенок крупных сосудов. Особенно это касается сложных вмешательств, к которым относятся те, что проводятся в зонах расположения крупных сосудов.
Относительные показания
Анемия. При лечении анемии разной степени выраженности применяется переливание крови.
Эта процедура проводится при наличии особых показаний, в числе которых:
- Нарушения механизмов транспорта кислорода в венозную кровь (узнайте чем она насыщена на этой странице);
- Пороки сердца;
- Интенсивные кровоизлияния;
- Сердечная недостаточность;
- Атеросклеротические изменения в сосудах головного мозга;
- Сбои в работе легких.
Кровоизлияния, которые вызваны сбоями в механизмах гомеостаза. Гомеостаз — система, которая обеспечивает сохранение крови в жидком виде, управляет процессами свертывания и удаляет остатки свернувшейся крови.
Тяжелая интоксикация. В этих ситуациях применяется обменное переливание крови, которое показано для быстрого выведения ядов из организма. Эффективно при выведении ядовитых веществ, которые продолжительное время сохраняются в крови (акрихин, тетрахлорметан), и восстановлении после попадания в организм веществ, приводящих к распаду эритроцитов (свинец, нитрофенол, анилин, нитробензол, нитрит натрия).
Низкий иммунный статус. При нехватке лейкоцитов организм уязвим перед инфекциями, и в ряде случаев их можно восполнить с помощью донорского материала.
Нарушения в работе почек. Одним из симптомов тяжелой почечной недостаточности является анемия. Ее лечение начинается не во всех случаях и показано, если низкая концентрация гемоглобина может привести к развитию сердечной недостаточности.
Печеночная недостаточность. Переливание крови и ее элементов показано для коррекции нарушений в механизмах гомеостаза. Проводится при наличии показаний.
Онкологические заболевания, которые сопровождаются внутренними кровотечениями, нарушениями гомеостаза, анемиями. Трансфузия снижает риски развития осложнений, облегчает состояние пациента, помогает восстановиться после лучевой терапии и химиотерапии. Но цельная кровь не переливается, так как это ускоряет распространение метастазов.
Септическое поражение. При сепсисе переливание крови усиливает иммунную защиту, снижает выраженность интоксикации и применяется на всех этапах лечения. Эта процедура не проводится, если наблюдаются серьезные нарушения в работе сердца, печени, селезенки, почек и других органов, так как это приведет к ухудшению состояния.
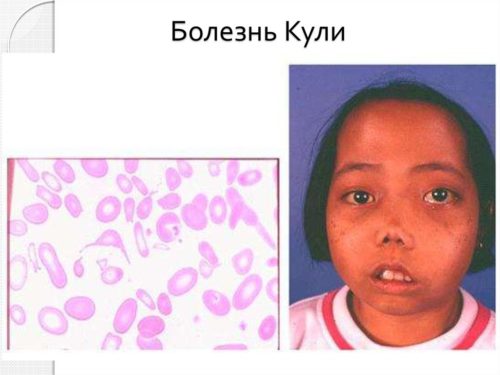
Гемолитическая болезнь у новорожденных. Гемотрансфузия — ключевой метод лечения этой патологии и до рождения ребенка, и после.
Также лечение переливанием крови проводится при тяжелом токсикозе и гнойно-септических заболеваниях.
https://youtube.com/watch?v=kyoFqbK_kMM
https://youtube.com/watch?v=kyoFqbK_kMM
https://youtube.com/watch?v=kyoFqbK_kMM
Что собой представляет переливание крови в истории
История переливая крови началась ещё во времена Гиппократа, вернее упоминается о лечении больных кровью здоровых людей. Судя по всему, больных заставляли пить кровь животных или людей. Во времена Средневековья и в эпоху Возрождения такой способ лечения не применялся.
Но в 60-х годах XVII века Уильям Гарвей сделал открытие системы кровообращения. Вначале европейцы опасались, что переливание крови может стать причиной появления нового биологического вида, но опыты на животных всё же проводили. В Лондоне и Париже переливали кровь от телят к собакам, от собак к лошадям, от овец к людям.
 Переливание крови от животного человеку
Переливание крови от животного человеку
Первым в мире реципиентом стал молодой человек по имени Артур Кога, бывший студентом Кембриджского университета. Один из очевидцев опыта писал, что студент не ладил с головой и его кровь нуждалась в некотором охлаждении. Со студентом ничего не случилось и чувствовал он себя прекрасно, что, видимо, объясняется некоторым несовершенством гусиных перьев и серебряных трубок, с помощью которых делали переливание крови.
В 1667 году практикующий врач, но уже из французов – Жан-Батист Дени провёл показательное прямое переливание крови от животных к человеку. Прошло оно достаточно удачно так, что ни сумасшедший Антуан Моро, ни шестнадцатилетний мальчик не пострадали.
Некоторые врачи пытались выяснить повлияет ли кровь донора на развитие тех же черт у реципиента. Многие опыты с переливанием оканчивались неудачей и поэтому его решили официально запретить во Франции в 1670 году, а в 1674 наложено вето и в Ватикане.
Первое переливание крови от человека к человеку произвёл английский практикующий врач Джеймс Бланделл, рекомендовавший делать его медленно и наблюдать за возможными проблемами при переливании. Если вдруг что-то пойдёт не так – он предлагал сменить донора.
В 1832 году акушер Вольф осуществил впервые такой вид гемотрансфузии роженице, умирающей от потери крови и осуществил удачно. После он провёл ещё шесть таких переливаний.
 Переливание крови роженице
Переливание крови роженице
В России в 19 веке врачи совершили лишь 60 операций гемотрансфузии для лечения пациентов. Но тогда ещё не знали законов совместимости по группам крови.
Лишь в 1901 году Карлом Ландштейнером были открыты три группы крови (в 1930 году он получил Нобелевскую премию), а через год Стурни и Декостелло – одни из учеников вышеупомянутого учёного, открыли 4 группу крови. Следовательно, гемотрансфузия стала привычной и повсеместной процедурой, а её распространению послужила Первая Мировая война.
В институте имени Александра Богданова учёными были разработаны методики сохранения свежей крови (это был 1926 год). Именно здесь доказали, что можно заменить не только саму кровь, но и её отдельные компоненты.
Между тем, учеными были разработаны способы для консервирования плазмы крови, чтобы лучше сохранить её. В результате чего были созданы специальные кровезаменители. Таким образом, эта процедура по переливанию крови продолжала совершенствоваться.
Переливание крови новорожденному
Детям кровь переливается на тех же основаниях, что и взрослым, но с индивидуальным расчетом дозы, конечно. В зону особого внимания гематологов, акушеров, трансфузиологов попадают дети, появившиеся на свет с гемолитической болезнью новорожденных (ГБН).

Новорожденному с гемолитической желтухой, обусловленной ГБН, проводится заменное переливание крови отмытой эритроцитной массой группы 0(I), совместимой по системе Rh. Кроме этого, младенцу до и после гемотрансфузии вводят 20% альбумин в дозе 7–8 мл/кг веса и плозмозамещающие растворы, которые вливаются только после переливания эрмассы.
После заменного переливания, если малыш имеет не первую группу крови, у него формируется временная химера, то есть, определяется не своя группа крови, а группа донора – 0(I).
Вообще, переливание крови новорожденному – очень сложная и ответственная работа, поэтому мы затронули эту тему лишь вскользь, не углубляясь в тонкости процесса.
Иммунологические основы трансфузиологии
Обязательным требованием к гемотрансфузионной
терапии является ее безопасность, прежде
всего иммунологическая . Трансфузия
компонентов крови является, по сути,
пересадкой ткани, и возможна только
после оценки совместимости крови донора
и реципиента.
Классификация групп крови основана на
наличии или отсутствии в плазменных и
клеточных элементах крови групповых
антигенов и антител. В настоящее время
известно более 200 групповых антигенов
крови, которые объединены в несколько
групповых антигенных систем. Групповые
антигены передаются по наследству, не
меняются в течение жизни, их набор
индивидуален у каждого человека.
Различают групповые антигенные системы
эритроцитов, лейкоцитов, тромбоцитов
и плазменных белков.
Профилактика гемотрансфузионного шока
Едва ли не единственным методом предупреждения развития гемотрансфузионного осложнения является отказ от переливания крови.  Однако вопрос о целесообразности его проведения должен обсуждаться с врачом.
Однако вопрос о целесообразности его проведения должен обсуждаться с врачом.
Процедура переливания крови обязательна для проведения в следующих случаях:
- Большая кровопотеря, возникшая в результате хирургического вмешательства или аварий;
- Патологии, касающиеся кровеносной системы организма;
- Анемия;
- Ярко выраженная интоксикация с высокой концентрацией отравляющих веществ;
- Гнойные инфекции;
- Хронические процессы воспалительного характера со снижением регенерации.
Перед началом переливания крови во время беседы с врачом, следует сообщить ему об опыте прошлых переливаний, аллергических реакциях на медикаменты, неблагополучной беременности, родах, а также о детях, страдающих надпочечной желтухой.
Переливание противопоказано при:
- Острой сердечной и легочной недостаточности;
- Расстройствах мозгового кровообращения;
- Пороках сердца;
- Тяжелых функциональных нарушениях печени и почек;
- Опухолях с распадом.
Со стороны медицинского персонала профилактические действия заключаются в следующем:
- Строгое соблюдение правил хранения донорской крови;
- Тщательное обследование доноров перед кровоотдачей;
- Правильное проведение серологических проб;
- Педантичное соблюдение всех правил переливания крови.
Проводить переливание могут только квалифицированный врач и медицинская сестра. Ответственность за проверку совместимости, а также за проведение биологических проб несет врач.
Справочно. Гемотрансфузии обязательно должны предшествовать трехкратные биологические пробы: с перерывами на 3 минуты пациенту вводятся пробы крови по 12 мл на скорости не более 50 капель в минуту.
В перерывах должно проводиться измерение уровня артериального давления, сердцебиения, анамнез с целью для определения возможных симптомов гемотрансфузионного шока.
Противопоказания
Аутогемотерапия заставляет собственный иммунитет бороться с болезнями. При некоторых заболеваниях и состояниях крайне нежелательно вмешиваться в работу защитных сил организма. Таким образом, переливание крови противопоказано при:
- онкологии;
- беременности;
- эпилепсии;
- туберкулёзе в активной форме;
- лактации;
- почечной недостаточности;
- сердечно-сосудистых патологиях в острых стадиях;
- месячных;
- психических болезнях в фазе обострения;
- алкогольном опьянении;
- повышенной температуре.
Во время беременности аутогемотерапия не проводится, поскольку вмешиваться в работу иммунной системы будущей мамы категорически запрещено
Кровь как составная души человеческой
Но сейчас, что удивляет любого образованного человека, находятся такие организации, которые практикуют средневековый отказ от методов гемотрансфузии, аргументируя это тем, что кровь является душой человека. Если перелить кровь донора к реципиенту, то больному передадутся положительные и отрицательные эмоции другого человека (а, если, точнее его грехи), поэтому такую процедуру производить над людьми нельзя. Одна из таких организаций – Свидетели Иеговы.
Но медицине чужды такие взгляды на души. Врачи пытаются, прежде всего, спасти жизнь человека. Для этого нужно определить группу крови и резус-фактор человека, а потом приступать к самой процедуре.
Трансфузия крови
Правила переливания крови подразумевают использования одноразового медицинского инструментария. Также необходимы специальные системы для переливания крови и ее компонентов с фильтром, который не дает сгусткам попасть в кровоток.

Сам принцип вливания ничем не отличается от обычной венепункции. Единственным нюансом является то, что препарат следует подогреть на водяной бане до комнатной температуры, а также аккуратно перемешать.
Сначала вводится примерно 10-20 миллилитров, после чего манипуляция приостанавливается с целью оценки состояния больного. Если развились такие симптомы, как одышка, учащенное дыхание, сердцебиение, боли в области поясницы – процедуру следует немедленно прекратить. Затем пациенту вводятся стероидные гормоны, несколько ампул раствора супрастина с целью предупреждения гемотрансфузионного шока.
Если таковые симптомы отсутствуют, повторяют введение 10-20 миллилитров еще 2 раза для того, чтобы окончательно убедиться, что не возникает нежелательных реакций. Препараты для введения реципиенту вводятся со скоростью не более 60 капель за минуту.
После того, как в пакете осталось незначительное количество крови, его убирают и кладут на хранение на двое суток. Это необходимо для того, чтобы при возникновении осложнений было легче установить их причину.
Все данные о процедуре должны быть зафиксированы в индивидуальной карте стационарного больного. Там указывают серию, номер препарата, ход операции, ее дату, время. Этикетку с пакета крови вклеивают туда же.
Наблюдение
После манипуляции пациенту назначается строгий постельный режим. Последующие 4 часа необходимо замерение таких показателей, как температура, пульс, давление. Любое ухудшение самочувствия говорит о развитии посттрансфузионных реакций, которые могут быть крайне тяжелыми. Отсутствие гипертермии говорит о том, что трансфузия была успешной.
Капля крови спасает жизнь, но может ее и погубить
Получая чужую цельную кровь, организм больного в большей или меньшей степени сенсибилизируется, поэтому, учитывая, что всегда существует опасность иммунизации антигенами тех систем, о которых мы не знаем, в настоящее время медицина почти не оставила абсолютных показаний к трансфузии цельной крови.
Абсолютным показанием к гемотрансфузии является тяжелое состояние больного, грозящее летальным исходом и ставшее результатом:
- Острой кровопотери (потеря составляет более 15% объема циркулирующей крови – ОЦК);
- Кровотечения, как следствие нарушения в системе гемостаза (конечно, лучше было бы перелить недостающий фактор, но его на тот момент может не оказаться в наличии);
- Шока;
- Тяжелой анемии, которую не относят к противопоказаниям;
- Травмы и тяжелые оперативные вмешательства с массивной кровопотерей.
Зато абсолютных противопоказаний для переливания цельной крови более чем достаточно, и основную долю их составляет различная патология сердечно-сосудистой системы. Кстати, для трансфузии некоторых компонентов (эритроцитной массы, например) они могут перейти в разряд относительных:
- Острый и подострый (подострый, когда имеется прогрессирование процесса с декомпенсацией кровообращения) септический эндокардит;
- Свежие тромбозы и эмболии;
- Тяжелые расстройства мозгового кровообращения;
- Отек легкого;
- Миокардиты, миокардиосклероз;
- Пороки сердца с нарушением кровообращения 2Б – 3 степени;
- Артериальная гипертензия, стадия – III;
- Выраженный атеросклеротический процесс сосудов головного мозга;
- Нефросклероз;
- Кровоизлияния в сетчатку глаза;
- Острая ревматическая лихорадка и атака ревматизма;
- Хроническая почечная недостаточность;
- Острая и хроническая печеночная недостаточность.
К относительным противопоказаниям относят:
- Общий амилоидоз;
- Диссеминированный туберкулез легких;
- Повышенную чувствительность к белкам, белковым препаратам, аллергические реакции.
Виды гемотрансфузии
Медики классифицируют переливание по двум критериям: способу осуществления и пути введения.
Выделяют такие виды гемотрансфузии:
- Непрямой. Введение пациенту определенных компонентов донорской крови: плазмы, эритроцитов или лейкоцитарной массы.
- Прямой. Биоматериал поступает напрямую от донора к реципиенту. Процедура осуществляется при помощи шприца и использования специального аппарата.
- Обменный. Чаще всего назначается при почечной недостаточности, гемотрансфузионном шоке. У больного изымают определенное количество биоматериала и замещают донорским в таком же объеме.
- Аутогемотрансфузия. Переливание собственной крови пациента, забор которой осуществлялся за несколько часов до операции.
По путям введения различают следующие способы переливания:
- в вену (самая распространенная методика);
- в аорту;
- в костный мозг;
- в артерию.
Фурункул при беременности самолечение противопоказано
Процесс их образования ничем не отличается от стандартного протекания заболевания, при этом необходимо учитывать тот факт, что организм в этот период переживает сильную перенастройку.
Эффективное быстрое лечение должно уберечь женщину и ребенка от осложнений и проблем.
Фурункул возникает вследствие воспаления волосяного фолликула, процесс сопровождается образованием гноя и интоксикацией организма.
Существует несколько разновидностей фурункулов, гнойник больших размеров называется карбункулом. Чаще всего это два расположенных поблизости фурункула, они находятся глубоко под кожей, в результате чего возникает воспаление и болезненная отечность.
Карбункулы представляют большую опасность по сравнению с фурункулами, так как вытекший гной может попасть в кровеносную систему.
Локализованный фурункулез сопровождается образованием большого количества гнойников на небольшом участке кожи, в некоторых случаях они могут быть достаточно крупных размеров.
Острый фурункулез сопровождается одновременным появлением фурункулов, в некоторых случаях процесс может занимать 1-2 дня.
Различают три основные стадии развития заболевания:
- Ярко-красная инфильтрация вокруг волосяного фолликула, процесс сопровождается увеличением и уплотнением инфильтрата в размерах, наблюдается повышение болезненности, отек окружающих тканей, ощущения покалывания.
Стадия нагноения и некроза начинается на 3-4 день с начала его образования, в этот период формируется типичный гнойно-некротический стержень, выходящий на поверхность в виде пустулы.
Процесс сопровождается повышением температуры до 38 градусов и резко выраженной болезненностью в зоне фурункула.
На пике вскрывается покрышка фурункула, через отверстие выходит гной и некротический стержень, симптомы интоксикации снижаются.
Стадия заживления сопровождается формированием грануляционной ткани в кратере, который остался после вскрытия гнойника.
Фурункул — программа «Жить здорово!»
Основным признаком считается возникновение гнойника, который проходит в своем развитии три стадии, весь процесс занимает примерно десять дней.
Второй этап заболевания сопровождается признаками интоксикации: снижением аппетита, головной болью, слабостью, недомоганием.
Иногда образование фурункула отличается стертой картиной, некротический стержень не образуется.
В результате перекрытия фурункулом слухового прохода происходит снижение слуха.
Противопоказания к переливанию крови
Основные противопоказания к переливанию крови таковы.
- Нарушение сердечной деятельности, особенно пороки, воспалительные процессы, выраженная гипертоническая болезнь, кардиосклероз.
- Патологии кровотока, особенно головного мозга.
- Тромбоэмболические состояния.
- Отек легких.
- Интерстициальный нефрит.
- Обострение бронхиальной астмы.
- Тяжелые аллергические реакции.
- Патологии обменных процессов.
Группа риска по проведению гемотрансфузий включает лиц, которым проводились такие вмешательства до 30 дней назад, женщины, имевшие осложнения при беременности или родах, а также родившие детей с гемолитической болезнью новорожденных, рак 4й стадии, заболевания кроветворных органов, тяжелые инфекционные заболевания.
Подготовка к переливанию
Процедура начинается с формальностей. В первую очередь больной должен ознакомиться с вероятными рисками данной манипуляции и подписать все необходимые документы.
Следующий этап – проведение первичного исследования групповой принадлежности и резус-фактора крови по системе АВО с применением цоликлонов. Полученные сведения фиксируются в специальном регистрационном журнале медучреждения. Затем изъятый образец ткани отправляют в лабораторию для уточнения фенотипов крови по антигенам. Результаты исследования указываются на титульном листе истории болезни. Для больных, имеющих в анамнезе осложнения переливания плазмы или других компонентов крови, а также беременных и новорожденных трансфузионную среду подбирают индивидуально в лаборатории.
В день проведения манипуляции у реципиента берут кровь из вены (10 мл). Половину помещают в пробирку с антикоагулянтом, а остальную отправляют в емкость для проведения ряда анализов и биологических проб. При переливании плазмы или любых других компонентов крови, помимо проверки по системе АВО, материал тестируют на предмет индивидуальной совместимости по одному из методов:
- конглютинации с полиглюкином;
- конглютинации с желатином;
- непрямой реакции Кумбса;
- реакции на плоскости при комнатной температуре.
Это основные виды проб, какие проводят при переливании плазмы, цельной крови или ее отдельных компонентов. Другие анализы назначаются больному по усмотрению врача.
С утра нельзя ничего есть обоим участникам процедуры. Переливание крови, плазмы совершают в первой половине дня. Реципиенту рекомендуется очистить мочевой пузырь и кишечник.

Подготовка
Производится определение группы крови, резус-фактора для правильного выбора донора. Проводятся все анализы для проверки органов дыхания, сердечно – сосудистого строя, мочевых каналов.
Подготавливать человека к переливанию крови начинают за несколько дней до процедуры. За двое суток до процедуры кровь донора проверяют на наличие аллергических взаимодействий. Накануне выполнения процедуры пациент обязан очистить кишечный тракт и мочевой пузырь.
Применение компонентов
Весьма существенно сделать верную альтернативу трансфузии, потому что бывает не одна манипуляция. К примеру, если лечат малокровие, патологии свёртываемости крови, лейкопению или тромбоцитопению дозволено применять компонентное переливание. Выбирают необходимые компоненты крови, а оставшиеся отсылают на сохранения в лабораторию на случай надобности.
В медицине выявлено, что централизованные элементы доставляют огромную выгоду, нежели общая трансфузия.
Есть надобность обозначить, что ограничения относятся напрямую к общей крови. Пациенту смогут не подойти новообразованные антитела. Небезопасны результаты тем, что смогут спровоцировать аллергические рефлексы при вторичном переливании. Рекомендуются общую кровь использовать только при сложных случаях.
https://youtube.com/watch?v=R4Wbcs_F4i0
Какие существуют виды гемотрансфузий?
Выделяют пять основных разновидностей гемотрансфузии, в зависимости от метода переливания.
Прямое переливание
Показано, если:
- Непрямое вливание не показало результативности, а состояние пациента критическое (шок, 30-50% потерянной крови);
- У пациента с гемофилией обширное кровоизлияние;
- Обнаружены нарушения в гемостатических механизмах.
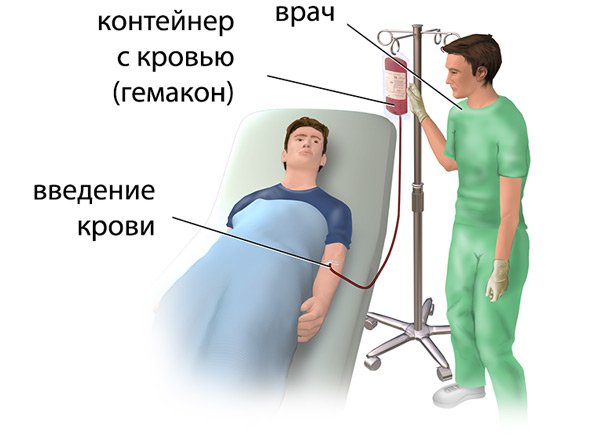 Процедура переливания крови
Процедура переливания крови
Обменное переливание
Проводится при:
- Гемолитической желтухе у новорожденных;
- Шоковом состоянии, которое развилось после неудачного переливания крови;
- Острой почечной недостаточности;
- Отравлении токсическими веществами.
Переливание пациенту его собственную кровь (аутогемотрансфузия).
Показания к переливанию:
- Проблемы в подборе подходящего донора;
- Повышенные риски при переливании донорского материала;
- Индивидуальные особенности (редкая группа, бомбейский феномен).
 Совместимость крови
Совместимость крови
Противопоказания:
- Низкая концентрация белка;
- Сердечная недостаточность 2 степени и выше;
- Выраженный дефицит веса;
- Систолическое давление ниже 100 мм;
- Психические заболевания, которые сопровождаются нарушениями сознания;
- Сбои в процессах мозгового кровоснабжения;
- Онкологические заболевания в терминальной стадии;
- Нарушения в работе печени или почек;
- Воспалительные реакции.
Реинфузия
Эта методика проведения считается частью аутогемотрансфузии, так как пациенту вводят его собственную кровь. Если при оперативном вмешательстве открылось кровотечение и жидкость попала в одну из полостей организма, ее собирают и вводят обратно. Также эта методика практикуется при травматических повреждениях внутренних органов и сосудов.
Реинфузионное переливание крови не практикуется, если:
- Кровь была в брюшной полости дольше суток;
- У пациента есть онкологическое заболевание;
- Повреждение затронуло полые органы грудной и брюшной зоны (кишечник, желудок, мочевой пузырь, бронхи, пищевод, желчный пузырь).
Также гемотрансфузия подразделяется по способам введения:
Внутривенное. Осуществляется либо с помощью шприца (венепункция), либо с помощью катетера (венесекция). Катетер подключается в подключичную вену, и через него поступает донорский материал. Может устанавливаться на продолжительное время.
Внутриартериальное. Осуществляется в следующих случаях: при остановке сердцебиения и дыхания, которые были вызваны обширной потерей крови, при низкой эффективности классических вливаний в вену, при остром шоковом состоянии, во время которого наблюдается выраженное снижение кровяного давления.
В процессе переливания крови используют артерии в бедре и в плече. В отдельных случаях введение осуществляется внутриаортально — кровь направляют в аорту, самую большую артерию организма.
Внутрисердечное. Эта процедура делается в крайне редких случаях, когда альтернативных вариантов нет. Донорский материал вливают в левый желудочек сердца.
Внутрикостное. Применяется только в тех случаях, когда другие способы переливания крови недоступны: при лечении ожогов, которые покрывают обширную часть тела. Для введения материала подходят кости, которые содержат трабекулярное вещество. Наиболее удобны для этой цели следующие зоны: грудная, пяточная, бедренная кости, подвздошный гребень.