Респираторный дистресс-синдром (рдс) у новорожденных детей: что это такое, лечение, причины, признаки, симптомы
Содержание:
- Респираторный дистресс-синдром (РДС): причины и как развивается, симптоматика, лечение
- E.Хориоамнионит
- Возможные осложнения
- Механизмы развития
- Синдром дыхательных расстройств у новорожденных
- Симптомы
- Этиология
- Профилактика
- Диагностика
- Диагностика
- Диагноз и рекомендуемые клинические исследования
- Симптомы
- Принципы диагностики
- Диагностика
Респираторный дистресс-синдром (РДС): причины и как развивается, симптоматика, лечение
Респираторный дистресс-синдром (РДС) — острая легочная патология, угрожающая жизни больного и проявляющаяся симптомами двусторонней диффузной инфильтрации легких, альвеолярного коллапса, гипоксемии. При повреждении легочных структур нарушается газообмен и транспорт кислорода в легкие. Состояние больных критическое, патология быстро прогрессирует. Альвеолярно-капиллярные мембраны набухают и отекают, образуются межклеточные щели, развивается интерстициальный отек. Нарушенный газообмен не обеспечивает потребностей организма в кислороде. В крови накапливается углекислота, развивается гиперкапния, что приводит к появлению смертельно опасных осложнений.
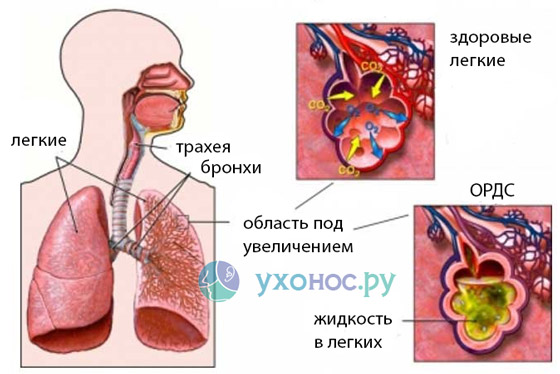
Впервые синдром был описан Эсбахом в прошлом столетии и назван аналогично дистресс-синдрому новорожденных, обусловленному врожденным дефицитом сурфактанта. Развивается данный симптомокомплекс у недоношенных новорожденных, появившихся на свет путем кесарева сечения, а также у детей, родившихся от матерей, больных сахарным диабетом.
Причинами острого респираторного дистресс-синдрома (ОРДС) являются легочные и внелегочные патологии.
Заболевания легких, приводящие к развитию ОРДС:
- Воспаление легких инфекционного происхождения,
- Травмы и ушибы легких,
- Аспирация жидкости,
- Легочное кровотечение,
- Трансплантация легкого,
- Радиационный пневмонит,
- Пневмоторакс,
- Тромбоэмболия легочной артерии,
- Отравление токсическими газами.
К внелегочным причинам дистресс-синдрома относятся:
- Тяжелые травмы,
- Ожоги,
- Сепсис,
- Трансплантация костного мозга,
- Передозировка лекарств или наркотиков,
- Массивная гемотрансфузия,
- Обширные оперативные вмешательства,
- Шок,
- ДВС-синдром,
- Уремия, кетоацидоз,
- Панкреонекроз,
- Системные патологии,
- Онкозаболевания,
- Переохлаждение и перегревание организма.
В основе острого респираторного дистресс-синдрома лежит диффузное воспаление легких, в котором выделяют три стадии: экссудация, пролиферация и фиброз.
- Во время экссудации в кровь выделяются цитокины и простагландины, активирующие макрофаги и нейтрофилы. Последние прикрепляются к эндотелию кровеносных сосудов и эпителию альвеол, повреждая их. Изменяется тонус мускулатуры бронхов и реактивность сосудов, нарушается альвеолярно-капиллярный барьер, экссудат проникает в легкие. При поражении альвеолоцитов возникает дефицит сурфактанта, альвеолы спадают, растяжимость легких снижается. Под воздействием медиаторов воспаления легочные сосуды спазмируются и обтурируются тромбами, повышается давление в МКК. Проницаемость легочных мембран повышается, развивается отек легочной ткани, газообменная функция нарушается.
- Затем наступает стадия пролиферации. Экссудат в легких рассасывается, возникает лимфоцитарная инфильтрация, образуется новый сурфактант, легкие восстанавливаются. У больных при этом сохраняется одышка и тахипноэ.
- Пролиферативная стадия переходит в фибротическую. Через поврежденный эндотелий в альвеолы проникают белковые молекулы, на стенках выпадает фибрин, вместе с которым в просвет альвеол попадают эритроциты и макрофаги. В легких накопленный фибрин ремоделируется, что приводит к развитию фиброза.
E.Хориоамнионит
Клинические симптомы:
При повышении температуры тела у беременной с ПРПО более 37,5 С˚ диагноз хориоамнионита ставится при наличии двух и более признаков:
•Тахикардия у матери более 100 уд/мин.
•Болезненность матки при пальпации.
•Гноевидные выделения из матки.
•Гнилостный запах амниотической жидкости.
•Тахикардия у плода более 160 уд/мин (риск инфицирования 50%).
•Лейкоцитоз со сдвигом формулы влево.
Развитие инфекции в первые 12 час после ПРПО свидетельствует о её существовании до разрыва оболочек. При развитии инфекции после 72 час безводного промежутка, ее причиной можно считать ПРПО.
Субклинический хориоамнионит.
В каждом случае повышения температуры тела у беременной, без видимых на то причин, следует заподозрить хориоамнионит и исключить флебит, инфекцию верхних дыхательных и мочевыводящих путей. Развитие родовой деятельности на фоне гипертермии повышает вероятность хориоамнионита. Отсутствие эффекта от токолиза является косвенным признаком инфицирования АЖ.
Возможные осложнения
Респираторный дистресс-синдром может быстро ухудшить состояние новорожденного в течение первых дней его жизни и даже стать причиной летального исхода. Вероятные последствия патологии связаны с недостатком кислорода или с неправильной тактикой лечения, к ним относятся:
- скопление воздуха в средостении;
- умственная отсталость;
- слепота;
- тромбоз сосудов;
- кровоизлияния в мозг или легкие;
- бронхолегочная дисплазия (неправильное развитие легких);
- пневмоторакс (попадание воздуха в полость плевры со сдавлением легкого);
- заражение крови;
- почечная недостаточность.
Осложнения зависят от тяжести заболевания. Они могут быть выражены значительно или вообще не проявиться. Каждый случай индивидуален. Необходимо получить подробную информацию у лечащего врача по дальнейшей тактике обследования и лечения малыша. Матери ребенка понадобится поддержка близких. Будет полезна и консультация психолога.
Механизмы развития
В основе данной патологии лежит воспалительный процесс, в котором задействованы гуморальные (растворенные в крови) и клеточные элементы. Первые из них включают активацию в крови системы комплемента, цитокинов, простагландинов и выброс различных биологически активных веществ. Клеточное звено представлено активированными лейкоцитами, тромбоцитами, макрофагами. Их совместное влияние приводит к повреждению альвеолярного эпителия и эндотелия сосудов, что увеличивает сосудистую проницаемость и обуславливает спазм легочных капилляров и повышение давления в них. В результате наблюдается выраженное пропотевание плазмы, форменных элементов в альвеолы и интерстиций (пространство между альвеолами и капиллярами). На этом фоне отмечается вторичное снижение активности сурфактанта, защищающего альвеолы изнутри. Таким образом развивается отек легких и участки их спадения – ателектаз.
Следует выделить наиболее значимые звенья патологической цепи при РДСВ:
- гиповентиляция альвеол, то есть снижение поступления в них воздуха;
- нарушение соотношения между вентиляцией и диффузией газов крови, когда с эритроцитами поступает все меньше кислорода;
- шунтирование (попадание) венозной крови в артериальное русло;
- гипоксия (кислородное голодание) тканей.
С точки зрения патоморфологии в течении болезни можно выделить 3 фазы:
- острая (продолжается до 5 суток; для нее характерен отек легких, повреждение легочных капилляров и альвеолярных клеток, снижение синтеза сурфактанта, формирование микроателектазов);
- подострая (интерстициальное и бронхоальвеолярное воспаление);
- хроническая, которая связана с разрастанием соединительной ткани, утолщением альвеоло-капиллярной мембраны, выраженной пролиферацией фибробластов (размножением клеток, образующих соединительную, рубцовую ткань) и синтезом коллагена, изменениями в сосудистом русле.
Синдром дыхательных расстройств у новорожденных
Подробности 14 ноября 2016 Синдром дыхательных расстройств (СДР), по данным ВОЗ, занимает одно из ведущих мест в структуре перинатальной смертности. Летальность детей с СДР, по данным различных авторов, составляет от 35 до 75%. Чаще встречается у недоношенных детей, реже — у доношенных. К. А.
Сотникова указывает, что термин “синдром дыхательных расстройств” является условным.
По ее определению, “под синдромом дыхательных расстройств подразумевают особое клиническое состояние новорожденного, которое характеризуется ранним возникновением (в первые 2 сут жизни) и зачастую бурным нарастанием на фоне значительного угнетения жизненно важных функций организма симптомов дыхательной недостаточности”.
Одной из основных причин СДР являются пневмопатии (гиалиновые мембраны, ателектазы, обширные кровоизлияния в легких, отечно-геморрагический синдром, врожденные пороки развития легких, спонтанный пневмоторакс) и внутриутробные пневмонии.
В патогенезе, независимо от причины, вызвавшей СДР, основное значение имеют дефицит сурфактанта и обтурационный синдром, гипоксия, метаболический ацидоз, нарушениеобмена веществ, приводящие кизменению гомеостаза и нарушению функций центральной и вегетативной нервной системы, эндокринной и сердечно-сосудистой систем, нарушению соотношения между вентиляцией и кровотоком, угнетению иммунитета. Большое значение имеют нарушение соотношения между вентиляцией и кровотоком в легких, повышение проницаемости сосудов. Дефициту сурфактанта в настоящее время придают ведущее значение в патогенезе. Считают, что полностью система сурфактанта созревает к 35–36-й неделе внутриутробного развития. У ребенка, родившегося до этого срока, имеющиеся запасы сурфактанта обеспечивают начало дыхания, его недостаток приводит к спадению альвеол на выдохе, резкому возрастанию работы дыхательных мышц. Вследствие спадения альвеол непрерывного газообмена в легких не происходит, что приводит к развитию гипоксемии, гиперкапнии.
Диагноз СДР традиционно ставится на основании данных анамнеза, клинических и рентгенологических симптомов. Рентгенологически определяется характерная для СДР триада признаков, появляющаяся уже в первые часы заболевания:
- диффузное снижение прозрачности легочных полей
- ретикулогранулярная сетчатость
- наличие полосок просветления в области корня легкого (воздушная бронхограмма)
В тяжелых случаях возможно тотальное затемнение легочных полей, границы сердца могут не дифференцироваться.
В последнее время в арсенале медиков появились методы, определяющие степень зрелости как самой легочной ткани, так и системы сурфактанта.
В качестве самого распространенного и информативного теста используется определение отношения лецитина к сфингомиелину в околоплодных водах, трахеальной жидкости или аспирате содержимого желудка при рождении.
Используется также «пенный» тест: при добавлении этанола в жидкость, содержащую сурфактант, и встряхивании образуется пена.
Эти же методы могут использоваться и при пренатальной дианостике, но вопрос об амниоцентезе должен решаться индивидуально и при сроке беременности не менее 32 недель, так как в более ранние сроки гестации незрелость легких не вызывает сомнений, а ведение беременности предполагает минимум инвазивных исследований.
Этиологическим методом лечения является введение экзогенных сурфактантов. Применение их возможно как с профилактической, так и с терапевтической целью.
Препараты сурфактанта относятся к четырем категориям:
- естественные препараты, полученные из амниотической жидкости человека (при разрешении доношенной беременности путем кесарева сечения)
- естественные препараты, полученные из измельченных легких поросят и телят
- полусинтетические смеси измельченных легких теленка с дипальмитоилфосфатидилхолином (ДПФХ)
- полностью синтетические сурфактантные препараты.
При применении естественных сурфактантов быстрее наступает клинический эффект, но конечные результаты лечения не отличаются от таковых при назначении искусственных сурфактантов.
Предполагается, что сурфактант, выделенный из легких телят и поросят, может вызвать иммунологическую реакцию на чужеродный белок, но убедительных данных получено не было.
Наиболее естественный для ребенка сурфактант из амниотической жидкости не может широко использоваться, так как для лечения одного ребенка требуется использование амниотической жидкости от 10 операций кесарева сечения.
Симптомы
В клинической картине респираторного дистресс-синдрома взрослых медики выделяют четыре периода. Первый является скрытым (когда происходит влияние фактора-причины). Длится период сутки после контакта организма с причинным фактором. Происходит патофизиологические и патогенетические изменения. Но никакие симптомы не проявляются, изменений на рентгенограмме также нет. Но в этом периоде у больного можно обнаружить тахипноэ, когда он делает более 20 дыханий за минуту.
Второй период называется периодом начальных изменений. Он фиксируется в 1-2 сутки от начала действия этиологического фактора. Начинают выявляться симптомы, прежде всего, это тахикардия и выраженая одышка. Аускультативные методы определяют жесткое везикулярное дыхание и рассеянные сухие хрипы. Рентген обнаруживают усиление сосудистого рисунка, особенно в периферических отделах. Такие изменения говорят, что начинается интерстициальный отек легких. Исследование газового состава крови не показывает отклонений, или может быть выявлено незначительное снижение РаО2.
Третий период называется развернутым или периодом выраженных клинических проявлений. Симптомы выражены ярко, говорят об острой дыхательной недостаточности. У человека наблюдают выраженную одышку. В акте дыхания принимает участие вспомогательная мускулатура. Наблюдается раздуванием крыльев носа, втягивание межреберных промежутков. Также хорошо выражен диффузный цианоз. При аускультации сердца обнаруживают глухость сердечных тонов и тахикардию, существенно падает артериальное давление (АД).
В этой фазе перкуссионные методы исследования выявляют притупленный перкуторный звук, в основном в задненижних отделах, аускультативно обнаруживается жесткое дыхание, иногда и сухие хрипы. Если обнаружены влажные хрипы и крепитация, это говорит о появлении жидкости в альвеолах, что называется в медицине альвеолярным отеком легких, который может быть как незначительно, так и сильно выраженным. Рентгенография легких показывает выраженный интерстициальный отек легких, а также двусторонние инфильтративные тени неправильной облаковидной формы, сливающиеся с корнями легких и друг с другом. Часто в краевых отделах средней и нижней долей на фоне усиленного сосудистого рисунка появляются очаговоподобные тени. В этом периоде сильно снижается РаО2 — 50 мм рт.ст., даже если проводится ингаляция О2.
Четвертый период называется терминальным. В нем сильно прогрессирует дыхательная недостаточность, развивается выраженная артериальная гипоксемия и гиперкапния, метаболический ацидоз. Формируется острое легочное сердце по причине нарастающей легочной гипертензии. IV период респираторного дистресс-синдрома взрослых характеризуется такой симптоматикой:
- профузная потливость
- выраженная одышка и цианоз
- резкое падение артериального давления вплоть до коллапса
- глухость сердечных тонов тахикардия, часто также различные аритмии
- влажные хрипы в большом количестве (разного калибра) в легких, обильная крепитация
- кашель с пенистой мокротой розового оттенка
В этой стадии развиваются признаки усиливающейся легочной гипертензии и синдрома острого легочного сердца. На легочной артерии фиксируют расщепление и акцент II тона. Среди ЭКГ признаков стоит отметить выраженное отклонение электрической оси сердца вправо, высокие остроконечные зубцы Р в отведениях II, III, avF, V1-2. Рентгенограмма обнаруживает признаки повышения давления в легочной артерии, выбухание ее конуса.
Для четвертой стадии синдрома типично развитие полиорганной недостаточности. Нарушается функционирование почек, потому проявляются:
- протеинурия
- олигоанурия
- микрогематурия
- цилиндрурия
- повышением содержания в крови мочевины
- повышением содержания в крови креатинина
Функция печени также нарушается, потому появляется легкая желтушность, сильно повышается количество в крови фруктозо-1-фосфаталь-долазы, аланиновой аминотрансферазы и лактатдегидрогеназы. Нарушается функция головного мозга: больной становится заторможенным, наблюдаются головокружения, головные боли, могут быть симптомы нарушения мозгового кровообращения. При исследовании газового состава крови фиксируют гиперкапнию и глубокую артериальную гипоксемию. Проводят исследование кислотно-щелочного равновесия, которое выявляет метаболический ацидоз.
Этиология
Причины развития СДР:
— дефицит образования и выброса сурфактанта
— качественный дефект сурфактанта
— ингибирование и разрушение сурфактанта
— незрелость структуры легочной ткани
Факторами риска развития СДР являются:
— недоношенность
— внутриутробные инфекции
— перинатальная гипоксия и асфиксия
— сахарный диабет у матери
— острая кровопотеря в родах
Кроме того, частота патологии увеличена
у детей с:
— внутрижелудочковыми кровоизлияниями
и перивентрикулярными поражениями
— транзиторной гипофункцией щитовидной
железы и надпочечников
— гиповолемией
— гипероксией
— при общем охлаждении
— у второго близнеца из двойни
Профилактика
Специфическая профилактика ОРДС отсутствует. Чтобы предотвратить развитие патологии, необходимо остерегаться воздействия стрессовых повреждающих факторов: своевременно лечить инфекционные заболевания легких, избегать травм грудной клетки, не вдыхать токсические вещества. Врачам следует тщательно контролировать процесс переливания крови.
- Для этого беременным женщинам назначают «Дексаметазон», «Бетаметазон», которые способствуют созреванию сурфактанта в легких. Польза правильного профилактического применения лекарственных препаратов для новорожденного должна превосходить потенциальный риск и выражаться в снижении перинатальной заболеваемости и смертности.
- Для лечения гипертензии беременным назначают «Эуфиллин».
- Легкие быстрее созревают у плода под влиянием «Фолликулина», «Метионина», «Эссенциале», «Лазолвана» и «Бромгексина».
Профилактику дистресс-синдрома не проводят женщинам на сроке более 34 недель.
Своевременная диагностика ОРДС и адекватная терапия позволяют вылечить даже новорожденных. В противном случае дистресс-синдром приводит к смерти больных. При развитии полиорганной недостаточности частота летальных исходов возрастает во много раз. Смертность больных зависит от легочной дисфункции. После перенесенного заболевания легкие могут восстановить почти нормальную функцию.
Диагностика
Клинические проявления респираторного дистресс-синдрома у взрослых не являются специфическими (то есть, проявляются не только при данном состоянии). Поэтому для подтверждения диагноза потребуются физикальное исследование (ощупывание грудной клетки, которое выявит нарастание жесткости и неэластичности ее элементов, простукивание и выслушивание фонендоскопом), а также дополнительные методы диагностики – инструментальные и лабораторные.
Из инструментальных методов самые информативные – это:
- рентгенография легких;
- электрокардиография.
Из лабораторных методов диагностики показательными при респираторном дистресс-синдроме являются следующие:
- общий анализ крови;
- общий анализ мочи;
- определение газового состава крови с измерением парциального давления кислорода и углекислого газа;
- исследование кислотно-щелочного баланса (pH артериальной крови составляет ниже 7,3).
В первом периоде дистресс-синдрома изменения при инструментальных и лабораторных исследованиях выявлены не будут.
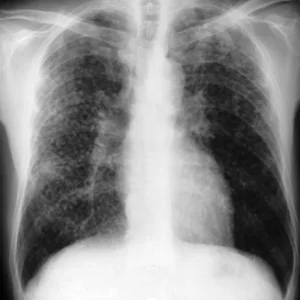 Во втором периоде изменяется рентгенологическая картина – сосудистый рисунок легких более выраженный, особенно в отделах легкого, более отдаленных от его корня. Это свидетельствует о начавшемся отеке легкого. Газовый состав крови или не изменен, или выявляется несущественное снижение парциального давления кислорода.
Во втором периоде изменяется рентгенологическая картина – сосудистый рисунок легких более выраженный, особенно в отделах легкого, более отдаленных от его корня. Это свидетельствует о начавшемся отеке легкого. Газовый состав крови или не изменен, или выявляется несущественное снижение парциального давления кислорода.
В третьем периоде на рентген-снимке видно выбухание легочной артерии (из-за повышения давления в ней), а ЭКГ продемонстрирует перегрузку правых отделов сердца.
В четвертом периоде во время рентгенографии и электрокардиографии будут выявлены признаки сильно перегруженных правых отделов сердца – фактически это признаки легочного сердца (состояния, когда из-за перегрузки расширены правые отделы сердца). В крови обнаруживают критическое нарастание количества углекислого газа и прогрессирующее снижение количества кислорода.
- креатинина;
- мочевины.
В моче будут выявлены:
- протеинурия (выделение белка с мочой);
- микрогематурия (кровь в моче, которая при визуальном осмотре не определяется, но ее можно выявить при исследовании мочи под микроскопом);
- цилиндрурия (выделение с мочой цилиндров – специфических слепков из слущенных эпителиальных клеток, эритроцитов, лейкоцитов и частичек жира).
Повреждение печени в рамках полиорганной недостаточности фиксируют на основании значительного повышения в крови некоторых ферментов печени, которые высвобождаются в кровь по причине разрушения ее клеток (это аланинаминотрансфераза и лактатдегидрогеназа).
Диагностика
Данное заболевание выявляется методом оценки клинических проявлений, а также на основании данных лабораторных исследований, таких как:
- анализ крови для определения уровня лейкоцитов;
- пульсоксиметрия для определения уровня кислорода в крови;
- анализ на содержание в крови других газов;
- бактериологический анализ крови;
- рентгенологические обследования легких.
Важно провести своевременный скрининг плода для дифференциации дистресс синдрома с другими заболеваниями, такими как:
- Временное учащение дыхания, которое нередко возникает у детей после кесарева сечения. Данная патология самостоятельно проходит с течением времени, не требует какого – либо специфического лечения.
- Заражение крови или врожденная пневмония. При данных заболеваниях у ребенка обнаруживаются воспалительные элементы в крови, а рентгенограмма показывает отчетливые темные пятна в легких.
- Аспирация меконием. Ребенок в процессе родов может вдохнуть меконий (первородный кал) что также приводит к нарушению дыхания. Однако, данная проблема имеет свои характерные симптомы, которые при ДСН не обнаруживаются.
- Повышение давления в области легких. При данной патологии отсутствуют симптомы, характерные для ДСН.
- Отсутствие или недостаточное развитие легких. Данный недуг обнаруживается методом УЗИ еще во внутриутробном периоде развития ребенка.
- Грыжа в области диафрагмы (смещение органов из брюшной полости в грудную) определяется при помощи рентгена в первые дни жизни ребенка.
Диагноз и рекомендуемые клинические исследования
Для РДС характерна появляющаяся в первые 6 ч после родов триада рентгенологических признаков: диффузные очаги пониженной прозрачности, воздушная бронхограмма, уменьшение воздушности легочных полей.
Эти распространенные изменения наиболее отчетливо выявляются в нижних отделах и на верхушках легких. Помимо этого заметны уменьшение объема легких, кардиомегалия различной степени выраженности. Нодозно-ретикулярные изменения, отмечающиеся при рентгенологическом исследовании, по мнению большинства авторов, представляют собой рассеянные ателектазы.
Для отечно-геморрагического синдрома типичны «размытая» рентгенологическая картина и уменьшение размеров легочных полей, а клинически — выделение пенистой жидкости с примесью крови изо рта.
Если указанные признаки не выявляются при рентгенологическом исследовании спустя 8 ч после родов, то диагноз РДС представляется сомнительным.
Несмотря на неспецифичность рентгенологических признаков, проведение исследования необходимо для исключения состояний, при которых иногда требуется хирургическое вмешательство. Рентгенологические признаки РДС исчезают спустя 1—4 недели в зависимости от тяжести заболевания.
Рекомендуемые методы исследования:
■ рентгенологическое исследование грудной клетки;
■ определение показателей КОС и газов крови;
■ общий анализ крови с определением числа тромбоцитов и вычислением лейкоцитарного индекса интоксикации;
■ определение гематокрита;
■ биохимический анализ крови;
■ УЗИ головного мозга и внутренних органов;
Симптомы
Клиническая картина разворачивается непосредственно после родов, через несколько минут или часов. Все симптомы указывают на острую дыхательную недостаточность:
- Тахиапноэ — дыхание с частотой выше 60 вдохов в минуту, с периодическими остановками.
- Раздувание крыльев носа (вследствие пониженного аэродинамического сопротивления), а также втяжение межреберных промежутков и в целом грудной клетки при вдохе.
- Синюшность кожных покровов, посинение носогубного треугольника.
- Дыхание тяжелое, на выдохе слышны «хрюкающие» шумы.
Для оценки тяжести симптомов используют таблицы, например шкала Даунса:
Принципы диагностики
Женщинам, которые находятся в группе риска, проводят амниоцентез и исследуют в полученной пробе околоплодных вод содержание липидов.
Ранняя диагностика РДС крайне важна. У женщин из группы риска рекомендуется проведение пренатальной диагностики. Для этого исследуют липидный спектр околоплодных вод. По его составу судят о степени зрелости легких плода. Учитывая результаты такого исследования, можно своевременно произвести профилактику РДС у будущего ребенка.
В родильном зале, особенно в случае преждевременных родов, оценивается соответствие зрелости основных систем организма ребенка его гестационному возрасту, выявляются факторы риска. При этом достаточно информативным считается «пенный тест» (к околоплодным водам или аспирату желудочного содержимого добавляют этиловый спирт и наблюдают за реакцией).
В дальнейшем диагностика респираторного дистресс-синдрома базируется на оценке клинических данных и результатов рентгенологического исследования. К рентгенологическим признакам синдрома относят следующие:
- пониженная пневматизация легких;
- воздушная бронхограмма;
- размытые границы сердца.
Для полноценной оценки степени тяжести дыхательных расстройств у таких детей применяются специальные шкалы (Сильвермана, Даунс).
Диагностика
 Выставить правильный диагноз помогут рентгенография или компьютерная томография органов грудной клетки.
Выставить правильный диагноз помогут рентгенография или компьютерная томография органов грудной клетки.
Эффективность лечения больных с РДСВ во многом зависит от скорости его распознавания и проведения дифференциальной диагностики с кардиогенным отеком легких
Разграничивать два эти состояния крайне важно, так как тактика ведения пациентов с токсическим отеком легких существенно отличается
На этапе постановки диагноза оцениваются жалобы больного, данные осмотра и объективного обследования, тщательно изучается история болезни с целью выявления возможных факторов, предрасполагающих к ее развитию. Особое место в диагностике занимают результаты дополнительных методов исследования:
- рентгенографии или компьютерной томографии органов грудной клетки;
- исследования газового состава крови (гипоксемия, гиперкапния, метаболический ацидоз);
- электрокардиографии;
- бронхоскопии и анализа промывных вод бронхов.
На рентгеновском снимке определяются:
- признаки интерстициального отека легких;
- усиленный сосудистый рисунок;
- двухсторонние инфильтративные тени неправильной формы, сливающиеся между собой и с корнями легких;
- иногда – небольшой плевральный выпот.
Компьютерная томография предоставляет возможность получить более достоверную информацию о степени поражения паренхимы лёгких, выявить некоторые детали, которые не обнаруживаются при обычном рентгенологическом исследовании.
В настоящее время разработаны диагностические критерии РДСВ:
- острое начало заболевания;
- его возникновение на фоне заболеваний и состояний, предрасполагающих к РДСВ;
- характерные клинические и рентгенологические данные;
- снижение парциального давления кислорода в крови ниже 200 мм рт. ст.;
- отсутствие признаков недостаточности левого желудочка (нормальное центральное венозное давление и давление заклинивания легочных капилляров).
Если этих данных недостаточно для разграничения кардиогенного отека легких и РДСВ, то прибегают к введению бронхоскопа в один из пораженных сегментов, промывают его и анализируют состав полученной жидкости. При токсическом отеке в ней преобладают нейтрофилы.
Характерным признаком болезни является тот факт, что даже при ингаляции смеси с высокой концентрацией кислорода у больного сохраняется выраженная дыхательная недостаточность с резкой гипоксемией.