Болезнь кавасаки у детей
Содержание:
Симптомы болезни
Различают 3 периода генерализованного васкулита:
- Острый. Длиться первые 7–10 дней.
- Подострый с продолжительностью 2–3 недели.
- Период реконвалесценции (выздоровления). Занимает от нескольких месяцев до 2 лет.
Синдром Кавасаки у детей начинается резко и бурно. Температура поднимается до 39,0–40,0 градусов, носит перемежающийся характер, сохраняется на протяжении первых 5–7 дней, а без лечения – до 2 недель. Увеличение продолжительности лихорадочного периода – плохой признак для дальнейшего прогноза. На фоне фебрильной температуры увеличиваются региональные (чаще шейные) лимфоузлы, присоединяются симптомы выраженной интоксикации – сильная слабость, учащение пульса, боли в животе, тошнота, диарея. Ребенок тяжело переносит болезнь, становясь раздражительным, беспокойным. Он часто плачет, отказывается от пищи, плохо спит.
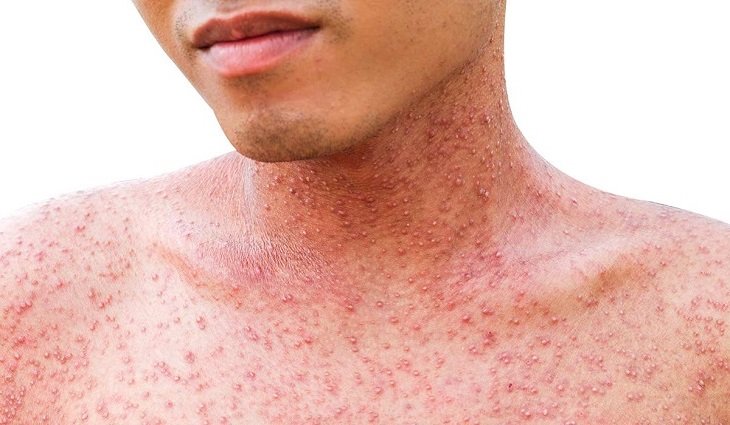
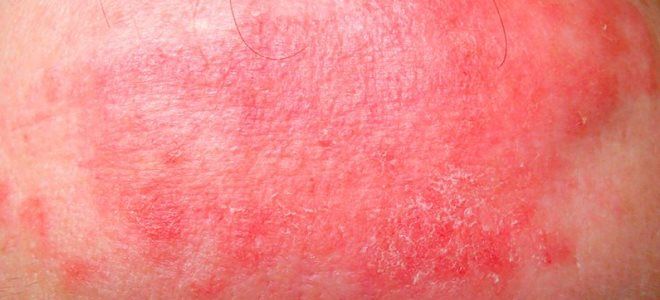
Кожные проявления развиваются на протяжении первых 5 недель болезни. На теле появляются мелкие волдыри, скарлатино- или кореподобная сыпь. Ее элементы располагаются на конечностях, теле, в паху. Постепенно на стопах и ладонях появляются покрасневшие участки, кожа уплотняется, начинает болеть, из-за чего ограничиваются движения пальцами. Стопы отекают. Высыпания проходят через 7 дней после появления, а эритема сохраняется до 3 недель, после чего кожа начинает шелушиться.
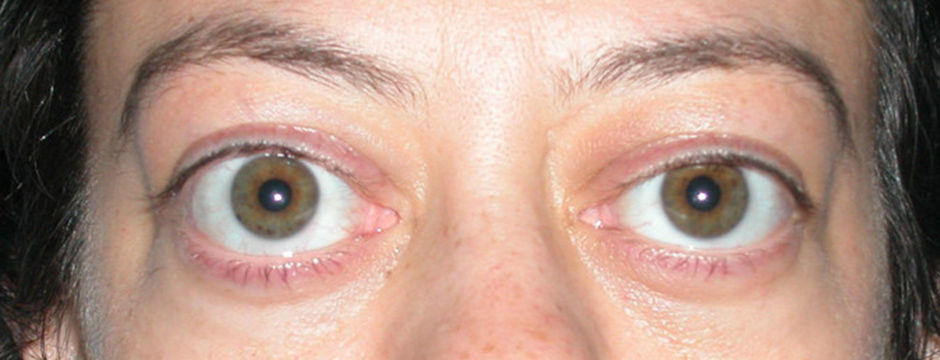
Поражение слизистых в остром периоде проявляется в виде конъюнктивита обоих глаз. У некоторых к нему присоединяется передний увеит – воспаление одновременно нескольких элементов сосудистой оболочки глаз. Слизистая рта краснеет, становится сухой, губы покрываются болезненными кровоточащими трещинками, миндалины увеличиваются, цвет языка меняется на малиновый.
 Симптомы синдрома Кавасаки: покарснение глаз, покарснение и уплотнение кожи стоп, малиновый цвет языка, увеличенные шейный лимфоузлы
Симптомы синдрома Кавасаки: покарснение глаз, покарснение и уплотнение кожи стоп, малиновый цвет языка, увеличенные шейный лимфоузлы
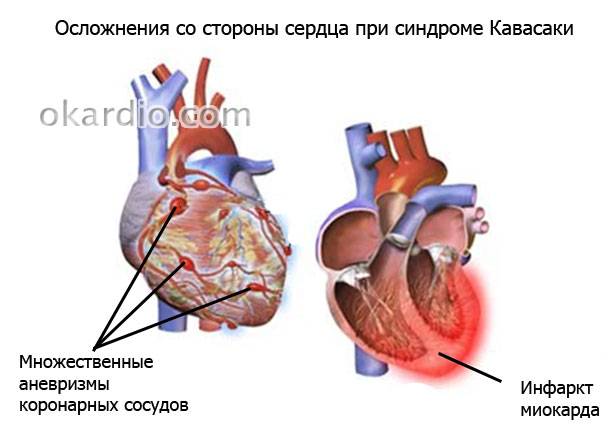
Изменения со стороны сосудов и сердца при болезни Кавасаки у детей приводят к развитию миокардита с болями, тахикардией или аритмией, одышкой, осложняющегося часто острой недостаточностью сердца. Реже воспаляется околосердечная сумка – перикард – и формируется митральная либо аортальная недостаточность. У 25% больных на 5–7 неделе возникают расширения отдельных участков стенок коронарных сосудов. Не исключено появление аневризм подключичных, локтевых или бедерных артерий.
Поражение суставов выявляют примерно у 35% больных, у которых воспаляются как мелкие, так и крупные суставы с соответствующей симптоматикой.
Воспаление коронарных артерий при синдроме Кавасаки у взрослых приводит к потере их эластичности и множественным аневризмам (расширениям), вследствие чего у них резко возрастает риск развития дистрофии или инфаркта миокарда, тромбозов, кальциноза и раннего атеросклероза. Пациентов беспокоят боли в сердце и суставах, нарушение сердечного ритма и работы пищеварения. В отдельных случаях возможно развитие менингита, уретрита, поражения органов пищеварительного тракта.
У больного возникают проблемы с выполнением привычной физической нагрузки. Некоторые повседневные действия, такие как подъем в гору, быстрая ходьба или бег, поднятие тяжестей, становятся затруднительны.
После лечения патологические расширения стенок сосудов у взрослых остаются, но со временем уменьшаются и могут исчезнуть полностью.
Диагностика
Критерии постановки диагноза синдрома Кавасаки:
Лихорадка до 40 С˚ и выше не менее 5 дней и 4 признака:
1. Изменения слизистых: сухие губы; «земляничный»/ малиновый язык, гиперемия губ и ротоглотки.2. Изменения кожи кистей и стоп в ранней фазе, шелушение в паховых областях и на подушечках пальцев на 14-21 дни.3. Изменение глаз без слезотечения и изъязвления роговицы; передний увеит.4. Увеличение лимфоузлов (50% случаев), особенно шейных, или одиночный болезненный узел более 1,5 см.5. В первые дни сыпь диффузная, полиморфная, угасает через неделю.
Синдром Кавасаки встречается значительно чаще, чем распознается, необходимо предполагать при лихорадке более 5 дней.
Вероятен синдром Кавасаки при наличии:
1. ССС:
- сердечный шум, ритм галопа,
- удлинение PR/QT, аномальная Q волна, низкий вольтаж QRS, изменения ST и T-зубца, аритмии,
- кардиомегалия при рентгенографии ОГК,
- на ЭхоКГ жидкость в перикарде, аневризмы коронарных сосудов,
- аневризмы периферических артерий,
- загрудинные боли (стенокардия) или инфаркт миокарда
2. ЖКТ:
- диарея,
- рвота,
- боль в животе,
- водянка желчного пузыря,
- паралитический илеус,
- легкая желтушность кожи,
- небольшое кратковременное повышение сывороточных трансаминаз.
3. Кровь:
- лейкоцитоз со сдвигом влево,
- тромбоцитоз до 1-1,2 млн,
- ускорение СОЭ,
- повышение СРБ,
- гипоальбуминемия,
- повышение α2-глобулина,
- небольшое повышение количества эритроцитов,
- повышение гемоглобина.
4. Моча:
- протеинурия,
- стерильная лейкоцитурия
5. Кожа:
- гиперемия и появление корки на месте введения БЦЖ-вакцины,
- мелкие пустулы,
- поперечные борозды на ногтях пальцев рук.
6. Органы дыхания:
- кашель,
- ринорея,
- затемнения легочных полей на обзорной рентгенограмме ОГК.
7. Суставы:
- боль,
- отек.
8. Неврологические:
- плеоцитоз в цереброспинальной жидкости,
- судороги,
- потеря сознания,
- паралич лицевого нерва,
- паралич конечностей.
Для предположения СК при скудности или необычности симптоматики достаточно 2 признаков:
- выявление склерита,
- на УЗИ расширение или изменение стенок коронарных артерий.
2.1 Жалобы и анамнез
Самый существенный признак СК – лихорадка:
- стойкая,
- внезапное начало,
- до 40˚С и выше,
- резистентная к жаропонижающим препаратам,
- продолжительность – «диагностический минимум» 5 дней и до месяца.
На фоне лихорадки в первые 10 дней появляются типичные признаки СК:
- сыпь,
- сухие в трещинах гиперемированные губы,
- гиперемия и инъецированность склер,
- плотный отек и покраснение ладоней и подошв.
Характерный признак у детей раннего возраста – покраснение и уплотнение места инъекции БЦЖ.
В подострой стадии – шелушение кожи на кончиках пальцев рук и ног.
2.2 Физикальное обследование
Стандартный осмотр ребенка.
Обратить внимание на типичные признаки СК. Возможны:. Возможны:
Возможны:
- тахикардия,
- аритмия,
- шумы в сердце из-за поражения клапанного аппарата,
- развитие сердечной недостаточности.
Проявления СК возникают последовательно.
2.3 Лабораторная диагностика (рекомендации AHA и AAP)
- СРБ ≥3 мг/дл
- Общий анализ крови: нормохромная нормоцитарная анемия (со 2 недели), лейкоциты≥15,000/мкл, СОЭ ≥40 мм/ч, тромбоциты ≥450,000/мкл (после 7 дня)
- Общий анализ мочи (средняя порция): стерильная лейкоцитурия ≥10
- АЛТ>50 ЕД/л
- Уровень сывороточного альбумина ≤3 г/дл
- Коагулограмма.
При неясности диагноза:
- посевы крови,
- посевы мочи,
- мазки из зева (и/или экспресс-тест) на β-гемолитический стрептококк группы А,
- антистрептолизин 0 (АСЛО),
- ПКТ,
- аутоантитела к нейтрофилам.
2.4 Инструментальная диагностика
При неясной фебрильной лихорадке ≥ 5 дней Эхо-КГ с оценкой коронарных сосудов.
При подозрении на СК – ЭКГ.
По показаниям при подозрении на инфаркт или ишемию миокарда:
- креатинкиназа;
- миокардиальная фракция креатинкиназы;
- миокардиальный тропонин T и I.
2.5 Дифференциальная диагностика
- Корь – нет шелушения кожи на кистях и на стопах.
- Инфекционный мононуклеоз – лихорадка менее недели, отличаются лабораторные показатели.
- Аденовирусная инфекция – выраженный назофарингит, лихорадка около 5 дней, без «малинового» языка.
- Скарлатина – нет инъекции конъюнктивы.
- Синдром Стивенса-Джонсона – последовательная трансформация макулы͢͢→папулы →везикулы→буллы, уртикарные элементы или сливная эритема с изъязвлениями и некрозом.
- Системный ювенильный идиопатический артрит – возможен дебют с длительной гектической лихорадкой, генерализованная лимфаденопатия и пятнистая розовая летучая сыпь без артрита.
Причины
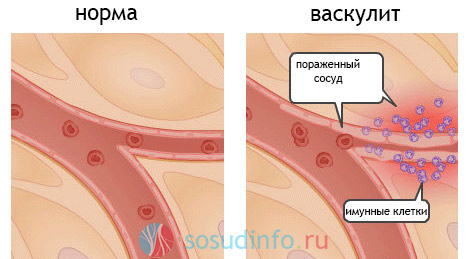
Причины синдрома Кавасаки до конца не изучены и не известны медицине. Предполагают, что в развитии патологии ведущую роль играют наследственная предрасположенность и микробы. Вирусная или бактериальная инфекция, а также аутоиммунные процессы, протекающие в организме человека – основные этиологические факторы болезни.
аутоимунная атака при васкулите
Аутоиммунный процесс, лежащий в основе синдрома Кавасаки, развивается у детей первых лет жизни и приводит к воспалению кровеносных сосудов, которое обнаруживается внезапно после проведения ряда диагностических процедур. Стафилококки, стрептококки или риккетсии стимулируют образование Т-лимфоцитов. В ответ на антигены эндотелиальных клеток вырабатываются антитела, и формируется иммунный ответ.
Факторы риска, ускоряющие развитие изменений в коронарных артериях — курение, гипертония, диспротеинемия.
КЛАССИФИКАЦИЯ РЕВМАТИЧЕСКИХ БОЛЕЗНЕЙ
Внашей стране классификации ревматических болезней разрабатывались неоднократно, начиная с 1928 г.
—со времени создания Всесоюзного антиревматического комитета. Последняя классификация болезней суставов была принята в 1971 г. на 1 Всесоюзном съезде ревматологов. В ней были объединены различные группы суставных заболеваний, однако по мере изучения проблемы стала очевидной необходимость создания новой рабочей классификации заболеваний. С учетом Международной статистической классификации болезней, травм и причин смерти (IX пересмотр), в которой подавляющее большинство ревматических заболеваний было отнесено к болезням костно-мышечной системы и соединительной ткани (XIII класс), III Всесоюзный съезд ревматологов принял рабочую классификацию и номенклатуру ревматических заболеваний
(1990 г.).
Вупомянутой классификации Нозологические формы ревматических болезней имеют 14 рубрик: 1 —
ревматизм (см.); II — диффузные болезни соединительной ткани (см.); Ill — системные васкулиты (см.); IV — ревматоидный артрит (см.); V — ювенильный артрит (см.); VI — анкилозирующий спондилоартрит (болезнь Бехтерева) (см.); VII — артриты и спондилоартриты, сочетающиеся с инфекцией (см.); VIII — микрокристаллические артриты (см.); IX — остеоартроз (см.); Х — другие болезни суставов (см.); XI — болезни внесуставных мягких тканей (см.); XII — болезни костей и остеохондропатии (см.); XIII — артропатии при неревматических заболеваниях.
Несмотря на недостатки данной классификации и наличие в ней спорных положений, ее создание все же помогло в решении некоторых задач. Во-первых, в ней даны максимально полное описание нозологических форм и их систематизация, которые помогают объективно оценить проблему; во-вторых, проведена группировка заболеваний, основанная преимущественно на анатомических и клинических особенностях, в частности на сходстве основных клинических проявлений, требующих проведения в соответствующих группах дифференциальной диагностики. И, наконец, предложенная рабочая классификация аналогична международной классификации пересмотра, которая введена в международную статистическую практику в 1990 г., а в России в середине 90-х годов.
Как проявляется заболевание
Первый симптом, который должен насторожить родителей, внезапный скачок температуры у ребёнка до высоких цифр. Они составляют от 38 до 40С. При обычной простуде температуру удаётся снизить жаропонижающими препаратами, но в этом случае они не помогают. Лихорадочное состояние длится до 5 дней, а если лечение отсутствует – 2 недели. Если на протяжении этого периода родители не вызывали врача, прогноз заболевания будет неблагоприятным, и осложнения не заставят себя долго ждать.
Немного позже к лихорадке присоединяются другие признаки. Диагноз врач-педиатр ставит при обнаружении четырёх симптомов: со стороны кожных покровов, лимфоузлов, слизистых, нервной системы. Синдром Кавасаки у детей протекает в три фазы:
- острая – от 7 до 10 дней;
- подострая – от 2 до 3 недель;
- выздоровление (несколько месяцев, в тяжёлых случаях – 1-2 года).
Изменения на коже, слизистых, в лимфоузлах
На коже ребёнка появляется диффузная сыпь ярко-красного цвета. Пятна выглядят плоскими, местами они сливаются в диффузные образования. По внешнему виду сыпь напоминает проявления при кори или скарлатине. Высыпания могут появиться на всём теле, включая паховую область и конечности. Спустя несколько дней кожа опухает, становится горячей и плотной, на ней появляются эритемы. Это сплошные покрасневшие участки кожи. Они возникают на подошвах ступней и ладонях. В результате отёка ребёнку трудно двигать пальцами.
Сыпь исчезает через 7 дней после появления, а эритемы остаются на коже до 3-х недель. В стадии заживления наблюдают шелушение поверхностного слоя кожи.
Кроме сыпи и эритем на коже, воспалительный процесс “захватывает” слизистые оболочки. Возникает конъюнктивит без гнойных выделений. На фото можно увидеть покраснение конъюнктивы и симптомы переднего увеита (воспаления глазных сосудов). При осмотре доктор видит, что слизистая оболочка рта у ребёнка сухая и красная. На губах могут появиться трещины с кровянистыми выделениями. Язык приобретает ярко-малиновую окраску, а миндалины увеличиваются в размерах.
Увеличение лимфоузлов бывает не всегда. В 50% клинических случаев они увеличиваются в области шеи, с одной стороны.
Симптомы со стороны пищеварительного тракта
В начале заболевания у ребёнка может возникнуть жидкий стул, рвота и тошнота. У маленьких детей нарушения пищеварения часто сопровождаются опасными симптомами. Это непроходимость кишечника или заворот кишок. В течение 14 дней с момента начала заболевания возникает холецистит (воспаление желчного пузыря). Он протекает с болями в правом подреберье и симптомами, характерными для печёночных колик. Иногда появляются симптомы воспаления поджелудочной железы.
Поражение нервной системы
Поражение ЦНС (центральной нервной системы) чаще происходит у маленьких детей первого года жизни. Симптоматика похожа на менингит, менингоэнцефалит или синдром Гийена-Барре:
- судорожные проявления;
- парезы конечностей;
- вынужденное положение головы и тела;
- обмороки;
- слуховые нарушения.
Эти симптомы развиваются на фоне прогрессирующей лихорадки, часто – при отсутствии квалифицированной медицинской помощи.
Суставы и мочевыделительная система
Поражение суставов при болезни Кавасаки наблюдают больше, чем в 30% клинических случаев. Это артриты и артралгии, которые длятся около 30 дней. Поражение захватывает голеностопы, колени, мелкие суставы рук и ног. Иногда может возникнуть уретрит или цистит.
Сердечно-сосудистая симптоматика
Опасные проявления при заболевании – это симптомы поражения сердца и сосудов: миокардиты, перикардиты, аритмии. У ребёнка возникает боль в области сердца, пульс становится частым и неровным. При отсутствии лечения появляется ОСН (острая сердечная недостаточность), которая может привести к смерти.
Если болезнь продолжает прогрессировать, спустя 40-60 дней от её начала истончаются коронарные артерии сердца. Истончение аорты называют аневризмой. Аневризма развивается и на других сосудах: например, на бедренной, локтевой или подключичной артерии. Спустя 30 дней расширение артерий претерпевает обратное развитие. Однако риск смерти ребёнка по причине тромбоза или инфаркта очень высок в течение трёх ближайших месяцев.
Другие патологии сердца, которые развиваются в результате синдрома Кавасаки – это увеличение размеров сердечной мышцы, скопление крови между сердечными оболочками и воспаление перикарда.
Болезнь Кавасаки
Как правило, болезнь Кавасаки возникает в первые 5 лет жизни, отдельные случаи заболевания отмечались у детей до 8-ми лет. Пик заболеваемости болезнью Кавасаки приходится по одним данным на возраст 9-11 мес., по другим — 1,5-2 года. В течении болезни Кавасаки выделяют три периода: острый — 7-10 дней, подострый — 14-21 день и период выздоровления, который может занимать от нескольких месяцев до 1-2 лет.
Болезнь Кавасаки начинается с подъема температуры тела. Без лечения лихорадка сохраняется в течение 2-х недель. Увеличение лихорадочного периода считается прогностически неблагоприятным симптомом.
Кожные проявления
болезни Кавасаки могут возникнуть в течение 5 недель от начала заболевания. Они характеризуются полиморфными диффузными элементами в виде мелких плоских пятен красного цвета (макулярная сыпь), волдырей, скарлатиноподобных или похожих на корь высыпаний. Элементы сыпи располагаются в основном на коже туловища, паховой области и проксимальных отделов конечностей. Со временем возникают эритематозные участки, отмечается болезненное уплотнение кожи ладоней и подошв, обуславливающее ограничение движений в пальцах. Разрешение элементов сыпи при болезни Кавасаки начинается примерно через неделю после их появления. Эритематозные пятна сохраняются 2-3 недели, после чего их поверхность начинает шелушиться.
Поражения слизистых оболочек
глаз и ротовой полости. У большинства заболевших болезнью Кавасаки в течение первых 7 дней отмечается появление конъюнктивита обоих глаз, обычно не сопровождающегося выделениями. В некоторых случаях ему сопутствует передний увеит. Наблюдается также сухость и покраснение слизистой оболочки ротовой полости, кровоточащие трещины на губах, малиновая окраска языка и увеличение миндалин. Болезнь Кавасаки в 50% случаев сопровождается увеличением шейных групп лимфатических узлов, чаще односторонним.
Поражение сердца и сосудов
при болезни Кавасаки может носить характер миокардита, проявляющегося тахикардией, болями в сердце, аритмией и часто приводящего к острой сердечной недостаточности. У 25% пациентов с болезнью Кавасаки через 5-7 недель от начала заболевания выявляются аневризматические расширения коронарных сосудов сердца, которые могут приводить к развитию инфаркта миокарда. В редких случаях появляется перикардит, аортальная или митральная недостаточность. Возможно возникновение аневризм по ходу крупных артерий: локтевых, подключичных, бедренных.
Суставной синдром
наблюдается в 35% случаев болезни Кавасаки и длится обычно до 1 месяца. Типичны артралгии и артриты голеностопных и коленных суставов, поражения мелких суставов кистей и стоп.
Возможно поражение органов ЖКТ с возникновением болей в животе, рвоты, поноса. В отдельных случаях наблюдается менингит, уретрит.
Симптомы
Первым признаком болезни Кавасаки становится резкое повышение температуры до 38-40 °C. Лихорадку невозможно устранить при помощи обычных жаропонижающих средств, и она длится около 5 дней. При отсутствии лечения повышение температуры сохраняется на протяжении 14 дней, а увеличение длительности лихорадочного периода считается неблагоприятным прогностическим симптомом.
Через несколько дней у ребенка появляются другие признаки болезни Кавасаки.
Кожа и слизистые оболочки
Глаза
У большинства детей в первые 7 дней появляется конъюнктивит. Обычно он не сопровождается характерными для этого заболевания выделениями из глаз, и в некоторых случаях сопровождается передним увеитом.
Дыхательные пути
У ребенка появляется сухость слизистой рта и возникают кровоточащие трещины на губах. Язык становится отечным и малиновым, зев краснеет, а миндалины увеличиваются. Кроме этого, происходит отек слизистой носа, проявляющийся его заложенностью.
Кожа
Один из характерных признаков данной патологии — сыпь, локализующаяся на туловище, нижних отделах конечностей и в паху.
В первые 5 недель после начала болезни возникают различные полиморфные и диффузные поражения кожных покровов:
- сыпь в виде красных пятен разного размера;
- волдыри;
- кореподобная или скарлатиноподобная сыпь.
Локализация сыпи обычно типичная, ее элементы обнаруживаются на:
- туловище;
- нижних частях рук и ног;
- паховой зоне.
Через какой-то промежуток времени у ребенка появляются эритематозные изменения и уплотненные участки на подошвах и ладонях. Они мешают нормальному движению пальцев и спустя некоторое время начинают шелушиться.
При болезни Кавасаки обратное развитие высыпаний начинается через 7 дней после их появления, а эритематозные пятна сохраняются на протяжении 2-3 недель.
Лимфатические узлы
Примерно у половины детей болезнь Кавасаки сопровождается увеличением лимфоузлов на шее. Как правило, оно является односторонним.
Пищеварительная система
Нарушения стула (в виде водянистого поноса), боли в животе и рвота могут появляться в начальном периоде болезни. У некоторых детей в острой стадии может развиваться кишечная непроходимость или инвагинация.
На протяжении 2 недель у ребенка с болезнью Кавасаки могут присутствовать симптомы особой формы холецистита, который сопровождается рвотой, поносом, болями в животе (вплоть до печеночной колики). В некоторых случаях заболевание провоцирует развитие панкреатита.
Нервная система
Признаки поражения нервной системы при этом заболевании обычно наблюдаются у детей до года. Они могут проявляться симптомами серозного менингита или синдрома Гийена-Барре. Как правило, они возникают в остром периоде на фоне лихорадки и могут проявляться изолированными параличами, нарушениями слуха и обмороками.
При высокой активности заболевания у детей могут развиваться нервно-мышечные заболевания – миопатии, миозиты, поражение мышц диафрагмы.
Суставы
Примерно в 35 % случаев болезнь Кавасаки сопровождается поражениями суставов – артралгиями и артритами. Суставный синдром чаще длится не более месяца. Обычно происходит поражение коленных, голеностопных и мелких суставов стоп и кистей.
Сердце и сосуды
Поражения сердечно-сосудистой системы при болезни Кавасаки проявляются в виде миокардитов, провоцирующих появление болей в сердце, учащение пульса и аритмии. Нередко патологические процессы вызывают развитие острой сердечной недостаточности.
Примерно через 1,5-2 месяца после начала заболевания у больного могут формироваться аневризмы коронарных сосудов, провоцирующие инфаркт миокарда. Иногда аневризматические расширения формируются на стенках других артерий: подключичных, локтевых, бедренных.
Эти проявления болезни Кавасаки являются наиболее опасными для жизни и здоровья. Как правило, обратное развитие аневризм происходит через месяц, но высокий риск летального исхода от тромбозов и инфаркта миокарда сохраняется на протяжении 3 месяцев.
В более редких случаях болезнь Кавасаки провоцирует развитие других сердечно-сосудистых патологий:
- кардиомегалия;
- гемоперикард;
- вальвулит;
- митральная или аортальная недостаточность;
- перикардит.
На фоне всех вышеописанных симптомов дети с болезнью Кавасаки становятся беспокойными, чрезмерно раздражительными или вялыми.
Симптомы синдрома Кавасаки
По статистике, первые признаки болезни у ребенка появляются в возрасте до 5 лет, в отдельных случаях до 8. При этом синдроме можно выделить три этапа:
- острый (около недели);
- подострый (от двух недель);
- выздоровление (полтора-два года).
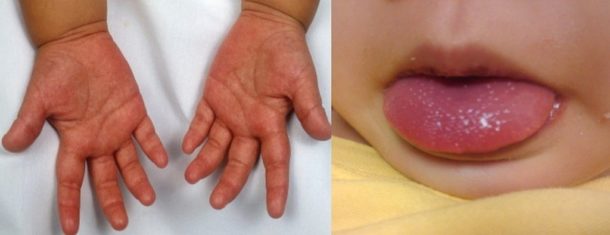
Симптомы синдрома Кавасаки
Родителей должна насторожить лихорадка – это первый симптом. Она может длиться около двух недель. Если этот период увеличивается, то с каждым днем прогнозы болезни ухудшаются. Помимо повышения температуры тела, существуют ярко выраженные симптомы на коже:
- Макулярная сыпь – маленькие плоские пятнышки на коже, которые очень похожи на проявление кори или скарлатины. Сыпь в основном проявляется на теле и проксимальных конечностях (те, которые находятся ближе к корпусу), а также в паховой области.
- Через какое-то время сыпь сходит, а вместо неё появляется шелушение на разных частях тела.
- Кожа на ладонях и ступнях уплотняется, краснеет и увеличивается.
- Конъюнктивит обоих глаз проявляется уже в первую неделю болезни.
- Поражаются слизистые – на губах появляются трещинки, наблюдается «клубничный язык», увеличиваются лимфоузлы.
- Поражаются сердечные сосуды и сердце. Это может проявляться в качестве тахикардии, одышки или аритмии. Коронарные сосуды сердца расширяются, что может привести к инфаркту миокарда.
Для выявления болезни проводят:
- общий анализ крови;
- биохимический анализ;
Для диагностики этого недуга , нужно сдать биохимический анализ крови
- иммунологический анализ;
- ЭКГ;
- ЭхоКГ;
- коронарную ангиографию;
- анализ мочи.
Прогноз выздоровления
Заболевание имеет условно благоприятный прогноз. Если начать интенсивное использование препаратов в течение первых нескольких суток, то выздоровление наступит через пару месяцев. Без адекватного лечения велик риск формирования аневризмов коронарных артерий.
Рецидивы практически не выявляются, их вероятность составляет 1–3%. Смерть возможна в результате инфаркта миокарда и случается у 1–2 % больных. Однако от летального исхода ни один больной не застрахован, ведь он может наступить даже через несколько лет после перенесенной патологии.
Даже после выздоровления пациент должен проходить обследование у кардиолога и соблюдать все рекомендации доктора. К сожалению, конкретных мер профилактики не существует
Важно вовремя устранять инфекции вирусного и бактериального происхождения, правильно питаться и употреблять больше витаминов, чтобы поддержать работу иммунной системы
Болезнь Кавасаки представляет серьезную угрозу для детской жизни, поэтому нужно внимательно относиться к здоровью малыша, чтобы предупредить заболевание. Чем раньше выявлен синдром и начато лечение, тем больше вероятность того, что осложнений не будет.
Симптомы заболевания
Болезнь Кавасаки имеет 3 последовательных стадии развития.
- Начальная, острая фебрильная. Она длится 1–1,5 недели.
- Подострая. Возникает спустя 2–3 недели со дня активного проявления болезни.
- Период выздоровления. Длительность этого этапа от 4 недель до нескольких лет.
Появление первых признаков заболевания всегда сопровождается длительной лихорадкой. Обычно фебрильная температура у ребенка держится более 5 дней. Если своевременно не выявлена причина лихорадки и не начато лечение болезни, высокая температура может наблюдаться у ребенка около 14 дней. Помимо этого, у малышей присутствуют такие симптомы:
- красные пятна, сыпь и волдыри на коже рук и ног. Наиболее заметны они в области ладоней и пяток;
- опухлость конечностей, сопровождающаяся снижением подвижности пальцев. Наиболее сильная отечность наблюдается на 3–5 день болезни;
- сильное шелушение кожи;
- конъюнктивит на обоих глазах. При болезни Кавасаки из глаз не появляется гной или иные патологические выделения;
- увеличенные шейные лимфоузлы. Диаметр каждого из них составляет более 15 мм;
- кровоточивость десен;
- покраснение глаз;
- кожа губ становится сухой и постоянно трескается;
- язвочки на внутренней стороне щеки;
- язык окрашивается в яркий малиновый цвет.
При наличии 4 и более симптомов заболевания у ребенка диагностируется синдром Кавасаки. В случае появления 3 и менее признаков заболевания врачом ставится диагноз болезни с неполной клинический картиной.
Со стороны работы внутренних органов и систем могут наблюдаться такие симптомы патологии:
- аневризмы сосудов;
- периодические боли в области грудной клетки;
- инфаркт миокарда;
- перикардит;
- сердечная недостаточность;
- миокардит;
- тахикардия;
- митральная недостаточность.
Помимо специфических признаков болезни Кавасаки, у ребенка могут наблюдаться тошнота и рвота, диарея, а также сильный дискомфорт в области желудка. В отдельных случаях синдром сопровождается уретритом или менингитом.
Признаки и симптомы
У многих больных детей начальным симптомом, связанным с болезнью Кавасаки, является высокая температура, обычно поднимающееся и опускающееся (ремиттирующая лихорадка) с длительность примерно одну-две недели если не лечить.
В некоторых случаях лихорадка может сохраняться в течение примерно трех-четырех недель.
Дополнительные характерные проявления синдрома включают:
- воспаление белых глаз (двусторонний конъюнктивит);
- воспаление слизистых оболочек рта и горла, в результате чего появляются сухие, красные, потрескавшиеся губы и землянично-красный язык;
- воспаление лимфатических узлов на шее (шейный лимфаденит);
- покраснение и отек рук и ног;
- красноватая сыпь, обычно поражающая туловище и часто поражающая область паха.
Примерно ко второй или третьей неделе кожный эпидермис шелушиться с кончиков пальцев и может прогрессировать, вовлекая в процесс руки и ноги.
Во многих случаях у больных детей могут появиться дополнительные симптомы и признаки, такие как:
- раздражительность;
- диарея;
- рвота;
- кашель;
- воспаление суставов (артрит);
- боли и отеки.
Другие связанные нарушения могут включать:
- увеличение печени (гепатомегалию) и увеличение селезенки (спленомегалию);
- воспаление защитных оболочек, покрывающих мозг (асептический менингит);
- воспаление среднего уха (средний отит) и/или другие осложнения.
Многие люди с болезнью Кавасаки также могут иметь проблемы с сердцем. В 50% случаи может развиться воспаление сердечной мышцы (миокардит), что может быть связано с аномально увеличенным частотой сердечных сокращений (тахикардией), снижением функции желудочков (нижних камер сердца) и, в тяжелых случаях, нарушением способности сердца эффективно перекачивать кровь в легкие и остальную часть тела (сердечная недостаточность).
Кроме того, в некоторых случаях вовлечение в процесс сердца может включать воспаление мембранного мешочка, окружающего сердце (перикардит), утечку определенных клапанов сердца (недостаточность аорты или митрального клапана) или другие патологии.
Наиболее серьезное сердечное осложнение — воспаление артерий, доставляющих богатую кислородом кровь к сердечной мышце (коронарный артериит) и возможное ослабление, расширение и выпуклость (аневризмы) пораженных стенок артерий.
Увеличением объёма камер сердца и образование аневризмы встречаются примерно у 3-20% пациентов. В тяжелых случаях осложнения могут включать развитие тромбов в зоне вздутия сосудов с обструкцией кровотока, разрыв аневризмы или сердечный приступ, что может привести к потенциально опасным для жизни последствиям.
Сообщалось также о некоторых случаях, когда у пациентов, особенно младенцев, была лихорадка с менее чем четырьмя другими признаками заболевания и впоследствии развивалась ишемическая болезнь коронарных артерий.
Профилактика
В настоящее время нет известных способов предотвращения состояния, прежде всего потому, что причина неизвестна.
Долгосрочное наблюдение
Пациенты, у которых не развиваются аневризмы, имеют отличный долгосрочный результат. Тем не менее, для них важно следовать здоровой диете и образу жизни. Уровни холестерина следует проверять каждые 5 лет. Дети, у которых есть коронарные аневризмы, должны находиться под опекой кардиолога
Необходим специальный долгосрочный уход
Дети, у которых есть коронарные аневризмы, должны находиться под опекой кардиолога. Необходим специальный долгосрочный уход.
В чем разница между вирусом Коксаки и Кавасаки?
Коксаки вирусы являются частой причиной инфекции. Эти вирусы могут вызывать заболевания от самых легких до угрожающих жизни. Инфекция Коксаки является вирусной инфекцией, и вирус может распространяться, вступая в контакт с дыхательными секретами от инфицированных пациентов.
Болезнь Кавасаки является острым заболеванием, которое поражает в основном здоровых детей в возрасте от 6 месяцев до 5 лет. Диагноз болезни Кавасаки основан на лихорадке, которая длится не менее пяти дней вместе с другими признаками и симптомами, которые часто появляются в виде последовательностей, а не все сразу. Болезнь Кавасаки в настоящее время является наиболее распространенной причиной приобретенных пороков сердца у детей в развитых странах.
- Симптомы вирусной инфекции Коксаки обычно слабые. Вирус Коксаки является одной из причин простуды или легкой красной сыпи. Симптомы вируса Коксаки могут также включать диарею, боль в горле,
- Реже симптомы тяжелой инфекции Коксаки могут включать менингит, энцефалит, боль в груди и воспаление сердца.
- Симптомы болезни Кавасаки включают лихорадку не менее пяти дней и не менее четырех из следующих пяти критериев: красные глаза без выделения, красные и потрескавшиеся губы или земляничный язык, сыпь, отек / покраснение / шелушение рук или ног, большое лимфатические узлы шеи или меньшее количество вышеперечисленных результатов с признаками коронарных аневризм или коронарного расширения, наблюдаемого на эхокардиограмме.
- Болезнь Кавасаки можно разделить на 3 фазы: острая, ранняя фаза (лихорадка и другие основные симптомы), длящаяся от 5 до 10 дней и сопровождающаяся подострой фазой (развитие аневризм коронарной артерии), продолжительностью 11-30 дней. Фаза выздоровления (разрешение острых симптомов) длится от четырех до шести недель.
- Не существует конкретного лекарства или лечения, которое, как было показано, убивает вирус Коксаки, но иммунная система организма обычно способна уничтожить вирус самостоятельно. Внебиржевые обезболивающие средства могут быть использованы для уменьшения боли и лихорадки. Безрецептурные лекарства от простуды (противоотечные, сироп от кашля) могут уменьшить симптомы у взрослых.
- Лечение болезни Кавасаки включает поступление в больницу и введение внутривенного иммуноглобулина и высоких доз аспирина до тех пор, пока температура ребенка не рассосется, после чего следует принимать низкие дозы аспирина в течение шести-восьми недель, пока не будет получена нормальная эхокардиограмма.
- Большинство людей, которые заражаются вирусами Коксаки, не имеют симптомов или лишь слегка больны и вскоре выздоравливают. Тяжелые инфекции Коксаки в вирусах у новорожденных приводят к летальному исходу примерно в половине случаев.
- Когда болезнь Кавасаки диагностируется и лечится на ранней стадии, частота поражений коронарных артерий уменьшается с 20% до 5%. Очень редко у пациентов, у которых нет признаков коронарных нарушений через два-три месяца после острого заболевания, развиваются коронарные нарушения. Пациенты с большими коронарными поражениями имеют наибольший риск.