Симптомы и стадии синдрома стивенса
Содержание:
- Диагностика
- Лечение
- Диагностика
- Причины поражения
- Симптомы синдрома Стивена – Джонса
- Грамотное лечение – советы медиков
- Диагностика и лечение синдрома
- Другие заболевания из группы Болезни кожи и подкожной клетчатки:
- Порядок обновления клинических рекомендаций
- Симптомы синдрома Стивенса-Джонсона
- Причины
- Лечение
- Гипоаллергенная диета
- Синдром Стивенса Джонсона: так ли страшна болезнь, как выглядит
- Медицинские новости
- Как лечить синдром Стивенса-Джонсона
Диагностика
Проведение диагностики на раннем этапе заболевания очень важно, оно позволяет максимально быстро улучшить состояние больного. Определить этот опасный синдром можно на основании сбора анамнеза (опрос пациента), характерных симптомов (осмотр), анализов, биопсии кожи и некоторых инструментальных исследований (КТ, УЗИ, рентгеноскопия)
Определить этот опасный синдром можно на основании сбора анамнеза (опрос пациента), характерных симптомов (осмотр), анализов, биопсии кожи и некоторых инструментальных исследований (КТ, УЗИ, рентгеноскопия).
- Опрос пациента помогает выявить причинный фактор: прием медикаментов, перенесенное инфекционное заболевание.
- Тщательный осмотр кожи и слизистых позволяет обнаружить характерные проявления: специфическая сыпь, характерная ее локализация.
- Результат общего анализа крови указывает на неспецифические признаки воспаления: повышение уровня лейкоцитов, уменьшение эозинофилов, увеличенная СОЭ.
- Биохимический анализ показывает снижение содержания белков в крови за счет фракции альбуминов, повышение концентрации билирубина, мочевины, аминотрансфераз.
- Очень важен в диагностике иммунологический анализ крови. По его результатам отмечается повышение уровня Т-лимфоцитов и специфических антител.
- Коагулограмма показывает снижение свертываемости крови.
- Гистологичекское исследование кожи – биопсия – определяет некроз клеток эпидермиса, субэпидермальное расположение пузырей.
- Компьютерная томография, ультразвуковое исследование органов мочеполовой системы и рентгеноскопия легких показывают наличие процесса в соответствующих органах.
В осложненных случаях может потребоваться консультация нефролога, пульмонолога и других специалистов.
Лечение
Больные с данным диагнозом подлежат обязательной ранней госпитализации в отделение реанимации или интенсивной терапии.
Общие принципы лечения синдрома Лайелла и Стивенса-Джонсона
Ведение таких пациентов требует специальных условий как для ожоговых больных: согревающий каркас или теплая палата с бактерицидными лампами — для создания максимально стерильных условий, чтобы избежать присоединения вторичной инфекции. Рекомендуется использование терморегулируемых с управляемым давлением кроватей. Для ухода за кожей используется стерильное или одноразовое белье.
Задачами интенсивной терапии являются борьба с интоксикацией и нарушениями гомеостаза, нормализации водного, электролитного и белкового баланса.
Лечение включает:
- Антибактериальная терапия антибиотиками резерва;
- Кортикостероидная терапия, большие дозы системных ГКС парентерально;
- Детоксикация: реополиглюкин, свежезамороженная плазма крови, гемосорбция, плазмаферез;
- Коррекция водно-солевого, белкового, кислотно-щелочного баланса организма, гиповолемии – введение глюкозо-солевых растворов, белковых препаратов, растворов аминокислот. Суточный объем переливаемых жидкостей должен составлять не менее 2-х литров;
- Симптоматическая терапия.
Уход за кожей и слизистыми оболочками
Очаги поражения обрабатываются ежедневно, один раз в день. Для наружной терапии назначают аэрозоли с кортикостероидами и эпителизирующими препаратами (полькортолон, оксикорт), водные растворы анилиновых красителей (бриллиантовый зеленый, метиленовый синий, эозин). Особо тщательно обрабатывается кожа лица, область глаз, носа, рта, ушей, подмышечных складок, между пальцами, в аногенитальной области.
Веки обрабатывают стерильным изотоническим раствором NaCl, накладывают антибактериальные глазные мази, глазные капли с антибиотиком – до 3-х раз в сутки для профилактики развития бактериальной флоры и рубцевания.
Вокруг ушей, рта, носа также наносятся антибактериальные кремы и мази. Ноздри ежедневно очищают стерильным ватным тампоном, смоченным стерильным физраствором. Рот прополаскивают физраствором несколько раз в день.
Кожу аногенитальной области и межпальцевых складок обрабатывают раствором нитрата серебра 0,5% или 0,05% раствором хлоргексидина.
На крупные эрозированные участки кожи для профилактики рубцевания накладываются силиконовые повязки.
Диагностика
Дерматологи занимаются диагностикой заболевания: изучают характерные клинические признаки и проводят осмотр пациента. Чтобы определить этиологический фактор, необходимо опросить пациента. При диагностике заболевания учитывают анамнестические и аллергологические данные, а также результаты клинического обследования. Биопсия кожи и последующее гистологическое исследование помогут подтвердить или опровергнуть предполагаемый диагноз.
Измерение пульса, давления, температуры тела, пальпация лимфоузлов и живота.
В общем анализе крови – признаки воспаления: анемия, лейкоцитоз и повышение СОЭ. Нейтропения является неблагоприятным прогностическим признаком.
В коагулограмме — признаки дисфункции свертывающей системы крови.
Биохимия крови и мочи
Особое внимание специалисты обращают на показатели КОС.
Общий анализ мочи сдают ежедневно до стабилизации состояния.
Иммунограмма – повышение иммуноглобулинов класса Е, циркулирующих иммунных комплексов, комплимента.
Аллергопробы.
Гистология кожи – некроз всех слоев эпидермиса, его отслойка, незначительная воспалительная инфильтрация дермы.
По показаниям сдают мокроту и отделяемое эрозий на бакпосев.
Инструментальные методы диагностики — рентгенография легких, томография органов малого таза и забрюшинного пространства.
Причины поражения
Есть несколько основных причин, по которым появляется и развивается заболевание. К ним относится четыре вида факторов, которые оказывают влияние на прогрессирование заболевания:
- Инфекционные источники, которые поражают органы человека и отрицательно влияют на общее течение заболевания.
- Употребление определённой группы лекарственных средств, провоцирующих формирование болезни в детском возрасте.
- Злокачественные процессы — новообразования доброкачественного типа и характерные опухоли, которые характеризуются особой природой происхождения.
- Причины, которые не могут быть определены лечащим врачом по причине недостаточности медицинских сведений.
У детей такой процесс может развиваться по причине вирусного заболевания, в то время как сыпь у взрослых обладает другой природой и явной обусловленностью использования медицинских препаратов либо наличие злокачественных явлений и опухолей. Если говорить о маленьких детях, то в качестве провоцирующих факторов в этом случае выступает множество болезней:
- корь;
- гепатит;
- герпес;
- ветрянка;
- грипп;
- грибки;
- бактериальные инфекции.
Симптомы синдрома Стивена – Джонса
Стоит отметить, что синдром Стивена – Джонса имеет достаточно острую клиническую картину. Его симптомы развиваются достаточно быстро и стремительно. Зарождение заболевание может напомнить пациенту о начале воспалительного процесса, схожего с ОРВИ. Но, уже через несколько дней человек понимает, что это не острое респираторное заболевание, а нечто другое. Ведь аллергическая реакция, проявляющаяся в виде высыпаний на коже лица и тела, свидетельствует о наличии какого-то другого заболевания.
Воспаление на коже носит симметричный характер. Визуально это небольшие пузырьки на коже диаметром в 5 см розоватого цвета. Каждая такая рана наполнена жидкостью геморрагического характера. При небольшом касании к этой ране, пузырь вскрывается, жидкость вытекает, а на месте нее образовывается эрозия. Рана начинает сильно зудеть и болеть. Уже через несколько недель больной начинает мучиться от приступов тяжелого кашля, удушья. Во всем теле отмечает слабость на фоне общей усталости и повышенной температуры.
Клиническая картина заболевания состоит в:
- Сильная головная боль;
- Слабость;
- Озноб, лихорадка;
- Боль в мышцах и суставах;
- Нарушение сердечного ритма;
- Боль и першение в горле;
- Расстройство пищеварительного тракта;
- Кашель;
- Пузыри с прозрачной жидкостью возле слизистой оболочки рта;
- Воспаленная кайма губ;
- Сложности в принятии пищи – человеку становится больно не только глотать, но и пить воду.
На коже лица, стопах, голенях, а также на органах половой системы появляются многочисленные язвы.
Нередко синдром Стивена – Джонса поражает слизистую оболочку глаз. Больному может показаться, что глазной хрусталик поражен конъюнктивитом, но это не так. Глаза будут заполнены не белковым образованием, а гноем.
Репродуктивную систему, как мужчин, так и женщин синдром Стивена – Джонса поражает в виде таких заболеваний, как уретрит, вульвит и вагинит различной степени.
Грамотное лечение – советы медиков
После того, как диагноз был подтверждён – лечение должно быть начато незамедлительно. Промедление может стоить жизни больному или послужить развитием более серьёзных осложнений.
Помощь, которую можно оказать дома больному до госпитализации в лечебницу. Необходимо предотвратить обезвоживание организма. Это основное на первом этапе терапии. Если пациент может пить самостоятельно, то нужно давать ему регулярно чистую воду. Если же больной не может отрывать рот, то внутривенно вводится несколько литров солевого раствора.
Основная же терапия будет направлена на устранение интоксикации организма и недопущение осложнений. Первым делом пациенту прекращают давать препараты, спровоцировавшие аллергическую реакцию. Исключением могут стать только жизненно необходимые медикаменты.
После госпитализации пациенту назначают:
- Гипоаллергенную диету – еда должна быть перебитой через блендер или жидкой. В тяжёлом случае подпитка организма будет происходить внутривенно.
- Инфузионная терапия – вводят солевые и плазмозамещающие растворы (6 литров в сутки изотонического раствора).
- Обеспечивают полную стерильность помещения, чтобы никакая инфекция не смогла попасть на открытие раны.
- Регулярную обработку ран дезинфицирующими растворами и слизистых оболочек. Для глаз азеластин, при осложнениях – преднизолон. Для ротовой полости – пероксид водорода.
- Антибактериальные, обезболивающие и антигистаминные лекарства.
Основу лечения должны составить гормональные глюкокортикоиды. Зачастую ротовая полость больного поражается сразу и он не может открывать рот, поэтому лекарства вводят с помощью инъекций.
Для очистки крови от токсических веществ больному делают фильтрацию плазмы или мембранный плазмоферез.
При правильной терапии медики обычно дают положительный прогноз. Все симптомы должны пойти на спад через 10 дней после начала лечения. Спустя некоторое время понизится до нормы температура тела, а воспаление с кожи, под влиянием препаратов спадёт.
Полное выздоровление наступит через месяц, не более.
Диагностика и лечение синдрома
Болезнь Стивенса — Джонсона представлена серьёзным недугом, который требует соответствующего лечения и обследования со стороны лечащего специалиста. Систематические процедуры включают в себя проведение мероприятий, которые направлены на уменьшение либо устранение токсинов из организма, снятия процесса воспаления и улучшение общего состояния кожи. Если при этом у пациента наблюдаются хронически упущенные ситуации, то могут назначать средства специального воздействия.
- кортикостероиды — для защиты от возможного рецидива;
- десенсибилизирующие препараты;
- средства для устранения токсикоза.
Многие считают, что при этом важен специальный курс витаминного лечения — включая использование аскорбиновой кислоты и средств группы В, но это не так, так как использование таких средств может развить ухудшение общего состояния здоровья пациента. Побороть пузыри на теле можно с помощью местной терапии, которая нужна для устранения воспалительного процесса и удаления отёчности.
Чаще всего применяются обезболивающие средства, антисептические мази и гели, специализированные ферменты и крема, а также кератопластики. Если возникает ремиссия болезни, то необходимо комплексное обследование ротовой полости и санации. Своевременное оказание правильной помощи поможет улучшить общую картину заболевания и в несколько раз повысить шанс на быстрое выздоровление пациента.
При особой необходимости ребёнок проходит обследования у других специалистов. Чаще всего такое заболевание выявляет именно врач дерматолог либо соответствующие профильные медики, опираясь в первую очередь на жалобы, анализы и основные симптомы. Клинический анализ крови обязательно проводить для выявления признаков воспаления. Дифференциальная диагностика также важна, так как заболевание можно спутать с дерматитом, который сопровождается развитием сыпи и пузырей на лице.
Originally posted 2018-07-04 13:28:28.
Другие заболевания из группы Болезни кожи и подкожной клетчатки:
| Абразивный преканкрозный хейлит манганотти |
| Актинический хейлит |
| Аллергический артериолит, или васкулит Рейтера |
| Аллергический дерматит |
| Амилоидоз кожи |
| Ангидроз |
| Астеатоз, или себостаз |
| Атерома |
| Базалиома кожи лица |
| Базальноклеточный рак кожи (базалиома) |
| Бартолинит |
| Белая пьедра (узловатая трихоспория) |
| Бородавчатый туберкулез кожи |
| Буллезное импетиго новорожденных |
| Везикулопустулез |
| Веснушки |
| Витилиго |
| Вульвит |
| Вульгарное, или стрепто-стафилококковое импетиго |
| Генерализованный рубромикоз |
| Гидраденит |
| Гипергидроз |
| Гиповитаминоз витамина В12 (цианокобаламин) |
| Гиповитаминоз витамина А (ретинол) |
| Гиповитаминоз витамина В1 (тиамин) |
| Гиповитаминоз витамина В2 (рибофлавин) |
| Гиповитаминоз витамина В3 (витамин РР) |
| Гиповитаминоз витамина В6 (пиридоксин) |
| Гиповитаминоз витамина Е (токоферол) |
| Гипотрихоз |
| Гландулярный хейлит |
| Глубокий бластомикоз |
| Грибовидный микоз |
| Группа заболеваний буллезного эпидермолиза |
| Дерматиты |
| Дерматомиозит (полимиозит) |
| Дерматофития |
| Занозы |
| Злокачественная гранулема лица |
| Зуд половых органов |
| Избыточное оволосение, или гирсутизм |
| Импетиго |
| Индуративная (уплотненная) эритема Базена |
| Истинная пузырчатка |
| Ихтиозы и ихтиозоподобные заболевания |
| Кальциноз кожи |
| Кандидоз |
| Карбункул |
| Карбункул |
| Киста пилонидальная |
| Кожный зуд |
| Кольцевидная гранулема |
| Контактный дерматит |
| Крапивница |
| Красная зернистость носа |
| Красный плоский лишай |
| Ладонная и подошвенная наследственная эритема, или эритроз (болезнь Лане) |
| Лейшманиоз кожи (болезнь Боровского) |
| Лентиго |
| Ливедоаденит |
| Лимфаденит |
| Линия фуска, или синдром андерсена-верно-гакстаузена |
| Липоидный некробиоз кожи |
| Лихеноидный туберкулез — лишай золотушный |
| Меланоз Риля |
| Меланома кожи |
| Меланомоопасные невусы |
| Метеорологический хейлит |
| Микоз ногтей (онихомикоз) |
| Микозы стоп |
| Многоморфная экссудативная эритема |
| Муцинозная алопеция Пинкуса, или фолликулярный муциноз |
| Нарушения нормального роста волос |
| Неакантолитическая пузырчатка, или рубцующийся пемфигоид |
| Недержание пигментации, или синдром блоха-сульцбергера |
| Нейродермит |
| Нейрофиброматоз (болезнь реклингхаузена) |
| Облысение, или алопеция |
| Ожог |
| Ожоги |
| Отморожение |
| Отморожение |
| Папулонекротический туберкулез кожи |
| Паховая эпидермофития |
| Периартерит узелковый |
| Пинта |
| Пиоаллергиды |
| Пиодермиты |
| Пиодермия |
| Плоскоклеточный рак кожи |
| Поверхностный микоз |
| Поздняя кожная порфирия |
| Полиморфный дермальный ангиит |
| Порфирии |
| Поседение волос |
| Почесуха |
| Профессиональные заболевания кожи |
| Проявление гипервитаминоза витамина А на коже |
| Проявление гиповитаминоза витамина С на коже |
| Проявления простого герпеса на коже |
| Псевдопелада Брока |
| Псевдофурункулез Фингера у детей |
| Псориаз |
| Пурпура пигментная хроническая |
| Пятнистая атрофия по типу Пеллиззари |
| Пятнистая лихорадка скалистых гор |
| Пятнистая лихорадка скалистых гор |
| Разноцветный лишай |
| Рак кожи лица |
| Раны |
| Ретикулез кожи |
| Ринофима |
| Розацеаподобный дерматит лица |
| Розовый лишай |
| Рубромикоз, или руброфития |
| Саркоид Бека |
| Саркоидоз Бека |
| Саркома (ангиосаркома) Капоши |
| Сверлящая, или пронизывающая эктима |
| Себорея |
| Септическая эритема |
| Сикоз |
| Синдром Лайелла |
| Системная красная волчанка |
| Склерема и склередема |
| Склеродермия |
| Скрофулодерма, или колликвативный туберкулез кожи |
| Смешанная, или вариегатная, порфирия |
| Сморщивание вульвы (крауроз) |
| Сморщивание (крауроз) полового члена |
| Ссадины |
| Стрептококковое импетиго |
| Трехсимптомная болезнь Гужеро-Дюппера |
| Трихотилломания |
| Трихофитии |
| Туберкулез кожи |
| Туберкулез кожи и подкожной клетчатки |
| Туберкулезная волчанка |
| Угри, или акне |
| Узелковый периартериит |
| Ушиб |
| Фавус |
| Флегмона |
| Фрамбезия |
| Фурункул |
| Фурункул. Фурункулез |
| Хроническая мигрирующая эритема Афцелиуса-Липшютца |
| Хроническая поверхностная диффузная стрептодермия |
| Хроническая язвенная и язвенно-вегетирующая пиодермия |
| Хронический атрофирующий акродерматит |
| Хрономикоз |
| Центральный лентигиоз Турена |
| Черепицеобразный микоза |
| Черная пьедра |
| Чёрный лишай |
| Чесотка |
| Шанкриформная пиодермия |
| Экзема |
| Эксфолиативный (листовидный) дерматит новорожденных Риттера |
| Эктима вульгарная (гнойник обыкновенный) |
| Эпидемическая пузырчатка новорожденных |
| Эпидермофитиды |
| Эпидермофития |
| Эпидермофития стоп |
| Эритематозная анетодермия ядассона |
| Эритразма |
| Язва бурули |
| Язвенный туберкулез кожи и слизистых оболочек |
Порядок обновления клинических рекомендаций
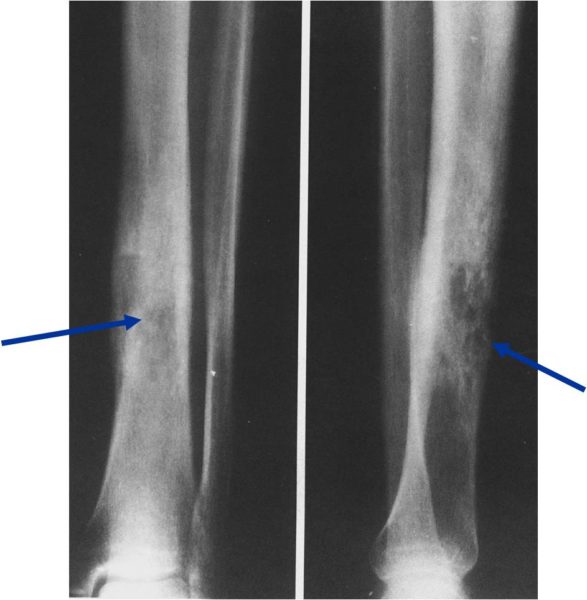
Клиническая картина характеризуется появлением множественных полиморфных высыпаний в виде багрово-красных пятен с синюшным оттенком, папул, пузырьков, мишеневидных очагов. Очень быстро (в течение нескольких часов) на этих местах формируются пузыри размером до ладони взрослого и больше; сливаясь, они могут достигать гигантских размеров.
Наиболее тяжелое поражение наблюдается на слизистых оболочках полости рта, носа, половых органов, коже красной кайме губ и в перианальной области, где появляются пузыри, которые быстро вскрываются, обнажая обширные, резко болезненные эрозии, покрытые сероватым фибринозным налетом. На красной кайме губ часто образуются толстые буро-коричневые геморрагические корки.
Неблагоприятные прогностические факторы течения ССД:
- Возраст {amp}gt; 40 лет – 1 балл;
- ЧСС {amp}gt; 120 в мин. – 1 балл;
- Поражение {amp}gt; 10% поверхности кожи – 1 балл;
- Злокачественные новообразования (в т.ч. в анамнезе) – 1 балл;
- В биохимическом анализе крови:
- уровень глюкозы {amp}gt; 14 ммоль/л – 1 балл;
- уровень мочевины {amp}gt; 10 ммоль/л – 1 балл;
- бикарбонаты {amp}lt; 20 ммоль/л – 1 балл.
- Врачи-специалисты: дерматовенерологи;
- Ординаторы и слушатели циклов повышения квалификации по указанным специальностям.
Первые пузыри появляются на слизистой ротовой полости. При вскрытии этих образований наблюдаются раны, покрытые желтым, белесым и сероватым налетом, а также темными пятнами запекшейся крови. Прием пищи становится практически невозможным. Пациенту не удается даже попить воды.
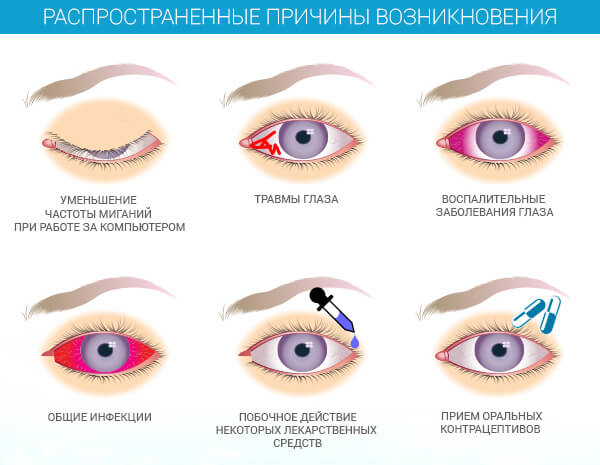
Поражение слизистой глаз на начальных стадиях заболевания напоминает конъюнктивит, нередко с осложнениями в виде гнойных воспалений, разрастания сосудов роговицы и заворота века.
Кожа рядом с этими образованиями отслаивается, как при ошпаривании кипятком. На первых порах сыпь проявляется на лице, руках и ногах, но через несколько дней поражения распространяются по всему телу. Исключение составляет волосяной покров головы, а также ладони и ступни.
Заболевание характеризуется ярко выраженным болевым синдромом. Даже при легком нажатии на непораженные участки кожи пациент страдает от сильной боли.
Симптомы синдрома Стивенса-Джонсона
Начало синдрома Стивенса-Джонсона характеризуется стремительно разворачивающейся симптоматикой. В самом начале обычно отмечается:
- общее недомогание с поднятием температуры тела до 40°С;
- характерная головная боль;
- артралгия;
- тахикардия;
- ломота в мышцах;
- может болеть горло;
- может появиться кашель;
- рвота;
- диарея.
Спустя пару часов (максимум — спустя сутки) на слизистой рта появляются большие пузыри. После вскрытия таких пузырей на слизистых поверхностях возникают обширного плана дефекты, которые покрыты пленкой бело-серого или желтого цвета. Также возникают корки, образованные из запекшейся крови. В данный патологический процесс может быть вовлечена кайма губ. По причине тяжелого поражения слизистых при синдроме Стивенса-Джонсона больные не в состоянии даже пить или есть.
Влияние на глаза
Поражение глаз по своим характеристикам очень похоже на аллергический конъюнктивит, однако часто происходит осложнение вторичным инфицированием с дальнейшим развитием воспаления с гнойным содержанием. Для синдрома Стивенса-Джонсона также характерны образующиеся эрозивно-язвенные элементы на роговице и конъюнктивите. Такие элементы, как правило, незначительного размера. Также не исключено поражение радужных оболочек, развитие иридоциклита, блефарита и кератита.
Поражение слизистых
Инфицирование слизистых оболочек органов мочеполовой системы происходит в 50% случаев данного синдрома. Поражение выражается уретритом, вульвитом, баланопоститом, вагинитом. Обычно рубцевание эрозий и язв слизистых влечет за собой образование стриктуры уретры.
Как поражается кожа
Пораженная кожа представлена значительным количеством округлых элементов с возвышением. Такие возвышения напоминают волдыри и имеют багровую окраску, достигая 5 см. Особенность элементов такой кожной сыпи в случае синдрома Стивенса-Джонсона — возникновение в центре кровяных и серозных пузырей. Если такие пузыри вскрыть, то образуются ярко-красные дефекты, покрытые корками. Главным местом высыпаний является кожа промежности и туловища.
Время возникновения новый сыпей при синдроме Стивенса-Джонсона продолжается приблизительно 3 недели, а заживление длится 1,5-2 месяца. Следует сказать, что заболевание осложняется пневмонией, выделением крови из мочевого пузыря, колитом, бронхиолитом, вторичной бактериальной инфекцией, острой почечной недостаточностью и даже потерей зрения. Из-за развивающихся заболеваний около 10-12% пациентов с синдромом Стивенса-Джонсона погибает.
Причины
Причины развития синдрома Стивена Джонсона кроются в немедленной аллергической реакции организма. Выделяют четыре группы причин, которые могут вызвать начало такой реакции:
- инфекции;
- лекарства;
- злокачественные болезни;
- неустановленные факторы.
У детей этот синдром наиболее часто развивается из-за вирусных болезней (герпеса, вирусного гепатита, ветрянки, кори и т.п.)
Также спровоцировать развитие могут бактериальные инфекции и грибки (туберкулез, гонорея, гистоплазмоз, трихофития и т.п.)
Взрослые по большей части страдают от такого синдрома из-за приема некоторых медикаментов или злокачественных новообразований в организме.
Из лекарств чаще всего подобную реакцию могут вызвать антибиотики, нестероидные противовоспалительные лекарства, регуляторы центральной нервной системы и т.д.
Из онкологических заболеваний чаще всего причиной становится лимфома или карцинома.
Лечение
Установление диагноза прогрессирующая злокачественная экссудативная эритема – сигнал к незамедлительному началу лечения. Любое промедление повышает вероятность развития тяжелейших осложнений.
Медицинскую помощь, которую необходимо оказать больному, можно разделить на оказываемую на догоспитальном этапе и помощь в стационаре.
Помощь на догоспитальном этапе:
- Восполнение дефицита жидкости – основное мероприятие на данном этапе. Внутривенно пациенту вводят 1-2 литра солевых растворов, если он может пить, также необходимо провести пероральную регидратацию.
- В ранние сроки заболевания внутривенно струйно вводят глюкокортикостероиды (преднизолон 60-150мг). Целесообразность последующего введения этих препаратов вызывает сомнение – есть вероятность развития септических осложнений, поэтому возможность дальнейшего использования преднизолона определяться в каждом случае индивидуально.
- Обеспечение готовности к экстренной трахеотомии и искусственной вентиляции легких.
Помощь в условиях стационара направлена на продолжение восполнения жидкости, предупреждение развития осложнений, исключение всех токсических воздействий, в том числе отмена всех медикаментозных препаратов, кроме необходимых.
Назначаются:
- Инфузионная терапия (изотонический раствор, до 6 литров в сутки).
- Внутривенно глюкокортикостероиды при необходимости.
- Стерильные условия для исключения бактериальной инфекции.
- Обработка кожных покровов: подсушивание и дезинфекция, по мере затягивания ран, дезинфицирующие растворы заменяются на мази (противовоспалительные: элоком, локоид, целестодерм).
- Обработка слизистых:
- глаз (азеластин), при тяжелых случаях – преднизолон;
- ротовой полости (растворы для дезинфекции, пероксид водорода);
- мочеполовой системы (глюкокортикостероидные мази, растворы для дезинфекции).
- Антигистаминные препараты при выраженном кожном зуде.
- Гипоаллергенная диета (запрет на цитрусовые, рыбу, орехи, мяса птицы, шоколад, алкоголь копченые изделия, кофе, специи, мед), обильное питье.
Гипоаллергенная диета
Ниже будет представлен список разрешенных продуктов:
- нежирные сорта мяса в отварном виде;
- супы овощные и из различных круп. Готовить их можно как на вторичном говяжьем бульоне, так и с добавлением различных рафинированных масел;
- картофель «в мундире»;
- рисовая, геркулесовая и гречневая каши;
- кисломолочные продукты. В основном назначают творог, простоквашу и кефир;
- свежие овощи и специи;
- сахарный песок, чай;
- компоты из сушеных фруктов. Можно делать и из свежих ягод.
Суточная норма белков — 15 г, жиров — 150 г, углеводов — 200г. Общая калорийность 2800 килокалорий. Остальные рекомендации по питанию озвучит специалист.
Синдром Стивенса Джонсона: так ли страшна болезнь, как выглядит
Среди, казалось бы, безобидных аллергических реакций существуют и острые, даже можно сказать, серьёзные формы заболеваний, спровоцированные аллергеном. К таким относят и Синдром Стивенса Джонсона. Он имеет чрезвычайно опасный характер и принадлежит к подвиду тех аллергических реакций, которые являются шоковым состоянием для организма человека. Рассмотрим, насколько этот синдром опасен и как он поддаётся лечению.
Об этом синдроме впервые было упомянуто в 1922 году. Название он получил от автора, который описал основные признаки заболевания. Оно может появиться в любом возрасте, однако чаще у людей старше 20 лет.
В целом, это заболевание кожи и слизистых оболочек человеческого организма, вызванное аллергией. Оно представляет ту форму, когда клетки эпидермиса начинают отмирать, как результат – отделяясь от дермы.
Синдром Джонсона – это злокачественная экссудативная эритема, способная привести к смерти. Состояние, которое вызвано синдромом, угрожает не только здоровью, но и жизни. Опасно оно тем, что все симптомы появляются в считанные часы. Можно сказать, что это токсическая форма заболевания.
Протекает этот синдром не как обычная аллергическая реакция. На слизистых образовываются пузырьки, которые в буквальном смысле слова, облепляют горло, половые органы, кожу. Человек может из-за этого задыхаться, отказываться от приёма пищи, т.к. это очень больно, глаза могут слипаться, закисать, а затем пузырьки наполняются гноем. И нужно сказать, что такое состояние для человека очень опасно.
Больной Симптом Стивенса Джонсона находится в состоянии лихорадки, само заболевание прогрессирует молниеносно – повышение температуры тела, боль в горле. Всё это только начальные симптомы. Это очень похоже на простуду или ОРВИ, поэтому многие просто не обращают внимания и не подозревают о том, что вот уже пора лечить больного.
Однако дальше состояние человека только усугубляется. Сыпь по всему телу и на слизистых оболочках перерастает в незаживающие эрозии, из которых постоянно сочится кровь. Плюс всё это провоцирует фиброзный налёт.
Однако медики констатируют, что это патологическое состояние весьма редкое и склонны к патологии всего 5 человек из миллиона населения. По сей день, наука изучает механизм развития, профилактику и лечение Синдрома
Это важно, поскольку людям с этим заболеванием требуется неотложная помощь квалифицированных специалистов и особый уход
На сегодняшний день известно о четырёх основных причинах, провоцирующий развития ССД.
Одной из них считают приём медикаментов. Чаще всего это лекарства из разряда антибиотиков.
- сульфаниламиды;
- цефалоспорины;
- противоэпилептические медикаменты;
- отдельные противовирусные и нестероидные противовоспалительные препараты;
- антибактериальные лекарства.
Следующей причиной ССД является инфекция, которая проникает в организм человека. Среди них:
- бактериальные – туберкулёз, гонорея, сальмонеллез;
- вирусные – простой герпес, гепатит, грипп, СПИД;
- грибковые – гистоплазмоз.
В отдельный фактор, провоцирующий ССД, относят онкологические заболевания. Этот синдром может стать осложнением злокачественной опухоли.
Очень редко это заболевание может появиться на фоне пищевой аллергии, если в организм систематически попадают вещества способные привести к интоксикации.
Ещё реже синдром развивается вследствие вакцинации, когда организм реагирует с повышенной чувствительностью к составляющим прививки.
Однако по сей день медицине неизвестно почему заболевание может развиваться и без провоцирующих его причин. Т-лимфоциты способны защищать организм от чужеродных организмов, однако в состоянии, которое вызывает синдром, эти Т-лимфоциты активизируются против своего же организма и разрушают кожу.
Однако медики акцентируют внимание на том, что от приёма медикаментов провоцирующих синдром отказываться не стоит. Обычно все эти лекарства назначаются в качестве терапии серьёзных заболеваний, при которых без лечения летальный исход возможен намного быстрее
Главным же является то, что аллергия наблюдается далеко не у всех, поэтому в целесообразности назначения должен убедиться лечащий врач, принимая во внимание историю болезни больного. https://www.youtube.com/embed/9DJ2KfQVClo
Медицинские новости
Специалисты заявляют о нестабильной эпидемиологической ситуации по заболеваемости коклюшем в различных регионах РФ – в том числе, и в Санкт-Петербурге. По данным Федеральной службы по надзору…

Мигрень широко распространена во всем мире, изучена лучше других типов головной боли и является второй ведущей причиной потерянных лет жизни . На сегодняшний день в России от этого заболевания страдают более 20 миллионов человек. При этом большинство из них не знают о своем диагнозе…
Фотовыставка «Видеть главное», посвященная пациентам с псориазом, открылась на портале МБОО «Кожные и аллергические болезни» в виртуальном формате. «Видеть главное» — это 12 портретов, выполненных в технике стерео-варио, которая позволяет увидеть фото со следами псориаза и без них в зависимости от того, под каким углом смотрит посетитель.
Статистика показывает, что ишемическая болезнь сердца и инсульт уносят больше всего человеческих жизней во всем мире. Коронавирус COVID-19 — серьезное явление, но про здоровье других органов в тоже время забывать не стоит. На здоровье сердца влияет не так много факторов…

Александровскую больницу закрыли на карантин по постановлению главного санитарного врача Санкт-Петербурга. Это связано с тем, что в этой больнице умер 55-летний пациент с подтвержденным коронавирусом Covid-2019
Как лечить синдром Стивенса-Джонсона
При определении данного диагноза зачастую специалистом назначается курс медикаментов средней дозы, в составе которых присутствуют гормоны надпочечников. Их больной употребляет до момента стойкого улучшения, после чего постепенно дозировку снижают до полной отмены приема препарата. Этот период длится около четырех недель. В особо тяжелых стадиях течения болезни самостоятельный оральный прием лекарств не возможен, поэтому гормоны в жидком виде вводятся внутривенно.
Лечащий врач может назначить применение оральных препаратов, которые выводят токсины через прямую кишку. Ежедневно в организм разными методами вводится приблизительно три литра жидкости, что способствует эффективной детоксикации. При подобной интоксикации обязательно следят, чтоб весь объем жидкости вовремя выводился и не задерживался в организме, поскольку при задержке токсических веществ вероятно развитие осложнений. Такая терапия невозможна в домашних условиях и проводится только при полной госпитализации.
Действенным методом считается переливание плазмы и раствора белка. В дополнение к терапии могут быть назначены препараты с содержанием кальция и калия, а также лекарства от аллергии. Если поражение имеет большой масштаб, есть значительный риск развития инфекции, тогда целесообразно будет назначение антибиотиков совместно с противогрибковыми средствами. От высыпаний на коже используются препараты для наружного применения, крема или мази местного использования с содержанием гормона коры надпочечников. Во избежание инфицирования наносят разнообразные антисептические растворы.
Рекомендуем прочитать
Симптомы и лечение грибка стопы
Как бороться с типуном на языке
О чем говорят признаки акроцианоза