Бронхиальная астма: особенности течения, степени тяжести заболевания
Содержание:
- Особенности детского лечения
- Основные факторы, влияющие на развитие бронхиальной астмы
- Пять ступеней лечения
- Бронхиальная астма (БА)
- Список литературы:
- 2. Chung KF, et al. Eur Respir J. 2014;43:343-373.
- 3. Beasley R. The Global Burden of Asthma Report, Global Initiative for Asthma (GINA). Available from www.ginasthma.org; 2004.
- 6. Министерство здравоохранения Российской Федерации. Общая заболеваемость всего населения России в 2012 году: стат. материалы, часть II. Департамент анализа, прогноза и инновационного развития здравоохранения ФГБУ «Центральный научно-исследовательский институт организации и информатизации здравоохранения» Минздрава. — М., 2013. — 140 с.
- 7. Вафин А.Ю., Визель А.А., Шерпутовский В.Г. и др. Заболевания органов дыхания в Республике Татарстан: многолетний эпидемиологический анализ. Вестник современной клинической медицины. — 2016. — Т. 9, вып.1. — С.24—31.
- Список литературы:
- Ступени
- Причины бронхиальной астмы
Особенности детского лечения
Терапия бронхиальной астмы у детей проходит также, как у взрослых. Сначала устанавливается степень тяжести болезни
Назначая лекарства, врач уделяет внимание побочным эффектам, присутствуют некоторые различия:
- При персистирующей фазе, без отставания в росте, проводится долговременная терапия с помощью противовоспалительных средств
- При легкой стадии назначается применение ингаляционных глюкокортикостероидов, в количествах, не вызывающих у ребенка побочных эффектов
- Вторыми препаратами являются кромоны
- При астме в средней степени назначается применение дозированных ингаляционных глюкокортикостероидов, используют спейсеры, или сочетание гормонов с бета-2 агонистами длительного действия (если ребенку исполнилось четыре года)
- Если ребенку нет четырех, профилактикой против приступов по ночам выступает применение перорального бета-2 агониста в вечернее время
Когда болезнь перешла в тяжелую форму, назначают лечение ингаляционными гормонами. Для неотложной помощи применяется будесонид и формотерол.
- Используют реактивные распылители с компрессором
- Приступы снимают фенотеролом, сальбутамолом
- Дозированные аэрозоли используют со спейсером и маской
- Если развивается гипоксия, используют кислородную маску
В случае неотложной помощи используют внутривенное введение β2-симпатомиметиков, если симптомы нарастают – подкожно вводят адреналин с переходом младенца на искусственную вентиляцию легких. Медикаментозное лечение дополняется иммунотерапией и устранением контакта с аллергеном.
Основные факторы, влияющие на развитие бронхиальной астмы
- Внутренние факторы. Здесь можно выделить ожирение и генетическую склонность к аллергическим проявлениям, бронхиальной гиперреактивности. Также возрастная категория (в детстве бронхиальная астма чаще проявляется у мальчиков, а у людей постарше, т.е. подростки и взрослые – болезни подвергается женский пол).
- Факторы окружающей среды. В данную категорию входят аллергены (пыль и пылевые клещи, домашние питомцы, тараканы, грибки, растительная пыльца), аэрополлютанты (озон, выхлопные газы транспортных средств, диоксиды серы и азота, табачный дым). Также очень влияет профессиональная деятельность, наличие вирусов и неправильное питание (например, потребление слишком обработанных овощей и фруктов).
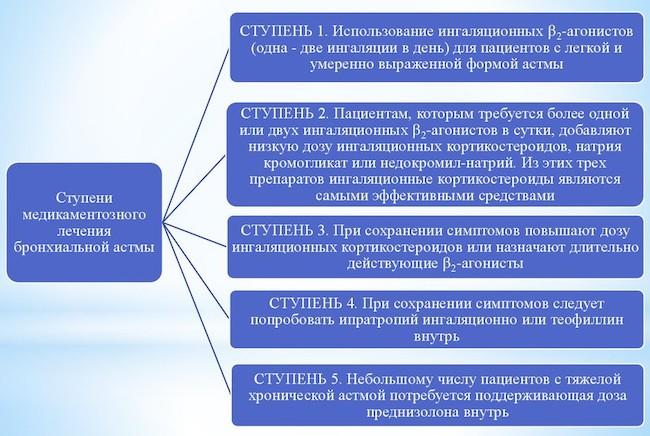
Пять ступеней лечения
Чтобы назначить подходящий курс терапии, врачу нужно определить уровень контроля заболевания по таблице GINA. Классификация бронхиальной астмы делит болезнь на 3 вида:
- Контролируемую. Приступы одолевают пациента пару раз в неделю, при этом обострений или нарушений не наблюдается.
- Персистирующую. Признаки астмы дают о себе знать чаще, чем 1 раз в пару дней, также они могут появиться в любое время суток.
- Тяжелую. Приступы возникают круглосуточно и довольно часто. Функциональность легких нарушается, и астма обостряется каждые 7–10 дней.
В соответствии с классификацией врач определяет уровень терапии. При этом препараты экстренного лечения применяются на любом этапе.
Контроль состояния пациента проводится через каждые 3 мес., а если возникают обострения, то периодичность уменьшается до 1 мес. Больного могут перевести на ступень ниже, но только с 2 и 3 уровня. При этом изменения касаются количества и дозировки препаратов, а средства неотложной помощи оставляют.
https://youtube.com/watch?v=ExrZgImu3l0
Первая
На данную ступень попадают больные, у которых астма имеет легкое течение. Симптомы эпизодические, а обострения случаются довольно редко. Органы дыхания функционируют нормально.
Основные методы лечения на первой ступени заключаются в следующем:
- Необходимо избегать раздражителей и не контактировать с ними.
- В качестве быстрого способа избавления от симптомов применяются ингаляции Сальбутамолом, Фенотеролом, Тербуталином.
- Перед тренировкой или взаимодействием с аллергеном нужно использовать Кромолин натрия или Р2-адреномиметики короткого действия.
Если симптоматика становится более выраженной, врачу необходимо рассмотреть перевод пациента на 2 стадию лечения бронхиальной астмы.
Вторая
Течение болезни также легкое, но частота обострений и проявления симптомов увеличивается: более 1 раза в неделю. Признаки постоянные, несильно выраженные.
В соответствии со ступенчатым подходом, врач назначает использование противовоспалительных аэрозолей. Подходят кортикостероиды для ингаляций или Кромолина натрий, который выпускается в порошке для растворения. Также он выписывает Кетотифен для перорального применения.
Если терапевтический эффект не наблюдается, то дозировка кортикостероидов повышается при отсутствии противопоказаний со стороны пациента, а также включаются следующие лекарства:
- бронходилататоры: Вольмакс, Сальметерол;
- Тео-Дур, Теотард, Филоконтин и другие препараты I и II поколения, главным действующим веществом которых является теофиллин;
- Р2-адреномиметики короткого действия для ингаляций.
При условии сохранения симптомов во время сна пациент переводится на 3 ступень.
Третья
Хроническая астма приобретает среднюю степень тяжести. Симптоматика наблюдается каждый день, пару раз в неделю пациента мучают ночные приступы.
В лечебных мерах врач увеличивает дневную дозу средств для борьбы с воспалением, однако при повышении дозировки больному нужно постоянно находиться под контролем врача, чтобы избежать побочных реакций.
От ночных симптомов пациенту назначают препараты Теофиллина долгого действия I и II поколения. Также помогают Р2-агонисты, дающие пролонгированный эффект. Также используется Тровентол и Ипратропия Бромид.
Четвертая
На данную ступень переводятся астматики, у которых болезнь приобрела тяжелое течение с частыми обострениями. Днем симптомы постоянны, а ночью они появляются время от времени.
Подобно предыдущим шагам, врач повышает дозировку противовоспалительных препаратов. Также применяются лекарства на основе теофиллина I и II поколения замедленного высвобождения, однако доза принимаемых средств не увеличивается.
С ночными приступами борются ингаляционные и пероральные Р2-адреномиметики: Вольмакс, Формотерол.
Пятая
На данной ступени используются те же средства, что и на четвертой, но в терапию включаются гормональные лекарства системного действия для приема внутрь. Они позволяют облегчить симптомы и улучшить самочувствие, однако имеют ряд серьезных негативных реакций. Также необходимы антитела к IgE в виде инъекций, вводимых подкожно.
источник
Бронхиальная астма (БА)
При БА воспаление способствует развитию следующих состояний: гиперреактивность бронхов и бронхоспазм, отек дыхательных путей, гиперсекреция слизи. БА развивается в результате сложного взаимодействия двух основных групп факторов: факторы организма и факторы окружающей среды1.
Факторы организма: генетические факторы, атопия, гигиеническая гипотеза, эндокринные факторы, ожирение, сопутствующие заболевания, ухудшение функции легких.
Факторы окружающей среды: аллергены окружающей среды, воздействие, связанное с родом занятий, курение сигарет, вирусные инфекции2.
К факторам, провоцирующим обострения, относят вирусные инфекции, раздражители, применение лекарственных препаратов, воздействие холодного воздуха, физическая нагрузка, психологические факторы, обострения в анамнезе1.
Появление стойких свистящих хрипов и развитие БА у таких чувствительных пациентов могут вызывать различные провоцирующие факторы, например, инфекции нижних дыхательных путей1,2.
На сегодняшний день распространенность БА в мире оценивается в 339 млн., хотя она варьирует в различных странах и популяциях от 1 до 18%2,3. Согласно официальным данным, среди взрослого населения в России бронхиальной астмой страдает более 1,2 млн. человек (по состоянию на 2017 г.)4. В России распространенность БА среди взрослых — 6,9%, а среди детей и подростков — около 10%5,6.
Ежегодное количество смертельных случаев, связанных с БА в мире, оценивается как 250 000 несмотря на то, что смертность, по-видимому, не имеет прямой взаимосвязи с распространенностью заболевания2,3.
Снижение смертности, по мнению экспертов, связано с разработкой национальных и международных руководств и увеличением использования ингаляционных глюкокортикостероидов (ИГКС) содержащих препаратов7.
Смертность и заболеваемость, связанные с БА, влекут за собой существенные экономические потери, включая прямые затраты на лечение и непрямые затраты, связанные с уменьшением продуктивности труда. По оценкам ВОЗ, ежегодно БА обусловливает потерю 15 млн. так называемых DALY (Disability Adjusted Life Year — дословно «год жизни, измененный или потерянный в связи с нетрудоспособностью»), что составляет 1% от общего всемирного ущерба от болезней2,3.
В исследовании, проведенном в США, было показано, что по сравнению с пациентами с легкой астмой, затраты у пациентов с умеренной БА были примерно в два раза больше, а затраты для пациентов с тяжелой БА в 6 раз выше7.
ИГКС являются наиболее эффективными противовоспалительными препаратами для лечения БА любой степени тяжести. Лечение ИГКС, за счет подавления воспаления в дыхательных путях, позволяет ослабить симптомы астмы, улучшить качество жизни и функцию легких, уменьшить частоту и тяжесть обострений астмы, а также значимо снизить смертность, связанную с БА. У пациентов с недостаточным контролем астмы на низких дозах ИГКС добавление длительно действующих β2-агонистов (ДДБА) более эффективно, чем увеличение дозы ИГКС, в снижении частоты обострений, требующих применения пероральных стероидов, а также в улучшении показателей функции дыхания и уменьшении симптомов. Ингаляторы, содержащие фиксированные комбинации, гарантируют применение ДДБА только вместе с ИГКС и могут улучшать комплаентность пациентов1,4,7.
Список литературы:
2. Chung KF, et al. Eur Respir J. 2014;43:343-373.
3. Beasley R. The Global Burden of Asthma Report, Global Initiative for Asthma (GINA). Available from www.ginasthma.org; 2004.
6. Министерство здравоохранения Российской Федерации. Общая заболеваемость всего населения России в 2012 году: стат. материалы, часть II. Департамент анализа, прогноза и инновационного развития здравоохранения ФГБУ «Центральный научно-исследовательский институт организации и информатизации здравоохранения» Минздрава. — М., 2013. — 140 с.
7. Вафин А.Ю., Визель А.А., Шерпутовский В.Г. и др. Заболевания органов дыхания в Республике Татарстан: многолетний эпидемиологический анализ. Вестник современной клинической медицины. — 2016. — Т. 9, вып.1. — С.24—31.
Ступени
Есть всего 5 ступеней лечения, представим их на схеме:
Первая
Принимаются только медикаменты, обеспечивающие неотложную помощь. Метод лечения бронхиальной астмы подходит астматикам, не получающим поддерживающего лечения. Их беспокоят периодические симптомы заболевания в дневное время. Обострение возникает два раза в месяц. Купировать приступ удается с использованием бета-2 агонистов в форме аэрозоля. Они расширяют бронхи, убирая приступ в течение трех минут. Их альтернативой выступают бета-2 агонисты перорального применения и теофиллины кратковременного воздействия, ингаляционные антихолинергические медикаменты. Эффект от их применения наступает медленнее.
Когда астматический приступ провоцирует физическая нагрузка, назначаются ингаляционные препараты кратковременного или быстрого действия, в качестве профилактической меры. При возникновении симптомов, лекарства применяются и после нагрузки. Астматикам рекомендуется больше разминаться перед началом нагрузки, это помогает снижать риск возникновения бронхиального спазма. При увеличении частоты приступов – переходят ко второй ступени.

Вторая
Подходит для легкой персистирующей фазы. Лекарственные средства принимаются пациентом ежедневно, чтобы снизить вероятность возникновения бронхиального спазма и контролировать развитие заболевания. Прописывается малая доза кортикостероидных препаратов с приемом раз в сутки, чтобы устранить спазм бронхов. Применяются быстродействующие препараты.
Когда пациент отказывается от гормональных препаратов, назначаются антилейкотиеновые, снимающие воспаление. Они назначаются при аллергии и проявлении побочных эффектов от глюкокортикостероидов. При возникновении удушья в ночное время, назначается бронходиалатор с пролонгированным воздействием. Назначаются теофиллины и кромоны — препараты против аллергической реакции, но они часто ухудшают самочувствие. Когда терапия неэффективна – переходят на третью ступень.
Третья
Следующая из ступеней лечения бронхиальной астмы характеризуется средней тяжестью. Назначаются несколько препаратов для устранения приступов, и один для осуществления контроля за патологией. Назначение лечащего врача в общем виде выглядит так:
- Небольшая дозировка ингаляционных глюкокортикостероидов
- Бета-два агонист пролонгированного воздействия
Дозировка препаратов таким образом, уменьшается без потери эффективности. Когда контролировать ход болезни не удается на протяжении трех месяцев, дозировка гормональных аэрозолей увеличивается. Бронхиальный спазм купируется бета-2 агонистами с пролонгированным действием, они оказывают быстрый эффект. К ним относят препараты, содержащие формотерол в сочетании с будесонидом. В качестве альтернативы используют:
Если требуется дополнительная терапия с применением пероральных кортикостероидов, переходят к четвертой ступени.
Четвертая
На этой ступени назначаются медикаменты неотложной помощи и препараты поддерживающей терапии. Медикаменты выбирают исходя из прошлого лечения. Распространенный вариант:
- Средняя или высокая дозировка ингаляционных глюкокортикостероидов
- Ингаляционные бета-2 агонисты с пролонгированным воздействием
- Теофиллин, с замедленным действием, антиейкотриеновые препараты, бета-2 агонист с пролонгированным действием, или пероральный корикостероид
Временно увеличивается доза гормональных препаратов. Когда эффективности нет на протяжении шести месяцев, дозировка снижается. В этом случае выбирают:
- Среднюю или малую дозировку гормональных антилейкотриеновых препаратов
- Малая дозировка пролонгированных бета-2 агонистов с теофиллинами замедленного высвобождения
Для контроля увеличивают прием медикаментов, содержащих будесинод. Если наблюдаются побочные эффекты, назначают антихолинергический препарат, с содержанием ипратропии бромида.
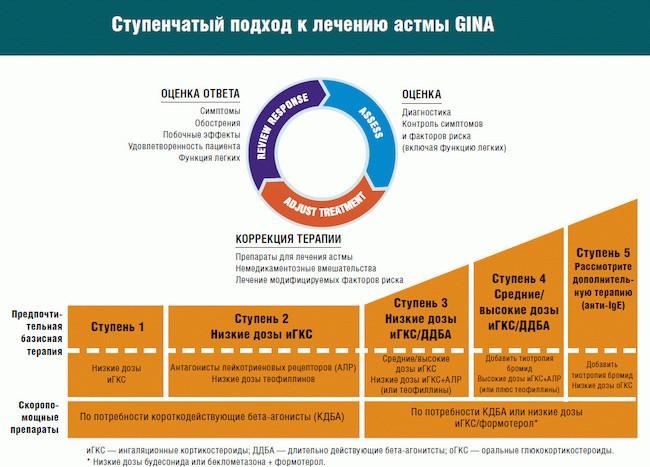
Пятая
Терапия для тяжелой формы астмы в условиях стационара, назначается применение:
- Ингаляционных средств неотложной помощи
- Высокие дозы глюкокортикостероидов
- Бета-2 агонист с пролонгированным воздействием
- Антитела к Е иммуноглобулину
- Если астма неконтролируема и беспокоят частые обострения, назначаются пероральные глюкокортикостероидов
- Теофиллин
Для пяти ступеней важно сохранить контроль в течение трех месяцев, затем принимается решение о смене дозировки в большую или меньшую сторону
Причины бронхиальной астмы
Причины бронхиальной астмы весьма разнообразны, а их количество достаточно большое. Тем не менее, как уже и отмечалось, все они делятся на 2 группы – внешние и внутренние.
Внешние причины бронхиальной астмы
Пыль. Домашняя пыль имеет в своем составе большое количество различных частиц и микроорганизмов – отмершие частички кожи, шерсть, химические вещества, пыльца растений, пылевые клещи и их экскременты. Все эти частички пыли, особенно пылевые клещи, являются известными аллергенами, которые при попадании в бронхиальное дерево, провоцируют приступы бронхиальной астмы.
Плохая экологическая обстановка. Врачи отмечают, что жители промышленных районов, городов, где присутствует большое количество дыма, выхлопных газов, вредных испарений, а также люди, проживающие в местах с холодным влажным климатом, болеют бронхиальной астмой чаще, нежели жители сел и мест, с сухим и теплым климатом.
Профессиональная деятельность. Замечен повышенный процент болеющих астмой среди работников на химическом производстве, мастеров по работе со строительными материалами (особенно штукатуркой, гипсокартоном, краской, лаком), работников в плохо проветриваемых и загрязненных помещениях (офисы, склады), мастеров салонов красоты (работа с ногтями, покраска волос).
Курение. Систематическое вдыхание дыма табачных изделий, курительных смесей, приводят к развитию патологических изменений слизистой оболочки органов дыхания, из-за чего, у курильщиков часто отмечаются такие болезни, как – хронический бронхит, бронхиальная астма, рак.
Бытовая химия и средства по уходу за собой. Многие чистящие и моющие средства, а также средства по уходу за собой (лак для волос, туалетная вода, освежитель воздуха) имеют в своем составе химические вещества, которые могут развить приступы кашля, удушья, иногда астмы.
Заболевания органов дыхания. Такие болезни, как хронический бронхит, трахеит, пневмония, а также их возбудители – инфекция, способствуют развитию воспалительных процессов в слизистых и нарушению гладкомышечных компонентов органов дыхания, обструкции бронхов.
Лекарственные препараты. Прием некоторых лекарственных препаратов способны также нарушить нормальную деятельность бронхиального столба и привести к приступам астмы, особенно среди таких средств отмечены «Аспирин» и другие препараты из ряда нестероидных противовоспалительных (НПВП).
Стресс. Частые стрессовые ситуации, а также неумение преодолевать и адекватно реагировать на различные проблемы приводят к стрессам. Стрессы способствуют ослаблению иммунной системы, из-за чего организму сложнее справляться с аллергенами и другими патологическими факторами, способными привести к развитию бронхиальной астмы.
Питание. Отмечено, что при полноценном питании, преимущественно пищей, растительного происхождения, обогащенной витаминами и макро- микроэлементами – свежие фрукты, овощи, соки, пища при минимальной термической обработке, минимизирует гиперактивность организма на аллергены, тем самым и уменьшается и риск развития астмы. Кроме того, такая пища улучшает течение бронхиальной астмы. В то же время, малополезная и вредная пища, а также продукты, богатые на животные белки и жиры, рафинированные легко-усвояемые углеводы, ухудшает клиническое течение астмы, а также увеличивает количество обострений болезни. Вызвать приступы астмы также могут пищевые добавки, например – сульфиты, которые являются консервантами, применяемыми многими производителями в вине и пиве.
Внутренние причины бронхиальной астмы
Наследственная предрасположенность
При наличии у будущих родителей бронхиальной астмы, существует риск появления данной болезни и у ребенка, причем не важно, в каком возрасте после его рождения. Врачи отмечают, что процент заболеваний астмой при наследственном факторе составляет около 30-35%
Если установлен наследственный фактор, такую астму еще называют – атопическая бронхиальная астма.
Нарушения в работе вегетативной нервной системы (ВНС), иммунной и эндокринной системы.