Адреногенитальный синдром
Содержание:
- Другие заболевания из группы Болезни мочеполовой системы:
- Лечение адреногенитального синдрома у новорожденных детей
- Адреногенитальный синдром у новорожденных
- Тип наследования
- Диагностика адреногенитального синдрома
- Диагностика
- Механизм наследования генитального синдрома
- Симптомы адреногенитального синдрома
- К каким докторам следует обращаться если у Вас Простая вирильная форма адреногенитального синдрома:
- Лечение адреногенитального синдрома
- Прогноз и профилактика
- Патогенез (что происходит?) во время Адреногенитального синдрома:
- Лечение адреногенитального синдрома
Другие заболевания из группы Болезни мочеполовой системы:
| «Острый живот» в гинекологии |
| Альгодисменорея (дисменорея) |
| Альгодисменорея вторичная |
| Аменорея |
| Аменорея гипофизарного генеза |
| Амилоидоз почек |
| Апоплексия яичника |
| Бактериальный вагиноз |
| Бесплодие |
| Вагинальный кандидоз |
| Внематочная беременность |
| Внутриматочная перегородка |
| Внутриматочные синехии (сращения) |
| Воспалительные заболевания половых органов у женщин |
| Вторичный амилоидоз почек |
| Вторичный острый пиелонефрит |
| Генитальные свищи |
| Генитальный герпес |
| Генитальный туберкулез |
| Гепаторенальный синдром |
| Герминогенные опухоли |
| Гиперпластические процессы эндометрия |
| Гонорея |
| Диабетический гломерулосклероз |
| Дисфункциональные маточные кровотечения |
| Дисфункциональные маточные кровотечения перименопаузального периода |
| Заболевания шейки матки |
| Задержка полового развития у девочек |
| Инородные тела в матке |
| Интерстициальный нефрит |
| Кандидоз влагалища |
| Киста желтого тела |
| Кишечно-генитальные свищи воспалительного генеза |
| Кольпит |
| Миеломная нефропатия |
| Миома матки |
| Мочеполовые свищи |
| Нарушения полового развития девочек |
| Наследственные нефропатии |
| Недержание мочи у женщин |
| Некроз миоматозного узла |
| Неправильные положения половых органов |
| Нефрокальциноз |
| Нефропатия беременных |
| Нефротический синдром |
| Нефротический синдром первичный и вторичный |
| Обостренные урологические заболевания |
| Олигурия и анурия |
| Опухолевидные образования придатков матки |
| Опухоли и опухолевидные образования яичников |
| Опухоли стромы полового тяжа (гормонально-активные) |
| Опущение и выпадение (пролапс) матки и влагалища |
| Острая почечная недостаточность |
| Острый гломерулонефрит |
| Острый гломерулонефрит (ОГН) |
| Острый диффузный гломерулонефрит |
| Острый нефритический синдром |
| Острый пиелонефрит |
| Острый пиелонефрит |
| Отсутствие полового развития у девочек |
| Очаговый нефрит |
| Параовариальные кисты |
| Перекрут ножки опухолей придатков матки |
| Перекрут яичка |
| Пиелонефрит |
| Пиелонефрит |
| подострый гломерунефрит |
| Подострый диффузный гломерулокефрит |
| Подслизистая (субмукозная) миома матки |
| Поликистоз почек |
| Поражение почек при миеломной болезни |
| Поражение почек при подагре |
| Пороки развития половых органов |
| Постгистерэктомический синдром |
| Постменопауза |
| Почечнокаменная болезнь |
| Предменструальный синдром |
| Прямокишечно-влагалищные свищи травматического генеза |
| Психогенная аменорея |
| Радиационные нефропатии |
| Рак шейки матки |
| Рак эндометрия |
| Рак яичников |
| Реноваскулярная гипертензия |
| Саркома матки |
| Сертоли |
| Синдром истощения яичников |
| Синдром поликистозных яичников |
| Синдром после тотальной овариэктомии |
| Синдром приобретенного иммунодефицита (СПИД) у женщин |
| Синдром резистентных яичников |
| Тератобластома |
| Тератома |
| Травмы половых органов у девочек |
| Трихомониаз |
| Туберкулез мочеполовых органов |
| Урогенитальные инфекции у девочек |
| Урогенитальный хламидиоз |
| Феохромоцитома |
| Хроническая почечная недостаточность |
| Хронический гломерулонефрит |
| Хронический гломерулонефрит (ХГН) |
| Хронический диффузный гломерулонефрит |
| Хронический интерстициальный нефрит |
| Хронический пиелонефрит |
| Хронический пиелонефрит |
| Эндометриоз (эндометриоидная болезнь) |
| Ювенильные маточные кровотечения |
Лечение адреногенитального синдрома у новорожденных детей
Неотложная терапия сольтеряющего криз.
Возмещение объема:
- Инфузия NaCl 0,9 % с раствором глюкозы 10 % в соотношении 1:1.
- Объем: 20 мл/кг за 30 мин., затем 150—200 мл/кг за 24 часа (соответственно балансу, уровню электролитов, ГК).
Стероиды:
- Вначале 25 мг гидрокортизона в/в в виде болюса. В качестве альтернативы (в случае если гидрокортизон отсутствует): преднизолон 10 мг в/в.
- Затем 100—125 мг/м2 ППТ гидрокортизона в течение 24 часов в/в, после чего редукция дозы ежедневно на 25 % до достижения дозы поддержания. Контроль электролиза ежедневно.
- Если возможен пероральный прием, 60—80 мг/м2 ППТ/день гидрокортизона на 2—3 приема внутрь Проведение заместительной терапии минералокортикоидной недостаточности внутривенно невозможно, однако высокие дозы гидрокортизона обладают достаточной минералокортикоидной активностью.
Коррекция ацидоза: бикарбонат Na в обычной дозировке при BE < 15.
Длительная терапия АГС с потерей солей.
Стероиды:
- Гидрокортизон перорально 10—25 мг/мг ППТ/сутки на 3 введения. Первое введение рано утром — 50 % от суточной дозы, затем через 8 часов по 25 % + 25 %.
- Дополнительно минералокортикоид: флудкортизон (астонин Н, флудкортизон) 0,05—0,2 (- 0,3 грудным детям) мг/сутки. Подбор дозы осуществляет эндокринолог!
Грудным детям дополнительно 1—3 г NaCl в день (равномерно распределить на все кормления). Материнское молоко содержит очень малое количество натрия!
Терапия осуществляется на протяжении всей жизни. Свидетельство о патологии на случай неотложной ситуации!
При стрессе, проведении оперативного вмешательства, инфекциях и др. 4-х кратное повышение дозы гидрокортизона:
- < 3 лет: 25 мг однократно в/в, затем 25—30 мг/сутки.
- 3—12 лет: 50 мг однократно в/в, затем 50—60 мг/сутки.
- > 12 лет: 100 мг однократно в/в, затем 100 мг/сутки.
- При наличии рвоты в/в введение (как правило, требуется наблюдение за ребенком в условиях стационара).
- Если возможен пероральный прием, дозировка минералокортикоидов не меняется.
Пренатальная профилактика вирилизации девочек с АГС возможна посредством введения матерям дексаметазона. Однако, поскольку отдаленные побочные эффекты проведения такой профилактики еще не известны, данная методика пока считается экспериментальной.
Капельное введение изотонического раствора натрия хлорида для стабилизации кровообращения и возмещения солей.
Гидрокортизон немедленно в высоких дозах, например, внутривенное введение разведенного раствора гидрокортизона → опасность тромбофлебита, болезненность.
При потере солей — дополнительно минералокортикоиды например флудрокортизон, в таблетках.
Контроль проводимого лечения с помощью оценки роста, определения костного возраста и регулярной проверки концентрации гормонов в слюне, моче и/или крови.
Корректирующие операции на половых органах при сильной вирилизации у девочек для обеспечения нормальной функции половых органов и половой идентификации.
Уход при синдроме потери солей
Мониторинг, особенно тщательное измерение АД.
Контроль объема принимаемой и выделяемой жидкости, в некоторых случаях — установка постоянного катетера.
Тщательное соблюдение правил гигиены.
При сильном истощении — профилактика пролежней и контрактур.
Занятия для ребенка, например, читать вслух, разрешить рисовать, собирать «головоломки».
В зависимости от возраста и общего состояния: сообщить ребенку о заболевании.
Адреногенитальный синдром у новорожденных
Заболевание может быть обнаружено на ранней стадии у новорожденных детей, что связано с проведением неонатального скрининга на 4 сутки после рождения ребенка. В ходе теста каплю крови из пятки малыша наносят на тест-полоску: если реакция положительная, ребенка переводят в эндокринологический диспансер и проводят повторную диагностику. После подтверждения диагноза начинается лечение АГС. Если адреногенитальный синдром у новорожденных обнаружен рано, то терапия проходит легко, в случаях позднего обнаружения адреногенетической патологии сложность лечения растет.

У мальчиков
Болезнь у детей мужского пола развивается, как правило, с двухлетнего или трехлетнего возраста. Происходит усиленное физическое развитие: увеличиваются гениталии, осуществляется активное оволосение, начинают появляться эрекции. При этом яички отстают в росте, а в дальнейшем вовсе прекращают развиваться. Как и у девочек, адреногенитальный синдром у мальчиков характеризуется активным ростом, однако он длится недолго и в итоге человек все равно остается низким, коренастым.
У девочек
Патология у девочек зачастую выражается сразу при рождении в вирильной форме. Ложный женский гермафродитизм, характерный для АГС, характеризуется увеличенным размером клитора, при этом отверстие мочеиспускательного канала находится прямо под его основанием. Половые губы в данном случае напоминают по форме расщепленную мужскую мошонку (урогенитальный синус не делится на влагалище и уретру, а останавливается в развитии и открывается под пенисообразным клитором).
Не редко адреногенитальный синдром у девочек так ярко выражен, что при рождении младенца трудно сразу установить его пол. В период 3-6 лет у ребенка активно растут волосы на ногах, лобке, спине и девочка внешне становится очень похожа на мальчика. Больные АГС дети растут гораздо быстрее своих здоровых сверстников, однако их половое развитие вскоре полностью прекращается. При этом молочные железы остаются маленькими, а менструации либо полностью отсутствуют, или же появляются нерегулярно из-за того, что недоразвитые яичники не могут в полном объеме выполнять свои функции.
Тип наследования
Каждая форма заболевания связана с генетическими нарушениями: как правило аномалии имеют наследственную природу и переходят от обоих родителей к ребенку. Более редки случаи, когда тип наследования адреногенитального синдрома является спорадическим – возникает внезапно в период формирования яйцеклетки или сперматозоида. Наследование адреногенитального синдрома происходит аутосомно-рецессивным путем (когда оба родителя являются носителями патологического гена). Иногда болезнь поражает детей в здоровых семьях.
Адреногенитальный синдром (АГС) характеризуется следующими закономерностями, влияющими на вероятность поражения им ребенка:
- если родители здоровы, но оба являются носителями гена StAR дефицита, есть риск, что новорожденный будет болеть врожденной гиперплазией надпочечников;
- если у женщины или мужчины диагностировали синдром, а второй партнер имеет нормальную генетику, то все дети в их семье будут здоровыми, однако станут носителями заболевания;
- если один из родителей болен, а второй является носителем адреногенетической патологии, то половина детей в данной семье будут болеть, а другая половина – носить мутацию в организме;
- при наличии болезни у обоих родителей, все их дети будут иметь аналогичные отклонения.
Диагностика адреногенитального синдрома
Адреногенитальный синдром можно выявить при помощи современных гормональных исследований, а также при визуальном осмотре. При этом учитываются фенотипические и анамнестические данные, такие как оволосение в нехарактерных для женщин местах, телосложение по мужскому принципу, развитие молочных желез, состояние и общий вид кожи, расширенные поры и наличие угревой сыпи. Адреногенитальный синдром характеризуется существенным нарушением синтеза стероидов на 17-ОНП, поэтому о наличии данного заболевания свидетельствует повышение уровня гормонов в крови и выявление двух гормонов — ДЭА-С и ДЭА, которые считаются предшественниками тестостерона.
Необходимо определить и показатель 17-КС во время проведения диагностики, выявляемый путем анализа мочи на наличие в ней метаболитов андрогенов. Во время анализа крови для диагностики адреногенитального синдрома определяется уровень гормонов ДЭА-С и 17-ОНП. При комплексном осмотре для полноценной диагностики необходимо рассмотреть симптомы гиперандрогении и другие нарушения в работе эндокринной системы. При этом показатель 17-КС в моче и уровень гормонов ДЭА-С, Т, 17-ОНП, и ДЭА необходимо выявлять дважды – сначала до пробы с дексаметазоном и другими глюкокортикоидами, а затем после ее осуществления. Если уровень гормонов при анализе снижается до 70-75%, это свидетельствует о выработке андрогенов исключительно в коре надпочечников.
Точная диагностика адреногенитального синдрома включает УЗИ яичников, во время которого выявляется ановуляция, ее можно определить, если присутствуют фолликулы различного уровня зрелости, которые не превышают преовуляторных размеров. Как правило, в таких случаях яичники увеличены, но, в отличие от синдрома поликистозных яичников, при адреногенитальном синдроме в них не наблюдается ни увеличения объема стромы, ни наличия мелких фолликул прямо под капсулой яичника. В диагностике нередко применяется измерение базальной температуры, при этом о заболевании свидетельствует характерная продолжительность фаз – длинная первая фаза менструального цикла и непродолжительная по времени вторая фаза.
Диагностика
Диагностика начинается с жалоб и анамнестических данных. Это могут быть изменения состояния ребёнка после рождения, нарушения репродуктивной функции, развитие привычного невынашивания.
Проводится обязательный внешний осмотр с оценкой состояния всех систем
Значительное внимание следует уделить фигуре, росту, и его соответствию возрастным параметрам, продлится осмотр характера оволосения и органов репродуктивной системы
Обязательно требуется проведение лабораторных и инструментальных методов.
Среди них:
- общий анализ крови и биохимическое исследование с определением электролитов. Среди них обязательно определить уровень таких электролитов, как хлориды, натрий, калий и т.д;
- обязательной является оценка гормонального профиля. Требуется определить уровень гормонов коры надпочечников, эстрогенов и тестостерона, как свободного, так и связанного:
- большое значение играет определение уровня 17-гидроксипрогестерона. Для женщин измерение проводится только в период фолликулярной фазы. Исключить диагноз можно только в том случае, если его показатель будет ниже 200 нг/дл;
- при превышении значения больше 500 нг/ дл диагноз полностью подтверждают и не всегда требуются дополнительные методы;
- если значение больше 200, но при этом меньше 500 необходимо в целях постановки диагноза провести тест с АКТГ. При проведении теста АКТГ и получении значения выше 1000 нг/ дл выставляют диагноз адреногенитального синдрома;
- требуется оценить состояние мочи;
- из инструментальных методов большой популярностью пользуется ультразвуковое исследование органов.
- для девочек обязательно проводить УЗИ матки и придатков на момент оценки функции и наличии органической патологии;
- для мальчиков требуется оценить состояние органов мошонки при ультразвуковом исследовании;
- для лиц каждого пола требуется проводить УЗИ органов забрюшинного пространства с целью определить размер, структуру, наличие опухолевых образований в области надпочечников.
- в том случае, если при УЗИ не удаётся выявить патологических состояний в надпочечниках следует выполнить рентгенограмму черепа или магнитно-резонансную томографию головного мозга на предмет выявления очаговых опухолевых образований или гиперплазии участков гипофиза;
- дополнительным методом является электрокардиография для оценки функционального состояния сердечно-сосудистой системы.
Дифференциальная диагностика

Обязательным моментом в диагностике адреногенитального синдрома требуется исключать другие патологии.
Среди самых наиболее похожих патологий выделяют:
- гермафродитизм. Часто внешние нарушения дифференцировали могут сочетаться в патологией внутренних половых органов;
- надпочечниковая недостаточность. В данном случае требуется оценить дополнительные симптомы и диагностические методы, поскольку они часто схожи. Но надпочечниковая недостаточность проявляется после провоцирующего фактора на фоне предшествующего здоровья;
- андрогенпродуцирующая опухоль в надпочечниках. Развивается подобное состояние спустя некоторое время, в детском возрасте это редко встречающаяся патология;
- пилоростеноз. Это патология, которая имеет характерные симптомы с сольтеряющей формой.
Механизм наследования генитального синдрома
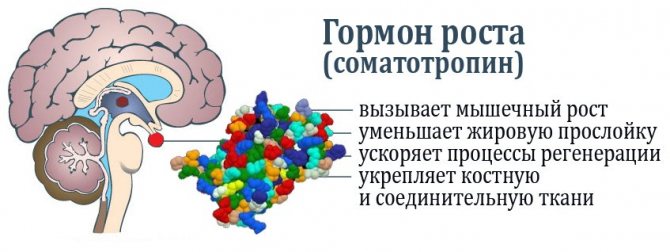
При этом заболевании наблюдаются генетические аномалии, при которых нарушается выработка гормона надпочечников – кортизола.
Существует несколько вариантов болезни, при которых страдают различные гены, отвечающие за выработку белков, необходимых для образования гормонов. В большинстве случаев «ломается» ген CYP21, кодирующий 21-гидроксилазу. На такое нарушение приходится примерно 95% случаев болезни. Однако у некоторых детей имеется сбой выработки других шести ферментов, также участвующих в процессе образования кортизола.
Риск возникновения болезни зависит от особенностей наследственности:
- Если оба родителя являются носителями болезни, но сами не болеют, вероятность рождения ребенка с генитальным синдромом составляет 25%.
- В случае если один из родителей болен, а второй является носителем, риск появления на свет больных детей составляет 75%.
- У двоих родителей, страдающих адрено-генитальным синдромом, не обязательно все дети будут больны. Часть из них не заболеет, но станет носителями пораженного гена, который передастся потомству.
- В случае, если один из родителей здоров, а второй является носителем или болен генитальным синдромом, также возможно возникновение носительства измененных генов.
Самым эффективным методом предотвращения заболевания является сдача будущими родителями анализов на генетику. Это позволит выявить вероятность развития не только этого, но и других наследственных болезней.
Подготовка к анализу на генетику
При высоком риске заболевания можно прибегнуть к репродуктивным технологиям с применением предимплантационной диагностики. В этом случае зачатие происходит «в пробирке», а эмбрион подсаживают после обследования на генетические аномалии.
Симптомы адреногенитального синдрома
При врожденной форме адреногенитального синдрома еще в период внутриутробного развития при формировании гормональной функции надпочечников вырабатывается излишнее количество андрогенов. Избыток андрогенов приводит к возникновению половой дифференцировки, относящейся к плоду женского пола. К 9-11 неделе внутриутробного развития плод уже имеет половое строение и органы, характерные для женского организма, хотя наружные половые органы на данном этапе еще только начинают формироваться. При этом женский фенотип формируется из начального типа.
На женский плод и его наружные половые органы оказывает влияние чрезмерная выработка тестостерона, в итоге происходит значительное увеличение полового бугорка, который затем принимает форму пенисообразного клитора, лабиосакральные складки сливаются и по форме напоминают мошонку. Урогенитальный синус открывается под деформированным клитором, не распределяясь изначально на влагалище и уретру. Поэтому при рождении ребенка зачастую неправильно определяют его половую принадлежность. Так как гонады яичники приобретают женскую форму, врожденный адреногенитальный синдром нередко называют ложным женским гермафродитизмом, в период внутриутробного развития гиперпродукция андрогенов приводит к гиперплазии надпочечников.
Дети, страдающие таким заболеванием, нуждаются в постоянном контроле со стороны детских эндокринологов. Современные медицинские методики предусматривают своевременное хирургическое лечение адреногенитального синдрома, чтобы операционным путем произвести коррекцию пола и в дальнейшем ребенок развивался по женскому типу. Сейчас к гинекологам-эндокринологам нередко обращаются пациентки, у которых адреногенитальный синдром характеризуется поздней формой.
При пубертатной врожденной форме дефицит С21-гидроксилазы проявляется в период внутриутробного развития еще во время пубертатного периода, когда только проявляется гормональная функция коры надпочечников. Однако нарушения особенно заметны непосредственно перед наступлением у девочки первой менструации. И если обычно в популяции первая менструация протекает в 12-13 лет, то у девочек с врожденным адреногенитальным синдромом, характеризующимся пубертатной формой, первая менструация наступает значительно позже, лишь в 15-16 лет.
Менструальный цикл при данном заболевании достаточно неустойчив, менструации протекают нерегулярно, у девочек возникает тенденция к олигоменорее. Промежуток между менструациями значительный, как правило, он составляет 30-45 дней.
Гирсутизм довольно ярко выражен, довольно часто он проявляется в росте стержневых волос, расположенных по белой линии живота, в росте волос над верхней губой по мужскому принципу, на бедрах и вокруг сосков. На теле появляется большое количество сальных желез, нередко наблюдается нагноение волосяных фолликулов, кожа на лице становится жирной, поры увеличиваются и расширяются. Девушки, страдающие пубертатной формой адреногенитального синдрома, отличаются довольно высоким ростом и мужским телосложением, широкими плечами и узким тазом, наблюдается гипопластичность молочных желез. Как правило, главными жалобами таких пациенток при обращении к медикам становится возникновение угревой сыпи либо жалобы на нерегулярный менструальный цикл.
При данной постпубертатной форме заболевания симптомы адреногенитального синдрома у девушек заметны лишь после полового созревания. Довольно часто симптомы становятся ярко выраженными после медицинского аборта, во время неразвивающейся беременности либо после самопроизвольного выкидыша. Выражается в нарушении менструального цикла, промежутки между менструациями значительно увеличиваются, менструальные выделения становятся скудными, нередко возникают задержки.
В данном случае гиперандрогения характеризуется относительно мягкими признаками проявления, гирсутизм почти не выражен и проявляется лишь в незначительном оволосении на белой линии на животе, немного волос может быть на голенях, около сосков, либо над верхней губой. Молочные железы у девушки развиваются таким же образом, как у ее сверстниц, телосложение формируется по женскому типу, метаболических нарушений не проявляется.
К каким докторам следует обращаться если у Вас Простая вирильная форма адреногенитального синдрома:
Гинеколог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Простой вирильной формы адреногенитального синдрома, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Лечение адреногенитального синдрома
Основным способом коррекции вирильной дисфункции надпочечников является заместительная гормональная терапия, восполняющая дефицит глюкокортикоидов. Если у женщины со скрытым АГС нет репродуктивных планов, кожные проявления гиперандрогении незначительны и месячные ритмичны, гормоны не применяют. В остальных случаях выбор схемы лечения зависит от формы эндокринной патологии, ведущей симптоматики и степени ее выраженности. Зачастую назначение глюкокортикоидных препаратов дополняют другими медикаментозными и хирургическими методами, подобранными в соответствии с конкретной терапевтической целью:
- Лечение бесплодия. При наличии планов по деторождению женщина под контролем андрогенов крови принимает глюкокортикоиды до полного восстановления овуляторного месячного цикла и наступления беременности. В резистентных случаях дополнительно назначают стимуляторы овуляции. Во избежание выкидыша гормонотерапию продолжают до 13-й недели гестационного срока. В I триместре также рекомендованы эстрогены, во II-III — аналоги прогестерона, не обладающие андрогенным эффектом.
- Коррекция нерегулярных месячных и вирилизации. Если пациентка не планирует беременность, но жалуется на расстройство менструального цикла, гирсутизм, угри, предпочтительны средства с эстрогенным и антиандрогенным эффектом, оральные контрацептивы, содержащие гестагены последнего поколения. Терапевтический эффект достигается за 3-6 месяцев, однако по окончании лечения при отсутствии заместительной гормонотерапии признаки гиперандрогении восстанавливаются.
- Лечение врожденных форм АГС. Девочкам с признаками ложного гермафродитизма проводят адекватную гормонотерапию и выполняют хирургическую коррекцию формы половых органов — клитеротомию, интроитопластику (вскрытие урогенитального синуса). При сольтеряющих адреногенитальных расстройствах кроме глюкокортикоидов под контролем рениновой активности назначают минералокортикоиды с увеличением терапевтических доз при возникновении интеркуррентных заболеваний.
Определенные сложности в ведении пациентки возникают в тех случаях, когда заболевание не диагностировано в акушерском стационаре, и девочка с выраженной вирилизацией гениталий регистрируется и воспитывается как мальчик. При решении о восстановлении женской половой идентичности хирургическую пластику и гормонотерапию дополняют психотерапевтической поддержкой. Решение о сохранении гражданского мужского пола и удалении матки с придатками принимается в исключительных случаях по настоянию больных, однако такой подход считается ошибочным.
Прогноз и профилактика
Прогноз при своевременном обнаружении адреногенитального синдрома и адекватно подобранной терапии благоприятный. Даже у пациенток со значительной вирилизацией гениталий после пластической операции возможна нормальная половая жизнь и естественные роды. Заместительная гормонотерапия при любой форме АГС способствует быстрой феминизации — развитию грудных желез, появлению месячных, нормализации овариального цикла, восстановлению генеративной функции. Профилактика заболевания осуществляется на этапе планирования беременности.
Если в роду наблюдались случаи подобной патологии, показана консультация генетика. Проведение пробы с АКТГ обоим супругам позволяет диагностировать гетерозиготное носительство или скрытые формы адреногенитального расстройства. При беременности синдром может быть обнаружен по результатам генетического анализа клеток хорионических ворсин или содержимого околоплодных вод, полученных методом амниоцентеза. Неонатальный скрининг, проводимый на 5-е сутки после родов, направлен на выявление повышенной концентрации 17-гидропрогестерона для быстрого выбора терапевтической тактики.
Патогенез (что происходит?) во время Адреногенитального синдрома:
Патогенетической сущностью адреногенитального синдрома является угнетение выработки одних кортикостероидов при одновременном увеличении выработки других вследствие дефицита того или иного фермента, обеспечивающего один из этапов стероидогенеза. В результате дефицита Р450с21 нарушается процесс перехода 17-гидроксипрогестерона в 11-дезоксикортизол и прогестерона в дезоксикортикостерон.
Таким образом, в зависимости от выраженности дефицита фермента развивается дефицит кортизола и альдостерона. Дефицит кортизола стимулирует продукцию АКТГ, воздействие которого на кору надпочечника приводит к ее гиперплазии и стимуляции синтеза кортикостероидов, — стероидогенез смещается в сторону синтеза избытка андрогенов. Развивается гиперандрогения надпочечникового генеза. Клинический фенотип определяется степенью активности мутировавшего гена CYP21-B. При ее полной утрате развивается сольтеряющий вариант синдрома, при котором нарушается синтез глюкокортикоидов и минералокортикоидов. При сохранена умеренной активности фермента минералокортикоидная недостаточность не развивается в связи с тем, что физиологическая потребность в альдостероне примерно в 200 раз ниже, чем в кортизоле. Выделяют 3 варианта дефицита 21-гидроксилазы:
- дефицит 21-гидроксилазы с сольтеряющим синдромом;
- простая вирильная форма (неполный дефицит 21-гидроксилазы);
- неклассическая форма (постпубертатная).
Распространенность адреногенитального синдрома значительно варьирует среди разных национальностей. Среди представителей европейской расы распространенность классических вариантов (сольтеряюший и простой) дефицита 21-гидроксилазы составляет примерно 1 на 14000 новорожденных. Значительно выше этот показатель у евреев (неклассическая форма дефицита 21-гидроксилазы — до 19 % евреев Ашкенази). Среди эскимосов Аляски распространенность классических форм дефицита 21-гидроксилазы составляет 1 на 282 новорожденных.
Лечение адреногенитального синдрома
Лабораторное и инструментальное подтверждение диагноза является обоснованием для проведения адекватной заместительной гормональной терапии с применением препаратов глюкокортикостероидного ряда.
Назначение любого глюкокортикостериода обязательно должно быть строго дозировано и подконтрольно лабораторным показателям крови и мочи. Применение Дексаметазона в суточной дозе 0,25 мг следует производить до момента устранения основных клинических проявлений заболевания (нормализация цикличности базальной температуры, устранение дисменореи, эхоскопически подтвержденное устранение мультифолликулярности яичников). Абсолютным критерием положительной эффективности гормонотерапии в этом случае является наступление запланированной беременности, однако данный факт не является показанием для прерывания приема препарата. Дексаметазон в период беременности целесообразно применять до момента формирования плаценты, которая обеспечивает нормализацию гормонального статуса плода.
Женщины, у которых период наступления беременности совпал с приемом гормональных препаратов глюкокортикоидного ряда, подлежат госпитализации в стационар с целью проведения динамического ультразвукового исследования, а также определения концентрации 17-кетостероидов в моче. Наличие у беременной женщины, принимающей гормональную терапию с целью лечения адреногенитального синдрома, самопроизвольных абортов в анамнезе является обоснованием для назначения эстроенсодержащих гормональных средств, действие которых направлено на улучшение поступления оксигенированной крови к развивающемуся плоду. Среди широкого спектра этой группы лекарственных средств наибольшее распространение получил Микрофоллин, эффективность которого максимальная в терапевтической дозе 0,25 мг в сутки. Появление у женщины кровянистых выделений или тянущих болей в нижней части живота является показанием к отмене препарата.
В связи с тем, что женщины, страдающие адреногенитальным синдромом, имеют проблемы с вынашиванием плода и склонность к возникновению самопроизвольного выкидыша на раннем сроке беременности, целесообразным в данной ситуации является назначение природного аналога прогестерона «Дюфастона» в суточной дозе 20 мг. Длительный прием данного препарата устраняет истмикоцервикальную недостаточность, которая является самой распространенной причиной самопроизвольного аборта.
Препаратом, оказывающим стимулирующее влияние на процесс развития овуляции, является Кломифен, применение которого рекомендуется сочетать с глюкокортикоидной терапией. Пациенткам обязательно необходимо соблюдать режим приема препарата, заключающийся в приеме его в суточной дозе 100 мг с третьего по седьмой день менструального цикла каждый месяц до наступления беременности.
В ситуации, когда признаки адреногенитального синдрома дебютировали в зрелом возрасте, когда женщина не заинтересована в сохранении репродуктивной функции, рекомендуется терапия заболевания с применением комбинированных препаратов, содержащих антиандрогены и эстрогены (Андрокур в дозировке 25 мг). Следует учитывать, что данную группу препаратов относят к категории симптоматических, устраняющих незначительные фенотипические проявления заболевания, и при отмене приема препарата возможно обратное развитие болезни.
Для борьбы с гипергисутизмом гормональная терапия не применяется и в данной ситуации эндокринологи прибегают к назначению Верошпирона в суточной дозе 100 мг утром, длительный прием которого значительно уменьшает проявления избыточного оволосения.
Областью применения гормональных препаратов контрацепции, содержащих низкодозированный гестагенный компонент, лишенный андрогенного влияния, является группа пациенток с признаками поздней постпубертатной формы адреногенитального синдрома. Прежде чем применять данную группу препаратов, следует удостовериться в нежелании пациентки сохранять репродуктивную функцию, так как данные гормональные средства при длительном приеме провоцируют развитие аменореи гипогонадотропного типа.