Раньше говорили, что болезнь крона
Содержание:
Осложнения при болезни Крона
У людей с болезнью Крона есть риск осложнений, которые описаны ниже.
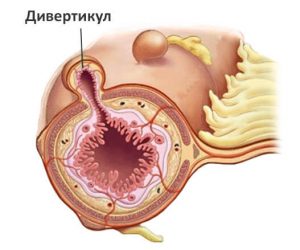
Стеноз кишки (сужение)
При длительном воспалении в кишке образуются рубцы, что со временем может привести к стенозу (сужению, стриктуре) кишечника. Другой причиной сужения просвета кишки может быть воспалительный отек слизистой оболочки.
Узкий участок кишки затрудняет прохождение твердого кишечного содержимого, что проявляется водянистым стулом или полным его отсутствием. Это состояние называется обструкцией кишки или кишечной непроходимостью.
Прочие симптомы кишечной непроходимости:
- постоянные или схаткообразные боли в животе;
- рвота;
- вздутие живота;
- чувство переполнения живота.
При отсутствии лечения, возможен разрыв кишечника и попадание его содержимого в брюшную полость. При подозрении на непроходимость кишечника как можно скорее обратитесь к врачу общей практики (терапевту, семейному врачу). Врач поможет оценить ваше состояние и, при необходимости, направит вас на срочную консультацию к специалисту (гастроэнтерологу или колопроктологу) или в больницу.
Если есть возможность, вы можете сразу обратиться к гастроэнтерологу или колопроктологу. Наш меднавигатор поможет выбрать нужного специалиста.
Если вы плохо себя чувствуете и не можете самостоятельно посетить врача, вызовите скорую помощь, позвонив по телефону 03, с мобильного — 911 или 112.
Если стеноз кишки вызван отеком слизистой, возможно лечение с помощью лекарственных препаратов. Рубцовые стриктуры кишечника обычно лечат хирургическим путем, иссекая пораженную область. В некоторых случаях можно применять процедуру, которая называется баллонной дилатацией. Она проводится в ходе колоноскопии.
Если баллонная дилатация кишки не помогла или противопоказана, просвет кишечника расширяют с помощью стриктуропластики. В этом случае, рассекают только рубцовую ткань или целиком стенку кишечника в месте сужения, восстанавливают ее первоначальную форму, после чего — сшивают.
Свищ (фистула)
Длительный процесс воспаления и рубцевания в пищеварительной системе может приводить к формированию язв, которые со временем превращаются в каналы, ведущие от одной области пищеварительной системы к другой. Иногда эти каналы — свищи (фистулы) соединяют пищеварительную трубку с кожей, мочевым пузырем, влагалищем, анусом и др.
При небольших свищах симптомов может не быть, в то время как крупные свищи могут воспаляться и вызывать:
- постоянную пульсирующую боль;
- повышение температуры до 38ºC или выше;
- появление крови или гноя в стуле;
- непроизвольное вытекание кала или слизи из ануса.
Если фистула появляется на коже (обычно в районе ануса), из нее отходит отделяемое с неприятным запахом.
Как правило, лечение свищей начинают с медикаментозной терапии (прием антибиотиков, препаратов 5-АСК, иммунодепрессантов). Если в результате приема лекарств свищ не заживает, назначают хирургическое лечение — иссечение свища или другие методы операционной коррекции.
Другими кишечными осложнениями болезни Крона являются:
- перфорация (разрыв) кишечника с развитием перитонита;
- кровотечение;
- тяжелые запоры (при выраженном стенозе кишки).
Внекишечные осложнения болезни Крона
У людей с болезнью Крона также повышен риск возникновения осложнений со стороны других органов:
- остеопороз — истончение и повышенная ломкость костей, вызванная тем, что кишечник не усваивает достаточного количества питательных веществ; вероятность остеопороза повышает прием кортикостероидов;
- железодефицитная анемия — может развиться в результате обильного кровотечения из кишечника или быть следствием длительной кровоточивости из участков воспаления и язв в пищеварительной системе; характерные симптомы: усталость, одышка и бледность;
- анемия, вызванная дефицитом витамина B12 или фолиевой кислоты — свяхана с нарушением всасывания питательных веществ в пищеварительной системе; характерные симптомы: усталость и упадок сил;
- пиодермия гангренозная — редкое кожное заболевание; проявляется появлением на коже болезненных язв с гнойным отделяемым.
У детей с болезнью Крона также могут возникать отставание в росте и развитии из-за того, что организм не получает достаточного количества питательных веществ.
Лечение болезни Крона
Лечение болезни Крона направлено, прежде всего, на уменьшение симптомов, а также на предотвращение развития осложнений.
Симптоматическое лечение болезни Крона предполагает устранение диареи. Противопоносные средства (Атропин, Лоперамид) помогают не только улучшить качество жизни больного, но и в некоторых случаях улучшают течение заболевания. Кроме медикаментозных препаратов, для уменьшения поноса пациенту назначают бедную растительными волокнами диету. Если у больного отмечается непереносимость лактозы, то из его рациона исключают цельное молоко.
Диетотерапия является неотъемлемой частью лечения болезни Крона. Больным показано употребление в пищу кисломолочных продуктов, а при поражении толстого кишечника назначают пищу с повышенным содержанием растительных волокон (крупы, свежие овощи и фрукты). Но если существует риск развития кишечной непроходимости, то данные продукты запрещены к употреблению.
При локализации заболевания в толстом и тонком кишечнике, а также для купирования воспалительного процесса при лечении болезни Крона применяют препараты противовоспалительного спектра действия (Месаламин, Сульфасалазин). С целью получения и поддержания ремиссии применяют кортикостероидные препараты (Преднизолон).
Для снижения активности иммунных клеток, что способствует торможению воспалительного процесса в кишечнике, используют иммуномодулирующие препараты (Азатриопин).
Если консервативное лечение не привело к ожидаемому результату, а у больного отмечается развитие осложнений, применяют хирургическое лечение болезни Крона, которое предполагает удаление пораженного участка кишечника или развившегося осложнения (абсцесса, фистулы, стеноза).
При правильном лечении болезни Крона длительность периодов ремиссии достигает нескольких десятков лет. Поддерживающая терапия помогает пациенту дожить до глубокой старости.
Симптомы у взрослых
Проявления зависят от местоположения болезни Крона (какой участок поражен в кишечнике) и распространения отека и воспаления в кишечнике. Симптомы могут варьироваться от легких до тяжелых.
Наиболее распространенные признаки и симптомы:
- боль в животе и диарея (чаще всего);
- кровь и слизь в фекалиях;
- непреднамеренная потеря веса;
- рвота и/или запор;
- потеря аппетита;
- непреднамеренная потеря веса;
- крайняя усталость;
- лихорадка;
- область внутри и вокруг заднего прохода поражена язвами, абсцессами или свищами.
К внекишечным проявлениям болезни Крона относят:
- проявления на коже (пиодермия, эритема);
- глазные проявления (увеит, ирит);
- поражения слизистой во рту (стоматит);
- железодефицитная анемия;
- артропатия, остеопороз.
Симптомы могут разниться и проявляться в зависимости от того, какая собственно часть кишечника поражена, например:
1. Если болезнь только в тонкой кишке, у вас может не быть диареи.
2. Постоянная боль в животе без каких-либо других симптомов может быть связана с небольшим пятном болезни Крона в тонком кишечнике.
3. Серьезные вспышки могут быть крайне болезненными.
4. Если поражены большие части кишечника, может неправильно усваиваться пища.
ЛЕЧЕНИЕ БОЛЕЗНИ КРОНА.
Общие принципы.
Основные принципы лечения больных БК состоят в определенности рекомендации по образу жизни, питанию, медикаментозному лечению при обострении заболевания.Диета при Болезни Крона.
- Избыточное употребление сахара может явиться одной из причин, способствующих обострению и возникновению БК.
- С целью устранения диареи во время проведения адекватной терапии необходимо назначить безлактозную диету.
- После операций нужно перейти на парентеральное питание.
- При синдроме короткой кишки (менее 100 см кишка ), еюно- или илеостоме показаны энтеральные добавки и цитраглюкосолан для восстановления потери жидкости, микроэлементов, минеральных веществ.
- При стеаторее предписывается диета, бедная жиром.
- При обострении болезни, неподдающейся лечению стероидами, назначается основная диета с энтеральными добавками (раствор аминокислот могут вводиться через назогастральный зонд, так как их прием внутрь используется трудно из-за плохой переносимости).
- Специфические дефициты (железо, фолиевая кислота, жирорастворимые витамины,цинк и др.) восполняются путем назначения соответствующих препаратов.
Медикаментозное лечение.
Для тяжелого обострения характерно наличие следующих симптомов:
- Внешний вид больного,
- Рвота,
- Фебрильная лихорадка,
- Тахикардия более 90 ударов в минуту,
- Выраженность лабораторных признаков (альбумин менее 35 г/л, увеличение С- реактивного белка, СОЭ, лейкоцитов).
При наличии таких проявлений БК больной нуждается в срочной госпитализации, для проведения неотложных лечебных мероприятий:
- В/в введение жидкости и электролитов, особенно калия, так как больные нередко обезвожены.
- В/в введение гидрокортизона ( начальная доза 100 мг 3 раза в день).
- Внутрь метронидазол (трихополи др.) по 500 мг 3 раза в день для устранения инфицированности кишечника условно-патогенной микрофлорой, присущей этому заболеванию.
- Гемотрансфузиис целью устранения анемии, которая нередко бывает довольно значительной (уровень гемоглобина следует поднять до 10 г%).
- В/в введение гидрокортизонапродолжается в течение 5 дней, и, как только прекращается рвота и появляется возможность приема лекарств внутрь, сразу же заменяют в/в введение гидрокортизона на прием внутрь 40 мг преднизолона в день.
- Результаты лечения оцениваются по срокам (частота стула , боли в животе, анорексия, диспепсия, пальпаторная болезненность живота, лихорадка, тахикардия ), лабораторных показателей ( гемоглобина, эритроцитов, СОЭ, С-реактивного белка, альбумина, электролитов).
- Если на фоне гидрокортизона и других лекарств не наступает улучшения, то возможно показано хирургическое лечение.
- Если у больного анорексия и выраженная диспепсия (тошнота и др,), то от насильственного приема пищи нужно воздержаться, но обеспечить прием жидкости.
Легкая формахарактеризуется наличием кишечного дискомфорта, болезненностью при пальпации живота, умеренным увеличением СОЭ и/или появлением С- реактивного белка.
- Лечение проводится амбулаторно (больные при необходимости могут госпитализироваться в основном для дообследования и начала лечения).
- Преднизолон внутрь по 30 мг в день в течение недели, далее на 2 неделе доза снижается до 20 мг в день.
Если на этом фоне сохраняются боли в животе, то больному рекомендуется на длительный срок перейти на протертую диету.
При наступлении стойкой ремиссии суточная доза преднизолона снижается на 5 мг в день через каждые 2-4 недели.
Прием преднизолона прекращается тогда, когда наступает стойкая клиническая ремиссия и нормализуются лабораторные показатели.
Больные БК в амбулаторных условиях подлежат регулярному врачебному наблюдению и обследованию ( каждые 2-4 нед., иногда реже ).
Поддерживющая терапия длительное время при БК не проводится, но у некоторых больных при отмене препарата наступает обострение, поэтому прием препарата сохраняют на длительный срок.
Нестероидная терапия(альтернативное лечение стероидной терапии).
- Сульфасалазинпо 2,0 г в день. Препарат можно сочетать с кортикостероидами, если процесс локализуется в толстой кишке.
Поддерживающая терапия сульфасалазином нужна только, если под его влиянием наступила ремиссия. - Месалазин (мезакол, салофальк и др.) по 1200 мг в день назначают вместо сульфасалазина, если процесс при БК локализуется в тонкой кишке.
- Азатиоприн (имуран и др.) из расчета 2-2,5 мг на кг МТ в сутки назначается в комбинации со стероидными гормонами.
- Метронидазол (нидазол, трихопол, и др. син) по 400 мг 3 раза в день при перианальном поражении или инфекции (дисбактериоз и др.). Метронидазол можно сочетать с другими антибактериальными препаратами, например, ципрофлоксацином ( по 500 мг 2 р в день).
История
М. X. Левитан с соавт. (1974) из 1000 больных с различными неспецифическими воспалительными поражениями кишечника у 83 наблюдали Крона болезнь.
В 1769 г. Дж. Морганьи описал редко встречающийся при секционном исследовании неспецифический инфекционно-дистрофический процесс различных отделов жел.-киш. тракта, послуживший причиной смерти. В начале 20 в. некоторые больные такими заболеваниями были оперированы без точного предварительного диагноза. Обычно производилась резекция пораженного участка.
В 1932 г. Крон с сотр. описал под названием регионального илеита 14 наблюдений, при которых имело место ограниченное неспецифическое воспаление терминального отдела тонкой кишки. Крон посвятил ему ряд исследований, в т. ч. дважды (1949, 1958) изданную монографию, вследствие чего в отечественной и зарубежной литературе укоренилось название «болезнь Крона».
Ранняя диагностика
Болезнь Крона иногда бывает трудно диагностировать. Начальные симптомы могут быть неспецифичными и могут проявляться в форме легкой артралгии (боли в суставах), сопровождаемой усталостью. В некоторых случаях диагноз подтверждается только спустя годы после фактического начала, потому что симптомы кажутся постепенными, поначалу не являются серьезными и затрагивают только небольшие части кишечника. Со временем появляются характерные кишечные поражения (саркоидная гранулема), возникающие в результате хронического воспаления кишечника, которые приводят к язве.
В настоящее время не существует метода скрининга (раннего выявления) болезни Крона. Тем не менее, всем, у кого диагностировано это состояние и у кого более длительное развитие — 8-10 лет, рекомендуется проводить регулярные скрининг-тесты на колоректальный рак. В этом случае скрининг состоит из взятия некоторых биопсий из толстой кишки, во время колоноскопии или сигмоидоскопии.
Другими полезными исследованиями в диагностике болезни Крона и его осложнений являются следующие:
- Сдача анализов крови, кала, мочи, посевы крови и кала.
- Анализы крови сдаются на антитела, биохимию, общий анализ и на сахар. При наличии заболевания будут увеличены показатели лимфоцитов, тромбоцитов, СОЭ, глобулина и белка. Отклонения от нормы в сторону уменьшения дают гемоглобин, что обусловлено наличием анемии, железа.
- Анализ кала показывает в данном случае наличие инфекции и скрытой крови, а также стандартные данные. Иногда выделяют количество белка продуцируемого кишечником, уровень которого будет повышен при любом воспалительном процессе.
- Рентгенография брюшной полости, которая может предоставить изображения кишечника и соседних органов. Это исследование полезно для диагностики серьезных осложнений заболевания, таких как кишечная непроходимость;
- Эндоскопия верхней пищеварительной системы, заключающаяся во введении через полость рта трубки, снабженной волоконной оптикой, способной воспроизводить видеоизображения пищевода, желудка и первой части двенадцатиперстной кишки;
- Компьютерная томография (КТ), которая выполняется с помощью аппарата, который использует рентгеновские лучи и может воспроизводить детальные изображения кишечника и других органов брюшной полости;
- Магнитно-резонансная томография (МРТ), в котором используется электромагнитное поле в сочетании с радиоволнами, способное предоставлять изображения всех органов брюшной полости и тканей.
Биопсия является еще одним чрезвычайно важным тестом в диагностике болезни Крона. Ее можно провести во время колоноскопии или сигмоидоскопии, когда берутся небольшие фрагменты слизистой оболочки кишечника и затем микроскопически исследуются в лаборатории.
Биопсия кишечника также выполняется, когда подозревается наличие опухолевого процесса кишечника (рак кишечника). Люди с болезнью Крона с длительным течением (8-10 лет) должны быть включены в программу скрининга (раннее выявление) рака кишечника, потому что пациенты с этим заболеванием имеют более высокий риск развития этого заболевания. Стоит упомянуть, что биопсия кишечника является безболезненной процедурой (может вызвать легкий дискомфорт в животе) и чрезвычайно важна в диагностике и наблюдении за заболеванием.
Причины болезни Крона
Нет оснований полагать, что употребление в пищу тех или иных продуктов может вызвать болезнь Крона, но изменение рациона питания может облегчить определенные симптомы. Поэтому врачи и диетологи рекомендуют больным с воспалительными заболеваниями кишечника специальную диету.
Точная причина болезни Крона неизвестна. Большинство исследователей полагают, что ее вызывает комбинация факторов.
Генетическая предрасположенность. Есть доказательства того, что в появлении болезни Крона определенную роль играет генетика. Исследователями было установлено свыше 200 различных генов, которые чаще встречаются у людей с болезнью Крона, чем у остальных. Есть также свидетельства того, что болезнь Крона может передаваться по наследству. Примерно у 3 из 20 людей с болезнью Крона есть близкий родственник (мать, отец, сестра или брат) с таким же заболеванием. А если у вас есть однояйцевый близнец с этим заболеванием, вероятность того, что вы тоже заболеете, составляет 70%.
Тот факт, что у некоторых народностей болезнь Крона распространена более, чем у других, также указывает на важную роль, которую играет генетика.
Иммунная система защищает организм от вредных бактерий, которые могут попасть в пищеварительную систему. В тоже время, в кишечнике живет большое количество различных полезных бактерий, которые участвуют в переваривании пищи. Иммунная система обычно распознает эти бактерии и не трогает их, однако при болезни Крона что-то нарушает ее работу, и организм выделяет особый белок, который называется «фактор некроза опухоли-альфа». Этот белок приводит к уничтожению всех бактерий, полезных и вредных, что вызывает воспаление кишечника, характерное для болезни Крона.
Перенесенное инфекционное заболевание. У некоторых генетически предрасположенных людей перенесенные в детстве инфекционные заболевания могут вызывать расстройство иммунной системы, что приводит к появлению симптомов болезни Крона. Одной из причин таких нарушений считают паратуберкулез — инфекционное заболевание, которое обычно встречается у коров, овец и коз. Возбудитель паратуберкулеза — Mycobacterium avium. Как показывают исследования, у людей с болезнью Крона эта микобактерия обнаруживается при анализе крови в семь раз чаще, чем у остальных людей
Известно, что микобактерия выживает в процессе пастеризации (термической обработки), поэтому ей можно заразиться через молоко больных животных. Вместе с тем, точная роль паратуберкулеза в развитии болезни Крона до конца не изучена, и некоторые исследователи опровергают вышеизложенную теорию.
Курение. Наряду с наследственностью и этническим происхождением, курение является наиболее важным фактором риска при болезни Крона. У курильщиков вероятность появления заболевания в два раза выше. Более того, у курильщиков с болезнью Крона симптомы бывают более выражены, чем у некурящих людей. Прочитайте подробнее о том, как бросить курить.
Факторы внешней среды. Есть два необычных аспекта болезни Крона, из-за которых многие эксперты считают, что факторы внешней среды могут играть роль в развитии заболевания. Они описаны ниже.
- Болезнь Крона — это «болезнь богатых». Больше всего заболеванию подвержены жители развитых стран мира, например, США и Великобритании, а меньше всего — жители развивающихся стран Азии и Африки.
- Болезнь Крона стала распространяться с 1950-х годов. Это говорит о том, что-то в образе жизни современных жителей стран Запада повышает вероятность появления заболевания.
Так, согласно гипотезе гигиены, современные городские дети растут во все более «чистой» среде, не контактируя с бактериями, и их иммунная система остается недоразвитой, так как ребенок не болеет детскими инфекционными заболеваниями, однако убедительных свидетельств этого нет.
Типы болезни Крона
Существует пять типов болезни Крона, которые зависят от той части пищеварительного тракта, которую она поражает. У них разные симптомы, которые помогают врачам правильно диагностировать заболевание.
Пять типов болезни Крона и их симптомы:
Илеоколит
Это наиболее распространенная форма болезни Крона, она поражает как толстый кишечник, так и конец тонкого. До 40% людей с болезнью Крона имеют илеоколит.
Симптомы часто включают боль или судороги в центральной или нижней правой области живота. Эта боль зачастую сопровождает диарею и внезапную, необъяснимую потерю веса.
Илеит
Этот тип болезни Крона вызывает воспаление подвздошной кишки, которая является самым узким и последним участком тонкой кишки.
Его симптомы похожи на симптомы илеолита, но у некоторых людей могут развиться осложнения, такие как свищи и абсцессы в нижнем правом углу живота. Фистула в кишечнике является аномальной связью между пищеварительным трактом и другой частью тела.
Гранулематозный колит
Гранулематозный колит поражает только толстый кишечник. Общие симптомы включают:
- язвы, поражения и абсцессы в анальной области;
- суставную боль;
- понос;
- кровавый стул.
Гастродуоденальная форма болезни Крона
Желудок и начальная часть тонкой кишки (12-ти перстная кишка) сильно воспаляется в результате данного типа болезни Крона. У трети молодых людей с болезнью Крона развиваются язвы в этой части пищеварительного тракта. Симптомы включают потерю аппетита, потерю веса, тошноту и рвоту.
Еюноилеит
Этот менее распространенный тип болезни Крона поражает начальную половину тонкой кишки. Симптомы обычно включают диарею и желудочные спазмы или дискомфорт после еды. В тяжелых случаях могут образовываться свищи.
Симптомы гастрита желудка у детей

Несмотря на различие форм, для заболевания характерна общая симптоматическая картина.
Основные признаки протекающего воспаления:
- боли в верхней части живота, в правом подреберье. Болевые ощущения различаются в зависимости от степени и причины поражения от терпимого дискомфорта до невыносимых резей;
- болезненность при надавливании на животик;
- тяжесть в животе, появляющаяся при стихании болевого синдрома;
- отрыжка, у ребенка появляется неприятный запах изо рта, кислый привкус во рту;
- изжога, усиливающаяся во время физической активности. Чувство жжения возникает в животе и может подниматься до самой глотки;
- тошнота, не исключена рвота;
- снижение аппетита;
- усиливается слюноотделение или, наоборот, во рту ощущается сухость;
- белесоватый налет на языке;
- нарушения стула: в детском возрасте чаще наблюдается диарея, но не исключены и запоры;учащение пульса; снижение артериального давления;
- бледность кожи.
Острая форма
При острой форме патологии первые симптомы появляются через несколько часов после негативного воздействия (отравления, ожога и т.д.).
Токсико-инфекционная форма (отравление продуктами жизнедеятельности бактерий) проявляет себя:
- повышением температуры тела;
- неоднократной рвотой (с примесями слизи и желчи);
- учащается стул, с каждым разом он становится все более жидким. Понос может привести к обезвоживанию, определить которое можно по таким признакам, как: слабость, головокружение, бледность с сероватым оттенком, нитевидный пульс, предобморочное состояние.
Для отравления химическими веществами характерны:
- острые боли, жжение в желудке;
- болевые ощущения при глотании;
- непрекращающаяся рвота, содержащая слизь, частицы крови и кусочки ткани;
- в случае открывшегося кровотечения рвота приобретает оттенок и консистенцию кофейной гущи;
- тяжелыми последствиями данной формы являются прорыв стенки желудка, поражение других органов (печени, почек, сердца), шок и смертельный исход.
Гнойное воспаление определяется по:
- стремительному повышению температуры,
- мучительным болям в животе;
- рвоте с гноем;
- ухудшению общего самочувствия.
Хроническая форма
В данном случае рецидивы сменяются обострениями, или патология может длительное время никак не проявлять себя. Воспалительный процесс прогрессирует на протяжении долгих лет, как правило, у детей школьного возраста, когда они наиболее подвержены воздействию неблагоприятных факторов: высоким умственным нагрузкам, стрессам, гормональным изменениям, постоянным нарушениям в питании. Также сказывается недостаток времени, в том числе для посещения доктора.
Если заболевание протекает в хронической форме, ребенка беспокоят:
- боли ноющего характера, возникающие натощак и через некоторое время после еды;
- отрыжка кислым;
- тяжесть в животе, тошнота;
- нарушения дефекации;
- снижение аппетита, сопровождающееся постепенной потерей в весе;
- общие признаки интоксикации: слабость, бледность, повышение температуры тела до 37,2-37,5 градусов, быстрая утомляемость, плохое самочувствие.
Симптомы болезни Крона
В зависимости от того, насколько распространено и активно воспаление, комплексы симптомов могут быть разными.
Воспалительная (люминальная) форма болезни Крона довольно долго не формирует ярких симптомов. Сам процесс локализован в подслизистой оболочке кишечника, не слишком активен. Поначалу жалобы ограничиваются неясно выраженными болями в животе и общими проявлениями воспаления:
- повышенная температура (обычно около 37),
- головная боль,
- боль в суставах,
- в анализе крови – лейкоцитоз и повышение СОЭ.
На этом этапе болезнь обычно не диагностируется, и так может продолжаться много лет.
По мере того, как воспаление распространяется, присоединяются другие симптомы:
- приступообразные боли в животе,
- постоянные поносы,
- кровь в кале;
- признаки нарушения пищеварения: анемия, исхудание, уменьшение количества белка в плазме крови (гипопротеинемия), отеки.
Если в патологический процесс вовлекается слизистая оболочка желудка или двенадцатиперстной кишки, симптоматика начинает копировать язвенную болезнь, но стандартные методы лечения пептических язв оказываются неэффективны.
При поражении прямой кишки диагностируются длительно незаживающие трещины и рецидивирующие парапроктиты.
При стенозирующей форме на первый план выходят признаки рубцового сужения кишечника и кишечной непроходимости:
- приступообразные боли, обычно в правой подвздошной (над тазовой костью) области;
- рвота;
- вздутый, урчащий, переливающийся кишечник;
- задержка газов и стула;
- заметная при осмотре перистальтика живота.
 У заболевания есть явная наследственная предрасположенность
У заболевания есть явная наследственная предрасположенность
Свищевая (экстралюминальная) форма – самая тяжелая. Образовавшиеся свищи между петлями кишечника, кишечником и соседними органами (мочевой пузырь, матка) нарушают проходимость кишечника и функции соседних органов. Если содержимое кишечника через сформировавшийся свищ попадает в брюшную полость, начинается перитонит.
Кроме кишечных симптомов, болезнь Крона имеет и внекишечные проявления:
- артриты,
- васкулиты,
- аутоиммунный гепатит,
- эписклерит,
- афтозный стоматит,
- узловая эритема,
- гангренозная пиодермия.
Из-за хронического недостатка питательных веществ и вызванных этим нарушений обмена возникают:
- остеопороз;
- мочекаменная болезнь;
- калькулезный холецистит;
- анемия;
- нарушения свертывающей системы крови;
- отеки.
Симптомы
Начальная стадия заболевания характеризуется образованием на стенках желудочно-кишечного тракта очагов воспаления (гранулем). На следующем этапе воспаление распространяется по всей толщине стенки кишечника, после чего процесс приобретает хроническую форму.
Симптомы болезни Крона могут отличаться, в зависимости от локализации воспалительного процесса и тяжести течения заболевания. Заболевание может протекать в острой и хронической форме. Патологический процесс при острой форме болезни Крона локализуется в терминальном участке подвздошной кишки и характеризуется стремительным развитием.Острая форма
- повышение температуры тела, которое нередко сопровождается ознобом;
- возникновение прогрессирующей боли в правом нижнем сегменте живота;
- тошнота с последующей рвотой;
- метеоризм;
- понос, нередко с примесью крови;
- повышение содержания лейкоцитов в плазме крови, увеличение СОЭ;
- терминальный отрезок подвздошной кишки утолщенный и болезненный.
Нередко симптомы болезни Крона в острой форме путают с воспалением червеобразного отростка. Но, в отличие от аппендицита, острая форма данного заболевания полностью излечивается.
При локализации воспалительного процесса в тонкой кишке существует две группы симптомов болезни Крона – общие и местные.
Общие симптомы болезни Крона обусловлены синдромом мальабсорбции и интоксикацией. К наиболее характерным симптомам относят:
- повышение температуры тела до субфебрильных отметок;
- недомогание, слабость, снижение работоспособности;
- гиповитаминоз (ухудшение сумеречного зрения, трещины в углах рта, пеллагрозный дерматит, кровоточивость десен);
- отеки из-за потери белка;
- снижение массы тела;
- боли в костях и суставах из-за недостатка солей кальция;
- недостаточность надпочечников (гипотония, пигментация кожи);
- трофические нарушения (ломкость ногтей, выпадение волос, сухость кожи);
- недостаточность щитовидной железы (одутловатость лица, заторможенность);
- дефицит гипотеза (жажда, полиурия с низкой плотностью мочи);
- недостаточность паращитовидных желез (переломы костей, остеомаляция, тетания);
- недостаточность половых желез (импотенция, нарушение менструации).
Хроническая форма
- возникновение периодических, а затем постоянных тупых болей в брюшной полости с разным местом локализации;
- жидкий, полужидкий, пенистый стул, в некоторых случаях с примесью слизи или крови;
- признаки частичной кишечной непроходимости, о которой свидетельствуют задержка газов и стула, тошнота и рвота, схваткообразные боли;
- болезненность и образование в виде опухоли в терминальном отделе подвздошной кишки, определяемые при пальпации живота;
- боли в околопупочной области при поражении остальных отделов брюшной полости;
- образование внутренних свищей, которые открываются в брюшную полость, и наружных, которые открываются в область паха и поясницы;
- вероятность появлений кишечных кровотечений.
Если воспалительный процесс локализуется в толстой кишке, то симптомы болезни Крона имеют следующий характер:
- схваткообразные боли в боковых и нижних отделах живота, которые появляются сразу после еды и на фоне позывов к дефекации. При движениях и наклонах туловища боли могут приобретать постоянный характер;
- диарея в виде жидкого или кашицеобразного стула с примесью крови. Иногда в утренние или ночные часы отмечаются выраженные позывы к дефекации;
- сухость и бледность кожных покровов, снижение эластичности и тургора кожи;
- снижение тонуса мышц передней брюшной стенки, появление сильных болей при пальпации живота по ходу толстой кишки;
- появление анальных трещин с характерными отличиями (множественный характер, различная локализация, отсутствие спазма сфинктера и рубцовых краев, незначительная болезненность, вялость грануляций);
- формирование свищей, связанных с кишечником, и инфильтратов брюшной полости. Свищи могут быть внутренними и наружными. Инфильтраты представляют собой болезненные неподвижные образования, фиксированные, как правило, к передней или задней стенке брюшной полости.
Симптомы болезни Крона при сочетанном поражении тонкой и толстой кишки характеризуются субфебрильной температурой тела, преобладанием болей в правой половине живота, симптомами мальабсорбции.