Характеристика гломерулонефрита и подходы к лечению
Содержание:
- Лечение хронического гломерулонефрита
- Симптомы острого гломерулонефрита
- Лечение других заболеваний на букву — г
- Патогенез (что происходит?) во время Острого диффузного гломерулонефрита:
- Другие заболевания из группы Болезни мочеполовой системы:
- Причины
- Online-консультации врачей
- Симптомы и признаки
- Методики постановки диагноза заболевания
- Симптомы гломерулонефрит
- Гломерулонефрит у детей
- Патогенез основных симптомов при остром нефритическом синдроме
- Диагностика развития болезни
Лечение хронического гломерулонефрита
| Вид лечения | Цель | Практические сведения |
| Устранить источник хронического воспаления, который является пусковым фактором аутоиммунного поражения почек |
|
|
| Снизить нагрузку на почки. Физическая активность ускоряет обменные процессы, которые ведут к ускорению формирования токсических для организма азотистых соединений. | Больному рекомендуется находиться с лежачем положений, без крайней необходимости не вставать с постели. | |
| Нарушение работы почек приводит к изменению электролитного баланса крови, потере нужных организму питательных веществ и накоплению вредных токсических. Адекватная диета позволяет снизить неблагоприятное воздействие вышеперечисленных факторов. | Стол номер 7 Особенности питания:
|
|
| Улучшение текучести крови. При воспалении в почечных клубочках создаются условия для формирования в их сосудах тромбов и закупорки их просвета. Препараты данной группы предотвращают этот процесс. |
|
|
| Нестероидные противовоспалительные препараты | Имеются сведения, что индометацин и ибупрофен оказывают влияние на активность иммунного ответа. Подавление иммунного поражения почек приводит к улучшению состояния почек. | Индометацин
|
| Средства подавляющие активность иммунной системы оказывают благоприятный эффект при гломерулонефрите. Снижая активность иммунной реакции, эти препараты подавляют разрушительные процессы в почечных клубочках. | Стероидные препараты:
Цитостатические препараты:
|
|
| При развитии почечной недостаточности может наблюдаться задержка жидкости в организме, а так же изменение концентрации гормонов, вырабатываемых почками. Эти изменения часто приводят к стойкому повышению артериального давления, которое возможно снизить лишь медикаментозно. |
|
|
| Затрудненный кровоток в воспаленных клубочках почек, накопление в почечных канальцев клеточных элементов крови требует активизации тока жидкости в нефроне. Потому, мочегонные препараты могут оказывать положительный эффект при гломерулонефритах. |
|
|
| В том случае, если у больного гломерулонефритом сохраняется хронический очаг инфекции (хронический гайморит, синусит, эндометрит, уретрит, тонзиллит), необходима его санация антибактериальными препаратами. | В каждом конкретном случае вид антибиотика подбирается лечащим врачом индивидуально в зависимости от следующих факторов:
|
Симптомы острого гломерулонефрита
Острый гломерулонефрит может развиться в любом возрасте (чаще всего до 40 лет). В большинстве случаев пациенты выздоравливают, у некоторых острая форма гломерулонефрита переходит в хроническую.
Как правило, острый гломерулонефрит возникает примерно через 7-14 дней после перенесенного инфекционного заболевания (к примеру, ангины). Снова может подняться температура, ухудшиться общее самочувствие.
Явным симптомом острого гломерулонефрита является уменьшение объема выделяемой мочи, при этом ее цвет приобретает оттенок «мясных помоев», повышается артериальное давление, появляются отеки.
Может не наблюдаться обильного выделения в мочу крови (макрогематурии), у больного может развиваться микрогематурия.
Ранним симптомом острого гломерулонефрита являются отеки. Они наблюдаются у большинства пациентов (70-90%). Они возникают чаще всего в утреннее время и уменьшаются к вечеру. Жидкость часто скапливается в области перикарда и брюшной области (вес пациента за короткое время может возрастать на 15-20 кг). Отеки проходят через 2-3 недели. При тяжелом течении болезни возможно развитие почечной недостаточности и полное прекращение мочевыделения (анурия).
Довольно часто острый гломерулонефрит протекает без особых симптомов и может быть распознан лишь по изменениям в анализе мочи.
Симптомы острого гломерулонефрита у детей те же, что и у взрослых.
У детей гломерулонефрит, как правило, протекает циклично, с бурным началом и заканчивается чаще всего выздоровлением. У взрослых более часто встречается стертая картина заболевания без общих симптомов, но с изменениями в моче.
Лечение других заболеваний на букву — г
| Лечение гайморита |
| Лечение галактореи |
| Лечение гамартомы легкого |
| Лечение гангрены легкого |
| Лечение гастрита |
| Лечение гастроэзофагеальной рефлюксной болезни |
| Лечение гемолитической лейкопении |
| Лечение геморрагического инсульта |
| Лечение геморроя |
| Лечение гемоторакса легких |
| Лечение гемофилии |
| Лечение гемохроматоза |
| Лечение генитального герпеса |
| Лечение гепатита G |
| Лечение гепатита А |
| Лечение гепатита В |
| Лечение гепатита Д |
| Лечение гепатита Е |
| Лечение гепатита С |
| Лечение гепатоза |
| Лечение гепаторенального синдрома |
| Лечение гепатоцеллюлярной карциномы |
| Лечение герпеса |
| Лечение гидронефроза |
| Лечение гидроторакса легких |
| Лечение гинекомастии |
| Лечение гиперактивности мочевого пузыря |
| Лечение гипербилирубинемии |
| Лечение гиперплазии эндометрия |
| Лечение гиперпролактинемии |
| Лечение гипертензивного криза |
| Лечение гипертонической болезни |
| Лечение гипертрофии миндалин |
| Лечение гипоспадии |
| Лечение гипотиреоза |
| Лечение гипотиреоидной комы |
| Лечение гликогеноза |
| Лечение глистов |
| Лечение гнойников на миндалинах |
| Лечение головной боли напряжения |
| Лечение гонореи |
| Лечение гранулемы печени |
| Лечение грибка ногтей |
| Лечение гриппа |
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
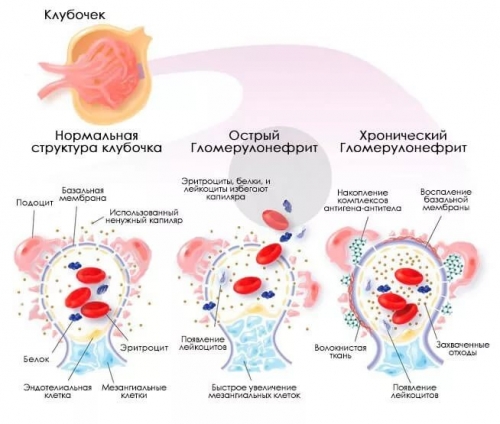
Патогенез (что происходит?) во время Острого диффузного гломерулонефрита:
В настоящее время общепринятой является иммуноаллергическая теория патогенеза острого диффузного гломерулонефрита. Появлению симптомов нефрита после перенесенной инфекции предшествует 1-3-недельный латентный период, во время которого изменяется реактивность организма, повышается его чувствительность к возбудителю инфекции, образуются антитела к микробам.
Экспериментальные исследования позволяют предположить 2 возможных механизма развития нефрита: 1) образование в крови циркулирующих комплексов антиген -антитело, которые фиксируют в клубочках и повреждают почки, или 2) продуцирование противопочечных аутоантител в ответ на повреждение почек комплексами экзогенных антител с белками — антигенами клубочков. В первом случае комплексы антиген- антитело, взаимодействуя с комплементом, откладываются на наружной поверхности базальной мембраны капилляров клубочков под эпителиальными клетками в виде отдельных глыбок, хорошо видных при электронной и иммунофлюоресцентной микроскопии. При втором варианте развития нефрита комплемент и глобулины откладываются на всем протяжении внутренней поверхности базальной мембраны. Эти комплексы, располагаясь вдоль наружной поверхности базальной мембраны клубочка, мало повреждают ее, но вызывают реакцию со стороны системы комплемента, коагуляции и кининовой систем с включением тромбоцитов, полинуклеаров. Иммунный комплекс фиксирует комплемент, что благоприятствует его оседанию в капиллярах клубочков, на которые воздействуют вазомоторные субстанции комплемента. Образование факторов химиотаксиса способствует фиксации полинуклеаров подэпителиальной и базальной мембраны капилляров клубочка. Лизосомные энзимы полинуклеаров повреждают мембрану, вызывая так называемую ее энзимную перфорацию. При этом выделяемый полинуклеарами гистамин и серотонин повышают проницаемость сосудов, способствуют усилению синтеза кининов.
Важную роль в повреждении клубочков играет нарушение системы коагуляции, что обусловлено активацией комплемента иммунными комплексами и повышением агрегации тромбоцитов, активированием XII фактора свертывания. Последний, активируя калликреиноген сыворотки, повышает содержание кинина; кроме того, освобождаются III и IV факторы из тромбоцитов. Все это приводит к отложению фибрина в стенке капилляров, что вызывает пролиферацию мезотелиальных и эндотелиальных клеток, которые их фагоцитируют с последующим отложением талиновой субстанции. Характер течения заболевания в большей степени зависит от величины фибринового депо (схема 3). Естественно, не меньшее значение имеют эндогенные факторы, определяющие реактивность организма.
Протеинурия развивается в результате повышения проницаемости базальной мембраны капилляров клубочков. Отеки обусловлены несколькими факторами, к которым относится снижение клубочковой фильтрации, повышение реабсорбции натрия, секреции альдостерона, проницаемости сосудистой стенки.
Патологическая анатомия
Почки чаще нормального размера, реже — слегка увеличены; коричневого или серо-коричневого цвета. На поверхности и на разрезе почек видны бугорки красновато-серого цвета, представляющие собой увеличенные почечные клубочки («пестрая» почка). При микроскопическом исследовании обнаруживается воспаление почечных капилляров с увеличением клубочков. В начальный период заболевания почечные клубочки гиперемированы; позже отмечается их ишемия (вследствие спазма капиллярных петель), фибриноидное набухание стенок клубочковых капилляров, пролиферация их эндотелия, скопление белкового экссудата между петлями капилляров и капсулой клубочков, стазы крови, тромбозы капиллярных петель, кровоизлияния.Морфологические изменения касаются ткани обеих почек. Эпителий почечных канальцев страдает в меньшей степени. В более позднем периоде воспалительные явления в почечной ткани стихают, уменьшается пролиферация эндотелия клубочковых петель и восстанавливается проходимость капилляров.
Другие заболевания из группы Болезни мочеполовой системы:
| «Острый живот» в гинекологии |
| Альгодисменорея (дисменорея) |
| Альгодисменорея вторичная |
| Аменорея |
| Аменорея гипофизарного генеза |
| Амилоидоз почек |
| Апоплексия яичника |
| Бактериальный вагиноз |
| Бесплодие |
| Вагинальный кандидоз |
| Внематочная беременность |
| Внутриматочная перегородка |
| Внутриматочные синехии (сращения) |
| Воспалительные заболевания половых органов у женщин |
| Вторичный амилоидоз почек |
| Вторичный острый пиелонефрит |
| Генитальные свищи |
| Генитальный герпес |
| Генитальный туберкулез |
| Гепаторенальный синдром |
| Герминогенные опухоли |
| Гиперпластические процессы эндометрия |
| Гонорея |
| Диабетический гломерулосклероз |
| Дисфункциональные маточные кровотечения |
| Дисфункциональные маточные кровотечения перименопаузального периода |
| Заболевания шейки матки |
| Задержка полового развития у девочек |
| Инородные тела в матке |
| Интерстициальный нефрит |
| Кандидоз влагалища |
| Киста желтого тела |
| Кишечно-генитальные свищи воспалительного генеза |
| Кольпит |
| Миеломная нефропатия |
| Миома матки |
| Мочеполовые свищи |
| Нарушения полового развития девочек |
| Наследственные нефропатии |
| Недержание мочи у женщин |
| Некроз миоматозного узла |
| Неправильные положения половых органов |
| Нефрокальциноз |
| Нефропатия беременных |
| Нефротический синдром |
| Нефротический синдром первичный и вторичный |
| Обостренные урологические заболевания |
| Олигурия и анурия |
| Опухолевидные образования придатков матки |
| Опухоли и опухолевидные образования яичников |
| Опухоли стромы полового тяжа (гормонально-активные) |
| Опущение и выпадение (пролапс) матки и влагалища |
| Острая почечная недостаточность |
| Острый гломерулонефрит (ОГН) |
| Острый диффузный гломерулонефрит |
| Острый нефритический синдром |
| Острый пиелонефрит |
| Острый пиелонефрит |
| Отсутствие полового развития у девочек |
| Очаговый нефрит |
| Параовариальные кисты |
| Перекрут ножки опухолей придатков матки |
| Перекрут яичка |
| Пиелонефрит |
| Пиелонефрит |
| подострый гломерунефрит |
| Подострый диффузный гломерулокефрит |
| Подслизистая (субмукозная) миома матки |
| Поликистоз почек |
| Поражение почек при миеломной болезни |
| Поражение почек при подагре |
| Пороки развития половых органов |
| Постгистерэктомический синдром |
| Постменопауза |
| Почечнокаменная болезнь |
| Предменструальный синдром |
| Простая вирильная форма адреногенитального синдрома |
| Прямокишечно-влагалищные свищи травматического генеза |
| Психогенная аменорея |
| Радиационные нефропатии |
| Рак шейки матки |
| Рак эндометрия |
| Рак яичников |
| Реноваскулярная гипертензия |
| Саркома матки |
| Сертоли |
| Синдром истощения яичников |
| Синдром поликистозных яичников |
| Синдром после тотальной овариэктомии |
| Синдром приобретенного иммунодефицита (СПИД) у женщин |
| Синдром резистентных яичников |
| Тератобластома |
| Тератома |
| Травмы половых органов у девочек |
| Трихомониаз |
| Туберкулез мочеполовых органов |
| Урогенитальные инфекции у девочек |
| Урогенитальный хламидиоз |
| Феохромоцитома |
| Хроническая почечная недостаточность |
| Хронический гломерулонефрит |
| Хронический гломерулонефрит (ХГН) |
| Хронический диффузный гломерулонефрит |
| Хронический интерстициальный нефрит |
| Хронический пиелонефрит |
| Хронический пиелонефрит |
| Эндометриоз (эндометриоидная болезнь) |
| Ювенильные маточные кровотечения |
Причины
Выявить причину возникновения данной патологии у детей удается 80-90%, а вот в случае хронической формы, только в 5-10%. Обусловлен такой разбег в процентах тем, что основными причинами возникновения гломерунефрита является инфекция.
Энтерококки – возбудители заболевнаия
Это могут быть бактерии (нефритогенные штаммы гемолитического стрептококка группы А, энтерококки, пневмококки, стафилококки), паразиты (токсоплазма, возбудитель малярии), вирусы (кори, ветряной оспы, краснухи, гепатита В), грибы, например кандида. Иногда спровоцировать развитие острой формы могут неинфекционные факторы, такие как вакцина, чужеродный белок, сыворотка, лекарства, пыльца растения, токсины.
Развитию острой формы может способствовать перенесенная за две недели ангина, фарингит, скарлатина, пневмония, импетиго, стрептодермия и другие заболевания спровоцированные стрептококковой палочкой.
 Хронический гломерулонефрит у детей развивается как следствие несвоевременно вылеченного воспалительного процесса.
Хронический гломерулонефрит у детей развивается как следствие несвоевременно вылеченного воспалительного процесса.
Основной причиной развития гломерулонефрита является генетическая составляющая детерминированного иммунного ответа на воздействие антигенов, присущего каждому отдельному организму.
В результате такого ответа образуются специфические иммунные комплексы, которые и повреждают слабые капилляры в почечных клубочках. Такие повреждения в свою очередь и приводят к возникновению нарушений в микроциркуляции, а дальше к воспалительному и дистрофическому изменению в почке.
Зачастую гломерулонефрит развивается с заболеваниями соединительных тканей. Кроме того, развиться болезнь может при наличии наследственно обусловленной аномалии, например дисфункции Т-клеток или при наследственном дефиците С7 и С6 фракций комплемента и антитромбина.
Для развития гломерулонефрита из латентной стрептококковой инфекции достаточно переохладить организм, заболеть ОРВИ.
На протекание болезни у детей могут влиять особенности физиологии. Так у детей течение гломерунефрита может быть осложнено функциональной незрелостью почки, а так же своеобразной реактивностью организма (изменение в иммунопатологических реакциях).
Если у ребенка хроническое рыхлое горло, следует сдать мазок на стрепкоковую инфекцию. Ведь существует большая вероятность появления осложнений в виде гломерулонефрита.
Online-консультации врачей
| Консультация детского психолога |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация общих вопросов |
| Консультация онколога-маммолога |
| Консультация эндокринолога |
| Консультация офтальмолога (окулиста) |
| Консультация гомеопата |
| Консультация ортопеда-травматолога |
| Консультация гинеколога |
| Консультация андролога-уролога |
| Консультация сурдолога (аудиолога) |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация проктолога |
| Консультация специалиста по лечению за рубежом |
| Консультация диетолога-нутрициониста |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Симптомы и признаки
Обычно через 1-3 недели после перенесенного заболевания (скарлатины или ангины) могут появиться первые симптомы гломерулонефрита. Наиболее яркий признак — изменение цвета мочи. Она у ребенка становится красной, причем оттенок может быть как ярким, так и грязным, который принято называть «цветом мясных помоев».
Начинающийся острый нефритический гломерулонефрит у ребенка может распознать и по отекам на лице, которые выглядят как плотные, налитые, мало меняющиеся в течение дня. Повышается артериальное давление, вследствие чего может появиться рвота, сильные головные боли. У такой формы заболевания самые положительные прогнозы, поскольку более, чем у 90% деток наступает полное выздоровление при адекватном лечении. У остальных недуг переходит в хроническую форму
Острый нефротический недуг «наступает» издалека, симптомы появляются постепенно, за счет этого у ребенка долгого времени нет никаких жалоб. Если родители не проигнорируют утренние отеки, которые в течение дня порой проходят полностью, и отправятся с ребенком сдавать мочу, то в ней будут обнаружены верные признаки болезни — белки.
Первые отеки начинают появляться на голенях, потом постепенно распространяются дальше — на руки, лицо, поясницу, порой на внутренние органы. Отеки не являются плотными, они более рыхлые. Кожа у ребенка становится сухой, а волосы ломкими и безжизненными. При этом артериальное давление редко поднимается, а моча имеет нормальный цвет, поскольку белок в ней никак не окрашивает жидкость. В отношении этого типа болезни прогнозы не радужные: по оценкам врачей, выздоравливают только 5-6% детей, остальные продолжают лечиться, но уже от хронической формы.
От него при своевременном обращении в больницу удается вылечиться примерно половине всех юных пациентов. Остальные 50% даже при правильном лечении по необъяснимым логически причинам начинают страдать хронической болезнью.
Если у ребенка есть все признаки всех трех описанных разновидностей заболевания, то можно говорить о смешанной форме. Она почти всегда заканчивается переходом в хроническую болезнь и прогнозы неблагоприятны. На вероятность выздоровления оказывает влияние состояние иммунитета. Если он слабый или в нем есть некий дефект, то наступление хронической формы становится более очевидным.
При хроническом гломерулонефрите у ребенка наблюдаются периоды обострений с отеками и изменением мочи и периоды ремиссии, когда кажется, что болезнь осталась позади. При правильном лечении добиться стабилизации удается только половине пациентов. Примерно у трети деток развивается прогрессирующий процесс, и это в конечном итоге часто приводит к аппарату искусственной почки.
Гематурический хронический пиелонефрит считается самым благоприятным среди хронических разновидностей болезни. Он не приводит к гибели человека, и заметен только в периоды обострения, когда из всех признаков появляется единственный — кровь в моче.
Методики постановки диагноза заболевания
Острый гломерулонефрит, подобно другим недугам, затрагивающим почки, нередко имеет довольно типичные проявления. Его часто путают с пиелонефритом, мочекаменной болезнью, циститом, пиелитом, нефритом или даже простатитом. Чтобы помочь докторам в постановке и подтверждении диагноза, применяются лабораторные и инструментальные методики.
Автор статьи настоятельно рекомендует использовать для сдачи анализов специальные одноразовые контейнеры, которые продаются в любой аптеке или сетевом супермаркете. К сожалению, даже при самой тщательной обработке с использованием моющих средств в баночках из-под пищевых и химических продуктов остаются белково-жировые отложения. Они могут вступать в контакт с реагентами в лаборатории, что нередко приводит к получению ложноположительных или отрицательных результатов. Это во многом замедляет процесс начала лечения. Именно поэтому необходимо использовать специальные контейнеры в вакуумной упаковке, которые стерилизуются в заводских условиях и не содержат инородных примесей.
Какие исследования проводятся при диагностике острого гломерулонефрита:
-
Общий анализ мочи. При изучении урины определяется её клеточный состав и внешние характеристики. Для острого гломерулонефрита типична моча цвета мясного бульона — коричневая, с большим количеством кровяных сгустков и песка, очень мутная. Среди клеток преобладают воспалительные элементы: лейкоциты, лимфоциты, эпителий и цилиндры, типично наличие белка.
-
Ультразвуковая диагностика позволяет изучить структуру поражённых почек. Так как процесс гломерулонефрита чаще всего является двусторонним, оба органа изменены в размерах (увеличение из-за воспалительного отёка), также возможно наличие инородных тел и спаечного процесса.
-
Биопсия почки помогает при неэффективности или сомнительных данных ультразвукового исследования. С помощью длинной острой иглы под наркозом у пациента забирают небольшой кусочек тканей, который затем изучается под микроскопом. Изменение структуры почечных клубочков свидетельствует о формировании гломерулонефрита.
Симптомы гломерулонефрит
- изменение цвета мочи (от светло-розового до красного);
- повышение артериального давления;
- отечность тела (в частности веки, стопы);
- сухость во рту и жажда;
- отсутствие аппетита, тошнота;
- снижение диуреза;
- повышение температуры (характерно для острого гломерулонефрита).
Острый гломерулонефрит
Воспаление приходится в основном на клубочки почек, в меньшей степени поражаются канальца и почечная ткань. Как правило развивается стремительно:
- сильная головная боль,
- быстрая утомляемость
- одышка
- слабость
- отеки на лице
- повышенное давление
- меняется цвет мочи (редко).
Также имеет 2 формы:
-
1 форма: циклический острый гломерулонефрит. Редкая форма, при которой болезнь проявляет себя резко:
- повышенное артериальное давление
- бледность и отечность лица
- макрогематурия (моча цвета мясных помоев)
- сниженный диурез.
- 2 форма: латентный острый Гломерулонефрит. Опасная форма заболевания, так как симптомы практически не проявляют себя. Болезнь обнаруживается, как правило, на поздних стадиях, ведущих к почечной недостаточности.
Острый Гломерулонефрит обостряется в холодное и влажное время года.
Хронический диффузный гломерулонефрит
При хроническом гломерулонефрите воспаляются клубочки почек, выводящих канальцев и почечная ткань с дальнейшим ухудшением работы почек и развитием почечной недостаточности.
Хронической стадии болезни, в основном, подвержены больные, переболевшие острым гломерулонефритом. Существует 6 форм:
- 1 форма: нефритическая – характерна выраженными отеками и наличием белка в моче.
- 2 форма: латентная – самая распространенная форма хронического гломерулонефрита. Характерна наличием белка и крови в моче.
- 3 форма: гипертоническая – характерна артериальной гипертензией. Изменения в моче минимальны.
- 4 форма: гематурическая – характерна наличием крови в моче. Редкая форма заболевания.
- 5 форма: быстро прогрессирующая – характерна нарастанием почечной недостаточности.
- 6 форма: смешанная – имеет симптомы нефритической и гематурической формы хронического гломерулонефрита.
Гломерулонефрит у детей
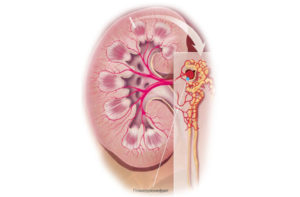
Гломерулонефрит у детей – острое или хроническое воспаление почечных клубочков инфекционно-аллергической природы. Для острого гломерулонефрита у детей характерна триада синдромов: мочевой (олигурия, анурия, гематурия, протеинурия), отечный и гипертензивный; при хронических формах преобладает один из них или латентное течение.
Диагноз гломерулонефрита у детей основан на данных анамнеза, характерной клинической картине, лабораторных показателях, УЗИ и пункционной биопсии почек. В остром периоде гломерулонефрита у детей назначается постельный режим, диета, антибиотикотерапия, кортикостероиды, антикоагулянты, мочегонные, гипотензивные и иммуносупрессивные препараты.
Гломерулонефрит у детей – иммуно-воспалительное поражение клубочкового аппарата почек, приводящее к снижению их функции.
В педиатрии гломерулонефрит является одной из самых распространенных приобретенных патологий почек у детей, занимая второе место после инфекций мочевыводящих путей.
Большинство случаев гломерулонефрита регистрируется у детей дошкольного и младшего школьного возраста (3-9 лет), редкие эпизоды (менее 5%) – у детей первых 2-х лет жизни. У мальчиков гломерулонефрит возникает в 2 раза чаще, чем у девочек.
В основе развития гломерулонефрита у детей лежит инфекционная аллергия (образование и фиксация в почках циркулирующих иммунных комплексов) или аутоаллергия (выработка аутоантител), а также неиммунное повреждение органа вследствие развивающихся гемодинамических и метаболических нарушений. Помимо почечных клубочков в патологический процесс могут вовлекаться канальца и межуточная (интерстициальная) ткань. Гломерулонефрит у детей опасен риском развития хронической почечной недостаточности и ранней инвалидизации.
Классификация гломерулонефрита у детей
Гломерулонефрит у детей может быть первичным (самостоятельная нозологическая форма) и вторичным (возникающим на фоне другой патологии), с установленной (бактериальной, вирусной, паразитарной) и с неустановленной этиологией, иммунологически обусловленный (иммунокомплексный и антительный) и иммунологически необусловленный. Клиническое течение гломерулонефрита у детей подразделяют на острое, подострое и хроническое.
По распространенности поражения выделяют диффузный и очаговый гломерулонефрит у детей; по локализации патологического процесса – интракапиллярный (в сосудистом клубочке) и экстракапиллярный (в полости капсулы клубочка); по характеру воспаления — экссудативный, пролиферативный и смешанный.
Хронический гломерулонефрит у детей включает несколько морфологических форм: незначительные гломерулярные нарушения; фокально-сегментарный, мембранозный, мезангиопролиферативный и мезангиокапиллярный гломерулонефрит; IgA-нефрит (болезнь болезнь Берже). По ведущим проявлениям различают латентную, гематурическую, нефротическую, гипертоническую и смешанную клинические формы гломерулонефрита у детей.
Прогноз и профилактика гломерулонефрита у детей
При адекватном лечении острый гломерулонефрит у детей в большинстве случаев заканчивается выздоровлением. В 1-2% случаев гломерулонефрит у детей переходит в хроническую форму, в редких случаях возможен летальный исход.
При остром гломерулонефрите у детей возможно развитие серьезных осложнений: острой почечной недостаточности, кровоизлияний в головной мозг, нефротической энцефалопатии, уремии и сердечной недостаточности, представляющих угрозу для жизни. Хронический гломерулонефрит у детей сопровождается сморщиванием почек и снижением почечных функций с развитием ХПН.
Профилактика гломерулонефрита у детей заключается в своевременной диагностике и лечении стрептококковой инфекции, аллергических заболеваний, санации хронических очагов в носоглотке и полости рта.
Патогенез основных симптомов при остром нефритическом синдроме
Отёки
Отёки — одно из основных проявлений ОНС — возникают у 60-80% больных. Степень выраженности может варьироваться в широких пределах: от отёков век по утрам до выраженной отёчности лица, голеней, передней брюшной стенки. Очень редко, но могут развиваться полостные отёки: гидроторакс, гидроперикард, асцит. За период нарастания отёков больные могут прибавить в весе 2-5 кг. Появление отёков происходит постепенно. Они плотные, малоподвижные.
Механизм формирования отёков:
- увеличение объёма циркулирующей крови в результате снижения клубочковой фильтрации — гиперволемия;
- задержка натрия и воды (гиперальдостеронизм, повышение секреции АДГ);
- повышенная сосудистая проницаемость в результате гиалурони- дазной активности стрептококка, выброса гистамина и активации калликреин-кининовой системы.
Образование периферических отёков можно рассматривать как компенсаторный механизм, так как часть жидкости из сосудисто-го русла перемещается в ткани, уменьшая гиперволемию, и это препятствует развитию осложнений. С депонированием жидкости может быть также связано увеличение печени и селезёнки. Отёки обычно легко купировать назначением бессолевой диеты и диуре-тических препаратов. Длительность отёков составляет 5-14 дней.
[], [], []
Артериальная гипертензия
Артериальная гипертензия — один из грозных симптомов острого гломерулонефрита (ОГН) — возникает у 60-70% больных. Больные жалуются на головную боль, тошноту, рвоту. Развитие артериальной гипертензии происходит быстро. С ней чаще всего связаны осложнения: эклампсия и острая сердечная недостаточность. Артериальная гипертензия носит систоло-диастолический характер, но с большим подъёмом систолического давления. Механизм артериальной гипертензии при ОНС:
- гиперволемия, т.е. увеличение объёма циркулирующей крови (ОЦК), происходит в связи с падением клубочковой фильтрации, задержкой воды и натрия;
- гораздо меньшую роль играет активация ренин-ангиотензин-альдостероновой системы.
В силу того, что основным механизмом развития артериальной гипертензии служит гиперволемия, она легко поддаётся лечению (бессолевая диета, диуретики), реже возникает необходимость в назначении антигипертензивных препаратов. Нельзя вводить препараты, увеличивающие ОЦК. Длительность гипертензионного синдрома — 7-14 дней.
[], [], [], [], []
Мочевой синдром
Олигурия — уменьшение нормального диуреза на 20-50% нормы. Возникает олигурия в связи с падением клубочковой фильтрации и повышенной реабсорбцией воды и натрия, развитием «антидиуреза» и повышением секреции АДГ. Относительная плотность мочи высокая. Олигурия возникает в первые дни заболевания и длится 3-7 дней.
Гематурия — одно из главных проявлений мочевого синдрома — возникает у 100% больных. Макрогематурию обнаруживают в начале заболевания у 60-80% больных, её выраженность постепенно уменьшается к 3-4-й неделе. У основной массы больных гематурия полностью прекращается к 8-10-й неделе, однако у некоторых микрогематурия остаётся в течение 6-12 мес.
Гематурия связана с повышенной проницаемостью БМ, её разрывами. В моче появляются дисморфичные эритроциты (изменённые, неправильной формы), что обусловлено их гломерулярным происхождением. Могут встречаться также эритроцитарные цилиндры.
Протеинурия — один из ведущих признаков поражения почек, во всех случаях необходимо установить суточную потерю белка. В норме она составляет 100-200 мг/сут. При ОНС суточная протеинурия колеблется в пределах от 1 до 2,5 г/сут. Белок, теряемый с мочой, плазменного происхождения и содержит мелкие и крупные белки, т.е. протеинурия неселективная. Ведущим механизмом протеинурии служат структурные изменения базальной мембраны (увеличение размеров пор, трещины) и функциональные изменения (потеря отрицательного заряда). Протеинурия постепенно уменьшается к 2-3-й неделе заболевания. Длительная протеинурия до 1,5-2 г/сут — плохой прогностический признак.
Лейкоцитурия при ОНС может возникать в первую неделю заболевания и имеет абактериальную природу. Она объясняется активным иммунным воспалением с привлечением на 1-2-й неделе в очаг воспаления нейтрофилов, лимфоцитов, моноцитов.
Цилиндрурия может присутствовать (30-60%) в начальном периоде. По своей структуре цилиндры — это тубулярный белок (уропротеин Тамма-Хорсфалла) с включением форменных элементов, эпителиальных клеток, детрита. При ОГН могут появлятся эритроцитарные, зернистые цилиндры.
Диагностика развития болезни
Процесс распространения воспаления на почки происходит довольно быстро, поэтому проведение диагностики занимает короткое время. Клиника патологии и классификация воспаления на парный орган не вызывает трудностей, ведь необходимые анализы крови и мочи могут показать врачу явную картину развития воспаления.
Если анализ покажет наличие воспаления и инфекции в полости почек, врач узнает у пациента о некоторых особенностях болезни:
- есть ли у пациента мочевой синдром;
- склонность к брадикардии и ее проявления;
- наблюдается ли одышка, астма, отеки, правильный уход за организмом;
- изменен ли цвет мочи (особенно у детей от 14 до 20 лет);
- соблюдается ли пациентом диета;
- есть ли жалобы на сердце.
После этого прогноз для пациента будет очевиден. При проведении диагностики врач назначит анализы, которые позволят определить форму болезни (острая, хроническая форма или диффузный гломерулонефрит). Сделать это нетрудно – через 2-3 недели патология перетекает в запущенную форму, что вызывает осложнения и мочевой синдром (моча, как покажет анализ, становится менее плотной, но меняет цвет).