Почему вылетает коленная чашечка, характерные симптомы, способы восстановления
Содержание:
Почему появляются болезненные ощущения в суставах?
Боль в коленных суставах человека может быть воспалительной, дистрофической и травматической. Стоит отметить тот факт, что разновидности болей могут сочетаться между собой. При этом очень сложно определить и подтвердить точный диагноз, так как симптомы сложно переплетаются между собой. В этом случае человеку предстоит пройти полное и тщательное обследование, так как именно после постановки правильного диагноза может быть назначено объективное и максимально верное лечение.
Чаще всего при коленных болях диагностируют два диагноза – артрит и артроз. Первое заболевание – это воспалительный процесс различного характера в тканях и хрящах. Артроз – это дистрофия внутрисуставных структур и тканей, часто при нем болят и мышцы.
Как сохранить здоровье коленного сустава
О здоровье колен необходимо заботиться смолоду. Это обеспечит подвижность сочленений даже с возрастом. Укрепить колени можно. Оставаться активными дольше легко, достаточно соблюдать нижеприведенные правила:
- Выполняйте упражнения по укреплению колен.
- Укрепляйте подвздошно-большеберцовый тракт.
- После хирургических вмешательств обязательно делайте восстановительные упражнения, назначенные специалистом.
- Тренируйте четырехглавые мышцы.
- Укрепляйте подколенные мышцы, сухожилия.
- Укрепляйте ягодицы, бедра.
- Выполняйте упражнения, направленные на повышение тонуса мышц всего тела.
- Аккуратно выполняйте прыжки.
- Включайте в рацион противовоспалительные продукты.
- Потребляйте достаточно витамина Е.
- Потребляйте больше кальция.
- Не выполняйте упражнения, провоцирующие боли колен.
Какие витамины принимать
Чтобы каждый элемент коленного соединения был прочным, необходимо обогащать организм биологически активными веществами (минералы, витамины). Организму нужен кальций, которые не усваивается полностью без витамина Д3, К2, а также магния, фосфора. Принимать указанные витамины нужно в конкретной дозировке. Избыток этих витамин также вреден для организма.
Также организм нуждается в коллагене. Организм сумеет его применить при наличии таких витаминов, как: А, Е.
Костям необходимы и другие витамины:
- С. Для синтеза коллагена.
- А. Для усвоения фосфора, кальция.
- В6. Для укрепления слоя коллагена поверх костной ткани. Он повышает усвояемость магния, обеспечения равновесия солевого, минерального обменов.
Хрящи, связки нуждаются в нижеуказанных активных веществах:
- Коллаген;
- хондроитин;
- метилсульфонилметан;
- глюкозамин;
- кремний;
- сера;
- марганец;
- селен.
Суставам, связкам обязательно нужны нижеприведенные витамины:
- Е.
- С.
- РР.
Для хрящей считаются незаменимыми такие жирные кислоты:
- Гамма-линолевая;
- линолевая.
Упражнения для коленного сустава
Укрепить или восстановить колени после оперативного вмешательства помогут различные упражнения. Их можно выполнять не только в реабилитационном центре, но и дома. Очень важна разминка по утрам. Она поможет избавиться от появившегося хруста колен. Можно выполнять такие упражнения:
- Поднимаем ногу вверх, затем максимально ее сгибаем. После этого расслабляем. Носок стоит тянуть на себя для напряжение икроножной мышцы.
- Рисование носком ноги круга из положения «на спине». Достаточно 5 по часовой и столько же против часовой стрелки.
- Рисование кругов носком на полу стоя.
Питание
Чтобы сохранить колени здоровыми или вернуть им утраченную подвижность, стоит уделить особое внимание питанию. Организм нужно насыщать продуктами, содержащими жирные кислоты, антиоксиданты
Жирные кислоты содержат:
- Разные семечки;
- лосось;
- тунец;
- грецкие орехи;
- сардины.
Антиоксиданты присутствуют в нижеуказанных продуктах:
- Фрукты;
- цельные злаки;
- овощи;
- мультивитамины с антиоксидантами.
Не менее важен питьевой режим. Серьезным врагом хрящевой ткани считается нехватка жидкости. За день нужно выпивать 1 – 1,5 литра обычной чистой воды.

Из рациона исключите:
- Водку;
- кофе.
Также рекомендовано отказаться от табакокурения.
Что делать при болях в колене?
Первая помощь при срочных состояниях, вызывающих боли в колене
К срочным состояниям, приводящим к болям в колене/коленях, относятся:
- гемартроз (внутрисуставное кровоизлияние);
- гнойный артрит;
- растяжение связочно-сухожильного аппарата;
- заклинивание сустава;
- вывих/подвывих сустава;
- внутрисуставной перелом.
боли, покраснение, отечность, локальное повышение температуры кожиПри срочных состояниях, связанных с болями в колене, рекомендуется:
- вызвать бригаду скорой помощи;
- придать ноге положение, в котором боль была бы минимальна;
- положить на опухшее колено пакет со льдом или холодную повязку (менять каждые 3 — 5 минут);
- принять любое доступное обезболивающее или противовоспалительное средство (кетанов, анальгин, ибупрофен, парацетамол и др.) в количестве одной дозы (см. инструкцию к препарату), если на него не наблюдалось аллергии ранее.
При срочных состояниях, сопровождающихся болями в колене, запрещается:
- массаж колена;
- наложение эластичного бинта.
Лечение несрочных состояний, связанных с болями в колене
Для лечения болей в колене травматической природы используется:
- хирургическое или нехирургическое восстановление целостности сустава;
- временная иммобилизация сустава (гипсовой лонгетой, ортезом, аппаратом Илизарова и др.);
- метод скелетного вытяжения;
- обезболивающие и противовоспалительные средства (в виде мазей (диклофенак), примочек (диметилсульфоксид), инъекций (трамадол) и внутрь (кеторолак));
- хондропротекторы (гидрохлорид глюкозамина, сульфат глюкозамина, сульфат хондроитина и др.);
- гормональные препараты (в виде мазей и инъекций – дексаметазон, бетаметазон, триамцинолон и др.).
Для лечения болей в колене неврогенной природы используются:
- обезболивающие препараты (внутрь, инъекционно или в виде блокад);
- противовоспалительные препараты (нимесулид, мелоксикам, целекоксиб и др.);
- противосудорожные препараты (карбамазепин, фенитоин, габапентин и др.);
- физиопроцедуры (УВЧ, электрофорез, магнитотерапия и др.);
- витамины группы В.
Для хирургического лечения болей в колене применяются:
- вскрытие гнойного очага с соответствующей обработкой раны антисептиками;
- восстановление целостности менисков, связок, сухожилий;
- удаление инородного тела, иссечение опухоли;
- склерозирование и удаление варикозно расширенных вен;
- удаление подколенной кисты (Бейкера);
- стентирование (искусственное расширение места сужения сосуда при помощи цилиндрического сетчатого импланта – стента) подколенной артерии;
- устранение аневризмы подколенной артерии
применение тромболитиков и антиагрегантов (урокиназа, стрептокиназа, гепарин и др.).
Для лечения болей в колене аллергической природы используются:
- антигистаминные препараты (лоратадин, клемастин, цетиризин и др.);
- гормональные препараты (дексаметазон, преднизолон и др.);
- адсорбенты (активированный уголь, смекта и др.);
- стабилизаторы мембран мастоцитов (тучных клеток) (кетотифен, недокромил и др.);
- слабительные средства (лактулоза, бисакодил, глицерин и др.);
- промывание желудка.
Для лечения болей в колене ревматической природы используется:
- постельный режим 5 — 10 дней (во избежание осложнений со стороны сердечно-сосудистой системы);
- глюкокортикостероиды (преднизолон);
- НСПВ (нестероидные противовоспалительные средства) (индометацин).
Для лечения болей в колене при инфекционном заболевании используются:
- НСПВ;
- обезболивающие вещества (примочки диметилсульфоксидом, кеторолак и др.);
- жаропонижающие вещества (парацетамол, ибупрофен);
- антигистаминные препараты (лоратадин, клемастин и др.);
- препараты для лечения основного заболевания (антибиотики, противовирусные препараты).
Для лечения болей в колене, ассоциированных с заболеваниями пищеварительного тракта (болезнь Крона и неспецифический язвенный колит), применяются:
- глюкокортикостероиды (преднизолон – курсами небольшой и средней длительности);
- кишечные противовоспалительные препараты (месалазин, сульфасалазин);
- НСПВ;
- обезболивающие препараты.
Для лечения болей в колене, ассоциированных со злокачественной опухолью, используются:
- различные по силе обезболивающие средства (в том числе и опиаты (трамадол, морфин, фентанил и др.));
- противовоспалительные средства (усиливают эффект обезболивающих средств);
- лечение основного заболевания (хирургическое удаление опухоли, химиотерапия, радиотерапия).
Лечение
Терапевтический курс при болях колена с внутренней стороны специалист будет подбирать в зависимости болезни или травмы, спровоцировавшей неприятный симптом. Чтобы лечение было максимально эффективным, его стоит проводить комплексно. Обычно лечение состоит из следующих методик:
- Использование медпрепаратов;
- физиотерапия;
- народные методы;
- оперативное вмешательство.
Анальгезирующие препараты
Чтобы быстро избавиться от боли при ходьбе, врачи рекомендуют применять анальгетики. Воздействие ненаркотических средств этой группы направлено на блокировку фермента ЦОГ-2. Также их действие заключается в выработке простагландинов, нарушая передачу болевого импульса. Эффективность медпрепаратов этой группы аналогична НПВС. Действие наркотических анальгетиков заключается в воздействии на опиатные рецепторы ЦНС. Таким образом они блокируют боль.
Нестероидные противовоспалительные средства
Препараты из этой группы используют для оказания следующих эффектов: обезболивание, снятие воспаления, понижение жара. Эти действия достигаются благодаря блокировке фермента ЦОГ-2. Таким образом снимается воспаления, боль, температура, а также нарушение функциональности конечности.
Из препаратов этой группы специалисты обычно назначают следующие медпрепараты:
- Кеналог.
- Мовалис.
- Диклофенак.
- Дипроспан.
- Нимесулид.
- Кетопрофен.
Глюкокортикостероиды
Эффективность кортикостероидов в уменьшении проницаемости стенок сосудов. При этом снижается отечность. Эффективными средствами из указанной группы считаются:
- Преднизолон.
- Гидрокортизон.
- Триамцинолон.
- Метилпреднизолон.
- Бетаметазон.
Для блокады колена могут использовать следующие медпрепараты:
- Дипроспан + Флостерон.
- Гидрокортизон.
- Кеналог.
- Целестон.
Новокаиновые блокады
Блокады новокаином специалисты используют в тех случаях, когда необходимо срочно купировать болевой синдром. В зависимости от способа введения медпрепарата различают несколько видов блокад:
- Интраартикулярная (вводят внутрь сочленения);
- параартикуляраня (вводится в мягкие ткани, окружающие соединение);
- периартикулярная (в околосуставную сумку).
Диуретические средства
В некоторых случаях специалисты могут назначать диуретики пациентам, обратившимся с болью сбоку внутренней стороны колен и их отечностью. Сильные отеки спровоцированы лишним весом, травмами, силовыми перегрузками, а также рядом заболеваний костно-суставной системы.
Мочегонные средства назначаются в таблетках, инъекциях:
- Калийсберегающие (Эплеренон, Спиронолактон, Верошпирон);
- петлевые (Урегит, Торасемид, Фуросемид);
- тиазидные (Гидрохлортиазид, Индапамид).
Хондропротектор
В своей практике специалисты часто назначают от боли колен хондропротекторы. Противовоспалительное действие достигается благодаря хондроитину, глюкозамину. Под воздействием этих веществ происходит снижение выделения простагландинов, интерлейкинов.
Достоинством хондропротекторов считается их способность замедлять разрушение тканей хряща и постепенное их восстановление. В таблетированной форме эффективными считаются:
- Структум.
- Терафлекс.
- Артра.
- Пиаскледин.
- Дона.
Из мазей эффективными считаются следующие:
- Лошадиная сила.
- Хондроксид.
- Жабий камень.
- Траумель.
Также хондропротекторы используют в виде инъекций:
- Синокром.
- Алфлутоп.
- Ферматрон.
- Синвиск.
- Остенил.
Мышечный аппарат колена
Мышцы, обеспечивающие движение этого сустава, образуют три группы: медиальную, переднюю и заднюю. Медиальные мышцы — это тонкая и большая проводящая. Тонкая начинается от лобковой кости, спускается вниз и крепится на большеберцовой кости. Большая мышца начинается от седалищного бугра и крепится к надмыщелку бедренной кости. Задняя группа — двуглавая, полусухожильная и полуперепончатая. Переднюю группу образуют мышцы-сгибатели бедра.
Анатомия колена человека объединяет не только мышцы, кости и сухожилия, а еще и синовиальные сумки. Они обеспечивают скольжение мышц и сухожилий. Анатомия сустава колена сложна. Кости здесь образуют сложный узел в опорно-двигательной системе.
Мышечный аппарат колена
Кости коленного сустава
Коленный сустав состоит из трех костей:
- Большеберцовая кость (голень). Она является основной несущей костью нижней части ноги и соединяется с низом бедренной кости, образуя коленный сустав.
- Бедренная кость (бедро). Это самая длинная и самая прочная кость в организме человека, которая в нижней части соединяется с большеберцовой костью и надколенником (коленной чашечкой).
- Надколенник. Находится на передней поверхности нижней части бедра, образуя с бедренной костью надколенно-бедренный сустав.
В здоровом коленном суставе задняя часть коленной чашечки и выемка бедренной кости покрыты хрящом, позволяя двум костям двигаться относительно друг друга без трения и боли.
Травмы
Травматические повреждения колена встречаются очень часто. Наиболее характерны они для молодых активных людей, и для пожилых, ввиду старения организма.
Причинами травм становятся удары в область коленей, падения с высоты. Такое возможно при занятиях активным спортом, в дорожных авариях, вследствие несчастных случаев. Пожилые люди обычно травмируются при падениях в гололёд.
Травмы характеризуются нарушением структуры и функции сустава. Среди наиболее часто встречаемых травм указывают растяжения связок, вывихи и переломы.
 Травмы колена наиболее часто возникают при занятиях спортом
Травмы колена наиболее часто возникают при занятиях спортом
Растяжение связок
Это наиболее лёгкая травма, характерная для спортсменов. Обычный человек может получить её при падении и подворачивании ноги.
Состояние характеризуется умеренной болью в области коленного сустава, усиливающейся при движении. Само колено не меняет внешний вид. Нарушается двигательная функция — человеку трудно наступать на ногу, вращать ею.
Диагноз устанавливается при осмотре, специфических исследований не требуется. При подозрении на перелом делают рентгенологический снимок.
Лечение заключается в обеспечении покоя поврежденной конечности. Для этого используют наколенники, эластичные бинты, тейпы. Срок ограничения двигательной активности составляет 2-3 недели. При необходимости используют обезболивающие препараты.
Прогноз благоприятный, выздоровление происходит в течение 2-3 недель, осложнения развиваются крайне редко.
Вывих
Более тяжёлое заболевание коленных суставов, характеризующееся смещением суставных поверхностей по отношению друг к другу. Может произойти при резком падении на одну ногу, рывке за конечность.
 Вывих колена
Вывих колена
Для диагностики в большинстве случаев достаточно осмотра, при необходимости выполняют рентгенологическое исследование.
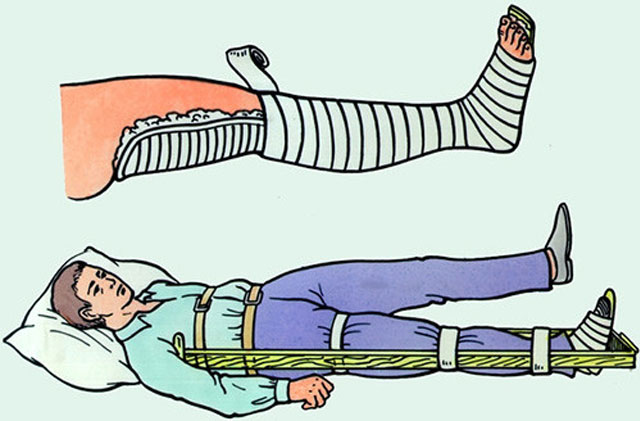
Лечение заключается во вправлении вывихнутого сустава. Проводится эта процедура травматологами, требуется общее обезболивание. После восстановления анатомической формы сустава накладывают гипсовую повязку на 7-10 дней.
При разрыве связок и менисков проводится хирургическое лечение — ушивание повреждений. Дополнительно назначают обезболивающие препараты, средства для улучшения микроциркуляции, хондропротекторы.
Прогноз относительно благоприятный при условии своевременного оказания медицинской помощи.
Перелом
Наиболее тяжёлый вид травмы. Переломы развиваются под воздействием интенсивной повреждающей силы. Способствовать травме могут остеопороз, онкологические поражения костей.
При переломе происходит нарушение целостности костей, образующих сустав. Одновременно повреждаются мениски, связки и суставная сумка. Проявления перелома будут зависеть от объёма повреждения. Основными симптомами являются боль и нарушение двигательной функции. Колено деформировано, на коже появляется гематома (фото). При открытом переломе возможно кровотечение.
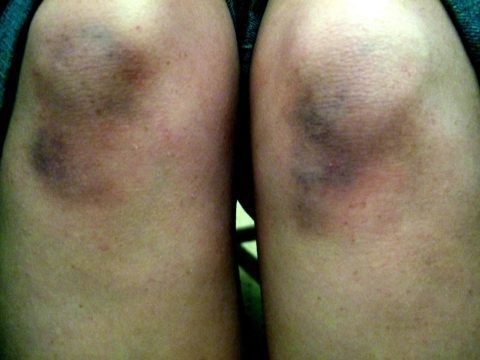 Косвенным признаком перелома служит массивная гематома
Косвенным признаком перелома служит массивная гематома
Для диагностики используют рентгенологическое исследование. Снимок выполняют в двух проекциях. При затруднениях в диагностике проводят томографическое обследование. Цена этой процедуры достаточно высокая, поэтому предоставить её может не каждое медицинское учреждение.
Тактика лечения зависит от тяжести повреждения. При простых переломах конечность фиксируют гипсовой повязкой на 2-3 месяца. Убирают гипс после контрольного рентгеновского снимка, подтверждающего срастание костей.
Сложные, открытые, оскольчатые повреждения лечат оперативным способом. Разрушенные кости соединяют металлическими винтами или пластинами. При повреждении мягких тканей производят их ушивание или пластику.
Реабилитация
После травм требуется проведение реабилитационного лечения. Оно заключается в осуществлении физиотерапевтических процедур, массажа, лечебной гимнастики. Цель этого периода — разработать конечность, длительное время находившуюся неподвижно. Подробнее о методах посттравматической реабилитации расскажет специалист в видео в этой статье.
1. Посттравматическая боль
50% всех травм опорно-двигательного аппарата приходятся на повреждение коленного сустава. Обычный ушиб в быту становится началом серьезных изменений в суставе. Сам ушиб Вы можете и не вспомнить, но кровоизлияние, которое он вызвал, запускает процесс «очистки», который очень похож на воспаление. В ходе воспалительной реакции разрушается хрящ или капсула сустава, а затем ткани замещаются рубцом. Из-за неровности суставных поверхностей появляется боль при движении.
Правильный подход при боли в колене после травмы – сделать рентген. Особенно это касается пожилых людей. Скопившуюся кровь врач удалит с помощью иглы и освободит сустав от давления. При растяжении суставу положен покой.
Важно!
Пока Вы чувствуете боль, Вы не можете двигаться и бережете сустав. Но стоит боли ослабнуть, как Вы начинаете снова нагружать колено. Врачи предупреждают — пока сустав полностью не восстановился, нагрузка на него равносильна еще одной травме.
Причины боли в колене: травмы, патологии
Любое движение – это нагрузка на коленный сустав. В этот момент все анатомические элементы активно взаимодействуют между собой, и давление на ткани усиливается. Чем дольше и активнее мы двигаемся, тем больше трудится колено.
Для здорового органа повседневные нагрузки под силу, но если ткани сустава травмированы или ослаблены болезнью – появляется группа «сигнальных» симптомов. Один из основных – боль в колене при ходьбе, подъеме по лестнице, при движении по пересеченной местности (вверх–вниз).
Травмы как причина боли
Ушиб, неловкий поворот, вращение ноги приводит к повреждению части клеток, из которых состоят мениск, связка, сухожилие. На месте травмы возникает локальное острое асептическое воспаление (то есть неинфекционное).
Под влиянием непрекращающейся нагрузки (если после незначительных травм человек быстро начинает нагружать ногу в привычном режиме) едва зажившие ткани снова травмируются, и процесс идет по кругу, становясь хроническим.
В этот период в окружающие ткани выделяется большое количество ферментов, продуктов распада мертвых клеток, а также других особых гормоноподобных веществ (простагландинов) – все они раздражают и разрушают нервные клетки.
В ответ на раздражение нервных окончаний возникает болевой синдром, который:
- в покое напоминает о себе ноющей, тянущей, почти незаметной болью;
- при нагрузках на колено (ходьба на длинные дистанции, бег, сгибание-разгибание) боль резко усиливается.
Какие травмы могут стать причиной появления болей в колене при ходьбе, подъеме и спуске по лестницам:
- Ушиб мягких тканей.
- Разрыв мениска – нарушение целостности хрящевой пластинки, которая не дает суставным поверхностям бедренной кости выйти за пределы сустава.
- Растяжения связок, сухожилий – разрыв коллагеновых волокон, из которых состоят связки, сухожилия, окружающие сустав.
- Подвывих – незначительное смещение суставных поверхностей относительно друг друга.
- Трещины костей – нарушение целостности костной ткани бедренной или большеберцовой кости.
Разрывы менисков. Нажмите на фото для увеличения
Причинами довольно острой боли в колене могут стать:
- повреждение собственной связки надколенника, которой он крепится к большеберцовой кости;
- повреждение сухожилия четырехглавой мышцы бедра (над коленной чашечкой).
Болезни
Любой патологический процесс ослабляет ткань, делает ее менее устойчивой к любым повреждениям, ускоряет процесс старения и разрушения.
Под влиянием различных факторов – проникновения инфекции, активизации собственного иммунитета против клеток соединительной ткани, нарушения питания, нагрузок – в суставе развивается воспалительный процесс.
Здоровые клетки отмирают, заменяются рубцами, фиброзом. Их функции нарушаются, уменьшается эластичность, прочность тканей сустава. Из-за этого любая, даже повседневная, нагрузка может быть причиной повреждения и болей.
При каких патологиях болят колени при ходьбе:
| Заболевание | Когда возникает боль |
|---|---|
|
Артроз – преждевременное старение суставного хряща с последующей деформацией и разрушением суставных поверхностей |
При подъеме или спуске по лестнице. После долгой ходьбы (чем быстрее начинает болеть колено, тем сильнее патологические изменения). |
|
Хронический артрит – вялотекущее воспаление тканей сустава |
При движении, при покое – проходит. Для ревматоидного артрита характерны неприятные симптомы сразу в 2-х коленных суставах. |
|
Асептические синовит и бурсит – воспаление внутренних синовиальных оболочек полости сустава (синовит) или сумок (бурсит), окружающих его периферии, с увеличением количества синовиальной жидкости в них |
При согнутом положении ноги – когда жидкость сдавливает нервные окончания, крупные сосуды. |
|
Лигаментит – воспаление связок Тендинит – воспаление сухожилий – воспаление сухожилия и его оболочки |
При движениях колена. Причина: постепенное утолщение воспаленных сухожилий, связок и их оболочек – из-за этого они не скользят, а трутся об окружающие ткани. |
|
Остеохондрит – отслоение хряща в полость сустава |
Во время ходьбы, подъема по лестнице. Причина: отслоившиеся кусочки попадают между суставными поверхностями. |
|
Хондроматоз – появление хрящевых узелков в синовиальной оболочке сустава |
При движении. Причина боли: попадание потерявшей упругость, разросшейся синовиальной оболочки в щель между суставными оболочками, ущемление. |
Нажмите на фото для увеличения
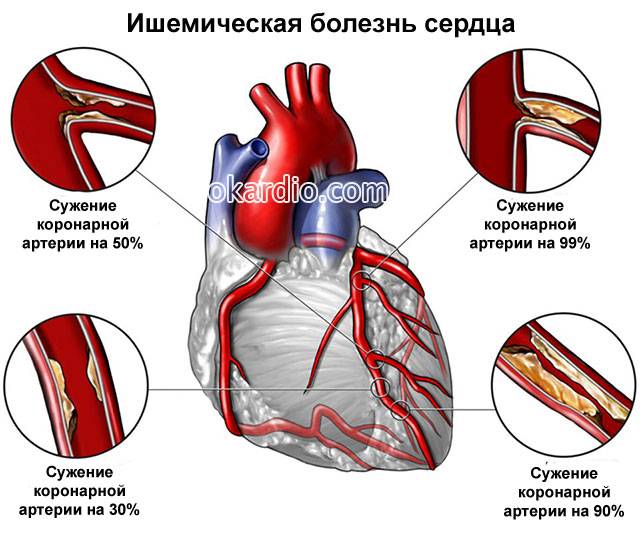
Сосудистые боли (нарушение кровоснабжения), часто симметричные (в 2-х суставах) – возникают из-за кислородного голодания тканей (ишемии).
Также боль в коленном суставе может появиться на фоне прогрессирующего остеопороза (уменьшения плотности кости) и целлюлита.
Дегенеративные процессы
Под дегенеративно-дистрофическими заболеваниями понимают процессы, медленно приводящие к разрушению суставных структур, а в первую очередь хрящевой ткани. Наиболее частыми заболеваниями такого плана являются артроз и хондропатия.
Артроз
Заболевание суставов нижних конечностей, характерное для лиц пожилого возраста. Отдельно выделяют такую форму, как посттравматический артроз — это состояние может развиться и у молодого человека.
Причинами формирования артроза являются:
- лишний вес;
- избыточные нагрузки на суставы;
- остеопороз;
- частые травмирования коленей.
Не исключается и наследственный характер развития заболевания. Основным симптомом артроза является суставная боль.
Она имеет определённые характеристики:
- боли предшествует утренняя скованность;
- в покое болевые ощущения практически не ощутимы, при движениях усиливаются;
- сопровождаются явлениями «суставной мыши» — это заклинивание движений в колене из-за попадания в суставную щель кусочка хряща.
https://youtube.com/watch?v=3mMfWAzMgoo
В основе артроза лежит постепенное разрушение хрящевой ткани.
В связи с этим клиническую картину заболевания разделяют на несколько стадий.
- Первая. Патологические изменения минимальны. Человек начинает ощущать боли и усталость только после длительной физической нагрузки. Внешне сустав не изменён.
- Вторая. Боли становятся выраженными, возникают при обычной физической нагрузке. Появляется хруст в коленях при движениях. Колено слегка отечно и деформировано.
- Третья. Выраженный патологический процесс. Колено значительно деформировано, болезненно при пальпации. Боль и хруст возникают при малейшем движении.
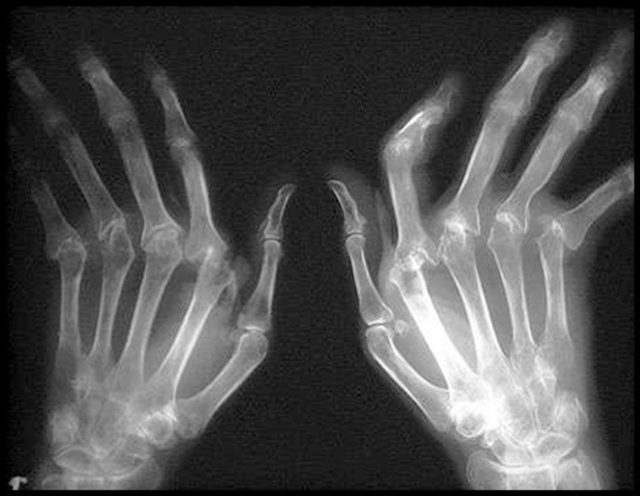
Для диагностики применяется рентгенологическое исследование. Оценивается толщина хрящевого слоя.
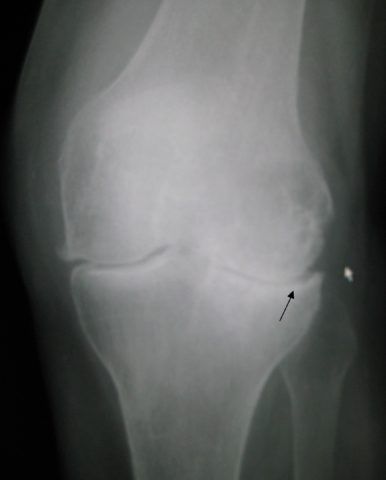 При артрозе рентгенологическим признаком является истончение хрящевого слоя
При артрозе рентгенологическим признаком является истончение хрящевого слоя
Если возникло такое заболевание коленного сустава, лечение проводится консервативными и хирургическими методами. Медикаментозная терапия заключается в использовании противовоспалительных и обезболивающих препаратов, хондропротекторов. Лечение длительное, занимает несколько месяцев. Такая терапия позволяет замедлить прогрессирование заболевания, но не излечить его.
При неэффективности консервативной терапии, развитии последней стадии заболевания применяется хирургическое вмешательство. Наиболее эффективным методом является эндопротезирование сустава.
Болезнь Шляттера
Эта патология и некоторые другие болезни подобного типа — врожденные заболевания коленных суставов. Проявляется в возрасте 12-15 лет, чаще страдают мальчики. Характеризуется появлением болей при движениях или длительном стоянии.
Для диагностики применяется рентгенологическое исследование, где обнаруживается разрушение хрящевой и костной ткани.
Лечение заключается в ограничении двигательной активности, применении препаратов кальция, витаминов. Прогноз благоприятный.
Анатомия
В передней части сустава расположен надколенник (коленная чашечка). Надколенник и четырёхглавая мышца бедра соединены сухожилием, продолжением которого является связка надколенника. В связочный аппарат входят:
- боковые (малоберцовая и большеберцовая коллатеральные)
- задние (подколенная, дугообразная, связка надколенника, медиальная и латеральная поддерживающие)
- внутрисуставные (крестообразные, поперечная связка колена (между менисками)
Крестообразные связки
находятся в полости коленного сустава. К разрывам их приводят запредельные движения в коленном суставе.
- Передняя крестообразная связка (лат. lig. cruciatum anterius) начинается от задневерхней части внутренней поверхности наружного мыщелка (костного выступа) бедренной кости, пересекает полость коленного сустава и прикрепляется к передней части передней межмыщелковой ямки большеберцовой кости также в полости сустава. Эта связка стабилизирует коленный сустав и не даёт голени чрезмерно смещаться вперёд, а также удерживает наружный мыщелок большеберцовой кости.
- Задняя крестообразная связка коленного сустава (лат. lig. cruciatum posterius) начинается от передневерхней части боковой поверхности внутреннего мыщелка бедра, пересекает коленный сустав и прикрепляется к задней межмыщелковой ямке большеберцовой кости. Она стабилизирует коленный сустав, и удерживает голень от смещения назад.
Суставные поверхности костей покрыты хрящом. Между сочленяющимися поверхностями бедренной и большеберцовой костей имеются внутренний и наружный мениски, представляющие собой серповидные (формы полулуний) хрящи. Коленный сустав имеет несколько синовиальных сумок:
- наднадколенниковая
- глубокая поднадколенниковая
- подсухожильная портняжной мышцы
- подкожная преднадколенниковая
- подколенное углубление
Их число и размеры индивидуально варьируют. Находятся преимущественно между, под, около сухожилий. Синовиальная мембрана образует несколько складок, содержащие жировую ткань.
Является сложным (несколько суставных поверхностей), комплексным (содержит мениски). По форме является мыщелковым.
У человека коленное сочленение допускает движения сгибания и разгибания (фронтальная ось) — общий объём движений 150 градусов, а при согнутом положении (вследствие расслабления коллатеральных связок) — и вращение вокруг оси. Общий объём вращений составляет 15 градусов, пассивное вращение — 35 градусов. Связки играют роль ограничения движений сустава.