Кольпоскопия шейки матки. показания, противопоказания, методика. как подготовится к кольпоскопии и что делать после нее?
Содержание:
- Состояние зоны трансформации
- Показания
- Кольпоскопия: что это
- Как проводится кольпоскопия?
- Какие патологические состояния могут обнаруживаться на шейке матки во время кольпоскопии
- Преимущества и недостатки метода
- Кольпоскопия, что это такое в гинекологии. Что такое кольпоскопия в гинекологии
- Ожидаемые ощущения после процедуры и осложнения
- Как выполняется кольпоскопия?
- Роль в диагностике рака шейки матки
- Расшифровка результатов
- Что это такое?
Состояние зоны трансформации
Зона трансформации – область, где соприкасаются два вида эпителия – плоский, покрывающий шейку, и цилиндрический, находящийся в цервикальном канале. Эта область осматривается особо тщательно, поскольку 90% злокачественных опухолей зарождается именно тут. В протоколе указываются сведения об общем состоянии зоны трансформации.
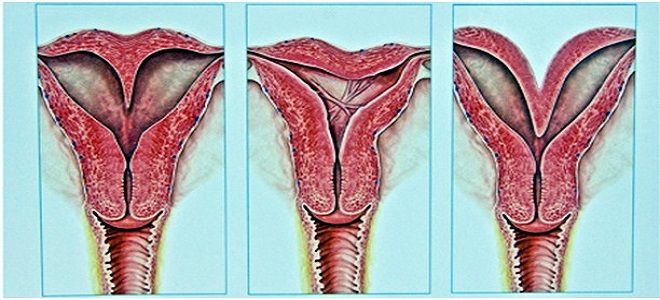
Типы зоны трансформации, описываемые в протоколе кольпоскопического исследования
| Тип зоны трансформации | Размер зоны | Описание |
| Первый | Большая | Стык между двумя видами эпителия располагается возле выхода из цервикального канала. Такое расположение дает возможность хорошо рассмотреть зону трансформации и взять анализы на цитологию. |
| Второй | Небольшая | Стык между двумя видами эпителия располагается на уровне наружного зева. У таких женщин не всегда можно рассмотреть зону трансформации, что приводит к неудовлетворительным результатам диагностики |
| Третий | Отсутствует | Зона трансформации “спрятана” внутри цервикального канала. Рассмотреть ее нельзя, поэтому такая кольпоскопия неудовлетворительна (неинформативна) |
Зона трансформации 1 типа
Зона трансформации 2 типа
Все эти три варианта считаются нормой, если остальная картина кольпоскопии и результаты анализы не выявили патологических отклонений.
Зона трансформации может расположена далеко от цервикального канала. Такая картина у молодых женщин считается нормальной. Со временем этот стык сдвинется на место. Однако процесс может затормозиться, и у женщины останется «девичий» вариант шейки. В этом случае говорят о врождённой псевдоэрозии (эктопии). Если это состояние не лечить, ткани, не приспособленные к нахождению во влагалище, будут постоянно воспаляться, что может привести к развитию злокачественной опухоли. Пациенткам с эктопией проводится лечение с помощью лазера, радионожа, фотодинамической терапии и других методов. Во время процедуры цилиндрический эпителий удаляют, и при заживлении тканей он замещается многослойным плоским.
Пациенткам, у которых невозможно рассмотреть зону трансформации и взять с нее мазок, назначается диагностическое выскабливание. Во время процедуры врач “соскребает” образцы тканей с внутренней части цервикального канала для исследования на раковые и предраковые клетки.
Расшифровка результатов осмотра зоны трансформации
| Результат | Расшифровка |
| Зона трансформации нормальна | Патологические изменения не обнаружены |
| Зона трансформации аномальна | Имеются патологические изменения (эрозия, признаки дисплазии и опухолей, изменения сосудов, светлые участки при проведении расширенной процедуры) |
Показания
Что показания к кольпоскопии, что личное желание женщины, проверить свое здоровье и исключить риск развития того или иного заболевания является серьезным поводом для того, чтобы максимально быстро и безотлагательно провести данное диагностическое мероприятие. Учитывая тот факт, что многие патологии протекают бессимптомно, регулярные профилактические осмотры помогут выявить и устранить проблему своевременно.
В идеале здоровая женщина обязана проходить процедуру один раз на год. Однако, кольпоскопия простая и расширенная может проводиться в следующих ситуациях:
- Если в ходе проведения стандартного гинекологического осмотра была выявлена эрозия или участки, видимые фрагменты которых вызывают подозрения на злокачественную природу;
- Женщина жалуется на то, что интенсивно болит низ живота;
- Наблюдаются странные выделения;
- Сбой менструального цикла;
- Внезапные маточные кровотечения различной степени интенсивности;
- Подозрительные результаты цитологического мазка, проведенного ранее;
- Воспалительные процессы шейки матки (примечательно, что можно увидеть патологические ткани и одномоментно взять анализ на наличие конкретного типа возбудителя);
- Болезненные ощущения во время секса;
- Генитальные кондиломы;
- Подозрение на перерождение тканей (эрозия в любой момент может трансформироваться в лейкоплакию).
Особая ситуация
Женщины иногда озадачены вопросом, зачем нужна кольпоскопия, если диагноз уже поставлен, все результаты были получены ранее, а расшифровка ранее стала основой для уточнения вида, стадии и типа патологии. В гинекологии кольпоскопия проводится и с целью контроля эффективности проведенного курса терапевтического воздействия. Чтобы достичь хороших результатов влечений той или иной патологии врач должен понимать, каким образом организм пациентки реагирует на введение лекарственных средств и проведение оздоровительных процедур.
Кольпоскопия: что это
Чаще всего используется кольпоскопия для выявления эрозии шейки, а также при подозрении на предрак или опухоль. При манипуляции исследуется целостность эпителия, в случае наличия атипических очагов одновременно берутся мазок и биопсия шейки матки (соскоб эндометрия).
С помощью этого исследования проводят контроль эффективности терапии различных неопластических процессов. При отклонении от нормы возможен повторный забор тканей для проведения цитологии.
Простая
Простая кольпоскопия влагалища проводится без применения специальных окрашивающих веществ, позволяющих выявить патологические очаги эндометрия. Исследование дает возможность проанализировать структуру слизи:
- наличие гноя;
- запах;
- включения крови.
Кроме того, при простом исследовании определяются участки эпителия шейки, пораженные эрозией, открытые железы, локализация и структура полипов и других новообразований.
Во время такого обследования мазок берут только по показаниям, поскольку это повышает риск кровотечений и инфицирования.
При простой кольпоскопии применяют чаще малое увеличение. Оцениваются очаги повреждения, лейкоплакия, структура эндометрия, размеры и границы новообразований. С помощью специального зеленого фильтра рассматривают сеть сосудов, что позволяет выявить наличие инвазивного рака.

Процедура безболезненна, риск осложнений сведен к минимуму. При наличии эрозии возможны кровянистые выделения после кольпоскопии. Нормой считается скудный секрет коричневатого цвета, заканчивающийся в течение 1–2 дней после манипуляции.
Расширенная кольпоскопия
Кольпоскопия с применением окрашивающих веществ дает больше диагностических возможностей. Она требует тщательной подготовки, используется специальная оптика.
Основное показание к кольпоскопии с применением раствора Люголя, уксусной кислоты, адреналина или трихлортетразоля – подозрение на злокачественные процессы. Проводят следующие исследования:
- для диагностики изменений в сосудах применяют адреналин;
- четкие границы патологически измененного эндометрия определяются при окрашивании раствором Люголя (йод);
- 3%-ная уксусная кислота используется для дифференцировки злокачественных опухолей и визуализации места, где располагается патологический очаг;
- трихлортетразоль применяется при определении злокачественного перерождения клеток, указывает на отсутствие или наличие особого фермента, характерного для раковых опухолей.
Преимущественно тесты с применением уксусной кислоты и раствора Люголя используются в комплексе. Ватным тампоном уксусный раствор наносится на шейку, результаты оцениваются через одну минуту. При отсутствии атипически измененных клеток сосуды сужаются. Если же нечетко виден сосудистый рисунок, возникает подозрение на злокачественное перерождение.
Затем проводится диагностика при помощи раствора Люголя. Им покрывается весь подозрительный участок эндометрия. Неперерожденные клетки окрашиваются в коричневый цвет. Светлые области слизистой оболочки говорят о патологических изменениях. Тест при помощи окрашивания визуализирует границы измененных участков. Соответственно, врачи получают возможность сделать соскоб ткани только с пораженной зоны.

Хромокольпоскопия – разновидность расширенного метода. В процессе манипуляции ткани окрашиваются:
- метиленовым фиолетовым;
- гематоксилином;
- толуидиновым синим и другими красителями.
Многослойный плоский эпителий изменяет оттенок после нанесения данных веществ, цилиндрический – не окрашивается. Это позволяет визуализировать наружные линии зоны поражения, уточнить течение патологического процесса.
Например, гематоксилин окрашивает злокачественные клетки в фиолетовый цвет, а нормальный эпителий – в светло-сиреневый.
Точность такого исследования с цитологией составляет более 90 %. В основном его назначают женщинам при подозрении на предрак шейки или злокачественные опухоли.
Как проводится кольпоскопия?
После 48-часовой подготовки женщина приходит на гинекологический осмотр. Об ухудшении самочувствия из-за ОРВИ или обострения болезни надо сказать доктору: он может перенести процедуру. Исследование длится до 20 минут.
Алгоритм выполнения расширенной кольпоскопии:
- Пациентка ложится на застеленное стерильной пеленкой кресло.
- Гинеколог вводит вагинальное зеркало и расширяет просвет влагалища.
- Стерильным тампоном стирает цервикальную слизь и влагалищные выделения с поверхности эктоцервикса.
- Доктор устанавливает кольпоскоп напротив шейки матки за 10―15 см перед входом во влагалище, включает освещение.
- Гинеколог осматривает со всех сторон шейку, поэтапно повышая степень увеличения.
- Повторно очищает тампоном слизистую, смазывает эктоцервикс уксусным раствором, оценивает реакцию эпителия.
- Поверхность измененных очагов проверяет зондом.
- Врач очищает шейку матки, обрабатывает йодосодержащим реагентом, изучает реакцию слизистой, делает пробу Хробака на измененных участках.
- При подозрении раковых изменений гинеколог очищает эктоцервикс, наносит Флюорохромы. В случае необходимости биопсии применяют местную анестезию.
Во время обследования на каждом этапе делаются снимки, если врач обнаружил патологические очаги. После процедуры женщина одевается, гинеколог готовит протокол кольпоскопии. По завершении осмотра пациентке надо сутки соблюдать те же правила, что и при подготовке.
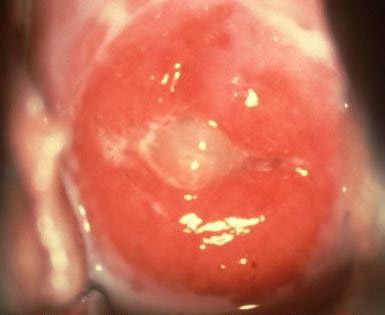
Какие патологические состояния могут обнаруживаться на шейке матки во время кольпоскопии
- Псевдоэрозия, при которой вокруг цервикального канала образуется ярко-красный участок цилиндрического эпителия, которого в норме здесь быть не должно. Поскольку такая ткань легко ранима, у женщин, страдающих этой болезнью, зачастую появляются кровянистые выделения или развивается кровотечение из поврежденного участка.
- Атипические сосуды – раковые и предраковые патологии сопровождаются сосудистыми изменениями в эктоцервиксе. Атипичные сосуды неправильно развиты, лишены мышечной оболочки, имеют причудливую форму, а при дотрагивании инструментом – кровоточат. Они могут быть похожи на завитки, спиральки, запятые. Если обычные сосуды при воздействии уксусной кислоты исчезают, то атипичные остаются. При расшифровке исследования шейки дается описание сосудистых изменений.
- Ацетобелый эпителий – участки измененной слизистой, которые окрашиваются в светлый цвет под воздействием 3% раствора уксусной кислоты. Чем светлее участок, тем сильнее поражены ткани.
- Йоднегативный эпителий – такой термин в описании кольпоскопии при расшифровке результатов указывает на шеечные участки, не окрашивающиеся раствором Люголя. Здоровый эпителий содержит большое количество гликогена, который дает окраску, а в атипичных участках его нет, поэтому они остаются светлыми.
- Пунктуация – мелкие сосудики, расположенные по всей слизистой. Характерны для предраковых состояний.
- Мозаичность эпителия представляет собой сеть из красноватых линий, часто появляющуюся при начавшемся злокачественном перерождении.
- Атипическая зона трансформации с плюстканью – неровной бугристой поверхностью. Такая запись в протоколе кольпоскопии указывает на высокую вероятность развития раковой опухоли шейки.
- Подозрение на инвазию – еще один неблагоприятный результат. Так пишут при вероятности инвазивных, глубоко проникающих раковых опухолей. Диагноз обязательно подтверждается анализами.
- Послеродовые рубцы, оставшиеся на месте разрывов, снижают эластичность тканей в последующих родах. Рубцовые изменения часто становятся причиной цервикальной недостаточности. При таком нарушении во время беременности шейка под весом плода раскрывается, и у женщины начинаются преждевременные роды.
- Эктропион – выворот слизистой тоже часто возникает после тяжелых родов. В этом случае ткани вывернуты, а цервикальный канал открыт. Патология требует лечения, поскольку при эктропионе микробы легко проникают в матку, а из неё – в маточные трубы и яичники.
- Дисплазия – поражение шейки, вызванное папилломавирусом. Это состояние относится к предраковым, поскольку часто становится почвой для развития злокачественных опухолей. Постепенно диспластические процессы проникают вглубь тканей. Вначале возникает легкая дисплазия, L-SIL – легкая степень атипии, а затем – более тяжелая H-SIL. В результате развивается карцинома in situ, или «рак на месте». Возникшая опухоль проникает еще глубже, переходя на влагалищные своды, матку и давая метастазы.
- Лейкоплакия – белые плотные участки слизистой. Опасны перерождением в рак. Особенно часто это происходит с толстой лейкоплакией, состоящей из глыбчатых бляшек, спаянных с другими тканями.
- Эритроплакия – трофическое поражение шейки матки, при котором слизистая истончается настолько, что через неё начинают просвечивать кровеносные сосуды. Этот вид предрака характерен для климактерического и предклимактерического периодов.
- Полипы – наросты на слизистой, которые могут быть единичными и множественными. Эти образования кровоточат, могут спровоцировать воспаление и злокачественные процессы.
- Остроконечные кондиломы – генитальные бородавки, появившиеся вследствие заражения папилломавирусом. Провоцируют воспалительные процессы и могут закрывать проход в цервикальный канал, вызывая застой менструальной крови и бесплодие. Также относятся к предраковым процессам.
- Очаги эндометриоза – бурые, багровые или вишневые «глазки» на слизистой. Причина их образования – закрепление клеток эндометрия, находящегося внутри матки, на поверхности шейки. Эти клеточные структуры реагируют на гормоны, поэтому в период менструации набухают и начинают кровоточить. Женщины жалуются на боли и кровянистые выделения перед критическими днями и после них.
- Злокачественные опухоли, которые могут выглядеть как плотные узлы, язвы, сосочковые разрастания. Легко кровоточат при дотрагивании. При их появлении возникают гнойные выделения с неприятным гнилостным запахом. В тяжелых случаях раковое поражение может проникать в соседние органы.
Преимущества и недостатки метода
Кольпоскопия в гинекологии как метод обследования имеет немало преимуществ:
- Врач получает полные данные о состоянии тканей, благодаря чему может определить наличие патологий, воспалений, онкологических изменений. Эти сведения облегчают диагностику и повышают ее достоверность.
- Если при обследовании использовались фото или видеокамера, гинеколог всегда может изучить снимки повторно.
- В сложных случаях, когда врач не в состоянии поставить диагноз, можно созвать консилиум. В этом случае актуальна видеокольпоскопия шейки матки, когда изображение можно транслировать на нескольких мониторах. Благодаря этому врачи имеют возможность обсудить ситуацию в режиме реального времени, не мешая друг другу изучать кадры.
- Особой подготовки к кольпоскопии от пациентки не требуется.
- Вероятность осложнений низка.
Среди недостатков кольпоскопии – обследование нельзя делать во время месячных, нежелательно после овуляции. Процедуру не проводят девственницам, за исключением случаев, когда присутствует подозрение на онкологию или наличие других опасных заболеваний.
Кольпоскопия, что это такое в гинекологии. Что такое кольпоскопия в гинекологии
Кольпоскопическое исследование – это осмотр стенок влагалища и внешней части шейки матки, который проводится с использованием специального оптического оборудования – кольпоскопа. Этот прибор снабжен особой оптической и осветительной системой, которая обеспечивает увеличение обзора внутренних органов в 10–40 раз, помогая провести их тщательный осмотр и выявить даже незначительные патологические изменения, незаметные для невооруженного глаза.
Более современным оборудованием для проведения такого исследования является видеокольпоскоп, снабженный цифровой камерой. С его помощью изображение осматриваемых внутренних органов выводится на монитор. Результаты видеокольпоскопии сохраняются, и впоследствии специалисты могут просматривать их, анализируя эффективность лечения или оценивая прогрессирование патологических процессов.
Показания
Поскольку кольпоскопия применяется для диагностики многих гинекологических заболеваний, она имеет большое число показаний к проведению. Данное обследование обязательно назначают при неудовлетворительных результатах анализа мазка на цитологию и при обнаружении во время осмотра остроконечных кондилом. Помимо этого, врач может порекомендовать женщине кольпо-тест при наличии следующих симптомов:
- длительные боли внизу живота;
- выделения из влагалища, зуд;
- влагалищные кровотечения, не связанные с менструациями;
- кровянистые выделения и боли во время полового акта.
Также кольпоскопия может быть назначена при отсутствии явных показаний в качестве обследования, необходимого для оценки результатов проведенного лечения. Строгих противопоказаний эта процедура не имеет. Единственным ограничением для ее проведения является повышенная чувствительность к уксусной кислоте, препаратам йода или другим реагентам, которые используются при расширенной кольпоскопии.
Как проводится
Впервые отправляясь на кольпоскопию, женщины задают вопросы о том, как делают эту процедуру и больно ли это. Кольпоскопию проводят после общего гинекологического осмотра, который осуществляется с помощью зеркал и позволяет провести только поверхностный осмотр шейки матки. После него гинеколог переходит непосредственно к кольпоскопии, рассматривая шейку матки в объектив кольпоскопа с применением разных масштабов увеличения.
Если проводится только визуальный осмотр внутренних органов, кольпоскопия считается простой, а когда врач применяет какие-нибудь дополнительные тесты для выявления изменений слизистой оболочки, этот вариант процедуры называют расширенным. При обнаружении патологических участков, проводится биопсия – взятие на анализ фрагмента пораженной ткани.
Что показывает
Кольпоскопия шейки матки помогает выявить сосудистые изменения слизистой, с точностью диагностировать такие заболевания, как эндометриоз, эктопия, эритроплакия, дисплазия и лейкоплакия, подробно изучить характер и стадию развития эрозии или другого поражения. С помощью кольпоскопии гинеколог может на ранних стадиях развития выявить онкологические патологии – новообразования злокачественного характера.
Когда лучше делать
На какой день цикла проводится кольпоскопия? Рекомендуемым временем для осуществления этой процедуры является первая половина цикла, а лучше всего, если ее удастся пройти в первые 3–5 дней после менструации. Во время месячных подобные диагностические тесты не назначают. Кольпоскопия при беременности не запрещена и может назначаться на разных сроках.
Ожидаемые ощущения после процедуры и осложнения
Обзорное или расширенное обследование не влияет на самочувствие женщины и не нарушает ее трудоспособность. Нормой считаются выделения темного, зеленого, коричневого, розового, желтого цвета. Это реагенты окрашивают слизь, а вкрапления крови бывают из-за пробы Хробака. Такие проявления исчезают в течение трех суток.
Осложнения бывают лишь при халатности гинеколога. К ним относят:
- занесение инфекции;
- повреждение слизистой зеркалом;
- сильная боль в животе;
- зловонность выделений;
- непроходящая кровяная мазня.
У беременных возможно выделение крови. В этом случае нужна консультация акушера-гинеколога. После процедуры надо больше отдыхать, чтобы снять тонус матки. Если делали биопсию, физическую активность снижают на 2 недели.
Как выполняется кольпоскопия?
Кольпоскопия расширенная проводится в условиях гинекологического кабинета. Во время процедуры женщина должна находиться в гинекологическом кресле. Влагалище женщины расширяется с помощью зеркала, таким образом врач получает доступ к шейке матки. Слизистые оболочки стенок влагалища и шейки матки санируются от имеющихся выделений стерильным тампоном, смоченным в физиологическом растворе. После этого врач фиксирует кольпоскоп на расстоянии нескольких сантиметров от входа в вагину. Исследуемая область обрабатывается реагентом (раствором Люголя или уксусной кислотой). Обработка слизистой подразумевает введение во влагалище тампона с реагентом, который оставляют там на полминуты, после чего он извлекается, и врач приступает к визуализации слизистой оболочки под разным увеличением.
Под действием реагента патологические участки приобретают белесоватую окраску. При диагностике вирусной генитальной инфекции применяется уксусная кислота, а при выявлении злокачественных изменений — раствор Люголя. На этом этапе врач может взять фрагмент ткани для морфологического исследования.
Помимо этого, в процессе исследования врач оценивает общее состояние вагины и шейки матки. В норме слизистая шейки матки имеет блестящую однородную поверхность, в период первой половины цикла менструации она имеет бледно-розовый оттенок. У нерожавших женщин отверстие наружного зева имеет округлую форму, а у рожавших оно представлено в виде щели. Если в качестве реагента используют раствор уксусной кислоты, то здоровая слизистая на короткий промежуток времени светлеет; если раствор йода, то она приобретает темную окраску.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!. Количество прочтений: 1242
Количество прочтений: 1242
Роль в диагностике рака шейки матки
Рак шейки матки относится к контролируемым заболеваниям. Его можно предотвратить или вовремя выявить и успешно вылечить. Это связано с двумя факторами:
- опухоль поддается визуальному выявлению, в отличие от тех видов рака, которые растут внутри органов;
- она развивается из патологически измененного эпителия, и путь от первых изменений до инвазивной злокачественной опухоли занимает много лет, в течение которых патология может быть выявлена и вылечена.
Поэтому рак шейки матки всё реже встречается в развитых странах. Но в развивающихся государствах он по-прежнему диагностируется очень часто, оставаясь первой причиной онкологической смертности среди всех онкогинекологических заболеваний, а также третьим среди наиболее распространенных видов рака.
Скрининг реализуется в первую очередь за счет цитологического метода. Он был разработан Папаниколау ещё в 40-х годах прошлого века. Чувствительность методики составляет около 70%. В 30% случаев врачи получают отрицательный результат при реально существующей патологии эпителия шейки матки. Причинами являются некачественный забор мазка, малое количество эпителия, неравномерное распределение на стекле и наличие артефактов по причине высыхания препарата.
Мазок на онкоцитологию в рамках скрининга рекомендовано делать всем без исключения женщинам, начиная с 21 года. Кольпоскопия не во всех странах относится к числу процедур, которые проводятся с профилактической целью, без каких-либо показаний. Но её делают как диагностическое исследование второй линии, в случае выявления патологии в результатах цитологического исследования мазка.
Роль в диагностике инфекций
Кольпоскопия информативна в выявлении инфекционного поражения эктоцервикса
Особенно это исследование важно при хронических, бессимптомных воспалениях. Хотя они не беспокоят женщину, но в итоге могут привести к бесплодию или привычному невынашиванию беременности
Хроническое воспаление приводит к нарушению процессов клеточного деления. В результате формируются аномальные участки эпителия. В наибольшей степени методика информативна для выявления папилломавирусной инфекции. Именно она является причиной 90% всех случаев рака шейки матки. Кроме того, кольпоскопия помогает выявить признаки цервицита. Они следующие:

- увеличение зоны распространения цилиндрического эпителия;
- метаплазия плоского эпителия;
- наличие йод-негативных зон;
- ацетобелый эпителий;
- тонкая лейкоплакия;
- усиление сосудистого рисунка;
- появление аномальных сосудов.
Существуют особенности изменения эпителия при специфических цервицитах различной этиологии.
Гонорея. Выявляется сглаженный цервикальный эпителий, сосудистые звездочки, признаки гиперкератоза и обильное желтое отделяемое. Эпителий цервикса может быть вдавлен, находится ниже уровня окружающей слизистой. Отмечается слущивание эпителиоцитов. Иногда их настолько много, что клетки полностью покрывают эктоцервикс.
Хламидиоз. Цервикальный эпителий высокий. Он отстоит на несколько миллиметров от наружного зева. Визуализируются близко расположенные сосочки. Наверху каждого из них появится пузырек воздуха. Внешне эпителий может напоминать полип на широкой ножке. Отмечается кровоточивость слизистой. Сосуды расширены. Патологические участки не окрашиваются йодом.
Микоплазмоз. Ведущим симптомом является кровоточивость. Она выше, чем при хламидиозе. Высота эпителия ниже, но тоже увеличена. Часто отмечаются признаки лейкоплакии. При обработке уксусом возникает кольпоскопическая картина «пчелиных сот». При окраске йодом слизистая становится пятнистой.
Гарднереллез. На эпителии шейки матки появляются пузыри. Капилляры расширены и имеют тёмный цвет за счет замедления кровообращения. Реакции на уксус нет, а на йод – сомнительная. Патологические изменения в эпителии отсутствуют.
Трихомониаз. При длительном течении обнаруживаются полипы цервикального канала. Кольпоскопическая картина может быть весьма разнообразной. Шейка часто становится отечной, бочкообразной. Сосуды расширены. Отмечается эктопия цервикса. Выявляются столбики патологически измененного эпителия в виде манной крупы. Они не окрашиваются йодом. Уксусная проба положительная.
Расшифровка результатов
Кольпоскопический метод исследования шейки матки обладает высокой точностью в выявлении предраковых и раковых заболеваний шейки матки, в диагностике эндометриоза шейки, полипов, эндоцервицитов.
Нормальный эпителий при кольпоскопии представляется гладким, блестящим, светло-розовой окраски, а после обработки раствором Люголя шейка приобретает равномерную коричневую окраску.
К доброкачественным кольпоскопическим изменениям относятся эктопия, зона превращения, истинная эрозия, изменения, связанные с кольпитом и перенесенной ранее диатермокоагуляцией.
К атипическим кольпоскопическим картинам относятся лейкоплакия, основа лейкоплакии, папиллярная основа, поля, типическая зона превращения и атипические сосуды.
Для эктопии характерна картина с образованием сосочков с петлеобразными сосудами в них. Зона превращения — это участок шейки матки, на котором призматический эпителий замещен многослойным плоским. На вид это гладкие участки рядом с сосочками эктопии, на фоне которых расположены устья желез. Истинная эрозия — это участок влагалищной части шейки матки, лишенный эпителиального покрова. При кольпите на стенках шейки и влагалища видно много мелких кровеносных сосудов.
Лейкоплакия — блестящие белые пятна, резко отграниченные от окружающей слизистой оболочки, йоднегативна при обработке раствором Люголя.
Основа лейкоплакии — зерна красного цвета на белом или желтоватом фоне, йоднегативна. Поля — белые или желтоватые полигональные участки, разделенные тонкими красными границами, йоднегативны.
Атипическая зона превращения — это различные сочетания атипического эпителия, также йоднегативна. Атипические сосуды расположены беспорядочно, имеют причудливую форму, анастомозы между ними отсутствуют. При пробе Шиллера не исчезают, как при доброкачественных изменениях, а становятся более отчетливо видимыми.
Для предраковых состояний характерно наличие атипического эпителия, расположенного на разной ширине, сильное ороговение и атипическое состояние слизистой оболочки.
При преинвазивном раке отмечается атипизм кровеносных сосудов, при микрокарциноме — хаотическое расположение кровеносных сосудов, неоднородность рельефа.
Что это такое?
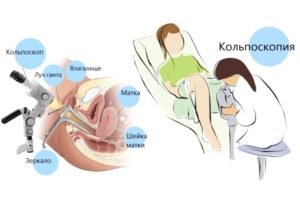 Так проходит процедура кольпоскопии
Так проходит процедура кольпоскопии
Кольпоскопия – осмотр эктоцервикса (поверхности маточной шейки со стороны влагалища) с помощью инструмента «кольпоскоп». Это стационарный прибор со светофильтрами и возможностью направленной подсветки. Он также оснащен оптическими стеклами и может исследуемый участок визуально увеличить в 40-кратном размере. Аппарат помогает врачу обнаружить незаметные глазу изменения на влагалищной стороне шейки матки.
В современном кольпоскопе есть цифровой фотоаппарат или видеокамера. Их применение позволяет делать снимки, а потом сравнивать их с результатом последующих осмотров. Врач также может на врачебном консилиуме установить диагноз без повторной кольпоскопии. У женщины получится на удалении проконсультироваться с независимым гинекологом, отправив протокол исследования с фото на emeil доктора.
Преимущества кольпоскопии:
- возможность осмотреть поверхность влагалища, вульвы и шейки;
- недлительная безопасная процедура;
- простые правила подготовки к обследованию;
- быстрое восстановление.
По графику кольпоскопию должны проходить ежегодно девушки, начавшие половую жизнь. Женщинам старше 35 лет ее проводят каждые 6 месяцев. При внеплановом обращении к гинекологу процедуру делают как можно быстрее по медицинским показаниям. В случае подтверждения болезни регулярность повторных инструментальных осмотров устанавливает врач персонально каждой пациентке.
Цель кольпоскопии шейки матки:
- обнаружение участков с изменением эпителия;
- месторасположение патологических очагов;
- определение характера поражения (доброкачественность или рак);
- постановка диагноза и подбор методов лечения;
- подтверждение необходимости биопсии;
- уточнение, в каком месте надо отщипнуть эпителий на гистологию.
Простое и расширенное обследование кольпоскоскопом
Обзорная (простая) кольпоскопия – это визуальная оценка маточной шейки через кольпоскоп. В ходе процедуры на сегмент направляют пучок света, и с помощью вагинального зеркала осматривают ее поверхность. Во время исследования не применяют реагентов, не делают биопсии, других манипуляций.
Во время расширенной кольпоскопии вначале шейку матки исследуют по обзорной методике. Затем ее поверхность смазывают жидким реагентом и повторно осматривают.
В ходе исследования шейку могут обработать:
- трехпроцентным раствором уксусной кислоты;
- красителем типа «Флюорохромы»;
- йодосодержащим раствором («Люголь», «Йод + калий»).
Кроме оценки реакции слизистой врач делает пробу Хробака: тонким зондом легко касается измененных участков. В ходе процедуры может выполняться биопсия (по показаниям). Доктор в очаге отщипывает эпителий и направляет его на гистологическое исследование.
На какой день лучше делать кольпоскопию и больно ли это?
По отзывам пациенток и врачей процедура абсолютно безболезненная, если нет воспаления. В период овуляции или месячных кольпоскопию нецелесообразно проводить. Выделения из цервикального канала «прячут» поверхность эктоцервикса, мешают действию реагента. Осмотр врачи назначают на 2―4 день после завершения месячных. В зависимости от ее длительности это 5―8 сутки цикла. Если МЦ регулярный, обследование также можно сделать в течение недели до месячных.